Кожа во время беременности сохнет, зудит, имеет плохой вид – что делать?
В период беременности все органы подвержены определенным изменениям. Это касается и кожных покровов. Проблемы с кожей во время гестации возникают в среднем у 90% женщин и в большинстве случаев носят физиологический характер. Однако они часто вызывают чувство беспокойства, неприятные ощущения и неудовлетворенность своим внешним видом.

Состояние кожи
У некоторых женщин появляется избыточный рост волос на теле, отмечаются жирная кожа на лице и волосистой части головы, угревые высыпания, преимущественно в зоне лба, крыльев носа, в области лопаток, верхних отделов грудной клетки, что свидетельствует о нарушении кожной микрофлоры и функции сальных желез.
Во время беременности возможны также покраснение кожи в виде появления красных пятен (эритематоз беременных), покраснение ладоней и стоп, появление пигментированных пятен, развитие атрофических рубцов в области живота и поясничной области (стрии беременных), повышенная потливость. В других случаях, наоборот, женщины замечают, что их кожа стала очень сухой и шелушащейся, беспокоят повышенная чувствительность кожных покровов и зуд, иногда мучительный, наиболее выраженный на руках, в области передней брюшной стенки и молочных же6лез. Особенно шелушится зона лица и рук.
Все эти состояния связаны с изменением в организме общего гормонального фона, концентрации гормонов и их соотношения — андрогенов, прогестерона, эстрогенов, пролактина, лютеинизирующего и фолликулостимулирующего, гормонов щитовидной железы и надпочечников.
Особенно распространенным явлением, доставляющим значительный дискомфорт и беспокойство, является зуд, который встречается у 19-20% всех беременных женщин. Он рассматривается в качестве слабовыраженного болевого раздражителя болевых рецепторов. Эти раздражители настолько слабы, что не идентифицируются нервной системой. Различают генерализованные (распространенные по всему телу) и локализованные (например, в области анального отверстия, зуд вульвы) формы. Те и другие могут быть обусловлены различными причинами.
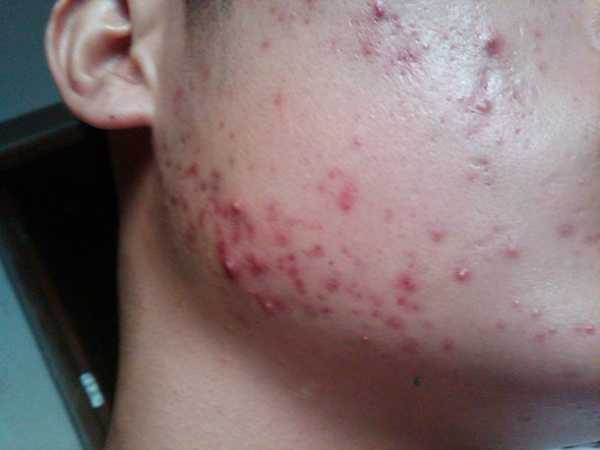
Акне
Ощущение зуда
Наиболее частые причины зуда кожи во время беременности:
- Неустойчивость психоэмоциональной сферы, нервно-психические расстройства (психогенный зуд). В этих случаях даже обычные незначительные раздражители воспринимаются в виде зуда. Особенно это происходит в вечернее и ночное время, в состоянии покоя, когда кора головного мозга не подвергается воздействию других значительных раздражителей. Зуд возникает, в основном, по внутренней поверхности рук и бедер, а также в подмышечной и паховой областях.
- Использование синтетического белья и шерстяной одежды, ароматизированных прокладок, щелочных антибактериальных средств.
- Быстрое увеличение массы тела, многоплодие, ведущие к разрывам соединительнотканных волокон и формированию растяжек, задержка жидкости в тканях. Наиболее часто эти причины приводят к зуду в области грудных желез, живота, внутренней поверхности бедер, поясничной области.
- Развитие или ухудшение течения уже имеющихся сахарного диабета, дискинезии желчных путей, хронического холецистита. Так, например, увеличение концентрации эстрогенов в крови может способствовать застою желчи, что ведет к избыточному содержанию в крови желчных кислот, вызывающих кожный зуд. Увеличение матки и повышение давления в брюшной полости также нарушают отток желчи из печени и желчного пузыря в 12-перстную кишку.
- Изменение баланса половых гормонов, которое может вызывать сухость кожи во время беременности, приводящей к зуду. Эта же причина может способствовать замедлению синтеза эластиновых и коллагеновых волокон, что приводит к нарушению растяжимости и эластичности кожи, к разрывам соединительнотканных волокон с раздражением кожных рецепторов, зудом и формированием стрий. Сухая кожа во время беременности также может быть следствием недостаточного употребления жидкости, особенно, при избыточной потливости, или быть симптомом гипотиреоза или скрытого течения сахарного диабета.
- Дефицит железа, аллергические реакции и непереносимость препаратов, принимаемых самостоятельно или назначаемых врачами в период беременности (витамины, например, фолиевая кислота, антибиотики и антибактериальные средства, и даже антигистаминные препараты, и др.), а также продуктов питания, которые до беременности могли не вызывать никаких аллергических реакций.
- Провоцирование беременностью более тяжелого течения некоторых скрыто текущих аутоиммунных заболеваний. Наиболее часто таким заболеванием является дерматомиозит.
- Развитие или рецидивы течения уже имеющихся дерматозов.

Развитие дерматоза во время беременности
Физиологический зуд, то есть обусловленный только обычной гормональной перестройкой организма в период беременности, чаще всего локализуется в области спины, молочных желез, живота, на ладонях и стопах. Очень важно правильно проводить его дифференциальную диагностику не только с таковым при различных патологических состояниях (заболевания печени и почек, сосудов, гематологическая патология, ВИЧ, реакции на бета-блокаторы и эстрогены, дерматозы общего характера и т. д.), но и с нередко встречающимися специфическими дерматозами именно периода беременности.
К наиболее распространенным и важнейшим пруригинозным (зудящим) дерматозам периода беременности относятся:
Зуд беременных
Наблюдается в первом триместре и не обусловленн холестазом, то есть не связанный с патологией синтеза, секреции и выделения в тонкий кишечник желчи или ее составных компонентов. Причина не установлена. Предполагается влияние простагландинов, понижающих порог чувствительности к неинтенсивным раздражениям. Ощущения носят генерализованный характер и сопровождаются повышенным содержанием в крови желчных кислот при нормальных показателях функции печени. Риска для плода эта форма не представляет.
Зуд с холестазом
Носит также генерализованный характер, но наиболее выражен в области кистей и стоп. Значительно усиливается в ночное время. Характерен для второго и третьего триместров и несет в себе угрозу для плода. Причина его развития также неизвестна. Предполагаются наличие генетической предрасположенности, а также изменения в гепатоцитах (печеночных клетках) и в желчевыводящих путях. В анализах крови отмечается повышенное содержание холестерина и липидов, желчных кислот, трансаминаз и щелочной фосфатазы.
Полиморфная экзантема
Отмечается в третьем триместре. Локализуется, преимущественно, в области живота и проксимальных отделов верхних и нижних конечностей. Опасности для плода не представляет. Причина не установлена. Нередко сочетается с повышенной массой тела женщины и плода и быстрым развитием атрофических рубцов на животе.
Пемфигоид (пузырный дерматоз)
Пемфигоид характеризуется формированием пузырей в эпидермальном слое кожи. Как правило, развивается во втором и третьем триместрах и представляет собой фактор риска для плода. Локализуется вокруг пупка, на коже конечностей, особенно в области ладоней и подошв. Заболевание аутоиммунной этиологии. Подтверждается гистологическим и иммуногистологическим методами диагностики, а также посредством иммуноферментного анализа венозной крови, в результате которого выявляются аутоантитела к коллагену 17-го типа, или гемидесмосомальному белку 180.

Буллезный дерматоз
Пруриго беременных
Встречающееся в ранней и поздней формах и не несущее угрозы для плода. Причина неизвестна, но считается аллергическая с наследственной предрасположенностью. Зуд локализуется в области разгибательных поверхностей нижних и верхних конечностей. Подробнее о заболевании можно прочесть в этой статье.
Пруригинозный фолликулит
Возникает с 4-го по 9-й месяцы беременности. Имеет вид зудящих акне. Причина точно не установлена, но считается, что дерматоз, не представляет опасности для плода и обусловлен гормональными нарушениями. Фолликулит локализуется, преимущественно, в области верхних отделов грудной клетки и на конечностях.
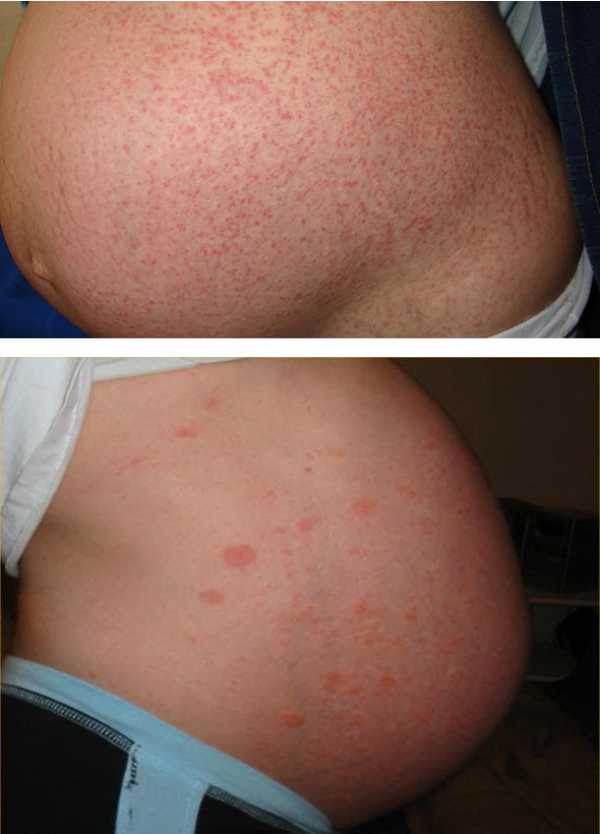
1. Зудящий дерматоз
2. Крапивница
Принципы ухода за кожей во время беременности
Уход за кожными покровами и гигиенические процедуры общего назначения очень полезны как в целях профилактики зуда, так и его лечения. Большое значение имеет частый прием гигиенических ванн и душа без применения моющих средств, содержащих ароматизаторы. Вода при этом должна быть не слишком теплой и не очень прохладной. Длительность водных процедур не должна превышать 10-20 минут.
Используя при умывании или мытье тела детергенты (поверхностно активные средства), мягкое мыло без щелочных компонентов, очищающие увлажняющие масла и средства для душа и ванны можно избежать при этих процедурах дополнительного обезвоживания кожных покровов. Высушивать кожу необходимо легкими похлопывающими движениями без применения энергичного растирания.
При чрезмерной сухости особенно важным является правильное применение соответствующих увлажняющих препаратов. В зависимости от состояния кожных покровов и рекомендаций врача (при сухости, зуде, покраснении и т. д.), наносится только эмолент, образующий защитную пленку и предотвращающий потерю влаги с кожной поверхности, или вначале назначенный врачом лекарственный препарат с последующим нанесением эмолента.
Уход за кожей лица во время беременности основан на тех же принципах. Косметические средства не должны обладать свойствами глубокого проникновения, а также содержать аллергенные и агрессивные компоненты, обладать выраженным запахом и высокой плотностью. Кроме того, необходимо пользоваться солнцезащитными кремами в периоды активного солнечного излучения, осуществлять легкие массажи в целях улучшения микроциркуляции крови и оттока жидкости из тканей. Очень полезно регулярное увлажнение с помощью термальной воды, масок с увлажняющим кремом, содержащим соответствующие подобранные компоненты, основными из которых являются экстракт морских водорослей, алоэ, витамин “E”, гиалуроновая кислота.

Хлоазма
У значительного числа женщин отмечается избыточная пигментация лица в области лба, щек и носа (хлоазмы, или пятна беременности), в области ареол, подмышечных впадин, брюшной стенки, увеличение родимых пятен, количества веснушек. Полностью от этих изменений можно избавиться только после родов. До этого нельзя применять никаких отбеливающих средств. Их применение не только бесполезно, но может быть вредным. Для предотвращения более сильного развития пигментаций рекомендуется избегать пребывания на солнце и применять солнцезащитные крема.
Правильный уход за кожей включает также отказ от синтетических и использование хлопчатобумажных тканей. Рекомендуется избегать помещений с повышенной температурой и сухой средой. Желательно также применение SPA и «мягких» релаксирующих процедур, которые не только улучшают общее самочувствие и уменьшают чувство зуда, но и улучшают процессы микроциркуляции и метаболизма, доставки кислорода тканям и выведения из них токсических продуктов, способствуют естественному увлажнению.
Наиболее простыми процедурами, благодаря которым улучшается состояние кожных покровов, являются щадящие чистки лица, увлажняющие и питательные маски, легкий общий и лимфодренажный массаж и местное обертывание.
Читайте также: Какие косметические процедуры можно беременным
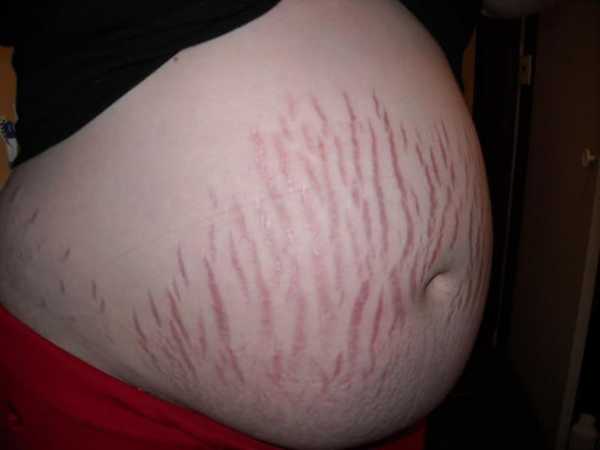
Стрии
В настоящее время выпускается достаточное большое число косметических препаратов, способствующих уменьшению выраженности растяжек на коже (стрий). Основой большинства из них является оливковое масло, действующие компоненты — экстракт центеллы азиатской, дексапантенол, витамин “E”, гиалуроновая кислота, гидролизаты эластиновых и коллагеновых белков, экстракт алоэ, фукуса, плюща, незаменимые жирные кислоты и т. д. Однако все эти средства пригодны для профилактики растяжек, но не для коррекции уже имеющихся рубцов. Коррекцию можно осуществлять уже после родов с помощью, например, применения лазерного излучения.
Будет полезным: Удаление растяжек лазером
При наличии зуда короткое время можно также применять охлаждающие лосьоны, растворы с ментолом, камфарой. Однако длительное их использование приводит к повышенной сухости. В соответствии с симптоматикой можно использовать лосьоны, крема, мази и гели с дубильными компонентами. Последние выпускаются также в порошках, гранулах и растворах для ухода за кожей во время приема ванн.
bellaestetica.ru
Устраняем покраснения и зуд кожи лица при беременности
Покраснение и зуд при беременности могут существенно испортить внешний вид и создать дополнительные неудобства женщине. В такой ситуации будет весьма полезно узнать, как устранить покраснения и зуд.

Покраснения и зуд — это довольно неприятные явления, которые могут атаковать беременную женщину. Чтобы от них избавиться, важно обладать информацией по поводу того, как их можно устранить.
Одной из существенных проблем для каждой женщины, готовящейся стать матерью, являются изменения с лицом. Это покраснение, зуд кожи лица, которрые могут доставить женщине много неприятных ощущений. Происходит все это из-за активности гормонов при беременности. Более заметно это становится во втором триместре.

Причины изменения кожи
Подвергается изменению система кровообращения, увеличивается объем крови, происходит прилив крови к лицу. Кровеносные сосуды становятся нестабильны, и происходит их закупоривание. Объем подкожных сосудов увеличивается, проявляется ломкость капилляров. Благодаря этому богатая кровеносными сосудами кожа лица розовеет, приобретает нездоровый цвет.
Капилляры на лице явственно выступают наружу, становятся более заметны. Такое встречается у многих будущих рожениц, это некая особенность, которой подвергаются женщины в такой период своей жизни.

В этот не простой период усиленно работает механизм, отвечающий за пигментацию. Более смуглая кожа, из-за повышения уровня эстрагона становится еще темнее. Для женщин, кожа у которых была сухой или нормальной до беременности, время ожидания родов станет еще более сложным. Их кожа станет еще суше, появится шелушение, покраснение и зуд кожи лица.
Виной тому повышение уровня прогестерона, в том числе и за счет проведения гормональной терапии по сохранению беременности. Этот гормон провоцирует аутоиммунный прогестероновый дерматит. Изменения, происходящие с кожей во время беременности, являются обычным изменениями организма в этот период и не приносят вред ни малышу, ни матери, а их вредоносное воздействие заключается только в косметических дефектах.

Впрочем, после рождения ребенка гормональный фон придет в норму. Но пока этого не произошло, такие изменения на коже будут доставлять будущей маме большие неприятности. Но это можно исправить, если следовать определенным правилам и советам.
Профилактические меры
На кожу влияют такие факторы, как изначальное состояние кожи, особенности прохождения беременности, гормональный уровень.

Для профилактики воспалений и покраснений кожи желательно исключить из рациона беременной такие продукты, как шоколад, алкоголь, кофе, различные цитрусовые. Начиная с ранних сроков беременности лучше перестать принимать в пищу мучные и сладкие кондитерские изделия.
Предпочтительно принимать в пищу продукты, богатые содержанием пектина и растительной клетчаткой. Рекомендуется к применению чернослив, кефир, сливы. Для здоровья кожи желательно принимать комплексные витамины, в состав которых входят A, E .
Пожелания по уходу за кожей
При красноте лица во время беременности так и возникает желание убрать с лица нездоровый румянец. Но крайне нежелательно пользоваться активной косметикой, вообще говоря, все, что обладает резким запахом, лучше убрать подальше. Нельзя пользоваться спиртосодержащими продуктами. Нужно избегать грубого механического воздействия на кожу.
Только нежное прикосновение мягких кисточек и аккуратное вдавливание, и похлопывание пальцами, не растирая кожи. Нельзя допускать перепадов температур: жаркое солнце, сильный ветер, ингаляции паром – это враги. Ни в коем случае нельзя перегреваться это только усилит кожный зуд. Особенно в такой период как беременность.
Если возникла необходимость очисть свою кожу не нужно применять всевозможные скрабы и пилинг-крем, они могут принести непоправимый вред не только женщине, но и малышу. Конечно, в этот период самое лучшее, что можно сделать- это обратиться за советом к врачу. Хотя каждая женщина сама себе врач и косметолог. Самое главное, о чем нужно помнить – это здоровье будущего ребенка.
Лучшее средство для очистки лица и самое безопасное для ребенка — это воспользоваться скрабом на основе овсяных хлопьев. Во время беременности следует постоянно увлажнять и питать кожу. В этот период кожа очень чувствительна к солнечному свету, он еще больше оттенит пятна на лице и усилит риск возникновения хлоазмы. От его воздействия нужно применять солнцезащитный крем с УФ-фильтром, стараться носить на улице шляпу, чтобы ее поля защищали лицо от солнечных лучей.
На ночь пользоваться увлажняющим или питательным кремом. Крем должен быть гипоаллергенным и состоять из натуральных составляющих. Всевозможные маски желательно чтобы были из натуральных ингредиентов. При сухой коже в период беременности во время умывания не нужно пользоваться мылом, и детским в том числе.
По утрам лучше умываться только прохладной водой с небольшим количеством очищающей пенки. Макияж убирать только очищающим молочком, нельзя смывать макияж водой, только салфеткой или ватным тампоном. В течение всего срока беременности рекомендуется пользоваться ромашковым компрессом, этим настоем нужно намочить полотенце и промокнуть им лицо.
Для защиты от пересыхания и шелушения кожи применяют специальные увлажняющие средства, а также нужно постоянно делать увлажняющие маски, они помогут обеспечить эпидермис необходимым количеством жидкости. Для сухой кожи хорошо воспользоваться восстанавливающим кремом, который посоветует врач-дерматолог. Такие крема содержат необходимые комплексы витаминов. Крайне нежелательно использовать препараты, содержащие кортизон и гидрокортизон, фитоэстрогены и их аналоги.
Немаловажным является правильное соблюдение режима дня. Хороший и полноценный сон поддержит влажность кожи не хуже чем косметические средства. Также желательно отказаться от самостоятельного употребления лекарств, и принимать медицинские препараты только строго по указанию врача.
Когда врач придет на помощь?
Существует несколько ситуаций во время беременности, когда может потребоваться медицинская помощь. Об этом стоит знать, ведь это может пригодиться и прийтись как нельзя кстати, причем в самый неожиданный момент.
Сильный кожный зуд может быть признаком серьезного заболевания печени – внутрипеченочного заболевания беременных (ВХБ) особенно если зуд появился в третьем триместре. Признаками болезни будут считаться пожелтение кожи, тошнота, рвота, повышенное утомление, потеря аппетита. Болезнь пройдет после родов, но может навредить ребенку.
При потемнении кожи, нарушении пигментации, сопровождаемое болью, сильной чувствительностью к внешним раздражителям, покраснение, если появились изменения в цвете, размере и форме пигментных пятен лучше немедленно прибегнуть к помощи врача.
Только он сможет определить истинную причину и назначить способы их устранения. Не нужно думать, что все пройдет само, быть может, такие проявления связаны с чем-то, что может навредить, а потому, не нужно никакой самодеятельности.
Сильная отечность век, сопровождаемая большим прибавлением в весе до 3 кг, будет означать, что в организме скапливается много жидкости. Это говорит о наличии осложнений беременности связанных с повышением кровяного давления и признаком преэклампсии.
В течение всех 40 недель надо сделать главным девиз: «лучшее — проверенное». Пользоваться услугами только лучших и проверенных высококвалифицированных специалистов – косметологов. Даже самый незначительный порез может привести к нежелательным последствиям, как для мамы, так и для будущего ребенка. Девять из десяти будущих мам испытывают дискомфортные изменения в состоянии своей кожи.
Необходимость соблюдения правильного распорядка дня, свежий воздух, хороший здоровый сон, помогут справиться с неприятными ощущениями во время изменений проходящих, в организме. Нельзя забывать, постоянное внимание к женщине, желание сделать ей приятное, напоминание о том, что она самая красивая и любимая помогут ей справиться со всеми проблемами.
Счастливой беременности и удачных родов!
Покраснение и зуд при беременности пройдут быстро, если сама женщина сможет правильно организовать методы борьбы с такими неприятностями. А как это сделать, уже стало известно.
misseva.ru
Проблемы с кожей у беременных
Причины
Более редкой причиной сыпи на животе, но все же иногда встречающейся, могут быть нарушения работы каких-нибудь внутренних органов. Ведь нагрузка на них многократно повышается в период вынашивания ребенка.
Потому органы могут сигнализировать о резком повышении или усилении нагрузки, в том числе и высыпаниями на коже. А начнутся такие высыпания также с живота.
Обычно о проблемах таким способом «сигнализируют» желчный пузырь и печень. Вполне возможно, что женщина съела что-то не то или же подрастающий плод попросту надавливает на желчные протоки, затрудняя проток желчи по ним.
Конечно, выявить точную причину такой реакции внутренних органов может лишь квалифицированный и опытный врач.
Стоит учитывать тот факт, что в первую очередь образование сыпи может быть вызвано самой беременностью. Дело в том, что в этот период в женском организме начинают происходить довольно сильные гормональные изменения, которые в свою очередь провоцируют проявление сильно зудящей сыпи.
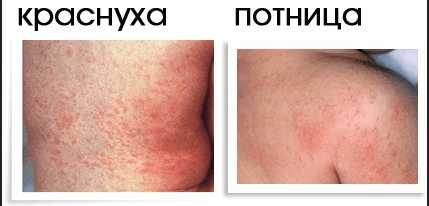
В первую очередь начинает страдать именно область живота. В некоторых случаях локализация сыпи может происходить исключительно на этом участке, но также возможно и ее распространение и на другие части тела – могут пострадать бедра, грудь, ягодицы, руки, спина, при этом в крайне редких случаях сыпь проявляется на подошвах и ступнях.
Практически во всех случаях сыпь проявляется именно на третьем триместре беременности в области живота, особенно на стриях. Однако, такая проблема может появиться и во время первого и второго триместра беременности.
Чаще всего эта проблема исчезает также внезапно, как и появилась, вскоре после родов либо непосредственно перед ними. Специалисты могут называть такую сыпь по-разному – пруритическиеуртикарные папулы, дерматоз беременных, чесотка беременных либо бляшки беременных.
Основной причиной кожных раздражений является усиленное потоотделение при ограничении потери влаги с поверхности тела. Ситуация зачастую усугубляется влиянием токсических веществ или значительным повышением температуры.
Система потоотделения здорового человека активно участвует в терморегуляции и помогает избежать перегрева тела. Высокая температура окружающего воздуха стимулирует открытие пор, и потовые железы начинают активную выделительную работу. Интенсивная выработка пота охлаждает поверхность кожи. Этот же алгоритм действий автоматически срабатывает во время заболеваний, протекающих с лихорадкой, при физической нагрузке, укутываниях, компрессах и различных тепловых процедурах.
Активное потоотделение может вызывать закупорку сальных желез и появление потницы.
Кроме того, пот содержит соли и вещества, способные воздействовать как раздражители. Излишки пота служат питательной средой для патогенных микроорганизмов. Их активное размножение вызывает воспаление потовых желез – так и формируются кожные высыпания.
Детская кожа склонна к появлению опрелостей по ряду причин:
- кожа нежная и легко раздражается;
- небольшая толщина кожных покровов;
- слабо развиты протоки потовых желез;
- насыщение кожи водой достигает 90%;
- дерма активно снабжается кровью.
Детские потовые железы начинают полноценно функционировать к возрасту четырех недель, но несостоятельность их протоков, которые заканчивают формирование к пятилетнему возрасту, является основной причиной раздражения кожи.
Классификация
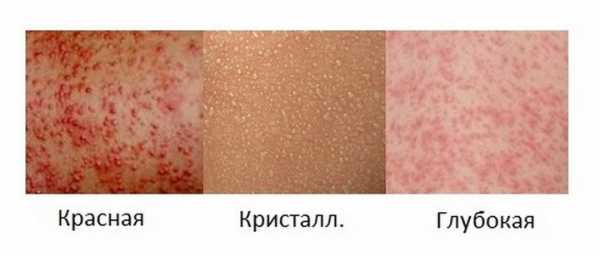
В зависимости от проявлений и тяжести поражения покровов кожи выделяют следующие виды потницы:
- Кристаллическая.
- Красная.
- Белая, папулезная, или глубокая.
Кристаллическая и красная потница характерна для детского возраста, а папулезный тип чаще встречается у взрослого поколения.
Симптомы
Степень выраженности клинических признаков потницы у кормящих мам зависит от стадии патологического процесса. С этой точки зрения можно выделить следующую динамику проявления симптомов:
покраснение (гиперемия) участков кожи; появление локализованных или генерализованных пятен, папул или пузырьков; разрушение оболочки пузырьков; выделение жидкости из лопнувшего пузырька; мацерация (намокание) участка кожи.
Несмотря на сильное покраснение и зуд кожи, общее состояние кормящей мамы остается удовлетворительным. Изменения наблюдаются только тогда, когда поражённые участки кожи инфицируются. В этом случае потница сопровождается ознобом и повышением общей температуры тела.
Диагностика потницы у кормящих мам
Диагностика потницы у кормящих мам заключается в проведении клинического осмотра. Это необходимо для того, чтобы определить наличие и степень выраженности кожных высыпаний. В зависимости от размеров и вида сыпи выделяют следующие разновидности потницы:
кристаллическая, красная, глубокая.
При кристаллической потнице на коже можно обнаружить небольшие прыщики (1-2 мм), имеющие белый или перламутровый цвет. Этот вид кожных высыпаний не требует медикаментозного лечения и считается одним из самых безобидных.
При красной потнице кожные высыпания в основном локализуются под молочными железами. Они являются следствием постоянного трения и отсутствия доступа воздуха в данной области. Для этого вида потницы характерны следующие признаки:
обилие мелких пузырьков, слияние нескольких пузырьков в одно пятно, выделение сероватой жидкости, мацерация кожи, болезненные ощущения, зуд кожи.
Глубокая потница чаще всего диагностируется у кормящих мам, проживающих в тропических странах. Из-за постоянного пребывания на солнце и высокой влажности на коже появляются папулы и пустулы, диаметр которых достигает 3 мм. Они локализуются в основном на ногах и теле. При отсутствии должного лечения происходит истощение потовых желёз и обезвоживание кожи.
Определив степень и вид потницы, врач назначает кормящей маме соответствующее лечение.
Диагностика
Симптомы многих распространенных детских заболеваний (ветрянка, скарлатина, корь, внезапная экзантема, опоясывающий лишай) на начальном этапе проявляются в виде сыпи, поэтому для правильной диагностики их необходимо исключить.
Также от потницы следует дифференцировать атопический, контактный дерматит и аллергические реакции.
Лечение
Что можете сделать вы?
При обнаружении первых признаков потницы кормящая мама должна стараться соблюдать следующие правила:
носить только ту одежду, которая сшита из натуральных тканей; одеваться в строгом соответствии с погодой; поддерживать в помещении комфортную температуру; регулярно принимать душ или ванну; использовать только гипоаллергенные моющие средства; соблюдать правила личной гигиены.
Не стоит усердствовать с мылом и гелями во время приема душа или ванны, так как они смывают защитный слой кожи. Это в свою очередь приводит к усиленному выделению кожного сала.
Что делает врач?
Задача лечащего врача заключается в правильном диагностировании потницы у кормящей мамы. На основании клинического осмотра специалист назначает следующие препараты:
антисептические мази и препараты для обработки поражённых участков кожи; в случае инфицирования кожных высыпаний – антибактериальные мази; мази и препараты, снимающие зуд в очагах кожных высыпаний; пудры или тальк для снижения трения в области раздражения; подсушивающие мази или кремы; мази и препараты, стимулирующие регенерацию кожи; солевые ванны для снятия зуда кожи; отвары аптечных трав для снятия раздражения кожи, антигистаминные препараты при усилении зуда и покраснений; жаропонижающие препараты при воспалительных процессах.

Самым лучшим и эффективным методом лечения потницы является соблюдение правил гигиены. Температура в комнате, где пребывает ребенок, не должна быть выше 20–22 °C, также необходимо поддерживать уровень влажности воздуха в пределах 50-70%.
Осложнения
При правильном уходе за кожей ребенка проблемы с потницей исчезают в течение 2–3 дней, но у ослабленных детей кожные высыпания могут иметь серьезные последствия. При пиодермии присоединяется гнойное воспаление кожных покровов, а везикулопустулез приводит к инфицированию протоков потовых желез стафилококковыми микроорганизмами. Такое состояние может сопровождаться повышением температуры тела и потребовать госпитализации. Кроме того, при стечении нескольких неблагоприятных факторов гнойный процесс может распространяться и поражать другие органы, вызывая отиты, пиелонефрит, пневмонию и омфалит.
Профилактика
В период грудного вскармливания необходимо строго соблюдать правила личной гигиены, так как от этого зависит самочувствие кормящей мамы и новорождённого. Помимо этого, чтобы предупредить появление потницы после родов, нужно следовать простым правилам:
носить одежду, сшитую из натуральных тканей; использовать гипоаллергенные косметические продукты; стирать вещи только гипоаллергенными порошками; избегать перегревания; создавать и поддерживать в помещении комфортную температуру; одеваться строго по сезону; регулярно проходить медицинские скрининги.
Потница, как и многие другие заболевания, относится к тем проблемам, которые гораздо легче предупредить, нежели избавляться от ее последствий. Профилактика важна для детей, поскольку кожные раздражения вызывают у них беспокойство и нарушение сна. Все рекомендации сводятся к соблюдению норм гигиены, общих для детей и взрослых:
- удаление потовых выделений с кожи после любых физических нагрузок;
- ношение одежды свободного кроя из натуральных тканей;
- соответствие одежды погодным условиям и физической нагрузке;
- запрет на тугое пеленание и укутывания детей первого года жизни;
- использование качественных средств гигиены;
- умеренность физических нагрузок при повышенной температуре воздуха;
- своевременное лечение гипергидроза и других провоцирующих заболеваний.
В связи с тем, что кожа детей проявляет особую склонность к высыпаниям, для них меры профилактики потницы должны соблюдаться с особой тщательностью.
Post Views: 798
badacne.ru
Покраснение кожи во время беременности
Изменения, происходящие с кожей во время беременности
Некоторые женщины могут обнаружить, что их кожа во время беременности сильно изменилась. Как правило, большинство из таких изменений затрагивают практически каждую женщину, а некоторые могут проявляться далеко не у всех.
Гормональные перестройки, затрагивающие женский организм во время беременности, могут вызывать множество изменений кожи, от банальных растяжек (стриев) до акне (угрей) и потемнения кожи (хлоазмы). Большинство кожных изменений постепенно исчезают после родов.
Типы изменений кожи
Давайте рассмотрим наиболее частые проблемы с кожей, которые затрагивают женщин во время вынашивания ребенка:
1. Акне – у некоторых будущих мамочек в начале беременности появляется угревая сыпь, особенно у женщин, которые страдали от прыщей во время менструаций. Но есть и женщины, которые считают, что у них, наоборот, во время беременности улучшилось состояние кожи и уменьшилось количество акне.
ВАЖНО: Не принимайте никаких лекарственных препаратов от прыщей без консультации у вашего лечащего врача. Некоторые из них являются не безопасными для беременных женщин. Например, «Аккутан» (изотретиноин) – это рецептурный препарат, который используется для лечения тяжелой угревой сыпи. Он относится к препаратам-ретиноидам. Все ретиноиды (в том числе и «Аккутан») могут вызвать очень серьезные врожденные дефекты у плода.
2. Синеватые пятна на ногах – у небольшого количества беременных женщин, особенно живущих в холодном климате, повышение гормонов может привести к обесцвечиванию кожи или появлению синюшных пятен на ногах. Это явление обычно исчезает после родов.
3. Хлоазма (меланодермия) – так называемая «маска беременности» – встречается примерно у 30% беременных женщин. Это состояние возникает, когда кожа лица темнеет и приобретает коричневый оттенок. Такое потемнение может быть сплошным, а может быть пятнами. Меланодермия чаще встречается у темноволосых женщин с бледной кожей. Обычно у женщин появляются коричневые неравномерные пигментные пятна на лбу, висках, на носу и на щеках. Иногда появление таких пятен бывает вокруг глаз. Пигментные пятна могут еще больше потемнеть под воздействием солнечного света. Эти пятна обычно полностью исчезают после родов.
4. «Светящаяся» кожа – из-за того, что во время беременности увеличивается кровоток, крошечные кровеносные сосуды проступают под поверхностью кожи, и складывается ощущение, что кожа просвечивается. Кроме того, гормоны беременности приводят к усиленной работе кожных сальных желез, что вызывает повышенную жирность кожи. От этого лицо может выглядеть блестящим.
5. Кожный зуд – многие беременные женщины жалуются на зуд кожи, особенно на животе и на груди. Чаще всего зуд начинает беспокоить в конце второго и в третьем триместре, когда кожа растягивается из-за увеличившегося живота.
6. Linea negra (темная линия на животе) – во время беременности в коже появляется много дополнительного пигмента (окраски), из-за чего у многих женщин на животе появляется темная линия, от лобковой кости до пупка. Эта линия после родов исчезает.
7. Отечность лица – в третьем триместре ваше лицо и веки могут опухать. Такое, как правило, отмечается в первой половине дня. Это вызвано увеличением циркуляции крови, и почти всегда безвредно. Но если у вас сильная отечность, а также резкое увеличение веса, обязательно сходите к врачу, у которого вы наблюдаетесь, чтобы исключить другие возможные проблемы.
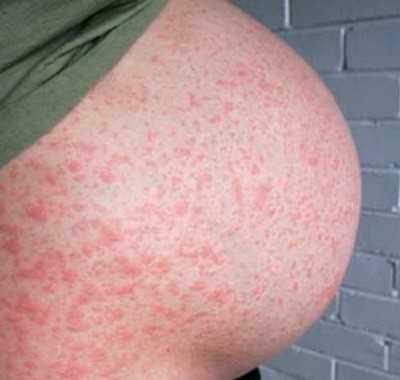
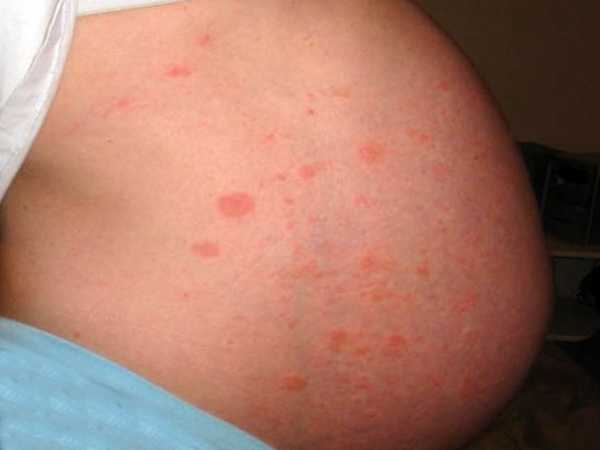
8. Сыпь – многие женщины больше потеют во время беременности, потому что гормоны беременности влияют на потовые железы. Повышенное потоотделение может привести к появлению на коже сыпи (потнице). На седьмом – девятом месяце у некоторых женщин также появляются безвредные, но зудящие красные волдыри на животе. Они могут распространяться на руки, бедра, ноги и ягодицы, вызывая дискомфорт .
9. Покраснение или зуд ладошек – увеличение женского гормона эстрогена часто приводит покраснению ладоней, которые могут еще и зудеть. У некоторых женщин такое же явление проявляется на ступнях ног. Обычно такое покраснение и зуд исчезают после родов.
10. Растяжки (стрии) – по мере того, как ваша грудь и живот будут увеличиваться, у вас будут появляться растяжки – небольшие полосы текстурированной (нарушенной) кожи. Они могут иметь красновато-коричневый, розовый или темно-коричневый цвет (все зависит от того, какой цвет кожи у женщины). Растяжки часто появляются еще на ягодицах и на бедрах. Растяжки вызваны крошечными повреждениями в подкожном слое, который помогает вашей коже растягиваться.
К сожалению, предотвратить появление растяжек невозможно, но они становятся менее заметными спустя некоторое время после родов, а иногда – и вовсе незаметны. В аптеках представлен широкий ассортимент кремов против растяжек, однако сказать, что они на 100% эффективны, нельзя. Поэтому выбор – стоит ими пользоваться или нет – всегда остается за вами.
11. Сосудистые сеточки – могут появиться на лице, верхней части груди, шее и на руках. Эти звездочки представляют собой маленькие, красные пятна, которые имеют ветвящиеся линии, расходящиеся в стороны. Сосудистые сеточки – это проступившие под кожу крошечные кровеносные сосуды. Их вызывают гормональные изменения в организме, связанные с беременностью, и увеличение циркуляции крови. У одних женщин эти звездочки после родов исчезают, у других – остаются на всю жизнь.
12. Потемнение кожи (нарушение пигментации) – как правило, потемнение кожи вызывают гормональные изменения. Это потемнение может затронуть веснушки, родинки, соски, ареолы (области вокруг сосков), половые губы и промежность, внутреннюю поверхность бедер. Обычно такие потемнения исчезают после родов. Но часто эти области остаются темнее, чем были до беременности.
Что можно сделать, чтобы избежать проблем с кожей?
Многие изменения, происходящие с кожей во время беременности, попросту неизбежны, и основная часть таких изменений исчезает после родов. Но некоторые простые процедуры могут помочь уменьшить распространенные проблемы кожи, непосредственно связанные с беременностью:
1. Очищение кожи – хороший, и главное – правильный, уход за кожей является лучшим способом профилактики (или лечения) угрей. Мойте лицо мягкими очищающими средствами для лица по 2 – 3 раза в день. Не умывайтесь слишком часто, потому что ваша кожа может стать сухой, а это может еще больше усугубить изменения кожи.
2. Защита от солнца – необходимая мера, поскольку ваша кожа, когда вы беременны, становится более чувствительной к солнечному свету. Поэтому в это время очень важна хорошая защита от солнца. Солнечный свет может еще больше затемнить пигментные пятна коже и увеличить риск появления хлоазмы. Подберите хороший солнцезащитный крем, всегда на улице носите шляпу с широкими полями, чтобы прикрывала лицо. Старайтесь с 10 утра до 14 часов дня не выходить на улицу, когда самая высокая солнечная активность.
3. Наносите макияж – тональный крем может помочь скрыть темные пятна на коже. Старайтесь подбирать гипоаллергенную косметику, по максимуму содержащую натуральные составляющие.
4. Профилактика растяжек – конечно, вы полностью не сможете избежать появления растяжек. Однако, вы можете контролировать свою прибавку веса, чтобы не располнеть во время беременности. Обязательно увлажняйте кожу на груди и на животе, чтобы предотвратить сухость кожи и уменьшить зуд.
Чтобы не было раздражения кожи, старайтесь пользоваться косметическими средствами (дезодорант, крема) без запаха. Используйте при стирке мягкое мыло вместо стирального порошка. Избегайте горячей воды в душе или ванной (горячая вода может высушить кожу и даже привести к выкидышу).
5. Не перегревайтесь – тепло всегда усиливает кожный зуд и часто провоцирует появление сыпи. Когда вы в теплую погоду идете на улицу, надевайте свободную одежду из натуральных тканей, желательно из хлопка.
Когда стоит обратиться к врачу?
Почти все изменения кожи во время беременности безвредны и безболезненны. Однако есть несколько ситуаций, которые требуют медицинской помощи:
1. Кожный зуд, вызванный печеночным холестазом – сильный зуд может быть признаком серьезного заболевания печени – внутрипеченочного холестаза беременных (ВХБ), особенно если зуд начался в третьем триместре.
Симптомы ВХБ, кроме сильного зуда по всей коже, включают в себя пожелтение кожи, тошноту, усталость, рвоту и потерю аппетита. ВХБ не вредит здоровью женщины, но он может сильно повредить ребенку. Холестаз беременных обычно проходит после родов без всякого лечения.
Женщины, у которых ВХБ, чаще сталкиваются с мертворождением или преждевременными родами. Дети, рожденные недоношенными, подвергаются повышенному риску долгосрочных проблем со здоровьем. Поговорите с вашим врачом, если вы подозреваете, что у вас может быть ВХБ.
2. Потемнение кожи, сопровождающееся другими симптомами – в редких случаях нарушение пигментации может быть признаком серьезной проблемы. Если изменения цвета кожи сопровождаются болью, повышенной чувствительностью, покраснением или кровотечением, или есть изменения в цвете, форме или размере пигментных пятен, вам стоит сразу обратиться к врачу.
3. Отечность век – как правило, отечность век является нормой в третьем триместре. Однако, если отечность слишком сильная, или если вы в неделю набрали больше 2,3 кг веса, это может означать, что в вашем организме задерживается слишком много жидкости, а это может быть признаком преэклампсии и других осложнений беременности, связанных с высоким кровяным давлением.
Всегда советуйтесь с вашим врачом при появлении любых проблем кожи во время беременности, перед использованием каких-либо лечебных мазей или кремов для лечения кожных заболеваний. Многие из них являются небезопасными во время беременности!
Состояние кожи во время беременности – почему возникает зуд, сухость, высыпания и как снять эти симптомы
В период беременности все органы подвержены определенным изменениям. Это касается и кожных покровов. Проблемы с кожей во время гестации возникают в среднем у 90% женщин и в большинстве случаев носят физиологический характер. Однако они часто вызывают чувство беспокойства, неприятные ощущения и неудовлетворенность своим внешним видом.
Состояние кожи
У некоторых женщин появляется избыточный рост волос на теле, отмечаются жирная кожа на лице и волосистой части головы, угревые высыпания, преимущественно в зоне лба, крыльев носа, в области лопаток, верхних отделов грудной клетки, что свидетельствует о нарушении кожной микрофлоры и функции сальных желез.
Во время беременности возможны также покраснение кожи в виде появления красных пятен (эритематоз беременных), покраснение ладоней и стоп, появление пигментированных пятен, развитие атрофических рубцов в области живота и поясничной области (стрии беременных), повышенная потливость. В других случаях, наоборот, женщины замечают, что их кожа стала очень сухой и шелушащейся, беспокоят повышенная чувствительность кожных покровов и зуд, иногда мучительный, наиболее выраженный на руках, в области передней брюшной стенки и молочных же6лез. Особенно шелушится зона лица и рук.
Все эти состояния связаны с изменением в организме общего гормонального фона, концентрации гормонов и их соотношения — андрогенов, прогестерона, эстрогенов, пролактина, лютеинизирующего и фолликулостимулирующего, гормонов щитовидной железы и надпочечников.
Особенно распространенным явлением, доставляющим значительный дискомфорт и беспокойство, является зуд, который встречается у 19-20% всех беременных женщин. Он рассматривается в качестве слабовыраженного болевого раздражителя болевых рецепторов. Эти раздражители настолько слабы, что не идентифицируются нервной системой. Различают генерализованные (распространенные по всему телу) и локализованные (например, в области анального отверстия, зуд вульвы) формы. Те и другие могут быть обусловлены различными причинами.
Ощущение зуда
Наиболее частые причины зуда кожи во время беременности:
- Неустойчивость психоэмоциональной сферы, нервно-психические расстройства (психогенный зуд). В этих случаях даже обычные незначительные раздражители воспринимаются в виде зуда. Особенно это происходит в вечернее и ночное время, в состоянии покоя, когда кора головного мозга не подвергается воздействию других значительных раздражителей. Зуд возникает, в основном, по внутренней поверхности рук и бедер, а также в подмышечной и паховой областях.
- Использование синтетического белья и шерстяной одежды, ароматизированных прокладок, щелочных антибактериальных средств.
- Быстрое увеличение массы тела, многоплодие, ведущие к разрывам соединительнотканных волокон и формированию растяжек, задержка жидкости в тканях. Наиболее часто эти причины приводят к зуду в области грудных желез, живота, внутренней поверхности бедер, поясничной области.
- Избыточное потоотделение и недостаточное соблюдение гигиенических мер по уходу за кожными покровами.
- Развитие или ухудшение течения уже имеющихся сахарного диабета, дискинезии желчных путей, хронического холецистита. Так, например, увеличение концентрации эстрогенов в крови может способствовать застою желчи, что ведет к избыточному содержанию в крови желчных кислот, вызывающих кожный зуд. Увеличение матки и повышение давления в брюшной полости также нарушают отток желчи из печени и желчного пузыря в 12-перстную кишку.
- Изменение баланса половых гормонов, которое может вызывать сухость кожи во время беременности, приводящей к зуду. Эта же причина может способствовать замедлению синтеза эластиновых и коллагеновых волокон, что приводит к нарушению растяжимости и эластичности кожи, к разрывам соединительнотканных волокон с раздражением кожных рецепторов, зудом и формированием стрий. Сухая кожа во время беременности также может быть следствием недостаточного употребления жидкости, особенно, при избыточной потливости, или быть симптомом гипотиреоза или скрытого течения сахарного диабета.
- Дефицит железа, аллергические реакции и непереносимость препаратов, принимаемых самостоятельно или назначаемых врачами в период беременности (витамины, например, фолиевая кислота, антибиотики и антибактериальные средства, и даже антигистаминные препараты, и др.), а также продуктов питания, которые до беременности могли не вызывать никаких аллергических реакций.
- Провоцирование беременностью более тяжелого течения некоторых скрыто текущих аутоиммунных заболеваний. Наиболее часто таким заболеванием является дерматомиозит.
- Развитие или рецидивы течения уже имеющихся дерматозов.
Развитие дерматоза во время беременности
Физиологический зуд, то есть обусловленный только обычной гормональной перестройкой организма в период беременности, чаще всего локализуется в области спины, молочных желез, живота, на ладонях и стопах. Очень важно правильно проводить его дифференциальную диагностику не только с таковым при различных патологических состояниях (заболевания печени и почек, сосудов, гематологическая патология, ВИЧ, реакции на бета-блокаторы и эстрогены, дерматозы общего характера и т. д.), но и с нередко встречающимися специфическими дерматозами именно периода беременности.
К наиболее распространенным и важнейшим пруригинозным (зудящим) дерматозам периода беременности относятся:
Наблюдается в первом триместре и не обусловленн холестазом, то есть не связанный с патологией синтеза, секреции и выделения в тонкий кишечник желчи или ее составных компонентов. Причина не установлена. Предполагается влияние простагландинов, понижающих порог чувствительности к неинтенсивным раздражениям. Ощущения носят генерализованный характер и сопровождаются повышенным содержанием в крови желчных кислот при нормальных показателях функции печени. Риска для плода эта форма не представляет.
Носит также генерализованный характер, но наиболее выражен в области кистей и стоп. Значительно усиливается в ночное время. Характерен для второго и третьего триместров и несет в себе угрозу для плода. Причина его развития также неизвестна. Предполагаются наличие генетической предрасположенности, а также изменения в гепатоцитах (печеночных клетках) и в желчевыводящих путях. В анализах крови отмечается повышенное содержание холестерина и липидов, желчных кислот, трансаминаз и щелочной фосфатазы.
Отмечается в третьем триместре. Локализуется, преимущественно, в области живота и проксимальных отделов верхних и нижних конечностей. Опасности для плода не представляет. Причина не установлена. Нередко сочетается с повышенной массой тела женщины и плода и быстрым развитием атрофических рубцов на животе.
Пемфигоид (пузырный дерматоз)
Пемфигоид характеризуется формированием пузырей в эпидермальном слое кожи. Как правило, развивается во втором и третьем триместрах и представляет собой фактор риска для плода. Локализуется вокруг пупка, на коже конечностей, особенно в области ладоней и подошв. Заболевание аутоиммунной этиологии. Подтверждается гистологическим и иммуногистологическим методами диагностики, а также посредством иммуноферментного анализа венозной крови, в результате которого выявляются аутоантитела к коллагену 17-го типа, или гемидесмосомальному белку 180.
Встречающееся в ранней и поздней формах и не несущее угрозы для плода. Причина неизвестна, но считается аллергическая с наследственной предрасположенностью. Зуд локализуется в области разгибательных поверхностей нижних и верхних конечностей. Подробнее о заболевании можно прочесть в этой статье.
Возникает с 4-го по 9-й месяцы беременности. Имеет вид зудящих акне. Причина точно не установлена, но считается, что дерматоз, не представляет опасности для плода и обусловлен гормональными нарушениями. Фолликулит локализуется, преимущественно, в области верхних отделов грудной клетки и на конечностях.
1. Зудящий дерматоз
Принципы ухода за кожей во время беременности
Уход за кожными покровами и гигиенические процедуры общего назначения очень полезны как в целях профилактики зуда, так и его лечения. Большое значение имеет частый прием гигиенических ванн и душа без применения моющих средств, содержащих ароматизаторы. Вода при этом должна быть не слишком теплой и не очень прохладной. Длительность водных процедур не должна превышать 10-20 минут.
Используя при умывании или мытье тела детергенты (поверхностно активные средства), мягкое мыло без щелочных компонентов, очищающие увлажняющие масла и средства для душа и ванны можно избежать при этих процедурах дополнительного обезвоживания кожных покровов. Высушивать кожу необходимо легкими похлопывающими движениями без применения энергичного растирания.
При чрезмерной сухости особенно важным является правильное применение соответствующих увлажняющих препаратов. В зависимости от состояния кожных покровов и рекомендаций врача (при сухости, зуде, покраснении и т. д.), наносится только эмолент, образующий защитную пленку и предотвращающий потерю влаги с кожной поверхности, или вначале назначенный врачом лекарственный препарат с последующим нанесением эмолента.
Уход за кожей лица во время беременности основан на тех же принципах. Косметические средства не должны обладать свойствами глубокого проникновения, а также содержать аллергенные и агрессивные компоненты, обладать выраженным запахом и высокой плотностью. Кроме того, необходимо пользоваться солнцезащитными кремами в периоды активного солнечного излучения, осуществлять легкие массажи в целях улучшения микроциркуляции крови и оттока жидкости из тканей. Очень полезно регулярное увлажнение с помощью термальной воды, масок с увлажняющим кремом, содержащим соответствующие подобранные компоненты, основными из которых являются экстракт морских водорослей, алоэ, витамин “E”, гиалуроновая кислота.
У значительного числа женщин отмечается избыточная пигментация лица в области лба, щек и носа (хлоазмы, или пятна беременности), в области ареол, подмышечных впадин, брюшной стенки, увеличение родимых пятен, количества веснушек. Полностью от этих изменений можно избавиться только после родов. До этого нельзя применять никаких отбеливающих средств. Их применение не только бесполезно, но может быть вредным. Для предотвращения более сильного развития пигментаций рекомендуется избегать пребывания на солнце и применять солнцезащитные крема.
Правильный уход за кожей включает также отказ от синтетических и использование хлопчатобумажных тканей. Рекомендуется избегать помещений с повышенной температурой и сухой средой. Желательно также применение SPA и «мягких» релаксирующих процедур, которые не только улучшают общее самочувствие и уменьшают чувство зуда, но и улучшают процессы микроциркуляции и метаболизма, доставки кислорода тканям и выведения из них токсических продуктов, способствуют естественному увлажнению.
Наиболее простыми процедурами, благодаря которым улучшается состояние кожных покровов, являются щадящие чистки лица, увлажняющие и питательные маски, легкий общий и лимфодренажный массаж и местное обертывание.
В настоящее время выпускается достаточное большое число косметических препаратов, способствующих уменьшению выраженности растяжек на коже (стрий). Основой большинства из них является оливковое масло, действующие компоненты — экстракт центеллы азиатской, дексапантенол, витамин “E”, гиалуроновая кислота, гидролизаты эластиновых и коллагеновых белков, экстракт алоэ, фукуса, плюща, незаменимые жирные кислоты и т. д. Однако все эти средства пригодны для профилактики растяжек, но не для коррекции уже имеющихся рубцов. Коррекцию можно осуществлять уже после родов с помощью, например, применения лазерного излучения.
При наличии зуда короткое время можно также применять охлаждающие лосьоны, растворы с ментолом, камфарой. Однако длительное их использование приводит к повышенной сухости. В соответствии с симптоматикой можно использовать лосьоны, крема, мази и гели с дубильными компонентами. Последние выпускаются также в порошках, гранулах и растворах для ухода за кожей во время приема ванн.
11 перемен кожи во время беременности
Во время беременности в организме происходят изменения и внутри, и снаружи. Расскажем подробнее о тех, которые касаются кожи.
Сияние, которое отмечают окружающие (а вы можете даже не заметить), – это не просто легенда наших бабушек. У этого явления есть биологическое обоснование. Увеличившееся количество крови придает щекам привлекательный румянец. Все это благодаря мельчайшим сосудикам, расположенным прямо под кожей. А повышенная секреция из сальных желез придает жирный блеск. Румянец у беременных женщин появляется в результате тех же реакций организма, что и во время возбуждения, плача или другой активности, учащающей биение сердца.
Иногда в течение второго триместра беременности женщины могут не узнать себя в зеркале. На любом участке лица (чаще на лбу, скулах, носу и подбородке) появляются коричневатые или желтые пятна — так называемая хлоазма. Гормоны — эстроген и прогестерон — стимулируют синтез пигмента меланина в коже, а поскольку вырабатывается он неравномерно, оттенок получается пятнистым. Такой же эффект дают противозачаточные таблетки. А брюнетки и темнокожие женщины могут также заметить темные круги под глазами. Хлоазму нельзя предотвратить, но можно уменьшить ее проявления, по возможности избегая ультрафиолетового излучения, которое значительно усиливает выработку меланина.
Прыщи во время беременности, конечно, не такие ужасные, как в период полового созревания, тем не менее, вам все же, возможно, придется вспомнить про некоторые способы борьбы с ними. К счастью, прыщи исчезнут вскоре после родов. Не используйте абразивные скрабы и эксфолианты: во время беременности кожа слишком чувствительна. Мягкие средства на основе овсянки подходят намного лучше и помогут раскрыть поры. Из-за возможных пороков развития плода медикаментозные препараты Аккутан и Ретин-А, приписываемые при борьбе с акне, нельзя использовать во время беременности.
У большинства женщин есть слабовыраженная белая линия, проходящая от пупка до лобковой кости. До беременности она почти не различима. А вот во втором триместре она становится темной и намного более заметной. У некоторых эта линия может пойти и выше пупка. У темнокожих она гораздо ярче, но у всех исчезает через несколько месяцев после родов.
5. Потемнения некоторых участков кожи.
Маленькие родинки и веснушки могут стать больше, а родимые пятна — более коричневыми. Также могут появиться и новые родинки. Ареолы и соски станут значительно темнее и могут сохранить новый оттенок и после беременности, в отличие от остальных участков кожи, которые вернутся к первоначальному состоянию.
6. Красные ладони и ступни.
Уже на втором месяце беременности вы заметите покраснения ладоней и ступней. Это называется ладонной эритемой, которая является всего лишь одним из причудливых состояний, сопровождающих беременность.
Из-за повышенного синтеза гормонов и увеличенного количества крови во время беременности прямо под кожей появляются крошечные красные или пурпурные капилляры. Такое же явление наблюдается после родов на лице и в белках глаз из-за усиленной работы мускулатуры. Некоторые такие сосудики можно замаскировать с помощью косметики. К счастью, какая-то их часть пропадет после окончания беременности, но на ногах и теле он могут остаться. В таком случае поможет дерматолог.
У некоторых беременных женщин в местах, где кожу натирает одежда или другой участок кожи, могут появиться папилломы, или мягкие бородавки. Чаще всего образующиеся в складках шеи, под руками или грудью, эти новообразования, обусловленные излишним ростом верхнего слоя кожи, исчезают спустя несколько месяцев после родов. Если не хотите ждать, их можно легко удалить.
Раздражение на коже может быть не только у новорожденных, но и у беременных женщин. Вызванная перегревом, излишней потливостью и трением кожи, потница сопровождается прыщами и болезненной чувствительностью. Чаще всего это явление возникает между и под молочными железами, под животом и на внутренней поверхности бедер.
Зуд может возникнуть из-за сухой, шелушащейся кожи или сыпи. У многих самые неприятные ощущения возникают на коже, которая растягивается во время беременности (например, на животе), а также на бедрах.
Около 1% беременных женщин страдают от красных зудящих высыпаний на животе, бедрах, ягодицах и конечностях. Это называется зудящими папулами, они появляются во второй половине беременности и исчезают почти сразу после родов.
Источники: http://mamusiki.ru/kozha-vo-vremya-beremennosti/http://bellaestetica.ru/dermatologiya/kozha-vo-vremya-beremennosti.htmlhttp://www.1nep.ru/cosmetology/articles/128805/
promother.ru
11 перемен кожи во время беременности
1. Сияние.
Сияние, которое отмечают окружающие (а вы можете даже не заметить), – это не просто легенда наших бабушек. У этого явления есть биологическое обоснование. Увеличившееся количество крови придает щекам привлекательный румянец. Все это благодаря мельчайшим сосудикам, расположенным прямо под кожей. А повышенная секреция из сальных желез придает жирный блеск. Румянец у беременных женщин появляется в результате тех же реакций организма, что и во время возбуждения, плача или другой активности, учащающей биение сердца.
2. Пятна.
Иногда в течение второго триместра беременности женщины могут не узнать себя в зеркале. На любом участке лица (чаще на лбу, скулах, носу и подбородке) появляются коричневатые или желтые пятна — так называемая хлоазма. Гормоны — эстроген и прогестерон — стимулируют синтез пигмента меланина в коже, а поскольку вырабатывается он неравномерно, оттенок получается пятнистым. Такой же эффект дают противозачаточные таблетки. А брюнетки и темнокожие женщины могут также заметить темные круги под глазами. Хлоазму нельзя предотвратить, но можно уменьшить ее проявления, по возможности избегая ультрафиолетового излучения, которое значительно усиливает выработку меланина.
3. Акне.
Прыщи во время беременности, конечно, не такие ужасные, как в период полового созревания, тем не менее, вам все же, возможно, придется вспомнить про некоторые способы борьбы с ними. К счастью, прыщи исчезнут вскоре после родов. Не используйте абразивные скрабы и эксфолианты: во время беременности кожа слишком чувствительна. Мягкие средства на основе овсянки подходят намного лучше и помогут раскрыть поры. Из-за возможных пороков развития плода медикаментозные препараты Аккутан и Ретин-А, приписываемые при борьбе с акне, нельзя использовать во время беременности.
4. Темная полоса.
У большинства женщин есть слабовыраженная белая линия, проходящая от пупка до лобковой кости. До беременности она почти не различима. А вот во втором триместре она становится темной и намного более заметной. У некоторых эта линия может пойти и выше пупка. У темнокожих она гораздо ярче, но у всех исчезает через несколько месяцев после родов.
5. Потемнения некоторых участков кожи.
Маленькие родинки и веснушки могут стать больше, а родимые пятна — более коричневыми. Также могут появиться и новые родинки. Ареолы и соски станут значительно темнее и могут сохранить новый оттенок и после беременности, в отличие от остальных участков кожи, которые вернутся к первоначальному состоянию.
6. Красные ладони и ступни.
Уже на втором месяце беременности вы заметите покраснения ладоней и ступней. Это называется ладонной эритемой, которая является всего лишь одним из причудливых состояний, сопровождающих беременность.
7. Сосудистые «звездочки».
Из-за повышенного синтеза гормонов и увеличенного количества крови во время беременности прямо под кожей появляются крошечные красные или пурпурные капилляры. Такое же явление наблюдается после родов на лице и в белках глаз из-за усиленной работы мускулатуры. Некоторые такие сосудики можно замаскировать с помощью косметики. К счастью, какая-то их часть пропадет после окончания беременности, но на ногах и теле он могут остаться. В таком случае поможет дерматолог.
8. Мягкие бородавки.
У некоторых беременных женщин в местах, где кожу натирает одежда или другой участок кожи, могут появиться папилломы, или мягкие бородавки. Чаще всего образующиеся в складках шеи, под руками или грудью, эти новообразования, обусловленные излишним ростом верхнего слоя кожи, исчезают спустя несколько месяцев после родов. Если не хотите ждать, их можно легко удалить.
9. Потница.
Раздражение на коже может быть не только у новорожденных, но и у беременных женщин. Вызванная перегревом, излишней потливостью и трением кожи, потница сопровождается прыщами и болезненной чувствительностью. Чаще всего это явление возникает между и под молочными железами, под животом и на внутренней поверхности бедер.
10. Зуд.
Зуд может возникнуть из-за сухой, шелушащейся кожи или сыпи. У многих самые неприятные ощущения возникают на коже, которая растягивается во время беременности (например, на животе), а также на бедрах.
11. Высыпания на коже.
Около 1% беременных женщин страдают от красных зудящих высыпаний на животе, бедрах, ягодицах и конечностях. Это называется зудящими папулами, они появляются во второй половине беременности и исчезают почти сразу после родов.
Источник: www.askdrsears.com
www.1nep.ru
Сыпь при беременности — Сыпи(высыпания)
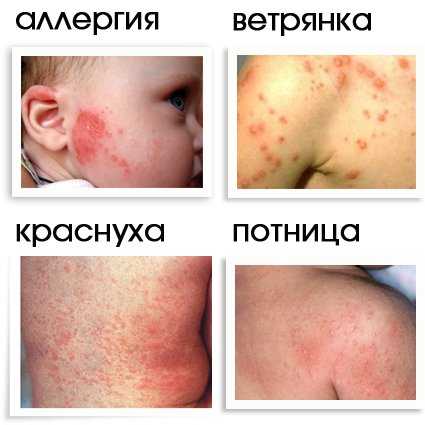
Сыпь при беременности встречается у многих женщин. В большинстве случаев таким образом проявляются гормональные изменения в организме. Однако причины сыпи могут быть не только физиологическими, но и патологическими. Высыпания на коже могут появляется при различных инфекционных заболеваниях, опасных для самой женщины и ее будущего ребенка.
Причины сыпи при беременности
К наиболее часто встречающимся причинам сыпи при беременности относятся:
- Дерматоз. Предположительно дерматоз появляется из-за гормональных изменений в организме беременной. Чаще всего, он появляется в последнем триместре. Сыпь возникает преимущественно в области растяжек и имеет вид узелков и бляшек. В дальнейшем элементы высыпаний могут сливаться, образуя бляшки больших размеров, и распространяться на ягодицы, грудь, ноги и спину. После родов, как правило, дерматоз исчезает. Особой опасности для женщины и малыша он не представляет. Лечение заключается в устранении зуда и покраснений, для чего беременной подбирается подходящая мазь или крем, чаще гормональный.
- Краснуха. Это заболевание пагубно влияет на плод. Наиболее опасным считается первый триместр беременности. Проявляется краснуха повышением температуры, головной болью, тошнотой и бледно-розовой сыпью. Данное заболевание может привести к развитию у будущего ребенка катаракты, глухоты, пороков сердца, кроме того, оно поражает нервную систему плода. Поэтому при выявлении у женщины краснухи в первом триместре беременность обычно прерывают.
- Корь. Болезнь развивается при отсутствии иммунитета к ней так же, как и краснуха. Перенесенная в первом триместре корь может вызвать у ребенка слабоумие и другие патологии нервной системы. Симптомами заболевания являются высыпания в виде бугорков, появляющиеся поэтапно: сначала поражается шея и лицо, затем — туловище и руки, а потом – ноги. Перенесенная корь в первые 12 недель беременности – повод для ее прерывания. При наличии риска заразиться болезнью или контакте с больным проводят обязательную вакцинацию иммуноглобулином, чтобы не допустить развития заболевания.
- Герпес. Эта инфекция наиболее часто становится причиной врожденных заболеваний. При первичном заражении герпесом в период беременности вероятность инфицирования плода 50 %, при обострении уже имеющегося заболевания риск значительно ниже – около 4%. Заразиться вирусом герпеса можно половым путем, через поцелуи, предметы обихода, при переливании крови, а также возможен воздушно-капельный путь заражения. Проявляется герпес мелкой пузырьковой сыпью, которая сопровождается жжением, покраснением и зудом. Спустя некоторое время, пузырьки начинают лопаться, оставляя язвочки. Особо пагубное воздействие оказывает герпес в первом триместре беременности, он может вызвать умственную отсталость и болезни сердечно-сосудистой системы. Заражение этим вирусом в третьем триместре может привести к энцефалиту, гепатиту, пневмонии и другим патологиям.
- Ветряная оспа. Наибольшую опасность представляет данное заболевание в первом и последнем триместре беременности. В первом – оно может стать причиной выкидыша или тяжелых пороков развития. Ветряная оспа, перенесенная в третьем триместре, приводит к внутриутробному инфицированию, пневмонии и кислородному голоданию. Проявляется заболевание высыпаниями в виде розовых пятен, на которых затем образуются пузырьки с прозрачной жидкостью, в дальнейшем пузырьки подсыхают, покрываясь корочками. Сыпь сопровождается выраженным зудом. Для лечения используются противовирусные препараты, а элементы высыпаний обрабатываются антисептиками. При тяжелом течении заболевания для предотвращения осложнений больного помещают в условия стационара в изолированную палату.
- Чесотка. Это заболевание проявляется в виде пузырьков и бугорков с заметными чесоточными ходами. Помимо сыпи, отмечается сильный нестерпимый зуд. Опасности для матери и ребенка чесотка не представляет. Лечение назначает врач, как правило, оно заключается в применении специальных противопаразитарных препаратов.
- Аллергия. Одной из самых частых причин сыпи при беременности является аллергическая реакция на какое-либо вещество. При этом такая реакция может появиться в период ожидания ребенка даже на те аллергены, на которые до беременности никакой реакции не было. Сыпь имеет вид небольших пузырьков с прозрачным содержимым. Она может размещаться на ограниченном участке тела или распространяться на всю кожу.
Локализация сыпи при беременности
Сыпь на животе при беременности
При появлении высыпаний в области живота во время ожидания ребенка лучше обратиться к врачу для постановки диагноза и определения лечения. Сыпь на животе при беременности может возникать как последствие гормональной перестройки организма, связанной с беременностью. В таких случаях высыпания преимущественно локализуются на животе, но могут захватывать и другие участки тела – руки, спину, ягодицы, бедра, грудь.
Другой не менее частой причиной сыпи на животе при беременности считается аллергия. Вызвать ее могут продукты питания, средства бытовой химии, косметика, пыльца растений, ткань, из которой сшита одежда, шерсть животных, пыль и прочее. Аллергия может быстро прогрессировать и осложняться, кроме того, пузырьки лопаются, что создает риск вторичного инфицирования.
В летний период сыпью в области живота может проявляться потница. Особенно часто она наблюдается у женщин, носящих бандаж, предпочитающих синтетическую одежду и не уделяющих должное внимание своей гигиене.
Сыпь на животе при беременности может появляться и при различных инфекционных заболеваниях, а также при нарушении нормального функционирования внутренних органов.
Сыпь на руках при беременности
Изменение гормонального фона и некоторое ослабление иммунной системы может приводить к появлению сыпи на руках при беременности, как результата аллергической реакции, обострения или развития кожных заболеваний.
Высыпания на руках могут быть одним из признаков аллергии. Причем вызвать ее может даже крем для рук, который женщина до этого использовала постоянно. При появлении аллергических высыпаний нужно выявить аллерген и устранить контакт с ним. В противном случае возможно ухудшение ситуации и присоединение вторичной инфекции бактериального характера. Также существует возможность перехода аллергического процесса в хроническую форму и развития экземы.
Изменение кожи на ладонях может быть связано с эритемой и телеангиэктазией. Причина таких изменений – повышение в крови эстрогенов. Изменения представляют собой стойкое расширение мелких сосудов. Высыпания имеют вид красных точек, черточек, звездочек и т.д. При появлении такой сыпи нужно показаться врачу, так как она может говорить о патологиях печени.
Сыпь на ногах при беременности
Основные причины появления сыпи на ногах при беременности те же, что и на других частях тела – дерматоз, инфекции, аллергия. Наибольшую опасность из них представляют инфекционные заболевания, такие как ветряная оспа, краснуха и корь. Поэтому при образовании на ногах высыпаний стоит посетить врача, только он сможет принять решение о необходимости и составе лечения.
Сыпь на лице при беременности
В период беременности может появляться угревая сыпь на лице, напоминающая акне подросткового периода. На щеках, подбородке и лбу образуются небольшие бугорки и прыщики. Они обычно не доставляют никаких неудобств, кроме эстетических. Такая сыпь на лице при беременности связана с гормональной перестройкой организма и не представляет опасности.
Однако сыпь на лице не всегда бывает безопасной. Высыпания в этой области могут появляться и при инфекционных заболеваниях. Так, сыпью на лице проявляется ветрянка, герпес, краснуха, корь.
Виды сыпи при беременности
Красная сыпь при беременности
Причина красной сыпи при беременности, чаще всего, — дерматоз. Эта патология довольно безопасна для женщины и ребенка. Проявляется она высыпаниями и зудом, возникает в последнем триместре беременности. Дерматоз преимущественно поражает женщин, беременных в первый раз, ожидающих двойню или сильно прибавивших в весе. Внешне такая сыпь выглядит как небольшие красные бугорки. После родов высыпания быстро исчезают, не оставляя следов.
Мелкая сыпь при беременности
Мелкая сыпь при беременности в большинстве случаев оказывается последствием крапивницы. Область локализации ее – ягодицы, живот, бедра, грудь, руки и другие части тела. Высыпания сопровождаются сильным зудом и дискомфортом. Причиной крапивнице чаще становятся пищевые продукты, являющиеся известными аллергенами: шоколад, цитрусовые, клубника, малина и прочее. При выявлении крапивницы в первую очередь нужно определить аллерген и устранить его из питания беременной. Обычно этого оказывается достаточно, но если сыпь сохраняется, то может потребоваться прием специальных антигистаминных препаратов, назначающихся врачом.
Еще одной причиной мелкой сыпи может стать недостаток гигиены на фоне повышенной потливости, а также гормональные изменения в организме женщины.

Угревая сыпь при беременности
Причина угревой сыпи при беременности – повышение уровня прогестерона, способствующего усиленного выделению кожного жира. Свою роль может сыграть и токсикоз первого триместра, вызывающий обезвоживание организма. Кроме того, в период ожидания ребенка иммунитет снижается, что дает возможность активизироваться патогенным микроорганизмам.
Угри при беременности нельзя выдавливать, прикасаться к ним грязными руками, применять какие-либо средства без консультации с врачом. Все это может привести к присоединению инфекции и развитию осложнений.
Аллергическая сыпь при беременности
Аллергическая сыпь при беременности имеет вид небольших волдырей, сопровождается сильным зудом, что может приводить к бессоннице, раздражительности и нервозности. Наиболее часто реакцию вызывают пищевые продукты, лекарственные средства, но возможны и другие факторы. Аллергия связана с изменением количества половых гормонов в организме, что может привести также к гестозу, поэтому при возникновении высыпаний следует обязательно посетить врача. Кроме того, может произойти переход заболевания в хроническую форму, при которой высыпания не проходят сами даже после устранения контакта с аллергеном. В таких случаях врачом назначается медикаментозное лечение.
Чем лечить сыпь при беременности
Для предотвращения появления аллергической сыпи при беременности женщине следует придерживаться особой диеты, исключив из рациона шоколад, цитрусовые, морепродукты, кофе и другие подобные продукты.
Лечение сыпи при беременности инфекционного характера должен назначать только врач, исходя из индивидуальных особенностей и срока беременности. Нередко при вирусных заболеваниях на ранних сроках делается аборт по медицинским показаниям. Своевременное обращение за медицинской помощью поможет избежать развития последствий и осложнений.
Основой лечения сыпи при беременности становится лечение заболевания, вызвавшего ее появление. Также врачом могут назначаться средства для ускорения заживления кожи, повышения иммунитета, устранения зуда и дискомфорта.
Похожие статьи:
Пятна: полная информация
Сыпь без зуда
Сыпь при глистах
Сыпь при крапивнице
Атерома
Сыпь при дисбактериозе
sblpb.ru
кожа во время беременности | mamusiki.ru
Некоторые женщины могут обнаружить, что их кожа во время беременности сильно изменилась. Как правило, большинство из таких изменений затрагивают практически каждую женщину, а некоторые могут проявляться далеко не у всех.
Гормональные перестройки, затрагивающие женский организм во время беременности, могут вызывать множество изменений кожи, от банальных растяжек (стриев) до акне (угрей) и потемнения кожи (хлоазмы). Большинство кожных изменений постепенно исчезают после родов.
Типы изменений кожи
Давайте рассмотрим наиболее частые проблемы с кожей, которые затрагивают женщин во время вынашивания ребенка:
1. Акне – у некоторых будущих мамочек в начале беременности появляется угревая сыпь, особенно у женщин, которые страдали от прыщей во время менструаций. Но есть и женщины, которые считают, что у них, наоборот, во время беременности улучшилось состояние кожи и уменьшилось количество акне.
ВАЖНО: Не принимайте никаких лекарственных препаратов от прыщей без консультации у вашего лечащего врача. Некоторые из них являются не безопасными для беременных женщин. Например, «Аккутан» (изотретиноин) – это рецептурный препарат, который используется для лечения тяжелой угревой сыпи. Он относится к препаратам-ретиноидам. Все ретиноиды (в том числе и «Аккутан») могут вызвать очень серьезные врожденные дефекты у плода.
2. Синеватые пятна на ногах – у небольшого количества беременных женщин, особенно живущих в холодном климате, повышение гормонов может привести к обесцвечиванию кожи или появлению синюшных пятен на ногах. Это явление обычно исчезает после родов.
3. Хлоазма (меланодермия) – так называемая «маска беременности» – встречается примерно у 30% беременных женщин. Это состояние возникает, когда кожа лица темнеет и приобретает коричневый оттенок. Такое потемнение может быть сплошным, а может быть пятнами. Меланодермия чаще встречается у темноволосых женщин с бледной кожей. Обычно у женщин появляются коричневые неравномерные пигментные пятна на лбу, висках, на носу и на щеках. Иногда появление таких пятен бывает вокруг глаз. Пигментные пятна могут еще больше потемнеть под воздействием солнечного света. Эти пятна обычно полностью исчезают после родов.
4. «Светящаяся» кожа – из-за того, что во время беременности увеличивается кровоток, крошечные кровеносные сосуды проступают под поверхностью кожи, и складывается ощущение, что кожа просвечивается. Кроме того, гормоны беременности приводят к усиленной работе кожных сальных желез, что вызывает повышенную жирность кожи. От этого лицо может выглядеть блестящим.
5. Кожный зуд – многие беременные женщины жалуются на зуд кожи, особенно на животе и на груди. Чаще всего зуд начинает беспокоить в конце второго и в третьем триместре, когда кожа растягивается из-за увеличившегося живота.
6. Linea negra (темная линия на животе) – во время беременности в коже появляется много дополнительного пигмента (окраски), из-за чего у многих женщин на животе появляется темная линия, от лобковой кости до пупка. Эта линия после родов исчезает.
7. Отечность лица – в третьем триместре ваше лицо и веки могут опухать. Такое, как правило, отмечается в первой половине дня. Это вызвано увеличением циркуляции крови, и почти всегда безвредно. Но если у вас сильная отечность, а также резкое увеличение веса, обязательно сходите к врачу, у которого вы наблюдаетесь, чтобы исключить другие возможные проблемы.
8. Сыпь – многие женщины больше потеют во время беременности, потому что гормоны беременности влияют на потовые железы. Повышенное потоотделение может привести к появлению на коже сыпи (потнице). На седьмом – девятом месяце у некоторых женщин также появляются безвредные, но зудящие красные волдыри на животе. Они могут распространяться на руки, бедра, ноги и ягодицы, вызывая дискомфорт .
9. Покраснение или зуд ладошек – увеличение женского гормона эстрогена часто приводит покраснению ладоней, которые могут еще и зудеть. У некоторых женщин такое же явление проявляется на ступнях ног. Обычно такое покраснение и зуд исчезают после родов.
10. Растяжки (стрии) – по мере того, как ваша грудь и живот будут увеличиваться, у вас будут появляться растяжки – небольшие полосы текстурированной (нарушенной) кожи. Они могут иметь красновато-коричневый, розовый или темно-коричневый цвет (все зависит от того, какой цвет кожи у женщины). Растяжки часто появляются еще на ягодицах и на бедрах. Растяжки вызваны крошечными повреждениями в подкожном слое, который помогает вашей коже растягиваться.
К сожалению, предотвратить появление растяжек невозможно, но они становятся менее заметными спустя некоторое время после родов, а иногда – и вовсе незаметны. В аптеках представлен широкий ассортимент кремов против растяжек, однако сказать, что они на 100% эффективны, нельзя. Поэтому выбор – стоит ими пользоваться или нет – всегда остается за вами.
11. Сосудистые сеточки – могут появиться на лице, верхней части груди, шее и на руках. Эти звездочки представляют собой маленькие, красные пятна, которые имеют ветвящиеся линии, расходящиеся в стороны. Сосудистые сеточки – это проступившие под кожу крошечные кровеносные сосуды. Их вызывают гормональные изменения в организме, связанные с беременностью, и увеличение циркуляции крови. У одних женщин эти звездочки после родов исчезают, у других – остаются на всю жизнь.
12. Потемнение кожи (нарушение пигментации) – как правило, потемнение кожи вызывают гормональные изменения. Это потемнение может затронуть веснушки, родинки, соски, ареолы (области вокруг сосков), половые губы и промежность, внутреннюю поверхность бедер. Обычно такие потемнения исчезают после родов. Но часто эти области остаются темнее, чем были до беременности.
Что можно сделать, чтобы избежать проблем с кожей?
Многие изменения, происходящие с кожей во время беременности, попросту неизбежны, и основная часть таких изменений исчезает после родов. Но некоторые простые процедуры могут помочь уменьшить распространенные проблемы кожи, непосредственно связанные с беременностью:
1. Очищение кожи – хороший, и главное – правильный, уход за кожей является лучшим способом профилактики (или лечения) угрей. Мойте лицо мягкими очищающими средствами для лица по 2 – 3 раза в день. Не умывайтесь слишком часто, потому что ваша кожа может стать сухой, а это может еще больше усугубить изменения кожи.
2. Защита от солнца – необходимая мера, поскольку ваша кожа, когда вы беременны, становится более чувствительной к солнечному свету. Поэтому в это время очень важна хорошая защита от солнца. Солнечный свет может еще больше затемнить пигментные пятна коже и увеличить риск появления хлоазмы. Подберите хороший солнцезащитный крем, всегда на улице носите шляпу с широкими полями, чтобы прикрывала лицо. Старайтесь с 10 утра до 14 часов дня не выходить на улицу, когда самая высокая солнечная активность.
3. Наносите макияж – тональный крем может помочь скрыть темные пятна на коже. Старайтесь подбирать гипоаллергенную косметику, по максимуму содержащую натуральные составляющие.
4. Профилактика растяжек – конечно, вы полностью не сможете избежать появления растяжек. Однако, вы можете контролировать свою прибавку веса, чтобы не располнеть во время беременности. Обязательно увлажняйте кожу на груди и на животе, чтобы предотвратить сухость кожи и уменьшить зуд.
Чтобы не было раздражения кожи, старайтесь пользоваться косметическими средствами (дезодорант, крема) без запаха. Используйте при стирке мягкое мыло вместо стирального порошка. Избегайте горячей воды в душе или ванной (горячая вода может высушить кожу и даже привести к выкидышу).
5. Не перегревайтесь – тепло всегда усиливает кожный зуд и часто провоцирует появление сыпи. Когда вы в теплую погоду идете на улицу, надевайте свободную одежду из натуральных тканей, желательно из хлопка.
Когда стоит обратиться к врачу?
Почти все изменения кожи во время беременности безвредны и безболезненны. Однако есть несколько ситуаций, которые требуют медицинской помощи:
1. Кожный зуд, вызванный печеночным холестазом – сильный зуд может быть признаком серьезного заболевания печени – внутрипеченочного холестаза беременных (ВХБ), особенно если зуд начался в третьем триместре.
Симптомы ВХБ, кроме сильного зуда по всей коже, включают в себя пожелтение кожи, тошноту, усталость, рвоту и потерю аппетита. ВХБ не вредит здоровью женщины, но он может сильно повредить ребенку. Холестаз беременных обычно проходит после родов без всякого лечения.
Женщины, у которых ВХБ, чаще сталкиваются с мертворождением или преждевременными родами. Дети, рожденные недоношенными, подвергаются повышенному риску долгосрочных проблем со здоровьем. Поговорите с вашим врачом, если вы подозреваете, что у вас может быть ВХБ.
2. Потемнение кожи, сопровождающееся другими симптомами – в редких случаях нарушение пигментации может быть признаком серьезной проблемы. Если изменения цвета кожи сопровождаются болью, повышенной чувствительностью, покраснением или кровотечением, или есть изменения в цвете, форме или размере пигментных пятен, вам стоит сразу обратиться к врачу.
3. Отечность век – как правило, отечность век является нормой в третьем триместре. Однако, если отечность слишком сильная, или если вы в неделю набрали больше 2,3 кг веса, это может означать, что в вашем организме задерживается слишком много жидкости, а это может быть признаком преэклампсии и других осложнений беременности, связанных с высоким кровяным давлением.
Всегда советуйтесь с вашим врачом при появлении любых проблем кожи во время беременности, перед использованием каких-либо лечебных мазей или кремов для лечения кожных заболеваний. Многие из них являются небезопасными во время беременности!
ПРОЙДИТЕ ТЕСТ (10 вопросов):
ХОРОШАЯ ЛИ ВЫ ЖЕНА?
mamusiki.ru
