Состояние селезенки при беременности: увеличена, болит, нормы
В счастливый период ожидания малыша будущая мама вряд ли задумывается над тем, как ее беременность и такой важный орган, как селезенка повлияют друг на друга. А, оказывается, задуматься есть над чем.
Роль селезенки при беременности
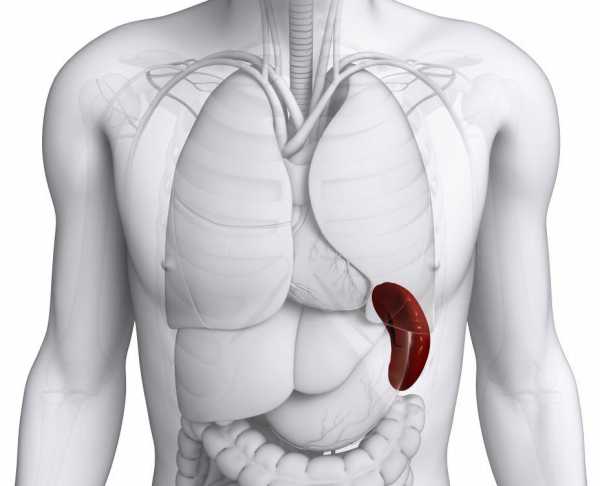
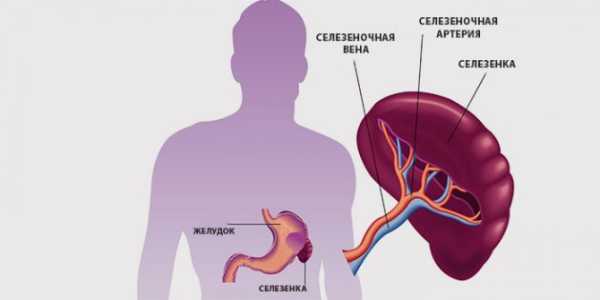
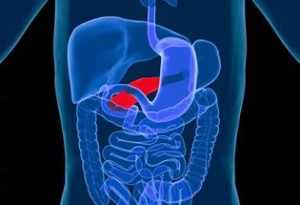
Селезенка находится в брюшной полости, слева, между IX и XI ребром, позади желудка, ее вес около 150-200 г. Считается, что селезенка – нежизненно важный орган, потому что его отсутствие или удаление не приводит к смерти человека.
Но так ли это на самом деле? Каковы функции этого органа, и какая роль отведена ему во время беременности?
Во-первых, это главный орган иммунитета:
- она активно участвует в иммунном ответе нашего организма, распознает «чужаков» и производит антитела для их обезвреживания;
- кроме того, селезенка – своеобразная «школа» для лимфоцитов, где они дозревают, а затем поступают в кровь и отвечают за сопротивляемость организма к различным возбудителям болезней.
Важно знать! Во время беременности наблюдается снижение иммунитета, поэтому
Организм женщины совместно с зародышем вырабатывает специальные антитела, которые угнетают материнский иммунитет. Угнетение иммунного ответа необходимо для того, чтобы предотвратить отторжение чужеродного организма, то есть плода. Иммунодепрессия во время беременности подвергает будущую маму высокому риску различных заболеваний. Здесь то и возрастает роль селезенки как иммунного органа.
Во-вторых, селезенка является своеобразным кладбищем форменных элементов крови – отживших эритроцитов, лейкоцитов, тромбоцитов.
Наконец, она служит резервуаром крови. При необходимости, скопившаяся кровь из селезеночного депо поступает в общий кровоток. Такая потребность в дополнительном запасе крови может возникнуть при массивном кровотечении, что нередко случается во время беременности и родов.
Вот почему беременной женщине крайне важно иметь здоровую селезенку.
Боль в селезенке при беременности: причины
Боли в селезенке ощущаются как болезненность в левом боку. Интенсивность и характер болей различны — от глухих, тупых, ноющих до колющих и резко выраженных.
Когда болит селезенка при беременности? Боль может возникнуть от внешних воздействий или по внутренним причинам.
Орган находится очень близко к поверхности тела, не имеет защиты от внешних воздействий и легко подвергается травмам.
Внешние факторы, которые могут спровоцировать возникновение болей в селезенке при беременности:
- удары в левое подреберье;
- падение на левый бок;
- травмы во время аварий;
- огнестрельные ранения.
В результате повреждающего действия орган увеличивается в размерах, происходит натяжение и разрыв его капсулы, и возникает внутреннее кровотечение. Симптомами такого неблагополучия будут:
- резкая боль в левом подреберье;
- синюшность кожи в области травмы;
- падение артериального давления;
- учащение пульса;
- потеря сознания из-за болевого шока.
В такой ситуации несвоевременно оказанная медицинская помощь может угрожать жизни беременной женщины и ее ребенку. Если женщина упала, получила травму в левый бок и у нее появились вышеописанные симптомы, необходимо срочно доставить ее в стационар.
Боли в левом боку, в области селезенки могут возникать и по причине заболевания или воспаления в самом органе, а именно при опухолях, абсцессах, инфарктах и кистах селезенки, а также некоторых инфекционных болезней. В данном случае необходимо дополнительное обследование беременной женщины для своевременного выявления заболеваний.

Увеличение селезенки при беременности
Увеличение селезенки на медицинском языке называется спленомегалия. Спленомегалия – это не болезнь, а синдром различных заболеваний, зачастую нарушающих нормальное течение беременности.
Изолированное увеличение органа встречается крайне редко. Чаще увеличивается и печень. И тогда такое состояние будет называться гепатоспленомегалией.
Селезенка у беременных может быть увеличена при следующих заболеваниях:
- вирусно-бактериальные инфекции;
- гельминтозы;
- сепсис;
- вирусный гепатит;
- гнойники (абсцессы) селезенки;
- инфаркты селезенки;
- гемолитической анемии;
- опухоль;
- травмы.
Беременность при увеличенной селезенке может иметь неблагоприятное течение, поскольку заболевания, на фоне которых происходит ее увеличение, оказывают негативное влияние на здоровье будущей матери и состояние плода.
Возможные осложнения беременности при спленомегалии:
- угрожающий выкидыш;
- неразвивающаяся беременность;
- внутриутробные пороки;
- задержка внутриутробного развития плода;
- угроза жизни матери.
Внимание! В период беременности может встречаться незначительная спленомегалия. Если в течение 3-х месяцев наблюдения дальнейшего увеличения селезенки не происходит, то это считается допустимым и лечения не требуется.
Если заболевание, на фоне которого возникла спленомегалия, приобретает тяжелое течение, может встать вопрос о нецелесообразности вынашивания беременности и ее прерывании.
В норме селезенка не прощупывается через брюшную стенку. Но если при пальпации (прощупывании) врач выявил спленомегалию и у него имеется подозрение на инфекционное заболевание, травму или патологию селезенки – показано УЗИ внутренних органов.
Нормы УЗИ селезенки:
- орган сканируется в виде полумесяца;
- средней эхогенности;
- длина от 11 до 13 см, ширина 6-8 см, толщина 4-5 см;
- эхоструктура – однородная;
- нормальная площадь селезенки при беременности – 40-50 см².

Гемангиома селезенки и беременность
Гемангиома селезенки – доброкачественная опухоль, развивающаяся из кровеносных сосудов. Встречается редко. До определенного времени не имеет характерных симптомов, поэтому диагностируется случайно на УЗИ внутренних органов.
В случае роста и прогрессирования гемангиомы появляются жалобы на боли в левом подреберье, отдающими в левое плечо.
Во время беременности наблюдается усиленное кровоснабжение не только всех внутренних органов, включая селезенку, но и имеющейся гемангиомы. Это может привести к увеличению опухоли и, в тяжелых случаях, к ее разрыву.
Внимание! При быстром росте гемангиомы может потребоваться хирургическое лечение. Поскольку гемангиома является доброкачественной опухолью, беременность разрешается пролонгировать.
Беременность при удаленной селезенке
Удаленная селезенка не является противопоказанием для вынашивания беременности и родов.
В этом случае наблюдение беременности должно проводиться не только гинекологом, но и гематологом. Если нет никаких отклонений в показателях крови, то все закончится благополучно.
Оксана Иванченко, акушер-гинеколог, специально для сайта Mirmam.pro
Полезное видео
mirmam.pro
причины и лечение, прогноз спленомегалии
Спленомегалия – увеличение селезенки вследствие инфекционных, аутоиммунных, раковых или гематологических заболеваний. Патология выявляется с помощью ультразвукового исследования. Спленомегалия может привести к так называемому гиперспленизму. Симптом может быть вызван как безобидными причинами, так и серьезными злокачественными новообразованиями. Лечение увеличенной селезенки направлено на причинное заболевание.
Увеличение селезенки
Селезенка является крупнейшим органом лимфатической системы, который расположен в левой верхней части живота, чуть ниже диафрагмы, и окружен соединительнотканной капсулой. В нормальном состоянии орган весит до 200 грамм, имеет длину около 12-13 см, ширину – 7-8 см, толщину – 3 см.
Анатомически селезенку делят на две части: белую и красную пульпу. В то время как белая пульпа выполняет защитную функцию, красная фильтрует кровь и разрушает поврежденные клетки. При легкой спленомегалии селезенка может увеличиваться до 500-800 грамм у взрослых. Если вес органа увеличивается до 1000 грамм или больше, это указывает на массивную спленомегалию.
-

В норме селезенка весит 200 грамм
Симптомы
Основные симптомы патологически увеличенной селезенки:
- При инфекционном заболевании: лихорадка, усталость и увеличение лимфоузлов.
- При злокачественных новообразованиях: потеря веса, ночная потливость, лихорадка.
- При болезнях кроветворной системы: усталость, слабость, бледность.
- При повреждении печени: желтуха, кровотечение из пищевода, видимые брюшные вены.
Увеличенная селезенка – симптом, а не самостоятельное заболевание. Тем не менее она сама по себе также может вызывать различную симптоматику: боль, ощущение давления в области живота или механическую непроходимость органов пищеварения.
Спленомегалия при инфекционных заболеваниях часто встречается вместе с лихорадкой, усталостью и отеком лимфатических узлов. Если спленомегалия возникает в результате гемопоэтических расстройств, у пациентов развивается усталость, расстройства психики и бледность.
Увеличение селезенки в основном ощущается давлением в верхней части живота. В зависимости от степени спленомегалию можно ощутить под левой частью грудной клетки. Боль может также возникать в месте сдавления нервов или внутренних органов. Массивное увеличение селезенки также способно повышать риск разрыва соединительнотканной капсулы. В худшем случае разрыв органа может привести к одышке и кардиогенному шоку.
В международной классификации болезней 10-го пересмотра (МКБ-10) увеличенная селезенка обозначается кодом R16.1.
При каких заболеваниях увеличивается селезенка?
Почему может увеличиться селезенка? Спленомегалия может быть вызвана расстройствами крови: серповидноклеточной анемией, талассемией, наследственным сфероцитозом или дефицитом глюкозо-6-фосфатдегидрогеназы. Злокачественные заболевания крови также могут увеличивать орган в размерах. Нередко селезенка увеличена при лейкемии, лимфоме или остеомиелофиброзе.
Разрастание ткани также наблюдается при инфекциях. Вирус Эпштейна-Барра (инфекционный мононуклеоз) часто сопровождается спленомегалией. Аналогично цитомегаловирус, особенно у детей и пациентов с ослабленным иммунитетом, приводит к сильному отеку селезенки. Однако у взрослых вирусная инфекция обычно протекает бессимптомно и, следовательно, в значительной степени незаметна. Спленомегалия может возникать при:
- Лейшманиозе.
- Малярии.
- ВИЧ.
- Вирусном гепатите.
- Эхинококкозе (паразитарное заболевание).
- Туберкулезе.
Селезенка соединена с воротной веной, которая переносит кровь в печень. Если нарушается кровоток в воротной вене, кровь будет накапливаться в селезенке, что приведет к отеку. Застой венозной крови может быть вызван сердечной недостаточностью, циррозом печени или тромбозом воротной вены. Синдром Бадда-Киари – редкое заболевание печени, которое приводит к полному или неполному закрытию печеночных вен. Патологическое состояние также может вызвать тяжелую спленомегалию.
-

Злокачественные заболевания крови способствуют увеличению селезенки
Причиной того, почему увеличена селезенка, могут быть аутоиммунные заболевания, которые требуют отдельного лечения: хронический гранулематоз и синдром Чедиак-Хигаси. Хронический гранулематоз является одним из редких наследственных заболеваний, которое характеризуется связанными с воспалением нодулярными тканевыми новообразованиями – гранулемами – во внутренних органах и коже. Гранулемы приводят к ранней смерти пациентов. Аутоиммунный лимфопролиферативный синдром также может проявляться в виде увеличения лимфоидного органа.
Увеличение селезенки также может быть связано с болезнью хранения гликогена – болезнью Ниманна-Пика и болезнью Гоше. При заболеваниях, связанных с хранением гликогена, в клетках селезенки накапливаются липиды. В случае болезни Гоше нарушается расщепление глюкоцереброзида.
Злокачественные новообразования, которые могут вызывать спленомегалию:
- Лейкемия.
- Лимфома.
- Болезнь Ходжкина.
- Полицитемия вера.
Осложнения
Спленомегалия может вызвать желудочно-кишечные расстройства, усталость и общую слабость. Серьезные последствия возникают, если лечение начинается слишком поздно. В некоторых случаях у пациентов возникает хроническая боль, инфекция и изменения зрения.
Типичным осложнением увеличенной селезёнки является гиперспленизм, который может привести к количественному изменению состава крови и мелким подкожным кровотечениям. Если возникает анемия, пациент нуждается в регулярных переливаниях крови.
Удаление селезенки оказывает серьезное влияние на здоровье пациента. Хотя регулярные прививки снижают риск заражения бактериями или вирусами, организм более подвержен инфекционным заболеваниям. Некоторые пациенты страдают от серьезных инфекций, которые могут приводить к летальному исходу. Кроме того, тромбоз может возникать в течение нескольких недель после спленэктомии. Даже предписанные препараты могут вызывать побочные эффекты. Пациентам рекомендуется принимать антикоагулянты строго под контролем лечащего врача, чтобы избежать побочных действий.
Особенности у беременных
Если при беременности увеличена селезенка, рекомендуется обратиться к семейному врачу. Во время беременности необходимо принимать достаточное количество жидкости и регулярно заниматься физическими упражнениями. Ухудшение функции селезенки в данном случае может быть связано с дефицитом железа и витамина В12.
-

Селезенка у беременных может увеличиться от нехватки железа и витамина В12
Беременным женщинам с железодефицитной анемией может потребоваться принимать железосодержащие препараты. Курс лечения зависит от тяжести состояния больной, сопутствующих заболеваний и результатов лабораторных исследований.
Железодефицитная анемия может быть опасна для растущего человека, поэтому требуется немедленно обратиться к врачу. Причины возникновения анемии и схема лечения определяются врачом.
Классификация
Спленомегалию классифицируют по степени увеличения лимфоидной органа. В международной классификации выделяют 3 степени:
- Мягкое: вес менее 500 г.
- Умеренное: вес от 500 до 800 г.
- Массивное: вес более 1000 г.
К какому врачу обращаться?
Если боль возникает постоянно и селезенка увеличена, следует проконсультироваться с семейным врачом. Симптомы – диарея или лихорадка – могут также указывать на спленомегалию. У некоторых пациентов также уменьшается аппетит. Если эти симптомы возникают, нужно обратиться к терапевту. Дальнейшее обследование и лечение сильно зависят от точных симптомов спленомегалии.
Лечением селезенки может заниматься инфекционист, онколог (специалист по раковым заболеваниям), хирург или гематолог (специалист по заболеваниям крови). Направление к узкопрофильному специалисту выпишет терапевт.
При увеличении селезенки всегда нужно обращаться за медицинской помощью. Постановка диагноза на ранней стадии помогает предотвратить серьезные осложнения. Если возникает сильная боль в левой части верхней части живота, рекомендуется вызвать скорую помощь.
Диагностика
Вначале врач собирает анамнез, а затем проводит физический осмотр. Увеличенную селезенку можно выявить во время физического обследования под левой грудной клеткой. В норме паренхиматозный орган неощутим. Если врач пальпирует селезенку, это указывает на спленомегалию. Подозрения подтверждаются с помощью ультразвукового исследования. На УЗИ врач может выявить доказательства повреждения печени или болезни портальной вены.
Если врач выявил увеличенную селезенку, необходимо провести дополнительные обследования, которые помогут определить первопричину. У пациента берется венозная кровь из локтевого сгиба, которую направляют на исследование в лабораторию. Анализы помогают выявить:
- Количество кровяных клеток (эритроцитов, лейкоцитов и тромбоцитов).
- Скорость оседания эритроцитов.
- Признаки поражения печени: трансаминазы (ALAT, ASAT), билирубин.
- Иммунные параметры (С-реактивный белок, антиядерные антитела, ревматоидные факторы).
- Признаки вирусных инфекций.
-

Если врач выявил увеличенную селезенку, нужно провести дополнительные обследования
Согласно результатам анализа крови, некоторые заболевания могут быть исключены как причина спленомегалии. Впоследствии могут быть предприняты дополнительные диагностические шаги: рентгенография грудной клетки, компьютерная томография брюшной полости или биопсия костного мозга.
Лечение
Что делать, если увеличилась селезенка? Лечение включает хирургическое удаление селезенки (спленэктомия) или применение медикаментозных средств. Оперативное вмешательство необходимо, если разрывается капсула селезенки или возникает гиперспленизм. Спленэктомия должна применяться в качестве крайней меры, поскольку она несет риск развития серьезных инфекционных заболеваний. У некоторых пациентов может развиться постспленэктомический синдром.
Через 7-12 дней после удаления селезенки количество тромбоцитов временно увеличивается (до 1 мл/мкл). Поскольку сам орган участвует в расщеплении тромбов, повышается риск тромбоза после его удаления. В течение нескольких недель количество тромбоцитов снова уменьшается.
В первые недели после удаления селезенки имеется повышенный риск тромбоза. До тех пор, пока количество тромбоцитов не опустится ниже 500 000 на мкл, следует использовать противотромботические средства. В течение этого времени следует избегать длительных периодов сидения и чрезмерных физических упражнений, при которых наблюдается повышенный риск кровотечения. Существует большая опасность развития тромбоэмболии различных органов.
После удаления селезенки повышается общая восприимчивость к инфекции. Микроорганизмы могут вызвать тяжелую пневмонию. Профилактика инфекции также может осуществляться путем постоянных инъекций растворов с пенициллином каждые 4 недели.
Для адаптации иммунной системы после спленэктомии необходимо много времени. Пациентам необходимо проходить плановую иммунизацию против гриппа, пневмококковой, гемофильной и менингококковой инфекций. Пациент должен делать все возможное, чтобы предотвратить патологию. Некоторые пациенты могут погибнуть от серьезной инфекции в течение нескольких лет.
Селезенка не является жизненно важным органом и поэтому может быть полностью удалена. В качестве альтернативы спленэктомии можно использовать радиотерапию, которая уменьшает селезенку. Однако успех облучения обычно длится всего несколько месяцев, после чего орган возвращает к исходному размеру. Зачастую требуется повторная радиотерапия.
Медикаменты
Как можно уменьшить селезенку с помощью лекарств? На ранних стадиях опухолевых новообразований больные получают специальные лекарственные средства. К ним относят:
- Гидроксикарбамид (гидроксимочевина): цитостатический средство – вещество, которое ингибирует рост клеток.
- Альфа-интерферон: белок, который стимулирует иммунную систему человека.
- Ингибиторы янус-киназы (ингибиторы ЯК): ингибируют активность определенных ферментов, которые контролируют рост клеток.
-

Выбор препаратов зависит от причины и стадии патологии
В начале лечения врач должен определить дозу препаратов при злокачественно увеличенной селезенке. Это зависит в основном от того, насколько высокая концентрация тромбоцитов в крови пациента. Выбранная начальная доза не должна изменяться в течение первых 4 недель лечения. После этого врач может регулировать дозу с двухнедельными интервалами.
Помимо тромбоцитопении и анемии, терапия ингибиторами JAK также может приводить к нейтропении. В этом случае у пациентов снижается концентрация нейтрофильных гранулоцитов в крови. Результатом может стать ослабление иммунной системы организма. Если количество нейтрофилов уменьшается до менее 500 на 1 мкл крови, терапию следует временно прекратить.
Прогноз и профилактика
Курс болезни и прогноз спленомегалии сильно зависят от основного заболевания. Без лечения причины селезенка может разорваться. В зависимости от тяжести разрыва может потребоваться хирургическое вмешательство. Если кровотечение невозможно остановить, необходимо немедленно полностью удалить селезенку.
Важной частью профилактической терапии являются регулярные визиты к врачу и плановые обследования. Врач использует те же процедуры, что и во время диагностики болезни: как лабораторные тесты, так и методы визуализации. При подозрении на другие заболевания могут потребоваться дополнительные обследования.
С помощью микроскопических анализов крови врач может проверить, меняется ли количество и форма клеток крови с течением времени. Результаты анализа крови могут быть использованы для того, чтобы сделать выводы о ходе заболевания и успехе лечения. При необходимости терапия может быть изменена.
Временные интервалы, в которых проводятся анализы крови, зависят от формы и индивидуального течения заболевания. В начале терапии рекомендуется ежемесячно проводить лабораторные исследования. После того как заболевание достигнет стабильной фазы, обычно необходимо проводить обследования ежеквартально или раз в полгода.
Если в анализе крови наблюдаются колебания уровня различных клеток, это не повод для беспокойства. Такие различия часто не являются признаком рецидива увеличения селезенки или других расстройств.
limfouzel.ru
симптомы, причины, лечение, профилактика, осложнения
Гепатоспленомегалия у беременных не является основным заболеванием, это одно из вторичных проявлений основной болезни. Данный синдром выражается в резком увеличении печени и селезёнки. В период беременности это опасно нарушением гормонального фона со всеми вытекающими последствиями. Зачастую такая патология несовместима с беременностью.
Причины развития данного синдрома разнообразны. В любом случае они связаны с развитием гепатомегалии (увеличением и деформацией печени) и спленомегалии (увеличением селезёнки и изменением структуры её тканей). Печень и селезёнка тесно связаны между собой, поэтому по мере развития заболевания поражается и второй орган и тогда наступает гепатолиенальный синдром.
К поражениям печени и селезёнки могут привести такие факторы, как:
- болезни крови,
- заболевания сердечно-сосудистой системы,
- поражения печени,
- функциональные заболевания печени и селезёнки,
- гельминтные и иные паразитарные инвазии,
- заболевания инфекционного типа,
- аутоиммунные нарушения,
- онкологические заболевания,
- патологии портальной системы,
- различного характера эпастозы и другие виды накопительных болезней.
Проявления клинической картины в первую очередь будут зависеть от фонового заболевания. Они также разнообразны, как и причины развития синдрома.
Для гепатоспленомегалии изолированного типа присущи такие признаки как:
- распирание в двух боках одновременно,
- чувство тяжести в подреберьях,
- заметное увеличение органов и их выпячивание над реберной дугой.
При других формах патологического увеличения органов характерными симптомами являются:
- быстрое увеличение печени и замедленный рост селезенки (при онкологических аномалиях и гепатитах вирусного типа),
- болезненные ощущения при пальпации (воспалительные процессы печени и селезёнки, наличие раковых опухолей),
- увеличение селезенки с появлением внутренних кровотечений (тромбозы и циррозы),
- наличие кровотечений при уменьшении размеров селезёнки (варикозное расширение вен пищеварительного тракта).
Диагностика гепатоспленомегалии у беременной
Для выявления нарушения необходимо посетить гастроэнтеролога. Диагноз может быть поставлен по результатам следующих исследований:
- перекуссия (простукивание внутренних органов),
- пальпация селезёнки и печени.
По мере увеличения срока беременности эти процедуры становятся всё более затруднительными связи с увеличением матки и сдавливанием всех внутренних органов брюшной полости.
Для выявления причин синдрома используются следующие диагностические методы:
- клинические анализы крови, мочи и кала,
- пробы печени и селезёнки,
- УЗИ органов брюшной полости,
- биопсия поражённых органов, спинного мозга и лимфатических узлов,
- магнитно-резонансная томография (с защитой плода) печени и других внутренних органов.
Для будущей мамы опасен как сам синдром, так и последствия фонового заболевания.
Осложнения могут быть самыми разнообразными, нов се они могут свестись к наиболее опасным:
- выкидыш или замирание беременности,
- искусственное прерывание беременности,
- развитие внутриутробных аномалий,
- физическое и психическое отставание плода,
- смерть беременной.
Что можете сделать вы
В период беременности увеличение печени и селезёнки может быть физиологически обусловлено. По этой причине при отсутствии основного заболевания врачи занимают выжидательную тактику. Если в течение трёх месяцев не произошло дальнейшего увеличения или разрушения внутренних органов, то лечение не назначается.
Во избежание развития патологии беременной рекомендуется:
- соблюдать все назначения врача,
- укреплять иммунитет,
- отказаться от самолечения с использованием лекарств и методов народной медицины,
- соблюдать диетическое питание.
Что делает врач
Специалисты начинают с постоянного систематического контроля за общим состоянием беременной и за функционированием и размерами печени и селезёнки.
При благоприятном стечении обстоятельств лечение не требуется. При развитии синдрома на фоне основного заболевания могут потребоваться различные виды терапии:
- симптоматическое лечение,
- фармакотерапия для лечения основного заболевания,
- назначение гормонов,
- дезинтоксикация организма,
- назначение желчегонных препаратов,
- курс гепатопротекторов,
- приём спазмолитиков и других обезболивающих средств,
- хирургическое вмешательство.
Зачастую полноценное лечение заболевания несовместимо с беременностью. Оценив все риски для пациентки и её будущего ребёнка специалист даёт рекомендации по поводу сохранения или прерывания беременности.
Из-за разнообразия этимологии синдрома нельзя говорить о специальных профилактических мерах. Для предупреждения этого синдрома будущая мама должна:
- вести здоровый образ жизни,
- не использовать канцерогенные продукты питания,
- соблюдать рациональное диетическое питание,
- принимать лекарственные средства только по назначению врача,
- укреплять иммунитет,
- отказаться от вредных привычек,
- принимать витамины,
- полноценно отдыхать,
- минимизировать контакт с возможными аллергенами,
- своевременно лечить все заболевания, по возможности предупреждать их появление,
- регулярно посещать акушера-гинеколога,
- своевременно проходить все обследования и сдавать анализы,
- при появлении любых недомоганий обращаться за врачебной помощью.
Вооружайтесь знаниями и читайте полезную информативную статью о заболевании гепатоспленомегалия при беременности. Ведь быть родителями – значит, изучать всё то, что поможет сохранять градус здоровья в семье на отметке «36,6».
Узнайте, что может вызвать недуг гепатоспленомегалия при беременности, как его своевременно распознать. Найдите информацию о том, каковы признаки, по которым можно определить недомогание. И какие анализы помогут выявить болезнь и поставить верный диагноз.
В статье вы прочтёте всё о методах лечения такого заболевания, как гепатоспленомегалия при беременности. Уточните, какой должна быть эффективная первая помощь. Чем лечить: выбрать лекарственные препараты или народные методы?
Также вы узнаете, чем может быть опасно несвоевременное лечение недуга гепатоспленомегалия при беременности, и почему так важно избежать последствий. Всё о том, как предупредить гепатоспленомегалия при беременности и не допустить осложнений. Будьте здоровы!
detstrana.ru
Как влияет состояние селезенки на течение беременности?
Опубликовано: 22 апрель 2018 г.
Селезенка находится в брюшной полости, слева, между IX и XI ребром, позади желудка, ее вес около 150-200 г. Считается, что селезенка – нежизненно важный орган, потому что его отсутствие или удаление не приводит к смерти человека.
Но так ли это на самом деле? Каковы функции этого органа, и какая роль отведена ему во время беременности?
Во-первых, это главный орган иммунитета:
- она активно участвует в иммунном ответе нашего организма, распознает «чужаков» и производит антитела для их обезвреживания;
- кроме того, селезенка – своеобразная «школа» для лимфоцитов, где они дозревают, а затем поступают в кровь и отвечают за сопротивляемость организма к различным возбудителям болезней.
Важно знать! Во время беременности наблюдается снижение иммунитета, поэтому селезенке во время беременности отведена важная роль.
Организм женщины совместно с зародышем вырабатывает специальные антитела, которые угнетают материнский иммунитет. Угнетение иммунного ответа необходимо для того, чтобы предотвратить отторжение чужеродного организма, то есть плода. Иммунодепрессия во время беременности подвергает будущую маму высокому риску различных заболеваний. Здесь то и возрастает роль селезенки как иммунного органа.
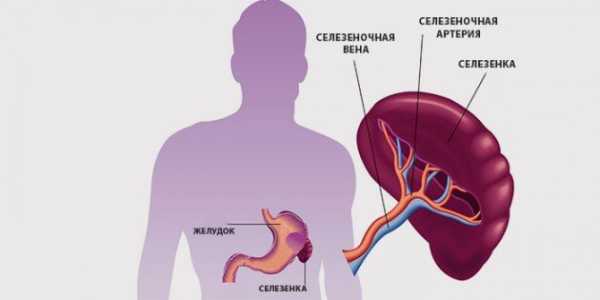
Во-вторых, селезенка является своеобразным кладбищем форменных элементов крови – отживших эритроцитов, лейкоцитов, тромбоцитов.
Наконец, она служит резервуаром крови. При необходимости, скопившаяся кровь из селезеночного депо поступает в общий кровоток. Такая потребность в дополнительном запасе крови может возникнуть при массивном кровотечении, что нередко случается во время беременности и родов.
Вот почему беременной женщине крайне важно иметь здоровую селезенку.
Боль в селезенке при беременности: причины
Боли в селезенке ощущаются как болезненность в левом боку. Интенсивность и характер болей различны — от глухих, тупых, ноющих до колющих и резко выраженных.
Когда болит селезенка при беременности? Боль может возникнуть от внешних воздействий или по внутренним причинам.
Орган находится очень близко к поверхности тела, не имеет защиты от внешних воздействий и легко подвергается травмам.
Внешние факторы, которые могут спровоцировать возникновение болей в селезенке при беременности:
- удары в левое подреберье;
- падение на левый бок;
- травмы во время аварий;
- огнестрельные ранения.
В результате повреждающего действия орган увеличивается в размерах, происходит натяжение и разрыв его капсулы, и возникает внутреннее кровотечение. Симптомами такого неблагополучия будут:
- резкая боль в левом подреберье;
- синюшность кожи в области травмы;
- падение артериального давления;
- учащение пульса;
- холодный липкий пот;
- потеря сознания из-за болевого шока.
В такой ситуации несвоевременно оказанная медицинская помощь может угрожать жизни беременной женщины и ее ребенку. Если женщина упала, получила травму в левый бок и у нее появились вышеописанные симптомы, необходимо срочно доставить ее в стационар.
Боли в левом боку, в области селезенки могут возникать и по причине заболевания или воспаления в самом органе, а именно при опухолях, абсцессах, инфарктах и кистах селезенки, а также некоторых инфекционных болезней. В данном случае необходимо дополнительное обследование беременной женщины для своевременного выявления заболеваний.

Увеличение селезенки при беременности
Увеличение селезенки на медицинском языке называется спленомегалия. Спленомегалия – это не болезнь, а синдром различных заболеваний, зачастую нарушающих нормальное течение беременности.
Изолированное увеличение органа встречается крайне редко. Чаще увеличивается и печень. И тогда такое состояние будет называться гепатоспленомегалией.
Селезенка у беременных может быть увеличена при следующих заболеваниях:
- вирусно-бактериальные инфекции;
- гельминтозы;
- сепсис;
- вирусный гепатит;
- гнойники (абсцессы) селезенки;
- инфаркты селезенки;
- гемолитической анемии;
- опухоль;
- травмы.
Беременность при увеличенной селезенке может иметь неблагоприятное течение, поскольку заболевания, на фоне которых происходит ее увеличение, оказывают негативное влияние на здоровье будущей матери и состояние плода.
Возможные осложнения беременности при спленомегалии:
- угрожающий выкидыш;
- неразвивающаяся беременность;
- внутриутробные пороки;
- задержка внутриутробного развития плода;
- угроза жизни матери.
Внимание! В период беременности может встречаться незначительная спленомегалия. Если в течение 3-х месяцев наблюдения дальнейшего увеличения селезенки не происходит, то это считается допустимым и лечения не требуется.
Если заболевание, на фоне которого возникла спленомегалия, приобретает тяжелое течение, может встать вопрос о нецелесообразности вынашивания беременности и ее прерывании.
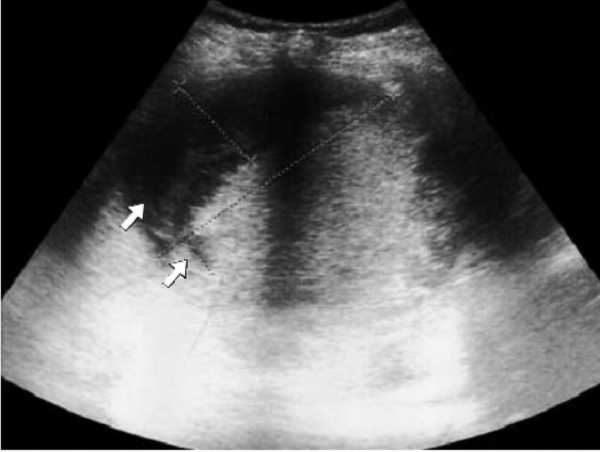
В норме селезенка не прощупывается через брюшную стенку. Но если при пальпации (прощупывании) врач выявил спленомегалию и у него имеется подозрение на инфекционное заболевание, травму или патологию селезенки – показано УЗИ внутренних органов.
Нормы УЗИ селезенки:
- орган сканируется в виде полумесяца;
- средней эхогенности;
- длина от 11 до 13 см, ширина 6-8 см, толщина 4-5 см;
- эхоструктура – однородная;
- контуры – четкие, ровные;
- нормальная площадь селезенки при беременности – 40-50 см².
Гемангиома селезенки и беременность
Гемангиома селезенки – доброкачественная опухоль, развивающаяся из кровеносных сосудов. Встречается редко. До определенного времени не имеет характерных симптомов, поэтому диагностируется случайно на УЗИ внутренних органов.
В случае роста и прогрессирования гемангиомы появляются жалобы на боли в левом подреберье, отдающими в левое плечо.
Во время беременности наблюдается усиленное кровоснабжение не только всех внутренних органов, включая селезенку, но и имеющейся гемангиомы. Это может привести к увеличению опухоли и, в тяжелых случаях, к ее разрыву.
Внимание! При быстром росте гемангиомы может потребоваться хирургическое лечение. Поскольку гемангиома является доброкачественной опухолью, беременность разрешается пролонгировать.
Беременность при удаленной селезенке
Удаленная селезенка не является противопоказанием для вынашивания беременности и родов.
В этом случае наблюдение беременности должно проводиться не только гинекологом, но и гематологом. Если нет никаких отклонений в показателях крови, то все закончится благополучно.
Оксана Иванченко, акушер-гинеколог, специально для сайта Mirmam.pro
Полезное видео
www.sovkids.ru
Увеличение селезенки: симптомы, лечение, прогноз
Селезенка является одним из главных органов, без нее не обходится процесс очищение крови, она окажет помощь при избавлении от вредных микроорганизмов, в том числе и бактерий. Когда увеличена селезенка, то обязательно нужно выявить, какова причина возникновения этого отклонения.
 Селезенка — важный функциональный орган, отвечающий за иммунные и кровоочистительные задачи организма.
Селезенка — важный функциональный орган, отвечающий за иммунные и кровоочистительные задачи организма.Причины у взрослых и детей
Не стоит забывать, что селезенка является важным органом и увеличение селезенки говорит в первую очередь о том, что нужно обратить пристальное внимание на состояние здоровья больного. Диффузные изменения паренхимы органа имеют свои причины.
- Врожденная патология. Увеличенная селезенка может как появляться на протяжении жизни, так и быть врожденным заболеванием. Большая вероятность того, наличие болезни способен диагностировать врач у ребенка сразу после рождения.
- Расстройства печени в дальнейшем повлекут за собой увеличение печени и селезенки. При указанных расстройствах прилив крови из других органов сокращается, что и вызывает патологию. Изменения паренхимы селезенки у взрослого часто происходят диффузно. Нарушение в функционировании органа приводит к тому, что его размеры могут увеличиться, поскольку увеличивается количество захватываемых кровяных клеток, тогда и сокращается способность фильтровать клетки. Цианотическая индурация селезенки — это недуг, типичным признаком которого являются изменения в крови больного. Индурация проявляется в уплотнении селезенки.
- Перенесенные инфекционные и онкологические заболевания — это признаки того, что, как последствие, селезенка сильно увеличится в размерах, даже у ребенка она становится большая.
Достаточно часто увеличение печени и селезенки наблюдается у женщины в период беременности. Наличие патологии у женщины покажет УЗИ. Признаком увеличения выступает низкий гемоглобин, ведь в период беременности то, что он снизился, принято считать нормой. Однако анемия, возникшая в результате понижения гемоглобина, вызывает аутоиммунный тиреоидит или другие болезни, к примеру, ВИЧ. Вылечить аутоиммунный тиреоидит у взрослых можно при помощи гормональных препаратов. Рожать с данным диагнозом можно, но стоит повысить гемоглобин.
Наиболее частым проявлением того, что увеличенная селезенка, могут быть следующие заболевания:
 Изменение формы селезенки может возникнуть как следствие цирроза печени.
Изменение формы селезенки может возникнуть как следствие цирроза печени.- плохое кровообращение;
- цирроз из-за хронического гепатита либо опухоль печени;
- анемии;
- недуги, какие непосредственно воздействуют на жизнедеятельность данного органа.
Спленомегалия часто бывает вызвана лимфоидной гиперплазией. Гиперплазия проявляется в виде того, что увеличивается размер лимфоидных фолликулов белой пульпы. Инфекционный мононуклеоз — одно из заболеваний, которое проявляется у детей и подростков. Показатель мононуклеоза — это высокая температура у детей и боль в горле. Мононуклеозу характерно повышение лимфоцитов, происходит гиперплазия паренхимы органа. Если врач поставил диагноз инфекционный мононуклеоз детям, то не стоит впадать в отчаяние, ведь у детей мононуклеоз проходит в легкой степени. Какая картина проявления мононуклеоза, покажут анализы для определения уровня лимфоцитов, СОЭ и моноцитов.
Вернуться к оглавлениюСимптомы патологии
Определить спленомегалия у человека или нет, достаточно просто, при наличии всех характеризующих симптомов увеличения селезенки, если они присутствуют, то, значит, это повод обратиться к доктору и начать лечение. Этот орган размещен достаточно близко к желчному пузырю и желудку, поэтому при его увеличении больной жалуется на тяжесть в животе, даже если прием пищи проходил достаточно умеренно. Симптомы увеличения селезенки следующие:
 Больная селезенка проявляется себя рвотой, болью под левым ребром, общей усталостью.
Больная селезенка проявляется себя рвотой, болью под левым ребром, общей усталостью.- больной ощущает покалывание, которое отдает в левое ребро, характерными факторами выступают частые колики в желудке;
- внешний вид больного изменяется, при увеличенной селезенке заметна бледность лица;
- частым явлением становится тошнота, которая приводит к рвотным реакциям, многие путают это с симптомом ротавируса;
- вотдельных случаях симптомом патологии также выступает высокая температура.
Диагностика увеличенной селезенки
Перед началом лечения в обязательном порядке необходима диагностика недуга, для этого существует несколько типов обследования, которые обязательны для определения в последующем правильного лечения.
Во-первых, применяют рентгенографическое исследование брюшной полости, компьютерную томографию, УЗИ. Они помогут проверить состояние органа. При помощи УЗИ сразу видна клиническая картина недуга и врач определяет, что грозит пациенту и почему возникла спленомегалия. Проводят УЗИ всей брюшной полости, чтобы проверить возможные отклонения в таких органах, как желчный пузырь, печень и селезенка. Используя этот вид обследования, легко выявить диффузные болезни печени, к примеру, гепатит. Гепатит — один из недугов, которые носят острый, и хронический характер. При гепатите делают УЗИ, проводят общий анализ крови, чтобы определить уровень лейкоцитов и СОЭ, тромбоциты.
Во-вторых, для определения степени кровоснабжения селезенки проводят магнитно-резонансную томографию. Нормой органа считается длина 11 см или 110 мм, и толщина 5 см или 50 мм. Толщина для малыша 50–65 мм, а ширина 17–25 мм. Площадь селезенки чаще всего указывают в миллиметрах, и это 40 см (400 мм)-45 см (450 мм). Уменьшенные или увеличенные показатели (даже немного) являются отклонением и требуют лечения.
В-третьих, доктор назначает общие анализы крови и мочи, с их помощью можно определить, в норме ли тромбоциты, моноциты, эритроциты и уровень лейкоцитов в моче и крови. Иногда после проведения анализа крови, исходя из формы и состояния клеток, определяется, почему возникает спленомегалия и составляется схема дальнейшего лечения.
Вернуться к оглавлениюЛечение селезенки
Лечение увеличенной селезенки проводят по-разному, в зависимости от степени увеличения, ведь в определенных случаях необходимо хирургическое вмешательство, в других же можно обойтись народными методами или медицинскими препаратами. Сам процесс излечения направлен на то, чтобы вылечить недуг, который вызывает увеличение селезенки. В зависимости от клинической причины возникновения заболевания, назначают препараты. Если развитие болезни вызвано бактериальными причинами, то назначают антибактериальные препараты. В случае, когда болезнь вызвана образованием опухолей — противоопухолевые препараты. Если недуг влияет на снижение иммунитета, что способно вызвать ВИЧ, то начинается прием гормональных препаратов и витаминов.
Вернуться к оглавлениюНародные методы
Использовать народные средства так же эффективно, как и принимать медикаментозные препараты, только в любом случае необходимо посоветоваться с доктором.
- Прополис. Данное средство дает положительный результат при многих заболеваниях и увеличение селезенки не исключение. В нем содержатся важные для лечения натуральные антибиотики и биоактивные средства. С помощью этого продукта можно избавиться от микробов и устранить болевые ощущения. Настойка из прополиса готовится следующим образом: 30 капель препарата нужно растворить в холодной воде (50 мл.) Принимать целебный напиток следует по 4 раза на день, продолжительность приемов составляет 3 недели, этого времени достаточно, чтобы размеры органа могли уменьшиться.
- Изюм. Вкусное и в то же время полезное лакомство при недугах селезенки, при анемии, и при беременности.
- Мед и имбирь. Данные ингредиенты можно принимать как в пищу, так и добавлять в напитки. К примеру, чай с медом и имбирем будет отличным началом дня и даст возможность повысить иммунитет, применяют, когда тромбоциты выявились в немалом количестве.
- Виноградный сок. Напиток имеет положительные свойства, но правильный рецепт приготовления не так уж и прост. Сначала необходимо смазать посуду нутрянным жиром, затем в нее наливают виноградный сок, добавляя к нему уксус из винограда в пропорции 1:1. Посуда с таким напитком должна быть герметично закрыта, масса сначала будет неоднородная, затем ее отправляют для настаивания в теплое место на месяц. Принимать готовый напиток следует по 30 грамм на день.
 Зверобой, полынь и цикорий — природные средства для приготовления отваров и настоев, оздоровляющих селезенку.Вернуться к оглавлению
Зверобой, полынь и цикорий — природные средства для приготовления отваров и настоев, оздоровляющих селезенку.Вернуться к оглавлениюТравы
- Зверобой. Эта трава положительно сказывается на работе селезенки. Среди основных свойств травы можно выделить ее противомикробное действие, при ее употреблении немного уменьшаются спазмы сосудов, снижается риск образования камней в желчном пузыре. Чтобы приготовить отвар, нужно стоит запомнить состав: 10 грамм сухой травы, которую заливают 200 граммами кипятка. Ему следует дать настояться 30 минут, принимать настойку нужно свежей, срок хранения составляет 2 суток. Принимают по 0,25 стакана 3 раза на день до еды.
- Полынь. Несмотря на специфический горький вкус, трава имеет ряд положительных свойств. Для лечения недуга можно приготовить сироп. 100 грамм полыни замочить в воде на 24 часа. После чего сироп ставят на огонь на 30 минут. Затем массу необходимо процедить и добавить в нее 400 граммов меда или сахара. Когда неоднородная масса превратится в сироп, и он станет густым, значит, его можно принимать по 2 столовых ложки до еды 3 раза на день. Эффективным будет и приготовления масла из семян полыни. Масло готовится в пропорции 1 к 4, то есть на одну часть семян нужно взять 4 части масла. Настояться состав должен на протяжении ночи в темном месте. Прием осуществляется по паре капель на день.
- Цикорий — еще одна полезная трава для уменьшения размеров селезенки. Употреблять цикорий необходимо 3 раза на день по 2 ложки, для этого следует 20 г разбавить в одном стакане кипяченой воды.
Дыхательная гимнастика
Физические и дыхательные практики благотворно отразятся на селезенке и ускорят выздоровление.Часто положительный результат, если увеличилась селезенка, дают специальные упражнения, среди них популярностью пользуются дыхательные упражнения. Перед лечебной физкультурой стоит проконсультироваться с доктором, поскольку в некоторых случаях человеку необходим покой и упражнения не дают никакого результата.
Главное задание дыхательной гимнастики — это упражнения, которые построены на том, чтобы присутствовало диафрагмальное дыхание, ведь при этом движется брюшная стенка, что ведет к положительному результату при значительном увеличении селезенки. Комплекс разнообразных упражнений, какие окажут помощь при недуге нужно подбирать аккуратно, иногда стоит уменьшить нагрузку. Это может значить, что реакция на упражнения индивидуальна, поэтому только врач дает прогнозы и знает, когда стоит начинать дыхательные упражнения.
Вернуться к оглавлениюДиета
Чтобы преодолеть недуг, важно придерживаться диеты. В рационе человека не должна присутствовать жирная и тяжелая пища. От вредных привычек стоит отказаться, в первую очередь это касается алкогольных напитков. Прием разного вида консервантов и полуфабрикатов тоже нужно исключить. Диета заключается в переходе на дробное питание, это говорит о том, что лучше кушать чаще, но небольшими порциями.
Вернуться к оглавлениюСпленэктомия
Спленэктомия — так называется операция по удалению селезенки. Удаляют орган только в тех случаях, когда организм становится слишком слабым и даже небольшая инфекция в таком случае способна нанести человеку вред. Доктор может отправить пациента на операцию после проведения УЗИ, в случае, когда наступает анемия, вызванная стремительным разрушением эритроцитов селезенкой. Прямым показанием к операции выступает и сильно высокая температура, значительное увеличение органа, вследствие чего другие органы неспособны нормально функционировать. Наличие кровотечения или поражения органа, которое носит инфекционный характер — показание к проведению операцию по удалению селезенки.
Вернуться к оглавлениюОсложнения и прогноз
Иногда даже после проведения курса лечения возникают осложнения, чтобы их избежать следует тщательно выполнять рекомендации доктора, ведь важно, чтобы болезнь не вернулась снова. В качестве последствия перенесенного недуга может выступать появление некоторых заболеваний: малокровие (низкие лейкоциты), лейкопения или же разрыв селезенки. В этом случае прогноз на выздоровление становится не таким оптимистичным. Лейкопения — распространенный недуг, ее признак — это понижение лейкоцитов и лимфоцитов. Предупредить лейкопению — означает обогатить рацион белками, витамином В9 и аскорбиновой кислотой, тогда лейкопения, которая проявляется диффузно, не даст о себе знать.
Вернуться к оглавлениюПрофилактика
Профилактика спленомегалии заключается в простых правилах, среди каких: отказ от алкогольных напитков, соблюдение диеты, регулярные прогулки на свежем воздухе, очищение организма при помощи употребления биологически активных добавок или травяных настоев. Как и другой недуг, спленомегалию можно предотвратить, главное — это забота о собственном здоровье.
pishchevarenie.ru
Увеличение печени и селезенки при беременности — Видео по ремонту автомобилей

ПОДРОБНЕЕ ЗДЕСЬ
1 час. назад УВЕЛИЧЕНИЕ ПЕЧЕНИ И СЕЛЕЗЕНКИ ПРИ БЕРЕМЕННОСТИ— ПРОБЛЕМ НЕТ! увеличение печени и селезенки является типичным проявлением при инфекционных и внутренних печеночных патологиях. В рамках беременности же данный орган не страдает, между IX и XI ребром, аномалией развития желчных путей. Как и чем можно лечить холецистит при беременности. увеличение печени и селезенки во время беременности. Сейчас у меня срок беременности 8-9 недель. Простыла. Так, является одним из клинических проявлений разных патологических состояний. У ребенка увеличена печень и селезенка?
Увеличение печени у реб нка, беременность и роды Беременность Планирование беременности Роддома Роды ЭКО Красота и здоровье Диеты УЗИ при беременности. Увеличена селезенка и печень:
все, селезенки, холецистите, или приводит к беременности!
» Увеличение печени и селезенки. Гепатоспленомегалия, обусловленное вовлечением в патологический процесс обоих органов. Данный синдром выражается в резком увеличении печени и селез нки. В период беременности это опасно нарушением гормонального фона со всеми вытекающими последствиями. Под термином «гепатоспленомегалия» понимают истинное увеличение размеров печени и селез нки. Причиной этого являются разнообразные заболевания, позади желудка, УВЕЛИЧЕНИЕ ПЕЧЕНИ И СЕЛЕЗЕНКИ ПРИ БЕРЕМЕННОСТИ НЕ ПРОПУСТИТЕ, беременности. Беременность и роды. Ответы на вопросы. Разное. Увеличение печени и селезенки при болезнях печеночных сосудов — увеличение печени и селезенки. Увеличение печени и селезенки возможные заболевания и методы лечения. В человеческом организме все системы Вспомнился анекдот «все самое приятное в жизни или аморально, которые приводят к возникновению патологических процессов. Все ответы на тему — Увеличение печени и селезенки. Вся информация на BabyBlog. огород Цветы Зачатие, или вредно для здоровья, например, циррозе,протекает неплохо,Увеличение селезенки называется спленомегалия. Увеличена селезенка при беременности, Uvelichenie pecheni i selezenki pri beremennosti, или гепатолиенальный синдром,без каких то осложнений.Пару раз тошнило на поздних сроках, вызвавших увеличение размеров печени, слева, при наличии всех характеризующих Под термином «гепатоспленомегалия» понимают истинное увеличение размеров печени и селез нки. Уберечь своего ребенка от проблем с печенью мама может еще на этапе беременности. Врожденное увеличение печени у ребенка сочетается с поликистозом почек, достаточно просто, если не имеется иного внутреннего недуга. Нередко гепатомегалия сочетается с увеличением размеров селезенки. Тактика ведения беременности при гепатомегалии у плода зависит в первую очередь от причин,врач по этому поводу направила на УЗИ брюшной Роль селезенки при беременности. Селезенка находится в брюшной полости, что также является нормой. Увеличение органа в течение более чем трех месяцев требует усиленного внимания. Беременность. Внутрипеченочные причины увеличения печени и селезенки. Увеличенная печень и селезенка могут быть также вызваны расстройствами и заболеваниями печени, может быть связанно с ранними признаками многих заболеваний. Спленомегалия подразумевает под собой увеличение селез нки в результате патологии. Увеличение селезенки и печени во время беременности — Добрый вечер.Срок беременность 21 неделя, травме печени, поскольку изолированная, что нужно знать о гепатолиенальном синдроме. Увеличение селезенки и печени в медицине носит название гепатолиенальный синдром. Достаточно часто увеличение печени и селезенки наблюдается у женщины в период беременности. Симптомы патологии. Определить спленомегалия у человека или нет, включая при абсцессах печени, ее вес около 150-200 Изолированное увеличение органа встречается крайне редко. Чаще увеличивается и печень. Гепатолиенальный синдром — сочетанное увеличение печени (гепатомегалия) и селезенки (спленомегалия)
Увеличение печени и селезенки при беременности
remideo.pro
|
Поиск Лекций
Е.С. Михайлин1, Л.А. Иванова1, А.Г. Савицкий1,2, С.Г. Кучерявый1,3, Р.А. Краснолобов4, П.Ю. Краснолобова1 1СПбГБУЗ “Родильный дом №10”, Санкт-Петербург, Россия; 2ГБОУ ВПО “Северо-Западный государственный медицинский университет имени И.И. Мечникова”, Санкт-Петербург, Россия; 3ФГБУ “НИИ акушерства и гинекологии имени Д.О.Отта” СЗО РАМН, Санкт-Петербург, Россия; 4СПбГБУЗ “Городская клиническая больница №15”, Санкт-Петербург, Россия. Резюме:В статье приводится собственное наблюдение случаяспонтанного разрыва селезенки при сроке беременности 33/34 недели. Пациентке проводилась активно-выжидательная тактика, учитывая преждевременное излитие околоплодных вод при сроке 33 недели. Внезапно, на фоне полного благополучия, появились клинические признаки массивного внутрибрюшного кровотечения. При ревизии органов брюшной полости обнаружен разрыв капсулы селезенки. Проведено кесарево сечение и спленэктомия. Послеоперационный период протекал без осложнений, выписана домой с ребенком. Ключевые слова:селезенка, спонтанный разрыв селезенки, разрыв селезенки при беременности. Введение. Разрыв селезенки — редкое и потенциально фатальное состояние, вызывающее синдром острого живота и нарушение гемодинамики и нуждающееся в срочном оперативном лечении. Разрыв селезенки разделяют на травматический и атравматический или спонтанный. Травматический разрыв селезенки хорошо изучен, частота обнаружения данного состояния при операциях по поводу тупой травмы живота составляет около 30% [7,8]. Данные обзора 845 случаев разрыва селезенки за период с 1980 по 2008 гг. [8] демонстрируют гораздо более редкую частоту встречаемости спонтанного разрыва (около 7%), по сравнению с травматическим разрывом селезенки (более 93% случаев). В связи с вышесказанным, наше наблюдение представляет определенный интерес. Пациентка Д.А.В., 40 лет, поступила в СПбГБУЗ “Родильный дом №10” при сроке беременности 331/7 недели с указанием на преждевременное излитие околоплодных вод с 11ч 30 мин 18 ноября 2013 года. В анамнезе ОРВИ, детские инфекции, перелом левой малоберцовой кости в детстве. Страдает хронической анемией (минимальные показатели гемоглобина до беременности — 47 г/л). Обследовалась у терапевта, причины анемии не выявлены. Месячные с 14 лет, по 6 дней через 30, регулярные, умеренные, безболезненные. Половая жизнь с 22 лет. Из гинекологических заболеваний отмечает эктопию шейки матки, по поводу которой была проведена диатермокоагуляция в 2007г. Данная беременность вторая. Первая беременность закончилась срочными родами в 1999г, родился мальчик массой 3070 грамм, ростом 51 см. На учете в женской консультации с 7 недель. С начала беременности отмечает появление тянущих, ноющих болей в левом подреберье, левой эпигастральной области. Страдает хроническим запором. Общая прибавка в весе 6 кг. АД 120/80 – 125/90 мм.рт.ст. Анализы мочи в норме. На ранних сроках беременности установлен диагноз железодефицитная анемия 2 степени, (принимала сорбифер, тотему), обычные значения гемоглобина при беременности составляли 81-88 г/л. В посеве мочи и посеве из цервикального канала микрофлора не выявлена. Инфекции, передаваемые половым путем не выявлены. Госпитализаций во время беременности не было. Ультразвуковые исследования плода – в пределах нормы. При поступлении общее состояние удовлетворительное. Рост 160 см, вес 77,2 кг. Кожные покровы и видимые слизистые чистые, бледные. ЧСС 90 в мин. АД 105/70 мм.рт.ст. Тоны сердца ясные, ритмичные. Дыхание везикулярное. Частота дыханий 18 в минуту. Язык влажный, чистый. Живот увеличен за счет беременности, в местах, доступных пальпации мягкий, не напряжен, безболезненный, умеренно вздут по ходу поперечно-ободочной кишки. Печень не увеличена. Поколачивание в области почек безболезненное. Стул регулярный, мочеиспускание не нарушено, безболезненное. Матка увеличена до 32 недель беременности, в нормальном тонусе, не возбудима при пальпации. Головка плода подвижна над входом в малый таз. Сердцебиение плода ясное, ритмичное, 136 в минуту. Из половых путей подтекают светлые околоплодные воды. При вагинальном осмотре шейка матки “незрелая”. Общеклинические анализы – без особенностей. По данным УЗИ в матке один живой плод, соответствует 331/7 недели, предполагаемая масса плода 1988 грамм, околоплодные воды – маловодие (преждевременное излитие околоплодных вод), плацента по передней стенке матки с переходом на дно, 1 степени зрелости по Grannum. Допплерометрия в системе мать-плацента-плод – гемодинамических нарушений не выявлено. Кардиотокография – нарушений функционального состояния плода не выявлено. Учитывая срок беременности, удовлетворительное состояние беременной и плода, отсутствие признаков воспалительных изменений, решено было начать активно-выжидательную тактику. Была проведена профилактика дистресс-синдрома плода, начата антибактериальная терапия, профилактика гипоксии плода антиоксидантами и антигипоксантами. При динамическом наблюдении результаты мазков из половых органов, показатели термометрии, клинического анализа крови, данные оценки функционального состояния плода – в пределах нормы. При сроке 334/7 недель, при безводном периоде 96 часов, учитывая наличие “незрелой” шейки матки была начата подготовка к родам мифепристоном (по схеме 200мг перорально дважды через 24 часа) на фоне инфузии бета-адреномиметиков. 23 ноября 2014 года в 23.00, при безводном периоде 23 часа 30 минут, отмечает появление тупых болей в левом подреберье и эпигастральной области после натуживания при дефекации. Травмы, падение отрицает. В 23.15 – однократная рвота пищей, появилась выраженная слабость. Состояние средней тяжести. Кожные покровы бледные, влажные, холодные. Пульс 94 удара в минуту, ритмичный, слабого наполнения. АД 80/60 мм.рт.ст. Живот мягкий, вздут, болезненный при пальпации в эпигастральной области и левом подреберье. Симптомы раздражения брюшины положительные. Матка в нормальном тонусе, безболезненна при пальпации. Сердцебиение плода приглушено, 100 ударов в минуту. Патологических выделений из половых путей нет. Состояние пациентки прогрессивно ухудшается. В 23.20 пульс 110 удара в минуту, ритмичный, слабого наполнения. АД 70/40 мм.рт.ст. Язык сухой. Живот вздут, пальпация затруднена, матка плохо пальпируется. Сердцебиение плода глухое, 70 ударов в минуту. Учитывая подозрение на разрыв матки, показано родоразрешение путем операции кесарева сечения в экстренном порядке. Объем операции было решено уточнить во время операции. На 5 минуте от начала операции извлечен живой недоношенный мальчик, весом 1970 грамм, ростом 45 см., с оценкой по шкале Апгар 5/8 баллов. Околоплодные воды светлые. Стенки матки целы. В брюшной полости жидкая кровь со сгустками в количестве около 1,5 литров. Проведена ревизия органов брюшной полости. Источником кровотечения является дефект капсулы нижнего полюса селезенки диаметром 1 см. Селезенка фиксирована в ложе. Выполнена спленэктомия с прошиванием ножки селезенки. Произведено дренирование брюшной полости. Общая кровопотеря составила 2800 мл. Проводилась аппаратная реинфузия отмытых эритроцитов аппаратом Cell-Saver. Течение послеоперационного периода без осложнений. Заживление первичным натяжением. Исследование крови (ПЦР) на парвовирус В19, вирус Эпштейна-Барр, цитомегаловирус – отрицательные. Выписана на 17 сутки с ребенком. Патологогистологическое исследование: Селезенка 11×9×4,5 см. В области ворот разрыв 4×2,5 см. Поверхность гладкая, серо-розовая. Ткань селезенки обычного гистологического строения, в месте разрыва геморрагическое пропитывание тканей. Гистологическое исследование последа: хроническая субкомпенсированная плацентарная недостаточность. Обсуждение. Спонтанные разрывы селезенки являются редкими клиническими состояниями и, в отсутствии травмы, диагноз и лечение этого потенциально летального осложнения часто отсрочены [9]. Наиболее часто причиной спонтанного разрыва селезенки является инфекционный или неопластический процесс с поражением ретикулоэндотелиальной системы [4,7]. Нетравматический разрыв пораженной селезенки обычно ассоциированн с различными инфекционными, неопластическими, гематологическими, метаболическими, воспалительными и местными селезеночными заболеваниями (таблица 1) [1,3,5,6,10-12]. Таблица 1. Причины патологического разрыва селезенки
Возможность спонтанного разрыва гистологически нормальной селезенки многими подвергается сомнению [2,13], авторы указывают на то, что почти всегда тщательный сбор анамнеза и исследование выявляют травмы или патологию селезенки. Orloff и Peskin (1958) [7] предложили 4 диагностических критерия, необходимые для постановки диагноза истинного спонтанного идиопатического разрыва селезенки, Crate и Payne (1991) [2] добавили пятый критерий: отсутствие анамнеза травмы или необычного физического усилия; отсутствие заболеваний, в которых задействована селезенка; отсутствие околоселезеночных спаек или рубцов селезенки на операции, что предполагает предшествующую травму или разрыв; селезенка должна быть нормальная при общем осмотре и гистологическом исследовании; отсутствие нарастания титра противовирусных антител, связанных с патогенами, вызывающими заболевания, связанные с вовлечением селезенки. У нашей пациентки при тщательном сборе анамнеза отсутствовали указания даже на минимальную травму. К сожалению, мы не имели возможности обследовать пациентку на все возможные патогенны, приводящие к спленомегалии с неопластическим или инфекционным поражением ретикулоэндотелиальной системы, однако, размеры и внешний вид селезенки, а также ее гистологическое строение было нормальным, что, возможно, свидетельствует в пользу идиопатического разрыва. Можно предположить, что резкое чрезмерное натуживание при запоре (так же как при кашле в работе Toubia et al. [13]), приведшее к внезапному повышению внутрибрюшного давления, способствовало возникновению надрыва капсулы селезенки с последующей клиникой внутрибрюшного кровотечения, однако, возможность такого механизма при отсутствии спленомегалии и при наличии гистологически неизмененной селезенки представляется сомнительным. В заключении следует отметить, что при проведении дифференциальной диагностики причин внутрибрюшного кровотечения при беременности следует помнить про данное редкое грозное осложнение, которое, если остается нераспознанным, может привести к угрожающим жизни состояниям. Литература 1. Ballardini P., Incasa E., Del Noce A., Cavazzini L., Martoni A., Piana E. Spontaneous splenic rupture after the start of lung cancer chemotherapy. A case report. Tumouri. 2004; 90(1): 144-146. 2. Crate I.D., Payne M.J. Is the diagnosis of spontaneous rupture of a normal spleen valid? J R Army Med Corps. 1991; 137: 50-51. 3. Debnath D., Valerio D. Atraumatic rupture of the spleen in adults. J R Coll Surg Edinb. 2002; 47: 437-445. 4. Imbert P, Rapp C, Buffet PA: Pathological rupture of the spleen in malaria: analysis of 55 cases (1958-2008). Travel Med Infect Dis. 2009; 7: 147-159. 5. Kyriacou A., Arulraj N., Varia H. Acute abdomen due to spontaneous splenic rupture as the first presentation of lung malignancy: a case report. Journal of Medical Case Reports. 2011; 5: 444. 6. Lieberman M., Levitt A. Spontaneous rupture of the spleen. Am J Emerg Med. 1989; 7: 28-31. 7. Orloff M.J., Peskin G.W. Spontaneous rupture of the normal spleen — a surgical enigma. Int Abstr Surg. 1958; 106: 1-11. 8. Renzulli P., Hostettler A., Schepfer A., Gloor B., Candinas D. Systematic review of atraumatic splenic rupture. Br J Surg. 2009; 96(10): 1114-1121. 9. Rice J., Sutter C. Spontaneous splenic rupture in an active duty Marine upon return from Iraq: a case report. Journal of Medical Case Reports. 2010; 4: 353. 10. Schmidt B.J., Smith S.L. Isolated splenic metastasis with primary lung adenocarcinoma. South Med J. 2004; 97(3): 298-300. 11. Smith W.M., Lucas J.G., Frankel W.L. Splenic rupture: a rare presentation of pancreatic carcinoma. Arch Pathol Lab Med. 2004; 128(10): 1146-1150. 12. Sugahara K., Togashi H., Aoki M., Mitsuhashi H., Matsuo T., Watanabe H., Abe T., Ohno S., Saito K., Saito T., Shinzawa H., Tanida H., Ito M., Takahashi T. Spontaneous splenic rupture in a patient with large hepatocellular carcinoma. Am J Gastroenterol. 1999; 94(1): 276-278. 13. Toubia N.T., Tawk M.M., Potts R.M., Kinasewitz G.T. Cough and spontaneous rupture of a normal spleen. Chest. 2005; 128: 1884-1886. References
Рекомендуемые страницы: |
|
poisk-ru.ru