симптомы, причины, лечение, профилактика, осложнения
Срыгивание у новорождённых малышей возникает из-за заглатывания воздуха во время еды, а также плача. Аэрофагия различается на органическую и функциональную. Каждый тип возникает по разным причинам:
- Органическое срыгивание у новорождённого малыша возникает из-за неправильного развития желудочно-кишечного тракта. Обычно органическая аэрофагия появляется из-за сужения желудочных отделов. Нарушения в работе центральной нервной системы, вызванные гипоксией или инфекцией во время внутриутробного периода, а также генетические нарушения так же могут вызвать органическое срыгивание.
- Функциональная аэрофагия у новорождённых малышей является нормальным и непатологическим процессом. У новорождённых младенцев недостаточно развит пищеварительный тракт. Чаще всего аэрофагия диагностируется у недоношенных малышей или у младенцев с низкой массой тела.
- Спровоцировать срыгивание может неправильное прикладывание малыша к груди, неполный захват соски на бутылке, а также слишком быстрое или медленное поступление грудного молока или молочной смеси.

Определить у малышей аэрофагия очень легко:
- Она проявляется в виде срыгивания. Этот процесс присущ любому новорождённому малышу. Но разница заключается лишь в том, что количество и объём пищи при срыгивании у каждого младенца может отличаться.
- Молоко или молочная смесь проникает в желудок, но избыточное количество заглатываемого воздуха выталкивает пищу назад в пищевод, а потом в ротовую полость.
- Колики, вздутие живота и плач во время и после кормления также являются признаками аэрофагии у новорождённых.
- Аэрофагия обычно наблюдается у малышей до 4 месяцев, но иногда процесс срыгивания может продолжаться дольше.
- Со временем срыгивания возникают значительно реже, после чего аэрофагия бесследно исчезает. Если новорождённый продолжает набирать массу тела и соответствовать нормам развития, поводов для беспокойства нет.
Диагностика аэрофагии у новорождённого
Диагностировать аэрофагию у младенца сможет врач-педиатр при внешнем осмотре и составлении анамнеза, учитывая жалобы мамы.
Чем опасно срыгивание для младенца?
- Функциональная аэрофагия не является патологией и проходит самостоятельно после 4 месяцев жизни.
- Органическая аэрофагия также не является опасным явлением. В этом случае срыгивание является симптомом о нарушении в работе пищеварительного тракта. Поэтому необходима диагностика организма новорождённого и лечение.
- Срыгивание опасно тем, что малыш может захлебнуться. По этой причине нельзя класть новорождённого ребёнка на спину. Малыш должен находиться на боку.
Что можете сделать вы
Функциональная аэрофагия не лечится, а проходит самостоятельно через некоторое время. Но и маме следует позаботиться о новорождённом, чтобы срыгивания возникали нечасто:
Но и маме следует позаботиться о новорождённом, чтобы срыгивания возникали нечасто:
- Во время кормления необходимо следить, чтобы малыш захватывал грудь или соску бутылочки полностью.
- При кормлении молочной смесью через бутылку важно подобрать правильную соску, которая снижала бы риск попадания воздуха с пищей. В настоящее время существуют соски со специальным воздушным клапаном, что облегчает процесс кормления и предотвращает аэрофагию.
- Также маме надо следить, чтобы в полости соски с молоком или смесью не было пузырьков воздуха.
- Держать бутылочку во время кормления следует под определённым углом.
- Молоко или молочная смесь должна поступать в организм новорождённого не слишком быстро. Иначе это приведёт к перееданию и к срыгиванию.
- Малыш должен принимать пищу в полувертикальном положении. Можно делать небольшие перерывы во время кормления.
- Во время перерыва младенца надо повернуть к себе и держать в вертикальном положении на протяжении нескольких минут.
 Обычно через непродолжительное время грудничок отрыгивает лишний воздух.
Обычно через непродолжительное время грудничок отрыгивает лишний воздух. - Нельзя кормить новорождённого во время плача.
Что делает врач
Медикаментозное лечение может быть назначено при диагностировании органической аэрофагии. Также потребуется консультация невролога, эндокринолога, хирурга.
При функциональной аэрофагии специфического лечения обычно не требуется. Врач может назначить диетическую коррекцию с использованием специальных молочных смесей. Но если мама кормит малыша грудью, эти смеси обычно не используются. К таким смесям относятся казеиновые и антирефлюксные. В казеиновых смесях содержится большое количество казеина, который сгущает проглоченную пищу. Это предотвращает срыгивание. В антирефлюксных смесях эту функцию выполняют специальные загустители. Врач назначает использование специальной смеси строго по индивидуальным показателям.
Если малыша беспокоят сильные колики после кормления, врач назначает специальные медикаментозные средства, помогающие устранению газов.
- После кормления не нужно заниматься с ребёнком гимнастикой или переодевать его. Лучше, если новорождённый будет находиться несколько минут в вертикальном положении.
- Перед каждым кормлением можно выкладывать младенца на живот на несколько секунд. Потом перевернуть на спину и не спеша погладить живот по часовой стрелке. Это позволит освободить пищеварительный тракт от лишнего воздуха. Погладить по животику можно и после кормления.
- Во время кормления маме следует следить, чтобы новорождённый свободно дышал. При грудном кормлении, нос младенца не должен упираться в мамину грудь.
- Снижает риск развития аэрофагии ежедневное промывание носа. Для этого можно использовать физраствор.
- Во время кормления ребёнок должен находиться в полувертикальном положении.
- Также важно следить за полным захватом груди или соски бутылочки.

Вооружайтесь знаниями и читайте полезную информативную статью о заболевании аэрофагия у новорожденных детей. Ведь быть родителями – значит, изучать всё то, что поможет сохранять градус здоровья в семье на отметке «36,6».
Узнайте, что может вызвать недуг аэрофагия у новорожденных детей, как его своевременно распознать. Найдите информацию о том, каковы признаки, по которым можно определить недомогание. И какие анализы помогут выявить болезнь и поставить верный диагноз.
В статье вы прочтёте всё о методах лечения такого заболевания, как аэрофагия у новорожденных детей. Уточните, какой должна быть эффективная первая помощь. Чем лечить: выбрать лекарственные препараты или народные методы?
Также вы узнаете, чем может быть опасно несвоевременное лечение недуга аэрофагия у новорожденных детей, и почему так важно избежать последствий. Всё о том, как предупредить аэрофагия у новорожденных детей и не допустить осложнений.
Лечение функциональных нарушений ЖКТ у детей грудного возраста в Санкт-Петербурге
К наиболее распространенным функциональным нарушениям ЖКТ у детей 1 года жизни относятся: синдром срыгиваний, кишечные колики, запоры.
Срыгивания- самопроизвольный заброс желудочного или желудочно-кишечного содержимого в ротовую полость. У детей они могут быть вызваны различными причинами, среди которых наиболее часто встречаются аэрофагия( заглатывание воздуха), перекорм, нарушение режима кормления, неадекватный подбор смесей, синдром вегето-висцеральных нарушений вследствие поражения центральной нервной системы в родах, ранний переход к густой пище.
Причиной обильных срыгиваний, рвоты могут быть и серьезные заболевания( пороки развития) желудочно-кишечного тракта, наследственные заболевания обмена веществ.
Часто срыгивания не расценивают как болезнь, поскольку они не вызывают выраженных нарушений в состоянии здоровья детей. У детей с упорными срыгиваниями могут отмечаться не только отставание в физическом развитии, но и развитие анемии( малокровие), хронических заболеваний пищевода, желудка,кишечника желчного пузыря. Такие дети склонны к частым простудным заболеваниям ввиду нарушения иммунной функции кишечника, лор-органов. Для них характерны и повышенная возбудимость, нарушение сна.
Такие дети склонны к частым простудным заболеваниям ввиду нарушения иммунной функции кишечника, лор-органов. Для них характерны и повышенная возбудимость, нарушение сна.
Кишечные колики- это эпизоды беспокойства, болезненного плача, которые занимают не менее 3 часов в сутки. Обычно они начинаются в первые недели жизни , кульминации достигают к 2 месячному возрасту, и постепенно уменьшаются, обычно исчезая к 3-4 месяцам жизни. Вечерние часы — наиболее типичное время кишечных колик.
Кишечные колики встречаются довольно часто( до 45% детей 1 года жизни).
Симптомы кишечных колик- резкий болезненный плач, сопровождающийся покраснением лица, вынужденным положением с прижатыми к животу ногами, нарушением отхождения газов и стула. Заметное улучшение возникает после дефекации. Кишечные колики практически с одинаковой частотой встречаются и при искусственном, и при естественном вскармливании. Отмечено, чем ниже масса тела при рождении, тем выше риск развития данного состояния.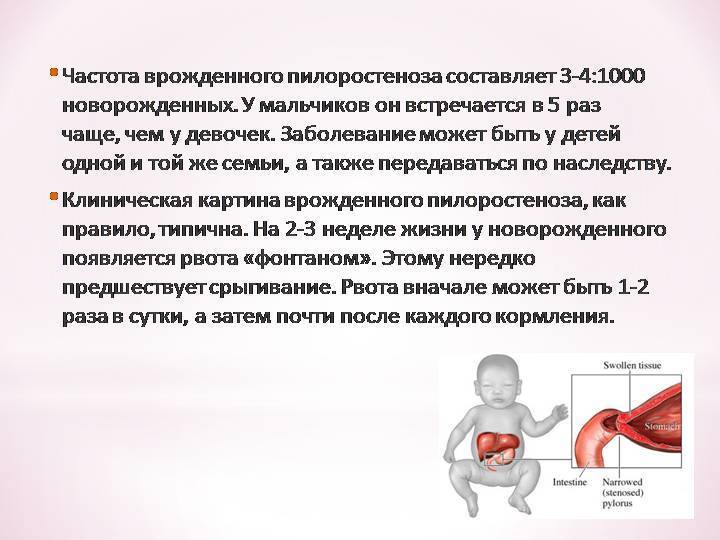
Причины развития подобного состояния : физиологическая незрелость организма, изменение моторной функции желудочно-кишечного тракта вследствие нарушения нервной и гуморальной регуляции, нарушение микрофлоры кишечника.
Функциональные запоры-увеличение интервалов между актами дефекации( по сравнению с физиологической нормой для данного возраста)более 36 часов. Частота стула у детей считается нормальной от 1 до5 раз в сутки( до 4 месячного возраста), и от 1 до3 раз в сутки ( с 4 месяцев до 2 лет). Подобные состояния встречаются у 20-35% детей 1 года жизни.
Возникновение запоров чаще всего обусловлено нарушением моторной функции кишечника, болезненным актом дефекации( дисхезия) вследствие спазма сфинктеров прямой кишки, ослаблением тонуса гладкой мускулатуры или их сочетанием.
Развитие запоров может быть обусловлено не только функциональными нарушениями, но и врожденными аномалиями развития различных отделов кишечника, но и заболеваниями эндокринной системы( гипотиреоз,сахарный диабет, феохромоцитома и др).
К факторам риска развития всех наиболее часто встречающихся нарушений функции желудочно- кишечного тракта у детей года жизни следует отнести: раннее искусственное вскармливание, недоношенность, поражения центральной нервной системы, отягощенная наследственность по заболеваниям пищеварительной системы .
Лечение необходимо проводить только под наблюдение врача педиатра( неонатолога, гастроэнтеролога).
симптомы и лечение, невротическая форма, диагностика, последствия
Аэрофагия – проблема, связанная с заглатыванием воздуха и появлением отрыжки. Часто является последствием в нарушении работы нервной системы ЖКТ. С клинической точки зрения, аэрография, как и любая частая отрыжка, являются патологическими состояниями.
Понятие
В норме во время поглощения пищи взрослый человек заглатывает 2-3 куб. см воздуха с каждым глотком. Поэтому в желудке всегда есть газовый пузырь, емкость которого составляет 200 мл. Из желудка он переходит в тонкую кишку. Там большая часть его всасывается, а остаток выходит.
Там большая часть его всасывается, а остаток выходит.
Если некоторое количество воздушных масс остается в желудке, она может выйти в виде отрыжки.
Когда человек заглатывает слишком много воздуха, ему не удается перейти в тонкую кишку. Поэтому он начинает давить на стенки желудка, вызывая некоторые неприятные чувства. Это и есть механизм формирования аэрофагии.
Иногда ее появление связано с тем, что человек учится плавать или тонет.
Причины
Появиться заболевание может на фоне трех основных групп причин:- Неврологические.
- Психогенные.
- Связанные с заболеванием внутренних органов.
Неврологические типы болезни появляются в результате формирования патологического условного рефлекса. Человек по привычки заглатывает воздух во время еды, разговора.
Чаще всего аэрография появляется из-за нарушений правил приема пищи или при повышенной секреции слюны.
Психогенная природа болезни связана с серьезными стрессами, фобиями. Создается впечатление, что под воздействием стресса человек начинает заглатывать воздух так, будто ему его не хватает.
Создается впечатление, что под воздействием стресса человек начинает заглатывать воздух так, будто ему его не хватает.
Привести к развитию болезни могут и различные патологии внутренних органов. К ним относятся патологии дыхательных путей, которые затрудняют носовое дыхание.
Часто причиной становятся и болезни ЖКТ. К ним могут относиться хронический гастрит, понижение кислотности, язва желудка, ахалазия, грыжа или колит.
Часто аэрофагия появляется у людей, которые имеют проблемы зубного ряда или неправильно установленные протезы.
В младенческом возрасте патология возникает при неправильном сосании соски, прикладывания к груди. Возможно при слишком медленном или быстром поступлении молока.
Симптомы
Симптоматика заболевания тесно связана с причинами возникновения. Часто появляется:
- Громкая отрыжка воздухом при нервной расстройстве или перевозбуждении.
- Ощущение переполненности давления и вздутия в области эпигастрии после еды.

- Ощущение нехватки воздуха и жжения в области сердца.
У грудных детей
Заболевание появляется в виде срыгивания. Количество и объем пищи при срыгивании зависит от индивидуальных особенностей каждого младенца. Молоко попадает в желудок. Но при чрезмерном заглатывании воздуха происходит проталкивание пищи в пищевод и ротовую полость.
К признаку относится и вздутие живота, сильный плач во время кормления. Аэрофагия обычно наблюдается до 4 месяцев, но при некоторых особенностях развития ЖКТ может продолжаться более длительное время.
По мере взросления младенца количество подобных ситуаций начинает возникать реже, а со временем полностью исчезает. Если младенец хорошо набирает вес, то отрыжка в первые месяцы не должна вызывать беспокойство родителей.
Невротической аэрофагии
К признакам такой форма относится боль в сердце, учащенное сердцебиение, которое сопровождается отрыжкой. Заболевание может развиваться медленно или нарастать постепенно.
В основе такой болезни лежит депрессия и повышенная тревога. Проявления невротической аэрофагии не связаны с приемом пищи. Чаще обнаруживаются при огорчении или нервном перевозбуждении.
Диагностика
Специалисты могут спутать недуг с язвенной болезнью, диафрагмальной грыжей, онкологическими заболеваниям толстого кишечника. Чтобы точно поставить диагноз, проводится:С использованием последнего метода удается узнать наличие заболеваний желудка или пищевода. Этот метод является показательным не во всех случаях.
Поэтому более точным является контрастное рентгенологическое исследование. Оно проводится натощак. Сначала пациенту дают выпить специальную суспензию. После этого делается ряд рентгеновских снимков.
Гастроскопия – очень информативный метод, который позволяет исключить наличие других заболеваний. В ходе проведения диагностики осуществляется введение гибкой камеры в желудок через ротовую полость.
Благодаря этому становится возможным дать полную характеристику слизистой оболочки пищевода, 12-перстной кишки. При необходимости небольшая часть слизистой берется для проведения гистологического исследования.
При необходимости небольшая часть слизистой берется для проведения гистологического исследования.
Как лечить недуг?
Особое внимание уделяется правильному рациону дня. Чтобы справиться с отрыжкой, еду необходимо употреблять в небольших объемах и часто. Желательно очень хорошо все пережевывать. Благодаря этому в желудок будет попадать меньше воздуха.
Лицам, которым заболевание мешает нормально жить, рекомендуется отказаться от газировки, продуктов, снижающих напряжение нижнего пищеводного сфинктера. Избавление от неправильных пищевых привычек уменьшает выраженность болезни.
У пациентов с аэрофагией наилучшие результаты можно достичь при комплексном подходе. Поэтому важно следить и за своим дыханием. Оно должно быть диафрагмальным, когда внимание фокусируется на расслаблении мышц живота и диафрагмы. Особенно этот метод хорошо помогает при невротических формах.
Некоторые врачи назначают препараты, которые подавляют секрецию кислоты. В одном случае срыгивание прекращается сразу, в других ситуациях действует в обратном порядке. Поэтому назначение медикаментов может происходить только врачами после комплексного исследования.
Поэтому назначение медикаментов может происходить только врачами после комплексного исследования.
В домашних условиях хорошие результаты можно получить от теплых ванн, легкого массажа живота.
При необходимости возможно употребление фиточаев и отваров, которые содержат желчегонные средства, печеночные сборы и компоненты. Положительным действием обладают мята и артишок.
Последствия
Осложнения при болезни появляются лишь в редких случаях. К ним относится расслабление мышц, которые разделяют желудок и пищевод. В запущенных стадиях возможно развитие грыжи диафрагмы пищевого отверстия.
Прогноз и профилактика
С профилактической целью рекомендуется избавиться от вредных привычек, исключить потребление газированных напитков и еды только в твердом виде.
Не допустить развитие патологии поможет своевременного лечение заболеваний и коррекция психоэмоционального состояния. В целом, аэрофагия имеет благоприятный прогноз.
аэрофагия.
 365 советов беременным и кормящим
365 советов беременным и кормящимЧитайте также
Причины распада Древнерусского государства. Крупнейшие земли и княжества Причины распада:
Причины распада Древнерусского государства. Крупнейшие земли и княжества Причины распада: • господство «натурального хозяйства»;• рост феодального землевладения;• укрепление княжеско-боярской элиты;• слабое развитие транспортных коммуникаций;• этническая
Причины и симптомы
Причины и симптомы Предполагается, что сердечная астма связана с уменьшением способности левого желудочка сердца нагнетать кровь в аорту. Это приводит к застою крови в легких и нарушению газообмена. Избыточное содержание углекислоты в крови приводит к раздражению
Причины и симптомы
Причины и симптомы Возникновение этого состояния связано с несколькими причинами:• ношение тяжестей, прыжки, которые приводят к растяжению связочного аппарата почки;• беременность, при которой снижается тонус мышц передней брюшной стенки;• роды (после родов
Причины и симптомы
Причины и симптомы
Вульвит может возникать при травмах наружных половых органов и последующем занесении инфекции. К возникновению вагинита предрасполагают общие заболевания, нарушения работы яичников, несоблюдение правил личной гигиены, возрастные изменения.Чаще
К возникновению вагинита предрасполагают общие заболевания, нарушения работы яичников, несоблюдение правил личной гигиены, возрастные изменения.Чаще
Причины и симптомы
Причины и симптомы Кольпит – наиболее часто встречающееся заболевание женской половой сферы. Это воспаление слизистой оболочки влагалища, возбудителем которого может быть сообщество микроорганизмов: хламидия, микоплазма, стрептококк, стафилококк, гемофильная палочка
Причины и симптомы
Причины и симптомы Бактериальный вагиноз – это один из очень распространенных видов неспецифического вагинита. Это заболевание доставляет женщинам массу неприятностей: один из его симптомов – запах тухлой рыбы, преследующий больных.Почти 20 % всех пациенток страдают
Причины и симптомы
Причины и симптомы
Кандидоз (кандидамикоз) – инфекционное заболевание слизистой влагалища, которое нередко распространяется на шейку матки и вульву. Это грибковое заболевание вызвано чрезмерным размножением дрожжеподобных грибов рода Candida. Эти условно-патогенные
Это грибковое заболевание вызвано чрезмерным размножением дрожжеподобных грибов рода Candida. Эти условно-патогенные
Причины и симптомы
Причины и симптомы Проникновению инфекции и началу воспалительного процесса способствуют свежие повреждения шейки во время аборта, диагностических выскабливаний, зондирования матки, разрывы во время родов. Обычно слизистая пробка, находящаяся в шеечном канале, хорошо
Причины и симптомы
Причины и симптомы Единая причина, почему возникает это заболевание, до сих пор не определена. Считается, что играет роль комплекс гормональных, нейроэндокринных и травматических (во время аборта, травматичных родов и т. п.) особенностей организма. Гормональную теорию
Причины и симптомы
Причины и симптомы
Чаще всего это связано с воспалительным процессом в половых органах. Появляющийся при этом секрет раздражает и разрыхляет слизистую оболочку шейки матки, чтои приводит к эрозии. Эрозия может быть и результатом повреждения слизистой оболочки шейки
Появляющийся при этом секрет раздражает и разрыхляет слизистую оболочку шейки матки, чтои приводит к эрозии. Эрозия может быть и результатом повреждения слизистой оболочки шейки
Причины и симптомы
Причины и симптомы Чаще заболевают женщины старше 45 лет. Дополнительными отрицательными факторами являются сахарный диабет и гипертоническая болезнь.Благоприятным фоном для развития болезни является также нарушение гормональной функции яичников, что проявляется в
Причины и симптомы
Причины и симптомы Причиной ПМС считается гормональный диссонанс, возникающий вследствие нарушения баланса эстрогена и прогестерона в организме женщины, что и выражается типичными симптомами.Существует мнение, что ПМС – следствие авитаминоза, в частности нехватки
Причины и симптомы
Причины и симптомы
Существуют две группы болезни: инфекционные и застойные простатиты. Возбудителями инфекционного простатита являются микроорганизмы: стафилококки, стрептококки, кишечная палочка, синегнойная палочка. Что касается хламидий, микоплазм, уреаплазм,
Возбудителями инфекционного простатита являются микроорганизмы: стафилококки, стрептококки, кишечная палочка, синегнойная палочка. Что касается хламидий, микоплазм, уреаплазм,
АЭРОФАГИЯ
АЭРОФАГИЯ Физическая блокировкаЭта болезнь возникает в результате произвольного или непроизвольного глотания большого количества воздуха. Симптомом аэрофагии является частая отрыжка, которая говорит о том, что организм пытается избавиться от лишнего воздуха. Эта
Причины срыгивания: перекорм
Причины срыгивания: перекорм У детей первых месяцев жизни оно обусловлено физиологическими особенностями в работе системы пищеварения, горизонтальным положением желудка и его формой в виде мешка, преимущественно горизонтальным положением самого ребенка и достаточно
Способы срыгивания
Способы срыгивания
Процедура срыгивания, когда выходят излишки накопившегося воздуха, через каждые 50 г при кормлении из бутылочки и через каждые 5 минут (или по крайней мере при перемене грудей) при грудном вскармливании является очень важной. Обычно это делается тремя
Обычно это делается тремя
Метеоризм у детей: помощь и лечение
Метеоризм кишечника часто путают с детскими коликами. С медицинской точки зрения между этими явлениями не стоит знак «равно», с практической — это, в общем, одно и то же. Когда ребенка беспокоит метеоризм, он капризничает, громко плачет, сучит ножками и отказывается от еды. Кроху беспокоят острые боли в животе. Недоношенные детки страдают от них чаще, чем родившиеся в срок. Их пищеварительная система еще более незрела, а мускулатура стенок желудка и кишечника очень слабо развита. Как и колики, вздутие живота начинает беспокоить малышей с рождения, но значительно уменьшается (или вовсе проходит) к 3–4 месяцам, когда ребенок окрепнет.
Причины метеоризма у грудных детей
Аэрофагия. Так называют заглатывание воздуха при кормлении. Ребенок может неправильно брать соску или грудь, плакать во время кормления, торопиться, мама может неверно держать бутылочку. В итоге малыш «хватает» воздух, тот попадает в кишечник и вызывает образование газов. Поэтому очень важно наладить правильный процесс кормления.
В итоге малыш «хватает» воздух, тот попадает в кишечник и вызывает образование газов. Поэтому очень важно наладить правильный процесс кормления.
Незрелость микрофлоры. Грудничок еще очень мал, его организм только учится работать, микробиоценоз (микрофлора) не сформировался. Метеоризм пройдет с возрастом. Если проблема мучает малыша постарше, обратите внимание на реакцию ребенка на прикорм или смену смеси. При недомогании малыша для облегчения его состояния советуйтесь с врачом.
Диета кормящей мамы. Образование газов в кишечнике младенца могут вызывать продукты, которые ела мама. Относиться к своему рациону кормящей женщине нужно внимательнее. Стоит с осторожностью употреблять молочные продукты, свежие фрукты и овощи, бобовые, капусту, дрожжевой хлеб, сдобную выпечку, орехи. Газированные напитки лучше и вовсе исключить.
Несвоевременное опорожнение кишечника. При таких условиях газы накапливаются, это доставляет крохе все больше дискомфорта.
При таких условиях газы накапливаются, это доставляет крохе все больше дискомфорта.
Как помочь малышу при метеоризме?
Помогите малышу освободить кишечник. Эффективны массаж животика (совершайте круговые движения вокруг пупка по часовой стрелке), гимнастика (прижимайте согнутые в коленках ноги младенца к его животику, потом выпрямляйте их), поможет теплая ванна (в неё хорошо добавить отвар ромашки или череды). Если мягкие методы не работают, можно воспользоваться клизмой или газоотводной трубочкой. Помните, что действовать при этом нужно крайне аккуратно!
При метеоризме помогают детские чаи с лекарственными травами — фенхелем, ромашкой, укропом, анисом и тмином. В аптеке в отделе по производству лекарств можно купить укропную воду (имейте в виду, что хранится она в холодильнике и не больше 10 дней).
Для профилактики газообразования следите за тем, чтобы малыш ел в спокойной обстановке, не отвлекался, не торопился. Перед кормлением ребенка полезно положить на 5 минут на животик (это своего рода массаж). После того, как грудничок поел, подержите его «столбиком», чтобы лишний воздух вышел вместе с отрыжкой.
Перед кормлением ребенка полезно положить на 5 минут на животик (это своего рода массаж). После того, как грудничок поел, подержите его «столбиком», чтобы лишний воздух вышел вместе с отрыжкой.
#PROMO_BLOCK#
симптомы, формы, причины и терапия
Темой данной статьи является лечение и симптомы аэрофагии желудка. Многие люди проглатывают воздух во время еды, а спустя некоторый период времени он выходит из организма в виде отрыжки. Данное явление и называется аэрофагией. Это не опасно, но достаточно неприятно, ведь все воспитанные люди знают, что отрыжка — это неприлично. Какими признаками проявляется это заболевание, рассмотрим подробнее ниже.
Аэрофагия — что это такое
В МКБ-10 (международной классификации болезней) этому заболеванию присвоен код — F 45.3. Аэрофагией или пневматозом желудка считается расстройство, для которого свойственно заглатывание большого объема воздуха. В норме во время еды с каждой проглоченной порцией в человека попадает около трех кубических сантиметров воздуха. Он скапливается в желудке в виде воздушного пузыря объемом около двухсот миллилитров.
Он скапливается в желудке в виде воздушного пузыря объемом около двухсот миллилитров.
Далее попавший в организм воздух проходит в тонкую кишку, где частично поглощается стенками кишечника, а остатки выходят естественным образом через анальное отверстие. Остатки воздуха в желудке выводятся в виде отрыжки. При возникновении аэрофагии происходит проглатывание большего, чем обычно, количества воздуха. Заболевание может возникнуть как у взрослого, так и у ребенка. Оно проявляется и во время еды, и вне ее употребления.
Причинами возникновения симптомов могут стать гастроэнтерологические расстройства или болезни внутренних органов. Помимо этого, имеется ряд вполне безобидных недугов, которые могут спровоцировать патологию. Вероятность появления симптомов аэрофагии выше у молодых девушек и грудных детей. Точно сказать, насколько распространена болезнь невозможно, так как пациенты редко обращаются к врачу с данной проблемой, считая ее недостаточно серьезной.
Основными признаками аэрофагии являются: тяжесть и вздутие в животе, нарушение процессов дыхания, отрыжка воздухом, изменение частоты сердечных сокращений и боли в области сердца. Лечение болезни осуществляется консервативным путем, который заключается в рационализации питания, приеме лекарственных препаратов и физиотерапии. К оперативному вмешательству, как правило, не обращаются.
Лечение болезни осуществляется консервативным путем, который заключается в рационализации питания, приеме лекарственных препаратов и физиотерапии. К оперативному вмешательству, как правило, не обращаются.
Из-за чего появляется
Причины аэрофагии у взрослых могут возникнуть из-за большого числа факторов, которые принято делить на несколько групп.
Первая категория представлена следующими заболеваниями:
- Гастрит.
- Язва желудка.
- Ахалазия кардии.
- Грыжа пищеводного отверстия диафрагмы.
- Стоматологические заболевания.
- Снижение тонуса желудочной мускулатуры.
- Хронический колит.
- Пилоро-дуоденальный стеноз.
- Аневризма аорты.
- Недостаточность кардиального жома.
- Нарушение процессов кровообращения.
- Нарушения в коронарных артериях сердца.
- Аллергические реакции на продукты питания.Ко второй группе относятся неврологические провокаторы. Самые распространенные из них:Привычка разговаривать во время еды.

- Торопливые употребление пищи.
- Употребление еды во время стрессовой ситуации.
- Плохое пережевывание продуктов.
- Курение.
- Выделение большого количества слюны.
К третьей категории относятся невротические причины. Симптомы аэрофагии в таком случае обусловлены:
- длительными стрессами;
- нервными потрясениями;
- неврозами;
- истериями и фобиями.
Человек может заглатывать большой объем воздуха независимо от приема еды. К безобидным факторам относятся:
- Длительная заложенность носа.
- Прием большого количества острой и жирной пищи, а также продуктов питания, повышающих образование газов (белокочанная капуста, бобовые культуры, газированные напитки, грибы).
У новорожденных
Аэрофагия у младенцев чаще всего развивается из-за проглатывания воздуха во время интенсивного плача, крика или во время кормления. Предпосылками к такому состоянию могут быть:
- Неверное прикладывание к груди.

- Неполный захват соски при искусственном кормлении.
- Слишком быстрое или чрезмерно медленное поступление молока.
Врачи считают аэрофагию у новорожденных нормальным явлением и связывают его с недостаточной сформированностью пищеварительной системы. Отмечается, что чаще всего данное расстройство проявляется у недоношенных детей.
Классификация
Основываясь на причинах, расстройство делят на следующие формы:
- Невротическая аэрофагия.
- Неврологическая аэрофагия.
- Соматическая аэрофагия.
Признаки заболевания, в зависимости от того, когда они появляются, делятся на возникшие в процессе употребления еды, во время разговора, при сглатывании слюны.
Ниже подробнее рассмотрим симптомы и лечение аэрофагии желудка.
Признаки
К основным симптомам аэрофагии желудка относятся следующие:
- Проявление распирания или тяжести в подложечной зоне.
- Отрыжка воздухом без запаха (постоянно).
 Она возникает независимо от употребляемых в пищу блюд, а в некоторых случаях не проходит на протяжении всего дня и прекращается лишь во время сна.
Она возникает независимо от употребляемых в пищу блюд, а в некоторых случаях не проходит на протяжении всего дня и прекращается лишь во время сна. - Увеличение объемов живота.
- Экстрасистолия.
- Тахикардия.
- Икота.
- Затрудненное дыхание.
- Изжога и одышка.
- Тошнота без рвоты.
- Метеоризм.
- Расстройство акта дефекации.
Симптоматика у младенцев
У новорожденных детей проявляются следующие симптомы аэрофагии:
- Вздутие живота.
- Крик во время кормления.
- Частое срыгивание.
- Снижение массы тела.
- Колики.
- Отказ от пищи.
- Капризность, плаксивость.
- Беспокойство.
Главной проблемой течения заболевания у малышей является то, что они не могут словами описать, что их тревожит. Поэтому родителям следует внимательно наблюдать за поведением своего ребенка.
Диагностические мероприятия
При возникновении симптомов аэрофагии необходимо обратиться к гастроэнтерологу. Он проведет комплексную диагностику, которая включает в себя ряд лабораторных и инструментальных обследований, выполняемых специалистами:
Он проведет комплексную диагностику, которая включает в себя ряд лабораторных и инструментальных обследований, выполняемых специалистами:
- изучение клинической картины заболевания для поиска основной болезни;
- прослушивание больного фонендоскопом;
- сбор информации о пищевых привычках пациента;
- перкуссию и пальпацию передней стенки живота;
Для составления полной картины и уточнения степени выраженности симптомов проводится детальный опрос больного или родителей, если заболел маленький ребенок. К лабораторным исследованиям относятся:
- микроскопическое изучение каловых масс;
- общий и биохимический анализ крови;
- рентген;
- ультрасонография органов брюшной полости;
- ФГДС;
- КТ;
- гастроскопия;
- МРТ;
Дополнительно может потребоваться консультация кардиолога, педиатра, стоматолога, психиатра.
Аэрофагия: как избавиться
Лечение аэрографии начинается после проведения диагностических исследований. Оно зависит только от причины заболевания. Именно поэтому важно поставить правильный диагноз, чтобы назначить соответствующую терапию. Зачастую отрыжка появляется у больных, имеющих психическое расстройство. В таком случае лечение будет направлено на коррекцию поведенческих реакций.
Оно зависит только от причины заболевания. Именно поэтому важно поставить правильный диагноз, чтобы назначить соответствующую терапию. Зачастую отрыжка появляется у больных, имеющих психическое расстройство. В таком случае лечение будет направлено на коррекцию поведенческих реакций.
Пациентов при помощи тренировок обучают определять частоту сокращения диафрагмы и помогают научиться контролировать ее. Перед началом лечения аэрофагии врач изучает рацион больного: напитки и еду, которые он употребляет, реакцию организма на некоторые виды пищи. Помимо этого, важно понять, как ведет себя организм при наличии раздражителей, которые могут вызывать симптомы аэрофагии.
Если причина заболевания кроется не в еде, прибегают к курсу поведенческой психиатрии. В первую очередь психолог обучает больного диафрагмальному дыханию. Также лечение аэрофагии включает в себя следующие рекомендации, которые необходимо соблюдать во время приема пищи:
- Принимать еду молча и медленно.
- Уменьшить употребление газированной воды.

- Подобрать препараты, которые снимают напряжение с ЖКТ.
- Во время приема слишком сухой пищи можно запивать ее водой.
- Необходимо соблюдать правила дробного питания.
- Желательно сплевывать излишки слюны.
- Рекомендуется заниматься дыхательной гимнастикой. Делать это нужно регулярно, иначе эффекта от терапии не будет.
- С целью профилактики развития аэрофагии необходимо отказаться от вредных привычек.
- Следует отказаться от жевательной резинки и от употребления жидкости через соломинку, так как это способствует чрезмерному заглатыванию воздуха.
- Люди, страдающие от различных психических патологий, должны принимать антидепрессанты.
- Употреблять еду необходимо медленно и в спокойной обстановке, на каждый прием пищи должно затрачиваться около 30 минут.
- Последний ужин должен быть не позже, чем за 2 часа до сна.
- Если симптомы аэрофагии мешают заснуть, больной должен опустить голову и лечь на левый бок.
Следует понимать, что лечение симптомов данного заболевания должно быть комплексным, поэтому каждый пункт необходимо рассматриваться серьезно.
Народная медицина
Самыми популярными народными средствами для лечения аэрофагии являются настои и отвары из лекарственных растений. Уменьшить проявление неприятных признаков помогут напитки из мяты, ромашки, мелиссы, фенхеля, валерианы.
Один из самых распространенных рецептов: взять по одной столовой ложке валерианы, мяты и полыни, три столовые ложки тысячелистника. Травы перемешиваются и заливаются кипятком (один литр). Настой выдерживают в темном месте 3-4 часа, затем процеживают и употребляют в течение дня.
Профилактика
Аэрофагию, как и любое заболевание, проще предупредить, чем лечить. Для этого необходимо создать следующие условия:
- Отказаться от вредных привычек.
- Сбалансировать питание.
- Исключить из своего рациона сухие перекусы и газированные напитки.
- Своевременно лечить заболевания желудочно-кишечного тракта.
- Обращаться к врачу при различных психических расстройствах.
В том случае, если все профилактические меры были соблюдены, но симптомы заболевания появились, лучшим вариантом будет обращение к специалисту.
Заключение
Несмотря на то что аэрофагия не считается расстройством, угрожающим жизни, ее наличие сильно влияет качество жизни, уверенность человека в себе и возможность полноценно общаться. Патология требует обязательной коррекции. Тем более что без своевременной терапии аэрофагия может стать причиной ряда неприятных осложнений, к которым относятся грыжа пищеводного отверстия диафрагмы и ослабление пищеводного сфинктера.
Получить консультацию по поводу заболеваний ЖКТ у детей в Москве
Статья проверена врачом-педиатром первой категории Тысячной
Е.М., носит общий информационный характер, не заменяет консультацию специалиста.
Для рекомендаций по диагностике и лечению необходима консультация врача.
Проблемы в работе желудочно-кишечного тракта — одни из самых часто встречающихся у детей: согласно данным статистики, в среднем каждый седьмой ребенок страдает теми или иными расстройствами в работе желудка и кишечника.
Своевременное выявление и лечение этих заболеваний очень важно, так как обнаруженная в детском возрасте патология ЖКТ хорошо поддаются лечению. Специалисты педиатрического отделения Клинического госпиталя на Яузе уделяют диагностике заболеваний ЖКТ большое внимание, используя самые современные методики, а также прогрессивные технологии лечения.
Особенности протекания заболеваний ЖКТ у детей
Врачи отмечают, что значительная часть заболеваний ЖКТ у детей — это функциональные расстройства, то есть они не имеют никаких органических причин. При этом функционирование органа действительно нарушается.
Как правило, функциональные нарушения связаны с нарушением в работе механизмов регуляции: нервной или гуморальной. Например, это бывает при стрессе (известно, что, когда дети волнуются, у них болит живот), при вторичной вегетативной дистонии и т.д. Комитет по изучению функциональных расстройств у детей и Международная рабочая группа по разработке критериев функциональных расстройств создали классификацию функциональных расстройств у детей, в которой главный критерий — это преобладающий симптом:
- расстройства, проявляющиеся рвотой
- расстройства, проявляющиеся абдоминальными болями: функциональная диспепсия, синдром раздраженной кишки, функциональные абдоминальные боли, абдоминальная мигрень и аэрофагия
- расстройства стула: детская дисхезия (болезненная дефекация), функциональный запор, функциональная задержка стула, функциональный энкопрез (недержание кала)
Основные виды заболеваний ЖКТ у детей
К наиболее часто встречающимся расстройствам работы желудочно-кишечного тракта у детей относятся следующие:
Расстройства стула (понос — запор). Причин для подобного расстройства может быть множество: пищевое отравление, инфекционные заболевания, глисты, ферментная недостаточность, пищевая аллергия, воспалительные заболевания ЖКТ. Грудной ребенок реагирует расстройствами стула практически на любой внешний дискомфорт: смена питания, прорезывание зубов, инфекционные заболевания, смена климата.
Причин для подобного расстройства может быть множество: пищевое отравление, инфекционные заболевания, глисты, ферментная недостаточность, пищевая аллергия, воспалительные заболевания ЖКТ. Грудной ребенок реагирует расстройствами стула практически на любой внешний дискомфорт: смена питания, прорезывание зубов, инфекционные заболевания, смена климата.
Гастрит — острое или хроническое воспаление слизистой желудка. При остром гастрите ребенок жалуется на сильную боль, у него начинается рвота, расстройство стула, отрыжка. При хроническом гастрите снижен аппетит, ребенок жалуется на умеренные боли, отмечаются моменты интоксикации. Гастрит у детей может развиваться самостоятельно, как первичное заболевание, а также быть следствием перенесенных инфекций.
Гастроэнтерит — воспалительное заболевание слизистой оболочки тонкого кишечника и желудка. Чаще всего развитие гастроэнтерита связано с действием различных вирусов (ротавируса), а также с дисбактериозом. Для заболевания характерны боли, метеоризм, рвота, диарея, наличие крови в каловых массах. В ходе лечения ребенка ограничивают в питании, восстанавливают водный баланс, дают противовирусные препараты.
Для заболевания характерны боли, метеоризм, рвота, диарея, наличие крови в каловых массах. В ходе лечения ребенка ограничивают в питании, восстанавливают водный баланс, дают противовирусные препараты.
Язвенная болезнь — хроническое заболевание, при котором в желудке и двенадцатиперстной кишке образуются язвы. Заболевание протекает с периодами обострений и ремиссий. У детей чаще встречается язвенная болезнь двенадцатиперстной кишки. Ее причиной является бактерия Helicobacter pillory, а такие факторы, как наследственность, психоэмоциональный фон, аллергические заболевания, способствуют развитию язвы. Язвенная болезнь характеризуется сильными болями и расстройством пищеварения, желательно лечить заболевание в стационаре.
Хронический холецистит — воспалительное заболевание желчного пузыря, приводящее к нарушению циркуляции желчи. Пациенты жалуются на приступообразные боли, которые могут быть связаны с приемом жирной пищи или физической нагрузкой. У детей более старшего возраста боли могут локализоваться в нетипичной области, например, в районе грудины. Также при этом заболевании наблюдается дискинезия желчевыводящих путей.
У детей более старшего возраста боли могут локализоваться в нетипичной области, например, в районе грудины. Также при этом заболевании наблюдается дискинезия желчевыводящих путей.
Дискинезия желчевыводящих путей — изменение тонуса и нарушение моторики желчевыводящих путей, которое приводит к сбоям в поступлении желчи в двенадцатиперстную кишку. К сожалению, такие патологии встречаются примерно у 90% детей, которые страдают желудочно-кишечными расстройствами. В основе этого нарушения лежит расстройство регуляции процессов сокращения и расслабления желчного пузыря и сфинктеров.
Хронический панкреатит — воспаление тканей и протоков поджелудочной железы. Дети жалуются на острую боль в эпигастрии, у них начинаются диспептические расстройства, повышается температура тела. Развитию панкреатита может способствовать неправильное питание, неверный режим питания (большие промежутки между едой), употребление ряда лекарств, врожденные особенности желудочно-кишечного тракта.
Диагностика и лечение заболеваний ЖКТ в педиатрическом отделении Клинического госпиталя на Яузе
Так как детские заболевания желудочно-кишечного тракта отличаются большим разнообразием, необходимо проводить их комплексную диагностику, позволяющую установить диагноз с максимальной точностью. В перечень диагностических мероприятий входят следующие:
- анализ крови: общий и биохимический, а также на маркеры гепатита
- анализ мочи и кала общий
- анализ кала на яйца глистов
- соскобы
- томография
- УЗИ
- при необходимости — рентгенологическое исследование
В зависимости от установленного диагноза и выявленных причин заболевания врачи Клинического госпиталя на Яузе назначают лечение. Программа терапии разрабатывается индивидуально, для лечения применяются различные препараты, в том числе прокинетики, пробиотики, желчегонные и другие препараты. Так как заболевания ЖКТ имеют сложную природу, дети могут направляться на консультацию к психотерапевту или неврологу.
Младенческий гастроэзофагеальный рефлюкс (ГЭР): доброкачественный младенческий кислотный рефлюкс или просто обычная аэрофагия?
Авторы
DOI:
https://doi.org/10.6000/1929-4247.2016.05.01.2Ключевые слова:
Грудное вскармливание, рефлюкс, аэрофагия, лазерная хирургия, перевязка губ, перевязка языка.Аннотация
врачей часто просят диагностировать и лечить младенцев с клиническими признаками симптомов гастроэзофагеального рефлюкса (ГЭР) и, в крайних случаях, с гастроэзофагеальной рефлюксной болезнью (ГЭРБ).Некоторым младенцам дают справиться со своей болью, срыгиванием и рвотой до тех пор, пока они не перерастут симптомы, в то время как другие могут пройти дорогостоящие инвазивные эндоскопические процедуры в операционной под общей анестезией. Первоначальное лечение часто заключается в назначении младенцам рецептурных препаратов от кислотного рефлюкса для взрослых, которые имеют ограниченные преимущества [1]. Назначаемые препараты включают: H-2-блокаторы, такие как ранитидин (Зантак), ингибиторы протонной помпы, такие как омепразол (Прилосек) или лансопразол (Превацид). TOTS может вызвать аэрофагию, состояние, при котором захват младенца грудью матери или бутылочкой позволяет ребенку проглатывать чрезмерное количество воздуха в желудок во время кормления. Эта аэрофагия может быть причиной симптомов, имитирующих ГЭР или ГЭРБ [2]. Когда этих младенцев обследуют на наличие симптомов ГЭР, дифференциальный диагноз фиксированных тканей полости рта (TOTS) можно не рассматривать [3]. Фиксированные ткани полости рта могут включать анкилоглоссию (узкоязычие), связки уздечек верхней и/или нижней челюсти и, в некоторых случаях, связки щечных уздечек.Эти привязные ткани полости рта (TOTS) препятствуют тому, чтобы ребенок плотно прилегал к груди и/или бутылочке, что приводит к заглатыванию чрезмерного количества воздуха.
TOTS может вызвать аэрофагию, состояние, при котором захват младенца грудью матери или бутылочкой позволяет ребенку проглатывать чрезмерное количество воздуха в желудок во время кормления. Эта аэрофагия может быть причиной симптомов, имитирующих ГЭР или ГЭРБ [2]. Когда этих младенцев обследуют на наличие симптомов ГЭР, дифференциальный диагноз фиксированных тканей полости рта (TOTS) можно не рассматривать [3]. Фиксированные ткани полости рта могут включать анкилоглоссию (узкоязычие), связки уздечек верхней и/или нижней челюсти и, в некоторых случаях, связки щечных уздечек.Эти привязные ткани полости рта (TOTS) препятствуют тому, чтобы ребенок плотно прилегал к груди и/или бутылочке, что приводит к заглатыванию чрезмерного количества воздуха.
Исходная информация : При обследовании младенцев с симптомами гастроэзофагеального рефлюкса при дифференциальной диагностике следует учитывать аэрофагию, вторичную по отношению к фиксированным тканям полости рта (узии языка, губы), поскольку высвобождение этих тканей может устранить необходимость в инвазивных желудочно-кишечных исследованиях. и медикаментозное лечение гастроэзофагеального рефлюкса.
и медикаментозное лечение гастроэзофагеального рефлюкса.
Группа пациентов : 340 младенцев в возрасте от 1 недели до 3 месяцев были направлены для оценки и высвобождения язычных и верхнечелюстных губ, которые мешали младенцу достичь хорошего прилегания и захвата материнской груди бутылочки для младенцев. Опрос родители указали, что 208 или 61% младенцев имели признаки гастроэзофагеального рефлюкса (ГЭР), такие как; рвота, регургитация, неспособность спать лежа на спине, суетливость, плач после кормления грудью и утренняя заложенность носа.Из 208 детей 40% (83 ребенка) лечились или лечились от ГЭР фармакологическими препаратами, такими как ингибиторы протонной помпы или блокаторы Н3, без какого-либо разрешения симптомов.
Результаты : Всем младенцам с этими признаками и симптомами была проведена лазерная ревизия привязанных креплений. По завершении процедуры и после 48-часовой послеоперационной беседы с родителями у 93% (194 младенцев) младенцев наблюдались немедленные улучшения, и они могли успешно сосать грудь без признаков или симптомов ГЭР. Обследование, проведенное через две недели после операции, дало аналогичные результаты
Обследование, проведенное через две недели после операции, дало аналогичные результаты
Заключение : Младенцы с признаками ГЭР также должны быть обследованы на наличие рестриктивных фиксированных тканей полости рта (TOTS), таких как анкилоглоссия, стяжки губ и щек. Если они присутствуют, следует уделить серьезное внимание высвобождению этих тканей в качестве начального подхода. Это может устранить необходимость в фармакологическом лечении ГЭР.
Проблема
Раздел
Общие статьи
Лицензия
Политика для журналов/статей с открытым доступом
Авторы, которые публикуются в этом журнале, соглашаются со следующими условиями:
- Авторы сохраняют за собой авторские права и предоставляют журналу право на первую публикацию, при этом работа одновременно лицензируется в соответствии с лицензией Creative Commons Attribution License, которая позволяет другим распространять работу с указанием авторства работы и первоначальной публикации в этом журнале.

- Авторам разрешается и рекомендуется размещать ссылки на свои работы в Интернете (например, в институциональных репозиториях или на их веб-сайтах) до и во время процесса подачи, поскольку это может привести к продуктивному обмену мнениями, а также к более раннему и более широкому цитированию опубликованной работы.
Политика для журналов/рукописей с платным доступом
Авторы, которые публикуются в этом журнале, соглашаются со следующими условиями:
- Издатель сохраняет за собой авторские права.
- Авторам разрешено и рекомендуется размещать ссылки на свои работы в Интернете (например,g., в институциональных репозиториях или на их веб-сайтах) до и во время процесса подачи, поскольку это может привести к продуктивному обмену, а также к более раннему и более широкому цитированию опубликованной работы.
Аэрофагия — О детях GI
«У моего 3-летнего ребенка каждый день вздутие живота. Он начинает день с плоским животом, но каждый раз, когда он ест, он становится больше, пока к вечеру не выпячивается наружу. Он чувствует себя настолько сытым, что не может хорошо поужинать.У него ужасные газы всю ночь. Мы слышим, как проходит газ, когда проходим мимо его комнаты, пока он спит. Рентген показал, что тонкая кишка вздута и наполнена газом. Эндоскопия была нормальной, и его рост нормальный. Наш врач говорит, что это, вероятно, просто нарушение моторики или очень легкая форма хронической псевдонепроходимости кишечника. Что такое дисмоторика? Станет ли хуже? Чем мы можем помочь нашему ребенку?»
Он чувствует себя настолько сытым, что не может хорошо поужинать.У него ужасные газы всю ночь. Мы слышим, как проходит газ, когда проходим мимо его комнаты, пока он спит. Рентген показал, что тонкая кишка вздута и наполнена газом. Эндоскопия была нормальной, и его рост нормальный. Наш врач говорит, что это, вероятно, просто нарушение моторики или очень легкая форма хронической псевдонепроходимости кишечника. Что такое дисмоторика? Станет ли хуже? Чем мы можем помочь нашему ребенку?»
Есть только две причины вздутия желудочно-кишечного тракта газами:
- Чрезмерное заглатывание воздуха
- Газообразные продукты метаболизма бактерий
Заглатывание воздуха (или аэрофагия) распространено, но не всегда распознается в педиатрии.
Хроническая псевдонепроходимость кишечника или любое воспалительное заболевание слизистой оболочки предрасполагает тонкий кишечник к избыточному бактериальному росту с последующим газообразованием.
Узнайте больше о псевдонепроходимости кишечника
Диагностика аэрофагии
Большинство детских клиницистов никогда не диагностировали аэрофагию функционального желудочно-кишечного расстройства и не рассматривают ее как возможность, когда их просят обследовать ребенка, подобного описанному. Клиницист в первую очередь рассматривает непроходимость кишечника и воспалительные заболевания, и если обструкции или воспаления нет, он обычно предполагает наличие нарушения моторики.
Клиницист в первую очередь рассматривает непроходимость кишечника и воспалительные заболевания, и если обструкции или воспаления нет, он обычно предполагает наличие нарушения моторики.
Идея о том, что могут существовать реальные функциональные признаки и симптомы, является относительно новой. Функциональные расстройства вызывают признаки и симптомы не из-за анатомических или биохимических аномалий, а в пределах ожидаемого диапазона поведения организма.
Педиатрическая рабочая группа определила основанные на симптомах критерии для диагностики аэрофагии как минимум 12 недель в предшествующие 12 месяцев двух или более из следующих признаков и симптомов:
- Заглатывание воздуха
- Вздутие живота из-за внутрипросветного воздуха
- Повторяющаяся отрыжка и/или повышенное газообразование
Аэрофагия связана с различными комбинациями повторяющихся слышимых глотаний, потери аппетита, болей в животе, чрезмерного газообразования и/или чрезмерной отрыжки.
Аэрофагию можно спутать с гастроэзофагеальной рефлюксной болезнью (ГЭРБ), поскольку шумы в горле иногда описывают родители или наблюдают врачи.
Узнайте больше о ГЭРБ у детей
Аэрофагию также можно спутать с нарушением моторики из-за вздутия живота газами. Как правило, вздутие живота увеличивается в течение дня. Когда ребенок спит, газы выходят, и к утру живот остается плоским.
Диагноз детского функционального желудочно-кишечного расстройства, такого как аэрофагия, у ребенка с нормальным физикальным обследованием и историей роста может быть поставлен с уверенностью при удовлетворении диагностических критериев, основанных на симптомах.
Дыхательный водородный тест можно использовать для выявления мальабсорбции лактозы или избыточного бактериального роста, а также для оценки времени транзита через кишечник. Дыхательный тест удобен, недорог и обнадеживает, когда результаты в норме.
Ранняя диагностика аэрофагии избавит членов семьи от ненужного беспокойства, возникающего при мысли о заболевании. Это также избавляет ребенка от ненужного дискомфорта и рисков, связанных с медицинским обследованием, включающим обширные анализы.
Это также избавляет ребенка от ненужного дискомфорта и рисков, связанных с медицинским обследованием, включающим обширные анализы.
Лечение
Лечение состоит из объяснения того, что вызывает симптомы аэрофагии. Это успокаивает семью и ребенка. Часто клиницист помогает ребенку и семье распознать заглатывание воздуха во время визита.
Заглатывание определенного количества воздуха во время еды является нормальным. Это может помочь уменьшить заглатывание воздуха, избегая:
- Газированные напитки
- Карамель
- Жевательная резинка
Стресс или изменения эмоционального состояния могут вызвать повышенное заглатывание воздуха.Могут помочь техники релаксации и дыхания. В некоторых случаях может помочь психотерапия.
Адаптировано из публикации IFFGD: Aerophagia Пола Э. Хаймана, доктора медицинских наук, профессора педиатрии, Университет штата Луизиана, заведующий отделением детской гастроэнтерологии, Детская больница, Новый Орлеан, Луизиана.
Функциональная аэрофагия у детей: частое атипичное заболевание
Case Rep Gastroenterol. 2014 январь-апрель; 8(1): 123–128.
Педиатрический факультет Мессинского университета, Мессина, Италия
*Клаудио Романо, педиатрический факультет Мессинского университета, Via Consolare Valeria, IT–98125 Мессина (Италия), E-Mail ti.eminu@conamorЭто статья в открытом доступе, лицензированная в соответствии с условиями лицензии Creative Commons Attribution-NonCommercial 3.0 Unported (CC BY-NC) (www.karger.com/OA-license), применимой к онлайн-версии статьи. Только. Пользователи могут загружать, распечатывать и распространять эту работу в Интернете только в некоммерческих целях при условии, что оригинальная работа правильно процитирована, а ссылка на оригинальную работу на http://www.karger.com и условия этой лицензии включены. в любых общих версиях.
Эта статья была процитирована другими статьями в PMC.Abstract
Аэрофагия — функциональное расстройство желудочно-кишечного тракта, характеризующееся повторяющимся заглатыванием воздуха, вздутием живота, отрыжкой и метеоризмом. Патологическая аэрофагия представляет собой состояние, вызванное заглатыванием избыточных объемов воздуха с сопутствующими различными желудочно-кишечными симптомами, такими как отрыжка, спазмы в животе, метеоризм и снижение аппетита. Это клиническое состояние, которое может симулировать нарушения моторики желудочно-кишечного тракта у детей, такие как гастропарез, мегаколон и псевдонепроходимость кишечника, и чаще проявляется у детей с умственной отсталостью.Раннее распознавание и диагностика функциональной аэрофагии или патологической аэрофагии необходимы, чтобы избежать ненужных, дорогостоящих диагностических исследований или серьезных клинических осложнений. Функциональная аэрофагия часто встречается у взрослого населения, но редко обсуждается в педиатрической литературе. Мы представляем два клинических случая у детей с функциональными запорами в анамнезе, у которых газообразное вздутие живота было наиболее важным симптомом. Исключены механическая кишечная непроходимость, хроническая кишечная псевдонепроходимость, мальабсорбция и врожденный аганглиозный мегаколон.
Патологическая аэрофагия представляет собой состояние, вызванное заглатыванием избыточных объемов воздуха с сопутствующими различными желудочно-кишечными симптомами, такими как отрыжка, спазмы в животе, метеоризм и снижение аппетита. Это клиническое состояние, которое может симулировать нарушения моторики желудочно-кишечного тракта у детей, такие как гастропарез, мегаколон и псевдонепроходимость кишечника, и чаще проявляется у детей с умственной отсталостью.Раннее распознавание и диагностика функциональной аэрофагии или патологической аэрофагии необходимы, чтобы избежать ненужных, дорогостоящих диагностических исследований или серьезных клинических осложнений. Функциональная аэрофагия часто встречается у взрослого населения, но редко обсуждается в педиатрической литературе. Мы представляем два клинических случая у детей с функциональными запорами в анамнезе, у которых газообразное вздутие живота было наиболее важным симптомом. Исключены механическая кишечная непроходимость, хроническая кишечная псевдонепроходимость, мальабсорбция и врожденный аганглиозный мегаколон. Обширное вздутие живота газами было связано с аэрофагией, и лечение заключалось в успокоении родителей и психологическом консультировании.
Обширное вздутие живота газами было связано с аэрофагией, и лечение заключалось в успокоении родителей и психологическом консультировании.
Ключевые слова: Вздутие живота, аэрофагия, мегаколон, функциональные желудочно-кишечные расстройства, педиатрия
Введение
Функциональная аэрофагия (ФА) включает чрезмерное глотание воздуха, вызывающее прогрессирующее вздутие живота. Типичная клиническая картина — невздутый живот по утрам, прогрессирующее вздутие живота в течение дня, видимое, часто слышимое заглатывание воздуха и избыточное газообразование.Когда ФА сочетается с различными желудочно-кишечными симптомами, такими как отрыжка, боль в животе, метеоризм и отрыжка, это состояние определяется как патологическая аэрофагия [1]. Патологическая аэрофагия присутствует у 8,8% умственно отсталого населения [2]. Механизмы возникновения ФА коррелируют с непроизвольными пароксизмальными открытиями перстнеглоточного сфинктера с последующим глотанием воздуха без последовательностей перстнеглоточных глотательных движений [3]. Римские критерии II и III функциональных желудочно-кишечных расстройств (ФЖР) включают определение аэрофагии [4].Во многих зарегистрированных случаях диагноз изначально не ставится, и родители часто отрицают функциональное происхождение болезни в поисках органических заболеваний. Желудочно-кишечные симптомы могут быть связаны с уменьшением перорального приема. Мы описываем два педиатрических случая ФА без умственной отсталости.
Римские критерии II и III функциональных желудочно-кишечных расстройств (ФЖР) включают определение аэрофагии [4].Во многих зарегистрированных случаях диагноз изначально не ставится, и родители часто отрицают функциональное происхождение болезни в поисках органических заболеваний. Желудочно-кишечные симптомы могут быть связаны с уменьшением перорального приема. Мы описываем два педиатрических случая ФА без умственной отсталости.
Случай 1
8-летний мальчик был госпитализирован с жалобами на вздутие живота, связанное с ректальными тенезмами и повышенным газообразованием. Эти симптомы повторялись, особенно во второй половине дня и вечером.Сопутствующих желудочно-кишечных симптомов не было зарегистрировано. Его история болезни характеризовалась руминацией в первые годы жизни с сопутствующими неорганическими расстройствами питания как привередливого едока. Радиоаллергосорбентный тест на пищевые и ингаляционные аллергены, кожные прик-тесты и скрининг на целиакию отрицательные. Ультрасонография не выявила органомегалии или наличия жидкости в брюшной полости. Рентгенограммы брюшной полости показали вздутие толстой кишки с повышенным газообразованием в прямой кишке и копростазом без признаков непроходимости.При объективном обследовании вес 22 кг, рост 129 см, гипотрофия легкой степени по классификации Ватерлоо. Кардиореспираторная объективность в норме. Присутствовало значительно безболезненное гипертимпаническое вздутие живота. Гепатомегалии и спленомегалии не отмечено. При ректальном исследовании обнаружено ощущение гипертонуса сфинктера заднего прохода без перинеальной эритемы и стула. Неврологическое обследование было нормальным. Были проведены следующие лабораторные исследования: общий анализ крови (количество эритроцитов 5.1 × 10 6 /мм 3 , Hb 13,8 г/дл, HCT 43%, MCV 84 фл, количество лейкоцитов 5 × 10 3 /мм 3 , нейтрофилы 34%, лимфоциты 60%, моноциты 4%, эозинофилы 2%, базофилы 0%, тромбоциты 297×10 3 /мм 3 ), С-реактивный белок 0,10 мг/дл (норма 0-0,50 мг/дл), СОЭ 5 мм в течение первого часа, гликемия 68 мг/дл, глутаминовая щавелевоуксусная трансаминаза сыворотки 26 МЕ/л, глутаминовая пируваттрансаминаза сыворотки 14 МЕ/л, гамма-ГТ сыворотки 7 МЕ/л, амилаза 67 ЕД/л, липаза 27 ЕД/л, АМК 26 мг/дл, креатин 0.
Ультрасонография не выявила органомегалии или наличия жидкости в брюшной полости. Рентгенограммы брюшной полости показали вздутие толстой кишки с повышенным газообразованием в прямой кишке и копростазом без признаков непроходимости.При объективном обследовании вес 22 кг, рост 129 см, гипотрофия легкой степени по классификации Ватерлоо. Кардиореспираторная объективность в норме. Присутствовало значительно безболезненное гипертимпаническое вздутие живота. Гепатомегалии и спленомегалии не отмечено. При ректальном исследовании обнаружено ощущение гипертонуса сфинктера заднего прохода без перинеальной эритемы и стула. Неврологическое обследование было нормальным. Были проведены следующие лабораторные исследования: общий анализ крови (количество эритроцитов 5.1 × 10 6 /мм 3 , Hb 13,8 г/дл, HCT 43%, MCV 84 фл, количество лейкоцитов 5 × 10 3 /мм 3 , нейтрофилы 34%, лимфоциты 60%, моноциты 4%, эозинофилы 2%, базофилы 0%, тромбоциты 297×10 3 /мм 3 ), С-реактивный белок 0,10 мг/дл (норма 0-0,50 мг/дл), СОЭ 5 мм в течение первого часа, гликемия 68 мг/дл, глутаминовая щавелевоуксусная трансаминаза сыворотки 26 МЕ/л, глутаминовая пируваттрансаминаза сыворотки 14 МЕ/л, гамма-ГТ сыворотки 7 МЕ/л, амилаза 67 ЕД/л, липаза 27 ЕД/л, АМК 26 мг/дл, креатин 0. 5 мг/дл, железо 54 мкг/дл, натрий 140 ммоль/л, калий 4,3 ммоль/л, кальций 9,78 мг/дл, общий белок 7,1 г/дл и альбумин 48 г/л; показатели коагуляции и анализ мочи в норме. А также лактатдегидрогеназа (395 ЕД/л), мышечные ферменты (креатинфосфаткиназа 75 МЕ/л, КК-МВ 10 МЕ/л), гормоны щитовидной железы (свободный тироксин 10,98 пмоль/л, тиреотропный гормон 1,925 мкМЕ/мл). , серология целиакии, цитомегаловирус, вирус Эпштейна-Барр, серология вируса герпеса и аутоантитела (ANA, nDNA, ANCA) были нормальными, а мегаколон был исключен с помощью клизмы с барием.После исключения первичных патологических причин была запрошена консультация психоневролога с выявлением постоянной аэрофагии и тревожного расстройства с обсессивно-компульсивными нотами и игровой зависимостью. Удалось успокоить семью об отсутствии органического заболевания желудочно-кишечного тракта с показаниями к психоневрологическому и когнитивному диспансерному наблюдению.
5 мг/дл, железо 54 мкг/дл, натрий 140 ммоль/л, калий 4,3 ммоль/л, кальций 9,78 мг/дл, общий белок 7,1 г/дл и альбумин 48 г/л; показатели коагуляции и анализ мочи в норме. А также лактатдегидрогеназа (395 ЕД/л), мышечные ферменты (креатинфосфаткиназа 75 МЕ/л, КК-МВ 10 МЕ/л), гормоны щитовидной железы (свободный тироксин 10,98 пмоль/л, тиреотропный гормон 1,925 мкМЕ/мл). , серология целиакии, цитомегаловирус, вирус Эпштейна-Барр, серология вируса герпеса и аутоантитела (ANA, nDNA, ANCA) были нормальными, а мегаколон был исключен с помощью клизмы с барием.После исключения первичных патологических причин была запрошена консультация психоневролога с выявлением постоянной аэрофагии и тревожного расстройства с обсессивно-компульсивными нотами и игровой зависимостью. Удалось успокоить семью об отсутствии органического заболевания желудочно-кишечного тракта с показаниями к психоневрологическому и когнитивному диспансерному наблюдению.
Случай 2
7-летняя девочка с расстройством аутистического спектра поступила в нашу больницу по поводу вздутия живота и запоров, которые начались в возрасте 2 лет. В анамнезе хронически присутствовало сильное вздутие живота и вздутие живота, особенно в постпрандиальном периоде до вечера. Хронический запор лечили макроголом. Общее состояние при поступлении хорошее, вес 23 кг, рост 121 см. Физикальное обследование показало чрезмерное глотание воздуха, связанное с видимым вздутием живота, при отсутствии органомегалии и значительном вздутии живота. Никаких болей в животе или других желудочно-кишечных симптомов не было.Была проведена стандартная основная метаболическая панель с количеством эритроцитов 4,3 × 10 6 /мм 3 , гемоглобином 11,8 г/дл, количеством лейкоцитов 6,5 × 10 3 /мм 3 (нейтрофилы 44%, лимфоциты 51%, моноциты 3%, эозинофилы 2%, базофилы 0%), тромбоциты 278 × 10 3 /мм 3 , С-реактивный белок 0,10 мг/дл, СОЭ 7 мм в течение первого часа, лактат дегидрогеназа 518 ЕД/л, гликемия 79 мг/дл, глутаминовая щавелевоуксусная трансаминаза сыворотки 34 МЕ/л, глутаминпируваттрансаминаза сыворотки 19 МЕ/л, гамма-ГТ сыворотки 8 МЕ/л, общий белок 6.
В анамнезе хронически присутствовало сильное вздутие живота и вздутие живота, особенно в постпрандиальном периоде до вечера. Хронический запор лечили макроголом. Общее состояние при поступлении хорошее, вес 23 кг, рост 121 см. Физикальное обследование показало чрезмерное глотание воздуха, связанное с видимым вздутием живота, при отсутствии органомегалии и значительном вздутии живота. Никаких болей в животе или других желудочно-кишечных симптомов не было.Была проведена стандартная основная метаболическая панель с количеством эритроцитов 4,3 × 10 6 /мм 3 , гемоглобином 11,8 г/дл, количеством лейкоцитов 6,5 × 10 3 /мм 3 (нейтрофилы 44%, лимфоциты 51%, моноциты 3%, эозинофилы 2%, базофилы 0%), тромбоциты 278 × 10 3 /мм 3 , С-реактивный белок 0,10 мг/дл, СОЭ 7 мм в течение первого часа, лактат дегидрогеназа 518 ЕД/л, гликемия 79 мг/дл, глутаминовая щавелевоуксусная трансаминаза сыворотки 34 МЕ/л, глутаминпируваттрансаминаза сыворотки 19 МЕ/л, гамма-ГТ сыворотки 8 МЕ/л, общий белок 6. 6 г/дл и сывороточное железо 56 мкг/дл; электролиты сыворотки, глютеновая серология, копрокультура и паразитологическое исследование стула были отрицательными. УЗИ органов брюшной полости показало повышенное газообразование в тонкой и толстой кишке без признаков непроходимости. Рентгенография брюшной полости подтвердила вздутие толстой и тонкой кишки и наличие копростаза. Аноректальная манометрия показала нормальный ректоанальный рефлекс 30 мл. Нейропсихиатрическая консультация констатировала умеренную задержку психомоторных стадий и расценила аэрофагию как стереотипный симптом.Диагноз ФА был установлен с указанием когнитивно-поведенческого подхода и сопутствующей терапии макроголом, симетиконом и отилония бромидом.
6 г/дл и сывороточное железо 56 мкг/дл; электролиты сыворотки, глютеновая серология, копрокультура и паразитологическое исследование стула были отрицательными. УЗИ органов брюшной полости показало повышенное газообразование в тонкой и толстой кишке без признаков непроходимости. Рентгенография брюшной полости подтвердила вздутие толстой и тонкой кишки и наличие копростаза. Аноректальная манометрия показала нормальный ректоанальный рефлекс 30 мл. Нейропсихиатрическая консультация констатировала умеренную задержку психомоторных стадий и расценила аэрофагию как стереотипный симптом.Диагноз ФА был установлен с указанием когнитивно-поведенческого подхода и сопутствующей терапии макроголом, симетиконом и отилония бромидом.
Обсуждение
Аэрофагия включает чрезмерное заглатывание воздуха, вызывающее прогрессирующее вздутие живота. Симптомами у детей являются невздутый живот по утрам, прогрессирующее вздутие живота в течение дня, видимое, часто слышимое, заглатывание воздуха и избыточное газообразование. Разрешение вздутия живота происходит ночью за счет абсорбции газов и метеоризма [5].Аэрофагия может возникать как при внезапных острых приступах, так и хронически. Он был включен в классификацию FGID из Римских критериев синдрома раздраженного кишечника II и консенсуса Римского комитета III (таблица). Лечение расстройства предполагает правильный диагноз с тщательным сбором анамнеза и минимальное количество диагностических исследований для исключения органического заболевания (нарушения всасывания и кишечной непроходимости) [2]. Может быть обнаружено перекрытие ФА с другими ФГИР-подобными синдромами раздраженного кишечника или запорами.Нет исследований о распространенности этого состояния в педиатрической популяции без умственной отсталости, и у большинства пациентов правильный диагноз не ставится. Типичные клинические симптомы включают прогрессирующее вздутие живота и метеоризм, которые могут наблюдаться ночью в результате повышенной парасимпатомиметической активности во время сна, что вызывает нарушение моторики желудочно-кишечного тракта.
Разрешение вздутия живота происходит ночью за счет абсорбции газов и метеоризма [5].Аэрофагия может возникать как при внезапных острых приступах, так и хронически. Он был включен в классификацию FGID из Римских критериев синдрома раздраженного кишечника II и консенсуса Римского комитета III (таблица). Лечение расстройства предполагает правильный диагноз с тщательным сбором анамнеза и минимальное количество диагностических исследований для исключения органического заболевания (нарушения всасывания и кишечной непроходимости) [2]. Может быть обнаружено перекрытие ФА с другими ФГИР-подобными синдромами раздраженного кишечника или запорами.Нет исследований о распространенности этого состояния в педиатрической популяции без умственной отсталости, и у большинства пациентов правильный диагноз не ставится. Типичные клинические симптомы включают прогрессирующее вздутие живота и метеоризм, которые могут наблюдаться ночью в результате повышенной парасимпатомиметической активности во время сна, что вызывает нарушение моторики желудочно-кишечного тракта. Можно предположить, что непроизвольное раскрытие перстнеглоточного сфинктера исчезает во время сна, что приводит к невздутию живота по утрам.
Можно предположить, что непроизвольное раскрытие перстнеглоточного сфинктера исчезает во время сна, что приводит к невздутию живота по утрам.
Таблица 1
Идентификация пациента с аэрофагией на основании Римских критериев III для FGID [4]
Патологическая аэрофагия у детей определяется как состояние хронической аэрофагии, связанное с желудочно-кишечными симптомами, такими как боль в животе и эпигастрии, снижение аппетита и отрыжка [3]. ФА у здоровых пациентов предполагает постановку диагноза на основании наличия диагностических клинических критериев в сочетании с нормальным физикальным обследованием.Тщательный сбор анамнеза и минимальное количество диагностических исследований позволяют исключить органические заболевания, такие как мальабсорбция или кишечная непроходимость. Дополнительные исследования следует проводить на основании анамнеза и физического осмотра [4] (таблица). Правильный диагноз помогает уменьшить тревогу и предотвращает ненужные обследования, лечение и госпитализацию [2]. Наиболее удовлетворительным диагностическим критерием является вздутие живота, которое прогрессивно нарастает в течение дня (минимум рано утром и максимум поздним вечером, рис.), усиление газов во время сна, усиление кишечных шумов при аускультации вздутого живота и рентгенограмма брюшной полости, сделанная во второй половине дня, показывающая вздутие живота воздухом и увеличение газа в тонкой и толстой кишке без признаков непроходимости (рис. ). У здоровых детей с высокой чувствительностью и интровертных личностей, у которых аэрофагия проявляется как часть функционального заболевания, симптомы провоцируются психологическим стрессом. В большом ретроспективном анализе этих пациентов была обнаружена высокая распространенность тревоги и депрессии [6].Эти данные убедительно свидетельствуют о том, что аэрофагия является поведенческим расстройством.
Наиболее удовлетворительным диагностическим критерием является вздутие живота, которое прогрессивно нарастает в течение дня (минимум рано утром и максимум поздним вечером, рис.), усиление газов во время сна, усиление кишечных шумов при аускультации вздутого живота и рентгенограмма брюшной полости, сделанная во второй половине дня, показывающая вздутие живота воздухом и увеличение газа в тонкой и толстой кишке без признаков непроходимости (рис. ). У здоровых детей с высокой чувствительностью и интровертных личностей, у которых аэрофагия проявляется как часть функционального заболевания, симптомы провоцируются психологическим стрессом. В большом ретроспективном анализе этих пациентов была обнаружена высокая распространенность тревоги и депрессии [6].Эти данные убедительно свидетельствуют о том, что аэрофагия является поведенческим расстройством.
FA у пациента 1. Вздутие живота представляет собой наиболее удовлетворительный критерий для диагностики; его можно наблюдать особенно во второй половине дня.
FA у больного 1. На ортостатической рентгенограмме брюшной полости наблюдается газовое вздутие толстой и прямой кишки без признаков обструкции.
Таблица 2
Клиническая оценка пациентов с аэрофагией
| Предположительный анамнез | вздутие живота, отрыжка, вздутие живота, запор, боль в животе, рвоты нет; История запуска стрессовых событий |
| Физическое обследование | регулярной кривой роста, увеличение метеоризм на животе, нормальные звуки кишечника, никаких признаков непроходимости или других признаков тревоги |
| Laboratory исследования | общий анализ крови, СОЭ, С-реактивный белок, функциональные пробы почек и печени, тесты на целиакию, бумажный радиоиммуносорбентный тест и радиоаллергосорбентный тест, биохимические показатели железа, кальпротектин, анализ мочи |
вздутие кишечника, большой объем воздуха в кишечнике, отсутствие уровней воздуха и жидкости управление, отличие между первичной и вторичной аэрофагией может помочь определить различные профили риска хирургических осложнений или неотложных ситуаций. Следует различать пациентов с аэрофагией, имеющих хроническую стабильную симптоматику, и пациентов с острыми и тяжелыми эпизодами аэрофагии с угрожающими ситуациями (преимущественно у психически неполноценных больных) [1]. Всегда рекомендуется нейропсихиатрическая консультация и оценка. В наших двух случаях после клинической оценки не было выявлено никаких органических нарушений, и был начат поведенческий подход с улучшением симптомов. Логопедию можно считать очень важным подходом, поскольку она может помочь пациенту осознать свое поведение.Диета без напитков, содержащих газ, может помочь уменьшить объем внутрикишечного газа и облегчить симптомы. Кроме того, такие препараты, как симетикон и диметикон, могут снижать газообразование в кишечнике [7]. Обучение родителей глотательным звукам и движениям, напоминающим глотание воздуха, можно считать важной частью комбинированной терапии. Наконец, междисциплинарный подход, включая хорошее общение с педиатром и логопедом, с сильной поддержкой и обучением семьи, рекомендуется для правильного лечения этого функционального расстройства. Следует различать пациентов с аэрофагией, имеющих хроническую стабильную симптоматику, и пациентов с острыми и тяжелыми эпизодами аэрофагии с угрожающими ситуациями (преимущественно у психически неполноценных больных) [1]. Всегда рекомендуется нейропсихиатрическая консультация и оценка. В наших двух случаях после клинической оценки не было выявлено никаких органических нарушений, и был начат поведенческий подход с улучшением симптомов. Логопедию можно считать очень важным подходом, поскольку она может помочь пациенту осознать свое поведение.Диета без напитков, содержащих газ, может помочь уменьшить объем внутрикишечного газа и облегчить симптомы. Кроме того, такие препараты, как симетикон и диметикон, могут снижать газообразование в кишечнике [7]. Обучение родителей глотательным звукам и движениям, напоминающим глотание воздуха, можно считать важной частью комбинированной терапии. Наконец, междисциплинарный подход, включая хорошее общение с педиатром и логопедом, с сильной поддержкой и обучением семьи, рекомендуется для правильного лечения этого функционального расстройства. Ссылки1. Bredenoord AJ. Лечение отрыжки, икоты и аэрофагии. Клин Гастроэнтерол Гепатол. 2013; 11:6–12. [PubMed] [Google Scholar]2. Loening-Baucke V. Аэрофагия как причина газообразного вздутия живота у ребенка раннего возраста. J Pediatr Gastroenterol Nutr. 2000; 31: 204–207. [PubMed] [Google Scholar]3. Hwang JB, Choi WJ, Kim JS, Lee SY, Jung CH, Lee YH, Kam S. Клинические признаки патологической аэрофагии у детей: раннее распознавание и основные диагностические критерии. J Pediatr Gastroenterol Nutr.2005; 41: 612–616. [PubMed] [Google Scholar]4. Helgeland H, Flagstad G, Grøtta J, Vandvik PO, Kristensen H, Markestad T. Диагностика педиатрической функциональной боли в животе у детей (4–15 лет) в соответствии с Римскими критериями III: результаты норвежского проспективного исследования. J Pediatr Gastroenterol Nutr. 2009; 49: 309–315. [PubMed] [Google Scholar]5. Maurage CCHM, Delaperriere NND, Orega MMO, Roulet Renolleau NNRR, Labarthe FFL, Faure NNF, Leddet IID, Robert MMR. Заглатывание воздуха у детей без дефицита: недодиагностированное заболевание.J Pediatr Gastroenterol Nutr. 2004;39(доп.1):S444. [Google Академия]6. Бреденурд А.Дж., Веустен Б.Л., Тиммер Р., Смаут А.Дж. Психологические факторы влияют на частоту отрыжки у больных аэрофагией. Am J Гастроэнтерол. 2006; 101: 2777–2781. [PubMed] [Google Scholar]7. Беннинга М.А., Питерс Б., Хеннекам Р.С. Пятое Европейское совещание по моторике детей. J Pediatr Gastroenterol Nutr. 2011;53(suppl 2) [PubMed] [Google Scholar] Заглатывание воздуха у детей без дефицита: недодиагностированное заболевание.J Pediatr Gastroenterol Nutr. 2004;39(доп.1):S444. [Google Академия]6. Бреденурд А.Дж., Веустен Б.Л., Тиммер Р., Смаут А.Дж. Психологические факторы влияют на частоту отрыжки у больных аэрофагией. Am J Гастроэнтерол. 2006; 101: 2777–2781. [PubMed] [Google Scholar]7. Беннинга М.А., Питерс Б., Хеннекам Р.С. Пятое Европейское совещание по моторике детей. J Pediatr Gastroenterol Nutr. 2011;53(suppl 2) [PubMed] [Google Scholar]Функциональная аэрофагия у детей: частое, атипичное расстройствоCase Rep Gastroenterol.2014 январь-апрель; 8(1): 123–128. Педиатрический факультет Мессинского университета, Мессина, Италия *Клаудио Романо, педиатрический факультет Мессинского университета, Via Consolare Valeria, IT–98125 Мессина (Италия), электронная почта ti.eminu@conamor Это открытый доступ статья лицензирована в соответствии с условиями лицензии Creative Commons Attribution-NonCommercial 3. Abstract Аэрофагия — функциональное расстройство желудочно-кишечного тракта, характеризующееся повторяющимся заглатыванием воздуха, вздутием живота, отрыжкой и метеоризмом. Патологическая аэрофагия представляет собой состояние, вызванное заглатыванием избыточных объемов воздуха с сопутствующими различными желудочно-кишечными симптомами, такими как отрыжка, спазмы в животе, метеоризм и снижение аппетита.Это клиническое состояние, которое может симулировать нарушения моторики желудочно-кишечного тракта у детей, такие как гастропарез, мегаколон и псевдонепроходимость кишечника, и чаще проявляется у детей с умственной отсталостью. Ключевые слова: Вздутие живота, аэрофагия, мегаколон, функциональные желудочно-кишечные расстройства, педиатрия Введение Функциональная аэрофагия (ФА) включает чрезмерное глотание воздуха, вызывающее прогрессирующее вздутие живота. Случай 1 8-летний мальчик был госпитализирован с жалобами на вздутие живота, связанное с ректальными тенезмами и повышенным газообразованием.Эти симптомы повторялись, особенно во второй половине дня и вечером. Сопутствующих желудочно-кишечных симптомов не было зарегистрировано. Его история болезни характеризовалась руминацией в первые годы жизни с сопутствующими неорганическими расстройствами питания как привередливого едока. Радиоаллергосорбентный тест на пищевые и ингаляционные аллергены, кожные прик-тесты и скрининг на целиакию отрицательные. Ультрасонография не выявила органомегалии или наличия жидкости в брюшной полости. Рентгенограммы брюшной полости показали вздутие толстой кишки с повышенным газообразованием в прямой кишке и копростазом без признаков непроходимости.При объективном обследовании вес 22 кг, рост 129 см, гипотрофия легкой степени по классификации Ватерлоо. Кардиореспираторная объективность в норме. Случай 2 7-летняя девочка с расстройством аутистического спектра поступила в нашу больницу по поводу вздутия живота и запоров, которые начались в возрасте 2 лет.В анамнезе хронически присутствовало сильное вздутие живота и вздутие живота, особенно в постпрандиальном периоде до вечера. Обсуждение Аэрофагия включает чрезмерное заглатывание воздуха, вызывающее прогрессирующее вздутие живота. Симптомами у детей являются невздутый живот по утрам, прогрессирующее вздутие живота в течение дня, видимое, часто слышимое, заглатывание воздуха и избыточное газообразование. Разрешение вздутия живота происходит ночью за счет абсорбции газов и метеоризма [5].Аэрофагия может возникать как при внезапных острых приступах, так и хронически. Таблица 1Идентификация пациента с аэрофагией на основании Римских критериев III для FGID [4] | |
Патологическая аэрофагия у детей определяется как состояние хронической аэрофагии, связанное с желудочно-кишечными симптомами, такими как боль в животе и эпигастрии, снижение аппетита и отрыжка [3]. ФА у здоровых пациентов предполагает постановку диагноза на основании наличия диагностических клинических критериев в сочетании с нормальным физикальным обследованием.Тщательный сбор анамнеза и минимальное количество диагностических исследований позволяют исключить органические заболевания, такие как мальабсорбция или кишечная непроходимость. Дополнительные исследования следует проводить на основании анамнеза и физического осмотра [4] (таблица). Правильный диагноз помогает уменьшить тревогу и предотвращает ненужные обследования, лечение и госпитализацию [2]. Наиболее удовлетворительным диагностическим критерием является вздутие живота, которое прогрессивно нарастает в течение дня (минимум рано утром и максимум поздним вечером, рис. ), усиление газов во время сна, усиление кишечных шумов при аускультации вздутого живота и рентгенограмма брюшной полости, сделанная во второй половине дня, показывающая вздутие живота воздухом и увеличение газа в тонкой и толстой кишке без признаков непроходимости (рис. ). У здоровых детей с высокой чувствительностью и интровертных личностей, у которых аэрофагия проявляется как часть функционального заболевания, симптомы провоцируются психологическим стрессом. В большом ретроспективном анализе этих пациентов была обнаружена высокая распространенность тревоги и депрессии [6].Эти данные убедительно свидетельствуют о том, что аэрофагия является поведенческим расстройством.
), усиление газов во время сна, усиление кишечных шумов при аускультации вздутого живота и рентгенограмма брюшной полости, сделанная во второй половине дня, показывающая вздутие живота воздухом и увеличение газа в тонкой и толстой кишке без признаков непроходимости (рис. ). У здоровых детей с высокой чувствительностью и интровертных личностей, у которых аэрофагия проявляется как часть функционального заболевания, симптомы провоцируются психологическим стрессом. В большом ретроспективном анализе этих пациентов была обнаружена высокая распространенность тревоги и депрессии [6].Эти данные убедительно свидетельствуют о том, что аэрофагия является поведенческим расстройством.
FA у пациента 1. Вздутие живота представляет собой наиболее удовлетворительный критерий для диагностики; его можно наблюдать особенно во второй половине дня.
FA у больного 1. На ортостатической рентгенограмме брюшной полости наблюдается газовое вздутие толстой и прямой кишки без признаков обструкции.
Таблица 2
Клиническая оценка пациентов с аэрофагией
| Предположительный анамнез | вздутие живота, отрыжка, вздутие живота, запор, боль в животе, рвоты нет; История запуска стрессовых событий |
| Физическое обследование | регулярной кривой роста, увеличение метеоризм на животе, нормальные звуки кишечника, никаких признаков непроходимости или других признаков тревоги |
| Laboratory исследования | общий анализ крови, СОЭ, С-реактивный белок, функциональные пробы почек и печени, тесты на целиакию, бумажный радиоиммуносорбентный тест и радиоаллергосорбентный тест, биохимические показатели железа, кальпротектин, анализ мочи |
вздутие кишечника, большой объем воздуха в кишечнике, отсутствие уровней воздуха и жидкости управление, отличие между первичной и вторичной аэрофагией может помочь определить различные профили риска хирургических осложнений или неотложных ситуаций. Следует различать пациентов с аэрофагией, имеющих хроническую стабильную симптоматику, и пациентов с острыми и тяжелыми эпизодами аэрофагии с угрожающими ситуациями (преимущественно у психически неполноценных больных) [1]. Всегда рекомендуется нейропсихиатрическая консультация и оценка. В наших двух случаях после клинической оценки не было выявлено никаких органических нарушений, и был начат поведенческий подход с улучшением симптомов. Логопедию можно считать очень важным подходом, поскольку она может помочь пациенту осознать свое поведение.Диета без напитков, содержащих газ, может помочь уменьшить объем внутрикишечного газа и облегчить симптомы. Кроме того, такие препараты, как симетикон и диметикон, могут снижать газообразование в кишечнике [7]. Обучение родителей глотательным звукам и движениям, напоминающим глотание воздуха, можно считать важной частью комбинированной терапии. Наконец, междисциплинарный подход, включая хорошее общение с педиатром и логопедом, с сильной поддержкой и обучением семьи, рекомендуется для правильного лечения этого функционального расстройства. Следует различать пациентов с аэрофагией, имеющих хроническую стабильную симптоматику, и пациентов с острыми и тяжелыми эпизодами аэрофагии с угрожающими ситуациями (преимущественно у психически неполноценных больных) [1]. Всегда рекомендуется нейропсихиатрическая консультация и оценка. В наших двух случаях после клинической оценки не было выявлено никаких органических нарушений, и был начат поведенческий подход с улучшением симптомов. Логопедию можно считать очень важным подходом, поскольку она может помочь пациенту осознать свое поведение.Диета без напитков, содержащих газ, может помочь уменьшить объем внутрикишечного газа и облегчить симптомы. Кроме того, такие препараты, как симетикон и диметикон, могут снижать газообразование в кишечнике [7]. Обучение родителей глотательным звукам и движениям, напоминающим глотание воздуха, можно считать важной частью комбинированной терапии. Наконец, междисциплинарный подход, включая хорошее общение с педиатром и логопедом, с сильной поддержкой и обучением семьи, рекомендуется для правильного лечения этого функционального расстройства. Ссылки1. Bredenoord AJ. Лечение отрыжки, икоты и аэрофагии. Клин Гастроэнтерол Гепатол. 2013; 11:6–12. [PubMed] [Google Scholar]2. Loening-Baucke V. Аэрофагия как причина газообразного вздутия живота у ребенка раннего возраста. J Pediatr Gastroenterol Nutr. 2000; 31: 204–207. [PubMed] [Google Scholar]3. Hwang JB, Choi WJ, Kim JS, Lee SY, Jung CH, Lee YH, Kam S. Клинические признаки патологической аэрофагии у детей: раннее распознавание и основные диагностические критерии. J Pediatr Gastroenterol Nutr.2005; 41: 612–616. [PubMed] [Google Scholar]4. Helgeland H, Flagstad G, Grøtta J, Vandvik PO, Kristensen H, Markestad T. Диагностика педиатрической функциональной боли в животе у детей (4–15 лет) в соответствии с Римскими критериями III: результаты норвежского проспективного исследования. J Pediatr Gastroenterol Nutr. 2009; 49: 309–315. [PubMed] [Google Scholar]5. Maurage CCHM, Delaperriere NND, Orega MMO, Roulet Renolleau NNRR, Labarthe FFL, Faure NNF, Leddet IID, Robert MMR. Заглатывание воздуха у детей без дефицита: недодиагностированное заболевание.J Pediatr Gastroenterol Nutr. 2004;39(доп.1):S444. [Google Академия]6. Бреденурд А.Дж., Веустен Б.Л., Тиммер Р., Смаут А.Дж. Психологические факторы влияют на частоту отрыжки у больных аэрофагией. Am J Гастроэнтерол. 2006; 101: 2777–2781. [PubMed] [Google Scholar]7. Беннинга М.А., Питерс Б., Хеннекам Р.С. Пятое Европейское совещание по моторике детей. J Pediatr Gastroenterol Nutr. 2011;53(suppl 2) [PubMed] [Google Scholar] Заглатывание воздуха у детей без дефицита: недодиагностированное заболевание.J Pediatr Gastroenterol Nutr. 2004;39(доп.1):S444. [Google Академия]6. Бреденурд А.Дж., Веустен Б.Л., Тиммер Р., Смаут А.Дж. Психологические факторы влияют на частоту отрыжки у больных аэрофагией. Am J Гастроэнтерол. 2006; 101: 2777–2781. [PubMed] [Google Scholar]7. Беннинга М.А., Питерс Б., Хеннекам Р.С. Пятое Европейское совещание по моторике детей. J Pediatr Gastroenterol Nutr. 2011;53(suppl 2) [PubMed] [Google Scholar]Функциональная аэрофагия у детей: частое, атипичное расстройствоCase Rep Gastroenterol.2014 январь-апрель; 8(1): 123–128. Педиатрический факультет Мессинского университета, Мессина, Италия *Клаудио Романо, педиатрический факультет Мессинского университета, Via Consolare Valeria, IT–98125 Мессина (Италия), электронная почта ti.eminu@conamor Это открытый доступ статья лицензирована в соответствии с условиями лицензии Creative Commons Attribution-NonCommercial 3. Abstract Аэрофагия — функциональное расстройство желудочно-кишечного тракта, характеризующееся повторяющимся заглатыванием воздуха, вздутием живота, отрыжкой и метеоризмом. Патологическая аэрофагия представляет собой состояние, вызванное заглатыванием избыточных объемов воздуха с сопутствующими различными желудочно-кишечными симптомами, такими как отрыжка, спазмы в животе, метеоризм и снижение аппетита.Это клиническое состояние, которое может симулировать нарушения моторики желудочно-кишечного тракта у детей, такие как гастропарез, мегаколон и псевдонепроходимость кишечника, и чаще проявляется у детей с умственной отсталостью. Ключевые слова: Вздутие живота, аэрофагия, мегаколон, функциональные желудочно-кишечные расстройства, педиатрия Введение Функциональная аэрофагия (ФА) включает чрезмерное глотание воздуха, вызывающее прогрессирующее вздутие живота. Случай 1 8-летний мальчик был госпитализирован с жалобами на вздутие живота, связанное с ректальными тенезмами и повышенным газообразованием.Эти симптомы повторялись, особенно во второй половине дня и вечером. Сопутствующих желудочно-кишечных симптомов не было зарегистрировано. Его история болезни характеризовалась руминацией в первые годы жизни с сопутствующими неорганическими расстройствами питания как привередливого едока. Радиоаллергосорбентный тест на пищевые и ингаляционные аллергены, кожные прик-тесты и скрининг на целиакию отрицательные. Ультрасонография не выявила органомегалии или наличия жидкости в брюшной полости. Рентгенограммы брюшной полости показали вздутие толстой кишки с повышенным газообразованием в прямой кишке и копростазом без признаков непроходимости.При объективном обследовании вес 22 кг, рост 129 см, гипотрофия легкой степени по классификации Ватерлоо. Кардиореспираторная объективность в норме. Случай 2 7-летняя девочка с расстройством аутистического спектра поступила в нашу больницу по поводу вздутия живота и запоров, которые начались в возрасте 2 лет.В анамнезе хронически присутствовало сильное вздутие живота и вздутие живота, особенно в постпрандиальном периоде до вечера. ОбсуждениеАэрофагия включает чрезмерное заглатывание воздуха, вызывающее прогрессирующее вздутие живота. Симптомами у детей являются невздутый живот по утрам, прогрессирующее вздутие живота в течение дня, видимое, часто слышимое, заглатывание воздуха и избыточное газообразование. Разрешение вздутия живота происходит ночью за счет абсорбции газов и метеоризма [5].Аэрофагия может возникать как при внезапных острых приступах, так и хронически. Он был включен в классификацию FGID из Римских критериев синдрома раздраженного кишечника II и консенсуса Римского комитета III (таблица). Лечение расстройства предполагает правильный диагноз с тщательным сбором анамнеза и минимальное количество диагностических исследований для исключения органического заболевания (нарушения всасывания и кишечной непроходимости) [2]. Может быть обнаружено перекрытие ФА с другими ФГИР-подобными синдромами раздраженного кишечника или запорами.Нет исследований о распространенности этого состояния в педиатрической популяции без умственной отсталости, и у большинства пациентов правильный диагноз не ставится. Типичные клинические симптомы включают прогрессирующее вздутие живота и метеоризм, которые могут наблюдаться ночью в результате повышенной парасимпатомиметической активности во время сна, что вызывает нарушение моторики желудочно-кишечного тракта. Можно предположить, что непроизвольное раскрытие перстнеглоточного сфинктера исчезает во время сна, что приводит к невздутию живота по утрам. Таблица 1Идентификация пациента с аэрофагией на основании Римских критериев III для FGID [4] | |
Патологическая аэрофагия у детей определяется как состояние хронической аэрофагии, связанное с желудочно-кишечными симптомами, такими как боль в животе и эпигастрии, снижение аппетита и отрыжка [3]. ФА у здоровых пациентов предполагает постановку диагноза на основании наличия диагностических клинических критериев в сочетании с нормальным физикальным обследованием.Тщательный сбор анамнеза и минимальное количество диагностических исследований позволяют исключить органические заболевания, такие как мальабсорбция или кишечная непроходимость. Дополнительные исследования следует проводить на основании анамнеза и физического осмотра [4] (таблица). Правильный диагноз помогает уменьшить тревогу и предотвращает ненужные обследования, лечение и госпитализацию [2]. Наиболее удовлетворительным диагностическим критерием является вздутие живота, которое прогрессивно нарастает в течение дня (минимум рано утром и максимум поздним вечером, рис.), усиление газов во время сна, усиление кишечных шумов при аускультации вздутого живота и рентгенограмма брюшной полости, сделанная во второй половине дня, показывающая вздутие живота воздухом и увеличение газа в тонкой и толстой кишке без признаков непроходимости (рис. ). У здоровых детей с высокой чувствительностью и интровертных личностей, у которых аэрофагия проявляется как часть функционального заболевания, симптомы провоцируются психологическим стрессом. В большом ретроспективном анализе этих пациентов была обнаружена высокая распространенность тревоги и депрессии [6].Эти данные убедительно свидетельствуют о том, что аэрофагия является поведенческим расстройством.
FA у пациента 1. Вздутие живота представляет собой наиболее удовлетворительный критерий для диагностики; его можно наблюдать особенно во второй половине дня.
FA у больного 1. На ортостатической рентгенограмме брюшной полости наблюдается газовое вздутие толстой и прямой кишки без признаков обструкции.
Таблица 2
Клиническая оценка пациентов с аэрофагией
| Предположительный анамнез | вздутие живота, отрыжка, вздутие живота, запор, боль в животе, рвоты нет; История запуска стрессовых событий |
| Физическое обследование | регулярной кривой роста, увеличение метеоризм на животе, нормальные звуки кишечника, никаких признаков непроходимости или других признаков тревоги |
| Laboratory исследования | общий анализ крови, СОЭ, С-реактивный белок, функциональные пробы почек и печени, тесты на целиакию, бумажный радиоиммуносорбентный тест и радиоаллергосорбентный тест, биохимические показатели железа, кальпротектин, анализ мочи |
вздутие кишечника, большой объем воздуха в кишечнике, отсутствие уровней воздуха и жидкости управление, отличие между первичной и вторичной аэрофагией может помочь определить различные профили риска хирургических осложнений или неотложных ситуаций.Следует различать пациентов с аэрофагией, имеющих хроническую стабильную симптоматику, и пациентов с острыми и тяжелыми эпизодами аэрофагии с угрожающими ситуациями (преимущественно у психически неполноценных больных) [1]. Всегда рекомендуется нейропсихиатрическая консультация и оценка. В наших двух случаях после клинической оценки не было выявлено никаких органических нарушений, и был начат поведенческий подход с улучшением симптомов. Логопедию можно считать очень важным подходом, поскольку она может помочь пациенту осознать свое поведение.Диета без напитков, содержащих газ, может помочь уменьшить объем внутрикишечного газа и облегчить симптомы. Кроме того, такие препараты, как симетикон и диметикон, могут снижать газообразование в кишечнике [7]. Обучение родителей глотательным звукам и движениям, напоминающим глотание воздуха, можно считать важной частью комбинированной терапии. Наконец, междисциплинарный подход, включая хорошее общение с педиатром и логопедом, с сильной поддержкой и обучением семьи, рекомендуется для правильного лечения этого функционального расстройства.Ссылки1. Bredenoord AJ. Лечение отрыжки, икоты и аэрофагии. Клин Гастроэнтерол Гепатол. 2013; 11:6–12. [PubMed] [Google Scholar]2. Loening-Baucke V. Аэрофагия как причина газообразного вздутия живота у ребенка раннего возраста. J Pediatr Gastroenterol Nutr. 2000; 31: 204–207. [PubMed] [Google Scholar]3. Hwang JB, Choi WJ, Kim JS, Lee SY, Jung CH, Lee YH, Kam S. Клинические признаки патологической аэрофагии у детей: раннее распознавание и основные диагностические критерии. J Pediatr Gastroenterol Nutr.2005; 41: 612–616. [PubMed] [Google Scholar]4. Helgeland H, Flagstad G, Grøtta J, Vandvik PO, Kristensen H, Markestad T. Диагностика педиатрической функциональной боли в животе у детей (4–15 лет) в соответствии с Римскими критериями III: результаты норвежского проспективного исследования. J Pediatr Gastroenterol Nutr. 2009; 49: 309–315. [PubMed] [Google Scholar]5. Maurage CCHM, Delaperriere NND, Orega MMO, Roulet Renolleau NNRR, Labarthe FFL, Faure NNF, Leddet IID, Robert MMR. Заглатывание воздуха у детей без дефицита: недодиагностированное заболевание.J Pediatr Gastroenterol Nutr. 2004;39(доп.1):S444. [Google Академия]6. Бреденурд А.Дж., Веустен Б.Л., Тиммер Р., Смаут А.Дж. Психологические факторы влияют на частоту отрыжки у больных аэрофагией. Am J Гастроэнтерол. 2006; 101: 2777–2781. [PubMed] [Google Scholar]7. Беннинга М.А., Питерс Б., Хеннекам Р.С. Пятое Европейское совещание по моторике детей. J Pediatr Gastroenterol Nutr. 2011;53(suppl 2) [PubMed] [Google Scholar]Функциональная аэрофагия у детей: частое, атипичное расстройствоCase Rep Gastroenterol.2014 январь-апрель; 8(1): 123–128. Педиатрический факультет Мессинского университета, Мессина, Италия *Клаудио Романо, педиатрический факультет Мессинского университета, Via Consolare Valeria, IT–98125 Мессина (Италия), электронная почта ti.eminu@conamorЭто открытый доступ статья лицензирована в соответствии с условиями лицензии Creative Commons Attribution-NonCommercial 3.0 Unported (CC BY-NC) (www.karger.com/OA-license), применимой только к онлайн-версии статьи. Пользователи могут загружать, распечатывать и распространять эту работу в Интернете только в некоммерческих целях при условии правильного цитирования оригинальной работы и ссылки на оригинальную работу на http://www.karger.com и условия этой лицензии включены во все общие версии. Эта статья была процитирована другими статьями в PMC.AbstractАэрофагия — функциональное расстройство желудочно-кишечного тракта, характеризующееся повторяющимся заглатыванием воздуха, вздутием живота, отрыжкой и метеоризмом. Патологическая аэрофагия представляет собой состояние, вызванное заглатыванием избыточных объемов воздуха с сопутствующими различными желудочно-кишечными симптомами, такими как отрыжка, спазмы в животе, метеоризм и снижение аппетита.Это клиническое состояние, которое может симулировать нарушения моторики желудочно-кишечного тракта у детей, такие как гастропарез, мегаколон и псевдонепроходимость кишечника, и чаще проявляется у детей с умственной отсталостью. Раннее распознавание и диагностика функциональной аэрофагии или патологической аэрофагии необходимы, чтобы избежать ненужных, дорогостоящих диагностических исследований или серьезных клинических осложнений. Функциональная аэрофагия часто встречается у взрослого населения, но редко обсуждается в педиатрической литературе.Мы представляем два клинических случая у детей с функциональными запорами в анамнезе, у которых газообразное вздутие живота было наиболее важным симптомом. Исключены механическая кишечная непроходимость, хроническая кишечная псевдонепроходимость, мальабсорбция и врожденный аганглиозный мегаколон. Обширное вздутие живота газами было связано с аэрофагией, и лечение заключалось в успокоении родителей и психологическом консультировании. Ключевые слова: Вздутие живота, аэрофагия, мегаколон, функциональные желудочно-кишечные расстройства, педиатрия ВведениеФункциональная аэрофагия (ФА) включает чрезмерное глотание воздуха, вызывающее прогрессирующее вздутие живота.Типичная клиническая картина — невздутый живот по утрам, прогрессирующее вздутие живота в течение дня, видимое, часто слышимое заглатывание воздуха и избыточное газообразование. Когда ФА сочетается с различными желудочно-кишечными симптомами, такими как отрыжка, боль в животе, метеоризм и отрыжка, это состояние определяется как патологическая аэрофагия [1]. Патологическая аэрофагия присутствует у 8,8% умственно отсталого населения [2]. Механизмы возникновения ФА коррелируют с непроизвольными пароксизмальными открытиями перстнеглоточного сфинктера с последующим глотанием воздуха без последовательностей перстнеглоточных глотательных движений [3].Римские критерии II и III функциональных желудочно-кишечных расстройств (ФЖР) включают определение аэрофагии [4]. Во многих зарегистрированных случаях диагноз изначально не ставится, и родители часто отрицают функциональное происхождение болезни в поисках органических заболеваний. Желудочно-кишечные симптомы могут быть связаны с уменьшением перорального приема. Мы описываем два педиатрических случая ФА без умственной отсталости. Случай 18-летний мальчик был госпитализирован с жалобами на вздутие живота, связанное с ректальными тенезмами и повышенным газообразованием.Эти симптомы повторялись, особенно во второй половине дня и вечером. Сопутствующих желудочно-кишечных симптомов не было зарегистрировано. Его история болезни характеризовалась руминацией в первые годы жизни с сопутствующими неорганическими расстройствами питания как привередливого едока. Радиоаллергосорбентный тест на пищевые и ингаляционные аллергены, кожные прик-тесты и скрининг на целиакию отрицательные. Ультрасонография не выявила органомегалии или наличия жидкости в брюшной полости. Рентгенограммы брюшной полости показали вздутие толстой кишки с повышенным газообразованием в прямой кишке и копростазом без признаков непроходимости.При объективном обследовании вес 22 кг, рост 129 см, гипотрофия легкой степени по классификации Ватерлоо. Кардиореспираторная объективность в норме. Присутствовало значительно безболезненное гипертимпаническое вздутие живота. Гепатомегалии и спленомегалии не отмечено. При ректальном исследовании обнаружено ощущение гипертонуса сфинктера заднего прохода без перинеальной эритемы и стула. Неврологическое обследование было нормальным. Были проведены следующие лабораторные исследования: общий анализ крови (количество эритроцитов 5.1 × 10 6 /мм 3 , Hb 13,8 г/дл, HCT 43%, MCV 84 фл, количество лейкоцитов 5 × 10 3 /мм 3 , нейтрофилы 34%, лимфоциты 60%, моноциты 4%, эозинофилы 2%, базофилы 0%, тромбоциты 297×10 3 /мм 3 ), С-реактивный белок 0,10 мг/дл (норма 0-0,50 мг/дл), СОЭ 5 мм в течение первого часа, гликемия 68 мг/дл, глутаминовая щавелевоуксусная трансаминаза сыворотки 26 МЕ/л, глутаминовая пируваттрансаминаза сыворотки 14 МЕ/л, гамма-ГТ сыворотки 7 МЕ/л, амилаза 67 ЕД/л, липаза 27 ЕД/л, АМК 26 мг/дл, креатин 0.5 мг/дл, железо 54 мкг/дл, натрий 140 ммоль/л, калий 4,3 ммоль/л, кальций 9,78 мг/дл, общий белок 7,1 г/дл и альбумин 48 г/л; показатели коагуляции и анализ мочи в норме. А также лактатдегидрогеназа (395 ЕД/л), мышечные ферменты (креатинфосфаткиназа 75 МЕ/л, КК-МВ 10 МЕ/л), гормоны щитовидной железы (свободный тироксин 10,98 пмоль/л, тиреотропный гормон 1,925 мкМЕ/мл). , серология целиакии, цитомегаловирус, вирус Эпштейна-Барр, серология вируса герпеса и аутоантитела (ANA, nDNA, ANCA) были нормальными, а мегаколон был исключен с помощью клизмы с барием.После исключения первичных патологических причин была запрошена консультация психоневролога с выявлением постоянной аэрофагии и тревожного расстройства с обсессивно-компульсивными нотами и игровой зависимостью. Удалось успокоить семью об отсутствии органического заболевания желудочно-кишечного тракта с показаниями к психоневрологическому и когнитивному диспансерному наблюдению. Случай 27-летняя девочка с расстройством аутистического спектра поступила в нашу больницу по поводу вздутия живота и запоров, которые начались в возрасте 2 лет.В анамнезе хронически присутствовало сильное вздутие живота и вздутие живота, особенно в постпрандиальном периоде до вечера. Хронический запор лечили макроголом. Общее состояние при поступлении хорошее, вес 23 кг, рост 121 см. Физикальное обследование показало чрезмерное глотание воздуха, связанное с видимым вздутием живота, при отсутствии органомегалии и значительном вздутии живота. Никаких болей в животе или других желудочно-кишечных симптомов не было.Была проведена стандартная основная метаболическая панель с количеством эритроцитов 4,3 × 10 6 /мм 3 , гемоглобином 11,8 г/дл, количеством лейкоцитов 6,5 × 10 3 /мм 3 (нейтрофилы 44%, лимфоциты 51%, моноциты 3%, эозинофилы 2%, базофилы 0%), тромбоциты 278 × 10 3 /мм 3 , С-реактивный белок 0,10 мг/дл, СОЭ 7 мм в течение первого часа, лактат дегидрогеназа 518 ЕД/л, гликемия 79 мг/дл, глутаминовая щавелевоуксусная трансаминаза сыворотки 34 МЕ/л, глутаминпируваттрансаминаза сыворотки 19 МЕ/л, гамма-ГТ сыворотки 8 МЕ/л, общий белок 6.6 г/дл и сывороточное железо 56 мкг/дл; электролиты сыворотки, глютеновая серология, копрокультура и паразитологическое исследование стула были отрицательными. УЗИ органов брюшной полости показало повышенное газообразование в тонкой и толстой кишке без признаков непроходимости. Рентгенография брюшной полости подтвердила вздутие толстой и тонкой кишки и наличие копростаза. Аноректальная манометрия показала нормальный ректоанальный рефлекс 30 мл. Нейропсихиатрическая консультация констатировала умеренную задержку психомоторных стадий и расценила аэрофагию как стереотипный симптом.Диагноз ФА был установлен с указанием когнитивно-поведенческого подхода и сопутствующей терапии макроголом, симетиконом и отилония бромидом. ОбсуждениеАэрофагия включает чрезмерное заглатывание воздуха, вызывающее прогрессирующее вздутие живота. Симптомами у детей являются невздутый живот по утрам, прогрессирующее вздутие живота в течение дня, видимое, часто слышимое, заглатывание воздуха и избыточное газообразование. Разрешение вздутия живота происходит ночью за счет абсорбции газов и метеоризма [5].Аэрофагия может возникать как при внезапных острых приступах, так и хронически. Он был включен в классификацию FGID из Римских критериев синдрома раздраженного кишечника II и консенсуса Римского комитета III (таблица). Лечение расстройства предполагает правильный диагноз с тщательным сбором анамнеза и минимальное количество диагностических исследований для исключения органического заболевания (нарушения всасывания и кишечной непроходимости) [2]. Может быть обнаружено перекрытие ФА с другими ФГИР-подобными синдромами раздраженного кишечника или запорами.Нет исследований о распространенности этого состояния в педиатрической популяции без умственной отсталости, и у большинства пациентов правильный диагноз не ставится. Типичные клинические симптомы включают прогрессирующее вздутие живота и метеоризм, которые могут наблюдаться ночью в результате повышенной парасимпатомиметической активности во время сна, что вызывает нарушение моторики желудочно-кишечного тракта. Можно предположить, что непроизвольное раскрытие перстнеглоточного сфинктера исчезает во время сна, что приводит к невздутию живота по утрам. Таблица 1Идентификация пациента с аэрофагией на основании Римских критериев III для FGID [4] | |
Патологическая аэрофагия у детей определяется как состояние хронической аэрофагии, связанное с желудочно-кишечными симптомами, такими как боль в животе и эпигастрии, снижение аппетита и отрыжка [3]. ФА у здоровых пациентов предполагает постановку диагноза на основании наличия диагностических клинических критериев в сочетании с нормальным физикальным обследованием.Тщательный сбор анамнеза и минимальное количество диагностических исследований позволяют исключить органические заболевания, такие как мальабсорбция или кишечная непроходимость. Дополнительные исследования следует проводить на основании анамнеза и физического осмотра [4] (таблица). Правильный диагноз помогает уменьшить тревогу и предотвращает ненужные обследования, лечение и госпитализацию [2]. Наиболее удовлетворительным диагностическим критерием является вздутие живота, которое прогрессивно нарастает в течение дня (минимум рано утром и максимум поздним вечером, рис.), усиление газов во время сна, усиление кишечных шумов при аускультации вздутого живота и рентгенограмма брюшной полости, сделанная во второй половине дня, показывающая вздутие живота воздухом и увеличение газа в тонкой и толстой кишке без признаков непроходимости (рис. ). У здоровых детей с высокой чувствительностью и интровертных личностей, у которых аэрофагия проявляется как часть функционального заболевания, симптомы провоцируются психологическим стрессом. В большом ретроспективном анализе этих пациентов была обнаружена высокая распространенность тревоги и депрессии [6].Эти данные убедительно свидетельствуют о том, что аэрофагия является поведенческим расстройством.
FA у пациента 1. Вздутие живота представляет собой наиболее удовлетворительный критерий для диагностики; его можно наблюдать особенно во второй половине дня.
FA у больного 1. На ортостатической рентгенограмме брюшной полости наблюдается газовое вздутие толстой и прямой кишки без признаков обструкции.
Таблица 2
Клиническая оценка пациентов с аэрофагией
| Предположительный анамнез | вздутие живота, отрыжка, вздутие живота, запор, боль в животе, рвоты нет; История запуска стрессовых событий |
| Физическое обследование | регулярной кривой роста, увеличение метеоризм на животе, нормальные звуки кишечника, никаких признаков непроходимости или других признаков тревоги |
| Laboratory исследования | общий анализ крови, СОЭ, С-реактивный белок, функциональные пробы почек и печени, тесты на целиакию, бумажный радиоиммуносорбентный тест и радиоаллергосорбентный тест, биохимические показатели железа, кальпротектин, анализ мочи |
вздутие кишечника, большой объем воздуха в кишечнике, отсутствие уровней воздуха и жидкости управление, отличие между первичной и вторичной аэрофагией может помочь определить различные профили риска хирургических осложнений или неотложных ситуаций.Следует различать пациентов с аэрофагией, имеющих хроническую стабильную симптоматику, и пациентов с острыми и тяжелыми эпизодами аэрофагии с угрожающими ситуациями (преимущественно у психически неполноценных больных) [1]. Всегда рекомендуется нейропсихиатрическая консультация и оценка. В наших двух случаях после клинической оценки не было выявлено никаких органических нарушений, и был начат поведенческий подход с улучшением симптомов. Логопедию можно считать очень важным подходом, поскольку она может помочь пациенту осознать свое поведение.Диета без напитков, содержащих газ, может помочь уменьшить объем внутрикишечного газа и облегчить симптомы. Кроме того, такие препараты, как симетикон и диметикон, могут снижать газообразование в кишечнике [7]. Обучение родителей глотательным звукам и движениям, напоминающим глотание воздуха, можно считать важной частью комбинированной терапии. Наконец, междисциплинарный подход, включая хорошее общение с педиатром и логопедом, с сильной поддержкой и обучением семьи, рекомендуется для правильного лечения этого функционального расстройства.Ссылки1. Bredenoord AJ. Лечение отрыжки, икоты и аэрофагии. Клин Гастроэнтерол Гепатол. 2013; 11:6–12. [PubMed] [Google Scholar]2. Loening-Baucke V. Аэрофагия как причина газообразного вздутия живота у ребенка раннего возраста. J Pediatr Gastroenterol Nutr. 2000; 31: 204–207. [PubMed] [Google Scholar]3. Hwang JB, Choi WJ, Kim JS, Lee SY, Jung CH, Lee YH, Kam S. Клинические признаки патологической аэрофагии у детей: раннее распознавание и основные диагностические критерии. J Pediatr Gastroenterol Nutr.2005; 41: 612–616. [PubMed] [Google Scholar]4. Helgeland H, Flagstad G, Grøtta J, Vandvik PO, Kristensen H, Markestad T. Диагностика педиатрической функциональной боли в животе у детей (4–15 лет) в соответствии с Римскими критериями III: результаты норвежского проспективного исследования. J Pediatr Gastroenterol Nutr. 2009; 49: 309–315. [PubMed] [Google Scholar]5. Maurage CCHM, Delaperriere NND, Orega MMO, Roulet Renolleau NNRR, Labarthe FFL, Faure NNF, Leddet IID, Robert MMR. Заглатывание воздуха у детей без дефицита: недодиагностированное заболевание.J Pediatr Gastroenterol Nutr. 2004;39(доп.1):S444. [Google Академия]6. Бреденурд А.Дж., Веустен Б.Л., Тиммер Р., Смаут А.Дж. Психологические факторы влияют на частоту отрыжки у больных аэрофагией. Am J Гастроэнтерол. 2006; 101: 2777–2781. [PubMed] [Google Scholar]7. Беннинга М.А., Питерс Б., Хеннекам Р.С. Пятое Европейское совещание по моторике детей. J Pediatr Gastroenterol Nutr. 2011;53(suppl 2) [PubMed] [Google Scholar]Функциональная аэрофагия у детей: частое, атипичное расстройствоCase Rep Gastroenterol.2014 январь-апрель; 8(1): 123–128. Педиатрический факультет Мессинского университета, Мессина, Италия *Клаудио Романо, педиатрический факультет Мессинского университета, Via Consolare Valeria, IT–98125 Мессина (Италия), электронная почта ti.eminu@conamorЭто открытый доступ статья лицензирована в соответствии с условиями лицензии Creative Commons Attribution-NonCommercial 3.0 Unported (CC BY-NC) (www.karger.com/OA-license), применимой только к онлайн-версии статьи. Пользователи могут загружать, распечатывать и распространять эту работу в Интернете только в некоммерческих целях при условии правильного цитирования оригинальной работы и ссылки на оригинальную работу на http://www.karger.com и условия этой лицензии включены во все общие версии. Эта статья была процитирована другими статьями в PMC.AbstractАэрофагия — функциональное расстройство желудочно-кишечного тракта, характеризующееся повторяющимся заглатыванием воздуха, вздутием живота, отрыжкой и метеоризмом. Патологическая аэрофагия представляет собой состояние, вызванное заглатыванием избыточных объемов воздуха с сопутствующими различными желудочно-кишечными симптомами, такими как отрыжка, спазмы в животе, метеоризм и снижение аппетита.Это клиническое состояние, которое может симулировать нарушения моторики желудочно-кишечного тракта у детей, такие как гастропарез, мегаколон и псевдонепроходимость кишечника, и чаще проявляется у детей с умственной отсталостью. Раннее распознавание и диагностика функциональной аэрофагии или патологической аэрофагии необходимы, чтобы избежать ненужных, дорогостоящих диагностических исследований или серьезных клинических осложнений. Функциональная аэрофагия часто встречается у взрослого населения, но редко обсуждается в педиатрической литературе.Мы представляем два клинических случая у детей с функциональными запорами в анамнезе, у которых газообразное вздутие живота было наиболее важным симптомом. Исключены механическая кишечная непроходимость, хроническая кишечная псевдонепроходимость, мальабсорбция и врожденный аганглиозный мегаколон. Обширное вздутие живота газами было связано с аэрофагией, и лечение заключалось в успокоении родителей и психологическом консультировании. Ключевые слова: Вздутие живота, аэрофагия, мегаколон, функциональные желудочно-кишечные расстройства, педиатрия ВведениеФункциональная аэрофагия (ФА) включает чрезмерное глотание воздуха, вызывающее прогрессирующее вздутие живота.Типичная клиническая картина — невздутый живот по утрам, прогрессирующее вздутие живота в течение дня, видимое, часто слышимое заглатывание воздуха и избыточное газообразование. Когда ФА сочетается с различными желудочно-кишечными симптомами, такими как отрыжка, боль в животе, метеоризм и отрыжка, это состояние определяется как патологическая аэрофагия [1]. Патологическая аэрофагия присутствует у 8,8% умственно отсталого населения [2]. Механизмы возникновения ФА коррелируют с непроизвольными пароксизмальными открытиями перстнеглоточного сфинктера с последующим глотанием воздуха без последовательностей перстнеглоточных глотательных движений [3].Римские критерии II и III функциональных желудочно-кишечных расстройств (ФЖР) включают определение аэрофагии [4]. Во многих зарегистрированных случаях диагноз изначально не ставится, и родители часто отрицают функциональное происхождение болезни в поисках органических заболеваний. Желудочно-кишечные симптомы могут быть связаны с уменьшением перорального приема. Мы описываем два педиатрических случая ФА без умственной отсталости. Случай 18-летний мальчик был госпитализирован с жалобами на вздутие живота, связанное с ректальными тенезмами и повышенным газообразованием.Эти симптомы повторялись, особенно во второй половине дня и вечером. Сопутствующих желудочно-кишечных симптомов не было зарегистрировано. Его история болезни характеризовалась руминацией в первые годы жизни с сопутствующими неорганическими расстройствами питания как привередливого едока. Радиоаллергосорбентный тест на пищевые и ингаляционные аллергены, кожные прик-тесты и скрининг на целиакию отрицательные. Ультрасонография не выявила органомегалии или наличия жидкости в брюшной полости. Рентгенограммы брюшной полости показали вздутие толстой кишки с повышенным газообразованием в прямой кишке и копростазом без признаков непроходимости.При объективном обследовании вес 22 кг, рост 129 см, гипотрофия легкой степени по классификации Ватерлоо. Кардиореспираторная объективность в норме. Присутствовало значительно безболезненное гипертимпаническое вздутие живота. Гепатомегалии и спленомегалии не отмечено. При ректальном исследовании обнаружено ощущение гипертонуса сфинктера заднего прохода без перинеальной эритемы и стула. Неврологическое обследование было нормальным. Были проведены следующие лабораторные исследования: общий анализ крови (количество эритроцитов 5.1 × 10 6 /мм 3 , Hb 13,8 г/дл, HCT 43%, MCV 84 фл, количество лейкоцитов 5 × 10 3 /мм 3 , нейтрофилы 34%, лимфоциты 60%, моноциты 4%, эозинофилы 2%, базофилы 0%, тромбоциты 297×10 3 /мм 3 ), С-реактивный белок 0,10 мг/дл (норма 0-0,50 мг/дл), СОЭ 5 мм в течение первого часа, гликемия 68 мг/дл, глутаминовая щавелевоуксусная трансаминаза сыворотки 26 МЕ/л, глутаминовая пируваттрансаминаза сыворотки 14 МЕ/л, гамма-ГТ сыворотки 7 МЕ/л, амилаза 67 ЕД/л, липаза 27 ЕД/л, АМК 26 мг/дл, креатин 0.5 мг/дл, железо 54 мкг/дл, натрий 140 ммоль/л, калий 4,3 ммоль/л, кальций 9,78 мг/дл, общий белок 7,1 г/дл и альбумин 48 г/л; показатели коагуляции и анализ мочи в норме. А также лактатдегидрогеназа (395 ЕД/л), мышечные ферменты (креатинфосфаткиназа 75 МЕ/л, КК-МВ 10 МЕ/л), гормоны щитовидной железы (свободный тироксин 10,98 пмоль/л, тиреотропный гормон 1,925 мкМЕ/мл). , серология целиакии, цитомегаловирус, вирус Эпштейна-Барр, серология вируса герпеса и аутоантитела (ANA, nDNA, ANCA) были нормальными, а мегаколон был исключен с помощью клизмы с барием.После исключения первичных патологических причин была запрошена консультация психоневролога с выявлением постоянной аэрофагии и тревожного расстройства с обсессивно-компульсивными нотами и игровой зависимостью. Удалось успокоить семью об отсутствии органического заболевания желудочно-кишечного тракта с показаниями к психоневрологическому и когнитивному диспансерному наблюдению. Случай 27-летняя девочка с расстройством аутистического спектра поступила в нашу больницу по поводу вздутия живота и запоров, которые начались в возрасте 2 лет.В анамнезе хронически присутствовало сильное вздутие живота и вздутие живота, особенно в постпрандиальном периоде до вечера. Хронический запор лечили макроголом. Общее состояние при поступлении хорошее, вес 23 кг, рост 121 см. Физикальное обследование показало чрезмерное глотание воздуха, связанное с видимым вздутием живота, при отсутствии органомегалии и значительном вздутии живота. Никаких болей в животе или других желудочно-кишечных симптомов не было.Была проведена стандартная основная метаболическая панель с количеством эритроцитов 4,3 × 10 6 /мм 3 , гемоглобином 11,8 г/дл, количеством лейкоцитов 6,5 × 10 3 /мм 3 (нейтрофилы 44%, лимфоциты 51%, моноциты 3%, эозинофилы 2%, базофилы 0%), тромбоциты 278 × 10 3 /мм 3 , С-реактивный белок 0,10 мг/дл, СОЭ 7 мм в течение первого часа, лактат дегидрогеназа 518 ЕД/л, гликемия 79 мг/дл, глутаминовая щавелевоуксусная трансаминаза сыворотки 34 МЕ/л, глутаминпируваттрансаминаза сыворотки 19 МЕ/л, гамма-ГТ сыворотки 8 МЕ/л, общий белок 6.6 г/дл и сывороточное железо 56 мкг/дл; электролиты сыворотки, глютеновая серология, копрокультура и паразитологическое исследование стула были отрицательными. УЗИ органов брюшной полости показало повышенное газообразование в тонкой и толстой кишке без признаков непроходимости. Рентгенография брюшной полости подтвердила вздутие толстой и тонкой кишки и наличие копростаза. Аноректальная манометрия показала нормальный ректоанальный рефлекс 30 мл. Нейропсихиатрическая консультация констатировала умеренную задержку психомоторных стадий и расценила аэрофагию как стереотипный симптом.Диагноз ФА был установлен с указанием когнитивно-поведенческого подхода и сопутствующей терапии макроголом, симетиконом и отилония бромидом. ОбсуждениеАэрофагия включает чрезмерное заглатывание воздуха, вызывающее прогрессирующее вздутие живота. Симптомами у детей являются невздутый живот по утрам, прогрессирующее вздутие живота в течение дня, видимое, часто слышимое, заглатывание воздуха и избыточное газообразование. Разрешение вздутия живота происходит ночью за счет абсорбции газов и метеоризма [5].Аэрофагия может возникать как при внезапных острых приступах, так и хронически. Он был включен в классификацию FGID из Римских критериев синдрома раздраженного кишечника II и консенсуса Римского комитета III (таблица). Лечение расстройства предполагает правильный диагноз с тщательным сбором анамнеза и минимальное количество диагностических исследований для исключения органического заболевания (нарушения всасывания и кишечной непроходимости) [2]. Может быть обнаружено перекрытие ФА с другими ФГИР-подобными синдромами раздраженного кишечника или запорами.Нет исследований о распространенности этого состояния в педиатрической популяции без умственной отсталости, и у большинства пациентов правильный диагноз не ставится. Типичные клинические симптомы включают прогрессирующее вздутие живота и метеоризм, которые могут наблюдаться ночью в результате повышенной парасимпатомиметической активности во время сна, что вызывает нарушение моторики желудочно-кишечного тракта. Можно предположить, что непроизвольное раскрытие перстнеглоточного сфинктера исчезает во время сна, что приводит к невздутию живота по утрам. Таблица 1Идентификация пациента с аэрофагией на основании Римских критериев III для FGID [4] | |
Патологическая аэрофагия у детей определяется как состояние хронической аэрофагии, связанное с желудочно-кишечными симптомами, такими как боль в животе и эпигастрии, снижение аппетита и отрыжка [3]. ФА у здоровых пациентов предполагает постановку диагноза на основании наличия диагностических клинических критериев в сочетании с нормальным физикальным обследованием.Тщательный сбор анамнеза и минимальное количество диагностических исследований позволяют исключить органические заболевания, такие как мальабсорбция или кишечная непроходимость. Дополнительные исследования следует проводить на основании анамнеза и физического осмотра [4] (таблица). Правильный диагноз помогает уменьшить тревогу и предотвращает ненужные обследования, лечение и госпитализацию [2]. Наиболее удовлетворительным диагностическим критерием является вздутие живота, которое прогрессивно нарастает в течение дня (минимум рано утром и максимум поздним вечером, рис.), усиление газов во время сна, усиление кишечных шумов при аускультации вздутого живота и рентгенограмма брюшной полости, сделанная во второй половине дня, показывающая вздутие живота воздухом и увеличение газа в тонкой и толстой кишке без признаков непроходимости (рис. ). У здоровых детей с высокой чувствительностью и интровертных личностей, у которых аэрофагия проявляется как часть функционального заболевания, симптомы провоцируются психологическим стрессом. В большом ретроспективном анализе этих пациентов была обнаружена высокая распространенность тревоги и депрессии [6].Эти данные убедительно свидетельствуют о том, что аэрофагия является поведенческим расстройством.
FA у пациента 1. Вздутие живота представляет собой наиболее удовлетворительный критерий для диагностики; его можно наблюдать особенно во второй половине дня.
FA у больного 1. На ортостатической рентгенограмме брюшной полости наблюдается газовое вздутие толстой и прямой кишки без признаков обструкции.
Таблица 2
Клиническая оценка пациентов с аэрофагией
| Предположительный анамнез | вздутие живота, отрыжка, вздутие живота, запор, боль в животе, рвоты нет; История запуска стрессовых событий |
| Физическое обследование | регулярной кривой роста, увеличение метеоризм на животе, нормальные звуки кишечника, никаких признаков непроходимости или других признаков тревоги |
| Laboratory исследования | общий анализ крови, СОЭ, С-реактивный белок, функциональные пробы почек и печени, тесты на целиакию, бумажный радиоиммуносорбентный тест и радиоаллергосорбентный тест, биохимические показатели железа, кальпротектин, анализ мочи |
вздутие кишечника, большой объем воздуха в кишечнике, отсутствие уровней воздуха и жидкости управление, отличие между первичной и вторичной аэрофагией может помочь определить различные профили риска хирургических осложнений или неотложных ситуаций.Следует различать пациентов с аэрофагией, имеющих хроническую стабильную симптоматику, и пациентов с острыми и тяжелыми эпизодами аэрофагии с угрожающими ситуациями (преимущественно у психически неполноценных больных) [1]. Всегда рекомендуется нейропсихиатрическая консультация и оценка. В наших двух случаях после клинической оценки не было выявлено никаких органических нарушений, и был начат поведенческий подход с улучшением симптомов. Логопедию можно считать очень важным подходом, поскольку она может помочь пациенту осознать свое поведение.Диета без напитков, содержащих газ, может помочь уменьшить объем внутрикишечного газа и облегчить симптомы. Кроме того, такие препараты, как симетикон и диметикон, могут снижать газообразование в кишечнике [7]. Обучение родителей глотательным звукам и движениям, напоминающим глотание воздуха, можно считать важной частью комбинированной терапии. Наконец, междисциплинарный подход, включая хорошее общение с педиатром и логопедом, с сильной поддержкой и обучением семьи, рекомендуется для правильного лечения этого функционального расстройства.Ссылки1. Bredenoord AJ. Лечение отрыжки, икоты и аэрофагии. Клин Гастроэнтерол Гепатол. 2013; 11:6–12. [PubMed] [Google Scholar]2. Loening-Baucke V. Аэрофагия как причина газообразного вздутия живота у ребенка раннего возраста. J Pediatr Gastroenterol Nutr. 2000; 31: 204–207. [PubMed] [Google Scholar]3. Hwang JB, Choi WJ, Kim JS, Lee SY, Jung CH, Lee YH, Kam S. Клинические признаки патологической аэрофагии у детей: раннее распознавание и основные диагностические критерии. J Pediatr Gastroenterol Nutr.2005; 41: 612–616. [PubMed] [Google Scholar]4. Helgeland H, Flagstad G, Grøtta J, Vandvik PO, Kristensen H, Markestad T. Диагностика педиатрической функциональной боли в животе у детей (4–15 лет) в соответствии с Римскими критериями III: результаты норвежского проспективного исследования. J Pediatr Gastroenterol Nutr. 2009; 49: 309–315. [PubMed] [Google Scholar]5. Maurage CCHM, Delaperriere NND, Orega MMO, Roulet Renolleau NNRR, Labarthe FFL, Faure NNF, Leddet IID, Robert MMR. | |


 Обычно через непродолжительное время грудничок отрыгивает лишний воздух.
Обычно через непродолжительное время грудничок отрыгивает лишний воздух.


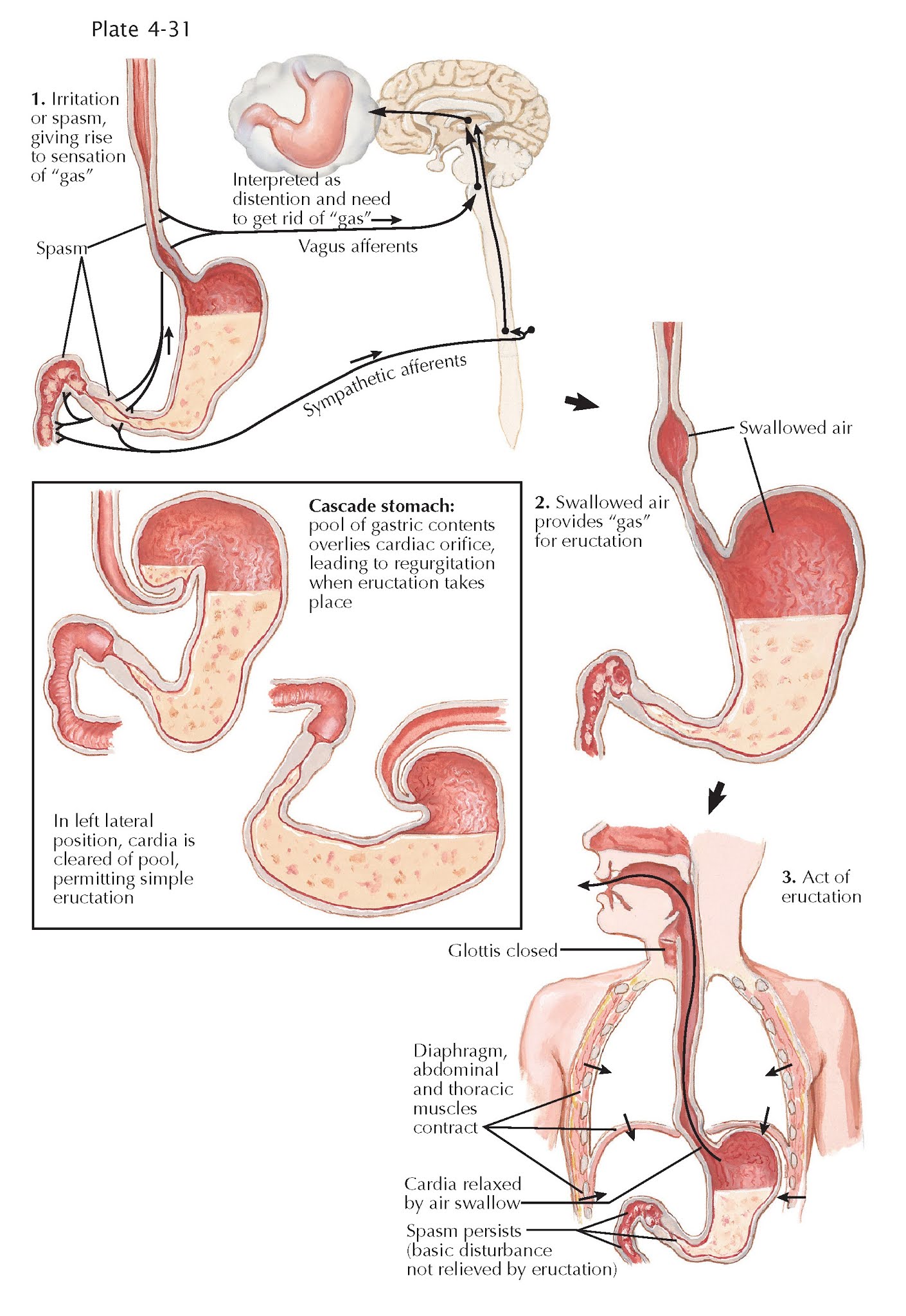 Она возникает независимо от употребляемых в пищу блюд, а в некоторых случаях не проходит на протяжении всего дня и прекращается лишь во время сна.
Она возникает независимо от употребляемых в пищу блюд, а в некоторых случаях не проходит на протяжении всего дня и прекращается лишь во время сна.
 0 Unported (CC BY-NC) (www.karger.com/OA-license), применимой только к онлайн-версии статьи. Пользователи могут загружать, распечатывать и распространять эту работу в Интернете только в некоммерческих целях при условии правильного цитирования оригинальной работы и ссылки на оригинальную работу на http://www.karger.com и условия этой лицензии включены во все общие версии.
0 Unported (CC BY-NC) (www.karger.com/OA-license), применимой только к онлайн-версии статьи. Пользователи могут загружать, распечатывать и распространять эту работу в Интернете только в некоммерческих целях при условии правильного цитирования оригинальной работы и ссылки на оригинальную работу на http://www.karger.com и условия этой лицензии включены во все общие версии. Раннее распознавание и диагностика функциональной аэрофагии или патологической аэрофагии необходимы, чтобы избежать ненужных, дорогостоящих диагностических исследований или серьезных клинических осложнений. Функциональная аэрофагия часто встречается у взрослого населения, но редко обсуждается в педиатрической литературе.Мы представляем два клинических случая у детей с функциональными запорами в анамнезе, у которых газообразное вздутие живота было наиболее важным симптомом. Исключены механическая кишечная непроходимость, хроническая кишечная псевдонепроходимость, мальабсорбция и врожденный аганглиозный мегаколон. Обширное вздутие живота газами было связано с аэрофагией, и лечение заключалось в успокоении родителей и психологическом консультировании.
Раннее распознавание и диагностика функциональной аэрофагии или патологической аэрофагии необходимы, чтобы избежать ненужных, дорогостоящих диагностических исследований или серьезных клинических осложнений. Функциональная аэрофагия часто встречается у взрослого населения, но редко обсуждается в педиатрической литературе.Мы представляем два клинических случая у детей с функциональными запорами в анамнезе, у которых газообразное вздутие живота было наиболее важным симптомом. Исключены механическая кишечная непроходимость, хроническая кишечная псевдонепроходимость, мальабсорбция и врожденный аганглиозный мегаколон. Обширное вздутие живота газами было связано с аэрофагией, и лечение заключалось в успокоении родителей и психологическом консультировании. Типичная клиническая картина — невздутый живот по утрам, прогрессирующее вздутие живота в течение дня, видимое, часто слышимое заглатывание воздуха и избыточное газообразование. Когда ФА сочетается с различными желудочно-кишечными симптомами, такими как отрыжка, боль в животе, метеоризм и отрыжка, это состояние определяется как патологическая аэрофагия [1]. Патологическая аэрофагия присутствует у 8,8% умственно отсталого населения [2]. Механизмы возникновения ФА коррелируют с непроизвольными пароксизмальными открытиями перстнеглоточного сфинктера с последующим глотанием воздуха без последовательностей перстнеглоточных глотательных движений [3].Римские критерии II и III функциональных желудочно-кишечных расстройств (ФЖР) включают определение аэрофагии [4]. Во многих зарегистрированных случаях диагноз изначально не ставится, и родители часто отрицают функциональное происхождение болезни в поисках органических заболеваний. Желудочно-кишечные симптомы могут быть связаны с уменьшением перорального приема.
Типичная клиническая картина — невздутый живот по утрам, прогрессирующее вздутие живота в течение дня, видимое, часто слышимое заглатывание воздуха и избыточное газообразование. Когда ФА сочетается с различными желудочно-кишечными симптомами, такими как отрыжка, боль в животе, метеоризм и отрыжка, это состояние определяется как патологическая аэрофагия [1]. Патологическая аэрофагия присутствует у 8,8% умственно отсталого населения [2]. Механизмы возникновения ФА коррелируют с непроизвольными пароксизмальными открытиями перстнеглоточного сфинктера с последующим глотанием воздуха без последовательностей перстнеглоточных глотательных движений [3].Римские критерии II и III функциональных желудочно-кишечных расстройств (ФЖР) включают определение аэрофагии [4]. Во многих зарегистрированных случаях диагноз изначально не ставится, и родители часто отрицают функциональное происхождение болезни в поисках органических заболеваний. Желудочно-кишечные симптомы могут быть связаны с уменьшением перорального приема.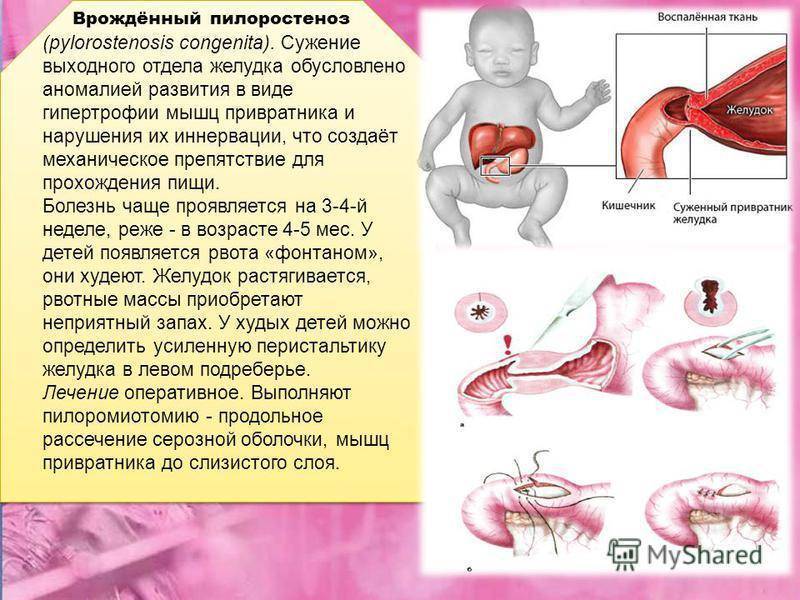 Мы описываем два педиатрических случая ФА без умственной отсталости.
Мы описываем два педиатрических случая ФА без умственной отсталости. Присутствовало значительно безболезненное гипертимпаническое вздутие живота. Гепатомегалии и спленомегалии не отмечено. При ректальном исследовании обнаружено ощущение гипертонуса сфинктера заднего прохода без перинеальной эритемы и стула. Неврологическое обследование было нормальным. Были проведены следующие лабораторные исследования: общий анализ крови (количество эритроцитов 5.1 × 10 6 /мм 3 , Hb 13,8 г/дл, HCT 43%, MCV 84 фл, количество лейкоцитов 5 × 10 3 /мм 3 , нейтрофилы 34%, лимфоциты 60%, моноциты 4%, эозинофилы 2%, базофилы 0%, тромбоциты 297×10 3 /мм 3 ), С-реактивный белок 0,10 мг/дл (норма 0-0,50 мг/дл), СОЭ 5 мм в течение первого часа, гликемия 68 мг/дл, глутаминовая щавелевоуксусная трансаминаза сыворотки 26 МЕ/л, глутаминовая пируваттрансаминаза сыворотки 14 МЕ/л, гамма-ГТ сыворотки 7 МЕ/л, амилаза 67 ЕД/л, липаза 27 ЕД/л, АМК 26 мг/дл, креатин 0.5 мг/дл, железо 54 мкг/дл, натрий 140 ммоль/л, калий 4,3 ммоль/л, кальций 9,78 мг/дл, общий белок 7,1 г/дл и альбумин 48 г/л; показатели коагуляции и анализ мочи в норме.
Присутствовало значительно безболезненное гипертимпаническое вздутие живота. Гепатомегалии и спленомегалии не отмечено. При ректальном исследовании обнаружено ощущение гипертонуса сфинктера заднего прохода без перинеальной эритемы и стула. Неврологическое обследование было нормальным. Были проведены следующие лабораторные исследования: общий анализ крови (количество эритроцитов 5.1 × 10 6 /мм 3 , Hb 13,8 г/дл, HCT 43%, MCV 84 фл, количество лейкоцитов 5 × 10 3 /мм 3 , нейтрофилы 34%, лимфоциты 60%, моноциты 4%, эозинофилы 2%, базофилы 0%, тромбоциты 297×10 3 /мм 3 ), С-реактивный белок 0,10 мг/дл (норма 0-0,50 мг/дл), СОЭ 5 мм в течение первого часа, гликемия 68 мг/дл, глутаминовая щавелевоуксусная трансаминаза сыворотки 26 МЕ/л, глутаминовая пируваттрансаминаза сыворотки 14 МЕ/л, гамма-ГТ сыворотки 7 МЕ/л, амилаза 67 ЕД/л, липаза 27 ЕД/л, АМК 26 мг/дл, креатин 0.5 мг/дл, железо 54 мкг/дл, натрий 140 ммоль/л, калий 4,3 ммоль/л, кальций 9,78 мг/дл, общий белок 7,1 г/дл и альбумин 48 г/л; показатели коагуляции и анализ мочи в норме. А также лактатдегидрогеназа (395 ЕД/л), мышечные ферменты (креатинфосфаткиназа 75 МЕ/л, КК-МВ 10 МЕ/л), гормоны щитовидной железы (свободный тироксин 10,98 пмоль/л, тиреотропный гормон 1,925 мкМЕ/мл). , серология целиакии, цитомегаловирус, вирус Эпштейна-Барр, серология вируса герпеса и аутоантитела (ANA, nDNA, ANCA) были нормальными, а мегаколон был исключен с помощью клизмы с барием.После исключения первичных патологических причин была запрошена консультация психоневролога с выявлением постоянной аэрофагии и тревожного расстройства с обсессивно-компульсивными нотами и игровой зависимостью. Удалось успокоить семью об отсутствии органического заболевания желудочно-кишечного тракта с показаниями к психоневрологическому и когнитивному диспансерному наблюдению.
А также лактатдегидрогеназа (395 ЕД/л), мышечные ферменты (креатинфосфаткиназа 75 МЕ/л, КК-МВ 10 МЕ/л), гормоны щитовидной железы (свободный тироксин 10,98 пмоль/л, тиреотропный гормон 1,925 мкМЕ/мл). , серология целиакии, цитомегаловирус, вирус Эпштейна-Барр, серология вируса герпеса и аутоантитела (ANA, nDNA, ANCA) были нормальными, а мегаколон был исключен с помощью клизмы с барием.После исключения первичных патологических причин была запрошена консультация психоневролога с выявлением постоянной аэрофагии и тревожного расстройства с обсессивно-компульсивными нотами и игровой зависимостью. Удалось успокоить семью об отсутствии органического заболевания желудочно-кишечного тракта с показаниями к психоневрологическому и когнитивному диспансерному наблюдению. Хронический запор лечили макроголом. Общее состояние при поступлении хорошее, вес 23 кг, рост 121 см. Физикальное обследование показало чрезмерное глотание воздуха, связанное с видимым вздутием живота, при отсутствии органомегалии и значительном вздутии живота. Никаких болей в животе или других желудочно-кишечных симптомов не было.Была проведена стандартная основная метаболическая панель с количеством эритроцитов 4,3 × 10 6 /мм 3 , гемоглобином 11,8 г/дл, количеством лейкоцитов 6,5 × 10 3 /мм 3 (нейтрофилы 44%, лимфоциты 51%, моноциты 3%, эозинофилы 2%, базофилы 0%), тромбоциты 278 × 10 3 /мм 3 , С-реактивный белок 0,10 мг/дл, СОЭ 7 мм в течение первого часа, лактат дегидрогеназа 518 ЕД/л, гликемия 79 мг/дл, глутаминовая щавелевоуксусная трансаминаза сыворотки 34 МЕ/л, глутаминпируваттрансаминаза сыворотки 19 МЕ/л, гамма-ГТ сыворотки 8 МЕ/л, общий белок 6.6 г/дл и сывороточное железо 56 мкг/дл; электролиты сыворотки, глютеновая серология, копрокультура и паразитологическое исследование стула были отрицательными.
Хронический запор лечили макроголом. Общее состояние при поступлении хорошее, вес 23 кг, рост 121 см. Физикальное обследование показало чрезмерное глотание воздуха, связанное с видимым вздутием живота, при отсутствии органомегалии и значительном вздутии живота. Никаких болей в животе или других желудочно-кишечных симптомов не было.Была проведена стандартная основная метаболическая панель с количеством эритроцитов 4,3 × 10 6 /мм 3 , гемоглобином 11,8 г/дл, количеством лейкоцитов 6,5 × 10 3 /мм 3 (нейтрофилы 44%, лимфоциты 51%, моноциты 3%, эозинофилы 2%, базофилы 0%), тромбоциты 278 × 10 3 /мм 3 , С-реактивный белок 0,10 мг/дл, СОЭ 7 мм в течение первого часа, лактат дегидрогеназа 518 ЕД/л, гликемия 79 мг/дл, глутаминовая щавелевоуксусная трансаминаза сыворотки 34 МЕ/л, глутаминпируваттрансаминаза сыворотки 19 МЕ/л, гамма-ГТ сыворотки 8 МЕ/л, общий белок 6.6 г/дл и сывороточное железо 56 мкг/дл; электролиты сыворотки, глютеновая серология, копрокультура и паразитологическое исследование стула были отрицательными. УЗИ органов брюшной полости показало повышенное газообразование в тонкой и толстой кишке без признаков непроходимости. Рентгенография брюшной полости подтвердила вздутие толстой и тонкой кишки и наличие копростаза. Аноректальная манометрия показала нормальный ректоанальный рефлекс 30 мл. Нейропсихиатрическая консультация констатировала умеренную задержку психомоторных стадий и расценила аэрофагию как стереотипный симптом.Диагноз ФА был установлен с указанием когнитивно-поведенческого подхода и сопутствующей терапии макроголом, симетиконом и отилония бромидом.
УЗИ органов брюшной полости показало повышенное газообразование в тонкой и толстой кишке без признаков непроходимости. Рентгенография брюшной полости подтвердила вздутие толстой и тонкой кишки и наличие копростаза. Аноректальная манометрия показала нормальный ректоанальный рефлекс 30 мл. Нейропсихиатрическая консультация констатировала умеренную задержку психомоторных стадий и расценила аэрофагию как стереотипный симптом.Диагноз ФА был установлен с указанием когнитивно-поведенческого подхода и сопутствующей терапии макроголом, симетиконом и отилония бромидом. Он был включен в классификацию FGID из Римских критериев синдрома раздраженного кишечника II и консенсуса Римского комитета III (таблица). Лечение расстройства предполагает правильный диагноз с тщательным сбором анамнеза и минимальное количество диагностических исследований для исключения органического заболевания (нарушения всасывания и кишечной непроходимости) [2]. Может быть обнаружено перекрытие ФА с другими ФГИР-подобными синдромами раздраженного кишечника или запорами.Нет исследований о распространенности этого состояния в педиатрической популяции без умственной отсталости, и у большинства пациентов правильный диагноз не ставится. Типичные клинические симптомы включают прогрессирующее вздутие живота и метеоризм, которые могут наблюдаться ночью в результате повышенной парасимпатомиметической активности во время сна, что вызывает нарушение моторики желудочно-кишечного тракта. Можно предположить, что непроизвольное раскрытие перстнеглоточного сфинктера исчезает во время сна, что приводит к невздутию живота по утрам.
Он был включен в классификацию FGID из Римских критериев синдрома раздраженного кишечника II и консенсуса Римского комитета III (таблица). Лечение расстройства предполагает правильный диагноз с тщательным сбором анамнеза и минимальное количество диагностических исследований для исключения органического заболевания (нарушения всасывания и кишечной непроходимости) [2]. Может быть обнаружено перекрытие ФА с другими ФГИР-подобными синдромами раздраженного кишечника или запорами.Нет исследований о распространенности этого состояния в педиатрической популяции без умственной отсталости, и у большинства пациентов правильный диагноз не ставится. Типичные клинические симптомы включают прогрессирующее вздутие живота и метеоризм, которые могут наблюдаться ночью в результате повышенной парасимпатомиметической активности во время сна, что вызывает нарушение моторики желудочно-кишечного тракта. Можно предположить, что непроизвольное раскрытие перстнеглоточного сфинктера исчезает во время сна, что приводит к невздутию живота по утрам.
 0 Unported (CC BY-NC) (www.karger.com/OA-license), применимой только к онлайн-версии статьи. Пользователи могут загружать, распечатывать и распространять эту работу в Интернете только в некоммерческих целях при условии правильного цитирования оригинальной работы и ссылки на оригинальную работу на http://www.karger.com и условия этой лицензии включены во все общие версии.
0 Unported (CC BY-NC) (www.karger.com/OA-license), применимой только к онлайн-версии статьи. Пользователи могут загружать, распечатывать и распространять эту работу в Интернете только в некоммерческих целях при условии правильного цитирования оригинальной работы и ссылки на оригинальную работу на http://www.karger.com и условия этой лицензии включены во все общие версии. Раннее распознавание и диагностика функциональной аэрофагии или патологической аэрофагии необходимы, чтобы избежать ненужных, дорогостоящих диагностических исследований или серьезных клинических осложнений. Функциональная аэрофагия часто встречается у взрослого населения, но редко обсуждается в педиатрической литературе.Мы представляем два клинических случая у детей с функциональными запорами в анамнезе, у которых газообразное вздутие живота было наиболее важным симптомом. Исключены механическая кишечная непроходимость, хроническая кишечная псевдонепроходимость, мальабсорбция и врожденный аганглиозный мегаколон. Обширное вздутие живота газами было связано с аэрофагией, и лечение заключалось в успокоении родителей и психологическом консультировании.
Раннее распознавание и диагностика функциональной аэрофагии или патологической аэрофагии необходимы, чтобы избежать ненужных, дорогостоящих диагностических исследований или серьезных клинических осложнений. Функциональная аэрофагия часто встречается у взрослого населения, но редко обсуждается в педиатрической литературе.Мы представляем два клинических случая у детей с функциональными запорами в анамнезе, у которых газообразное вздутие живота было наиболее важным симптомом. Исключены механическая кишечная непроходимость, хроническая кишечная псевдонепроходимость, мальабсорбция и врожденный аганглиозный мегаколон. Обширное вздутие живота газами было связано с аэрофагией, и лечение заключалось в успокоении родителей и психологическом консультировании. Типичная клиническая картина — невздутый живот по утрам, прогрессирующее вздутие живота в течение дня, видимое, часто слышимое заглатывание воздуха и избыточное газообразование. Когда ФА сочетается с различными желудочно-кишечными симптомами, такими как отрыжка, боль в животе, метеоризм и отрыжка, это состояние определяется как патологическая аэрофагия [1]. Патологическая аэрофагия присутствует у 8,8% умственно отсталого населения [2]. Механизмы возникновения ФА коррелируют с непроизвольными пароксизмальными открытиями перстнеглоточного сфинктера с последующим глотанием воздуха без последовательностей перстнеглоточных глотательных движений [3].Римские критерии II и III функциональных желудочно-кишечных расстройств (ФЖР) включают определение аэрофагии [4]. Во многих зарегистрированных случаях диагноз изначально не ставится, и родители часто отрицают функциональное происхождение болезни в поисках органических заболеваний. Желудочно-кишечные симптомы могут быть связаны с уменьшением перорального приема.
Типичная клиническая картина — невздутый живот по утрам, прогрессирующее вздутие живота в течение дня, видимое, часто слышимое заглатывание воздуха и избыточное газообразование. Когда ФА сочетается с различными желудочно-кишечными симптомами, такими как отрыжка, боль в животе, метеоризм и отрыжка, это состояние определяется как патологическая аэрофагия [1]. Патологическая аэрофагия присутствует у 8,8% умственно отсталого населения [2]. Механизмы возникновения ФА коррелируют с непроизвольными пароксизмальными открытиями перстнеглоточного сфинктера с последующим глотанием воздуха без последовательностей перстнеглоточных глотательных движений [3].Римские критерии II и III функциональных желудочно-кишечных расстройств (ФЖР) включают определение аэрофагии [4]. Во многих зарегистрированных случаях диагноз изначально не ставится, и родители часто отрицают функциональное происхождение болезни в поисках органических заболеваний. Желудочно-кишечные симптомы могут быть связаны с уменьшением перорального приема. Мы описываем два педиатрических случая ФА без умственной отсталости.
Мы описываем два педиатрических случая ФА без умственной отсталости. Присутствовало значительно безболезненное гипертимпаническое вздутие живота. Гепатомегалии и спленомегалии не отмечено. При ректальном исследовании обнаружено ощущение гипертонуса сфинктера заднего прохода без перинеальной эритемы и стула. Неврологическое обследование было нормальным. Были проведены следующие лабораторные исследования: общий анализ крови (количество эритроцитов 5.1 × 10 6 /мм 3 , Hb 13,8 г/дл, HCT 43%, MCV 84 фл, количество лейкоцитов 5 × 10 3 /мм 3 , нейтрофилы 34%, лимфоциты 60%, моноциты 4%, эозинофилы 2%, базофилы 0%, тромбоциты 297×10 3 /мм 3 ), С-реактивный белок 0,10 мг/дл (норма 0-0,50 мг/дл), СОЭ 5 мм в течение первого часа, гликемия 68 мг/дл, глутаминовая щавелевоуксусная трансаминаза сыворотки 26 МЕ/л, глутаминовая пируваттрансаминаза сыворотки 14 МЕ/л, гамма-ГТ сыворотки 7 МЕ/л, амилаза 67 ЕД/л, липаза 27 ЕД/л, АМК 26 мг/дл, креатин 0.5 мг/дл, железо 54 мкг/дл, натрий 140 ммоль/л, калий 4,3 ммоль/л, кальций 9,78 мг/дл, общий белок 7,1 г/дл и альбумин 48 г/л; показатели коагуляции и анализ мочи в норме.
Присутствовало значительно безболезненное гипертимпаническое вздутие живота. Гепатомегалии и спленомегалии не отмечено. При ректальном исследовании обнаружено ощущение гипертонуса сфинктера заднего прохода без перинеальной эритемы и стула. Неврологическое обследование было нормальным. Были проведены следующие лабораторные исследования: общий анализ крови (количество эритроцитов 5.1 × 10 6 /мм 3 , Hb 13,8 г/дл, HCT 43%, MCV 84 фл, количество лейкоцитов 5 × 10 3 /мм 3 , нейтрофилы 34%, лимфоциты 60%, моноциты 4%, эозинофилы 2%, базофилы 0%, тромбоциты 297×10 3 /мм 3 ), С-реактивный белок 0,10 мг/дл (норма 0-0,50 мг/дл), СОЭ 5 мм в течение первого часа, гликемия 68 мг/дл, глутаминовая щавелевоуксусная трансаминаза сыворотки 26 МЕ/л, глутаминовая пируваттрансаминаза сыворотки 14 МЕ/л, гамма-ГТ сыворотки 7 МЕ/л, амилаза 67 ЕД/л, липаза 27 ЕД/л, АМК 26 мг/дл, креатин 0.5 мг/дл, железо 54 мкг/дл, натрий 140 ммоль/л, калий 4,3 ммоль/л, кальций 9,78 мг/дл, общий белок 7,1 г/дл и альбумин 48 г/л; показатели коагуляции и анализ мочи в норме. А также лактатдегидрогеназа (395 ЕД/л), мышечные ферменты (креатинфосфаткиназа 75 МЕ/л, КК-МВ 10 МЕ/л), гормоны щитовидной железы (свободный тироксин 10,98 пмоль/л, тиреотропный гормон 1,925 мкМЕ/мл). , серология целиакии, цитомегаловирус, вирус Эпштейна-Барр, серология вируса герпеса и аутоантитела (ANA, nDNA, ANCA) были нормальными, а мегаколон был исключен с помощью клизмы с барием.После исключения первичных патологических причин была запрошена консультация психоневролога с выявлением постоянной аэрофагии и тревожного расстройства с обсессивно-компульсивными нотами и игровой зависимостью. Удалось успокоить семью об отсутствии органического заболевания желудочно-кишечного тракта с показаниями к психоневрологическому и когнитивному диспансерному наблюдению.
А также лактатдегидрогеназа (395 ЕД/л), мышечные ферменты (креатинфосфаткиназа 75 МЕ/л, КК-МВ 10 МЕ/л), гормоны щитовидной железы (свободный тироксин 10,98 пмоль/л, тиреотропный гормон 1,925 мкМЕ/мл). , серология целиакии, цитомегаловирус, вирус Эпштейна-Барр, серология вируса герпеса и аутоантитела (ANA, nDNA, ANCA) были нормальными, а мегаколон был исключен с помощью клизмы с барием.После исключения первичных патологических причин была запрошена консультация психоневролога с выявлением постоянной аэрофагии и тревожного расстройства с обсессивно-компульсивными нотами и игровой зависимостью. Удалось успокоить семью об отсутствии органического заболевания желудочно-кишечного тракта с показаниями к психоневрологическому и когнитивному диспансерному наблюдению. Хронический запор лечили макроголом. Общее состояние при поступлении хорошее, вес 23 кг, рост 121 см. Физикальное обследование показало чрезмерное глотание воздуха, связанное с видимым вздутием живота, при отсутствии органомегалии и значительном вздутии живота. Никаких болей в животе или других желудочно-кишечных симптомов не было.Была проведена стандартная основная метаболическая панель с количеством эритроцитов 4,3 × 10 6 /мм 3 , гемоглобином 11,8 г/дл, количеством лейкоцитов 6,5 × 10 3 /мм 3 (нейтрофилы 44%, лимфоциты 51%, моноциты 3%, эозинофилы 2%, базофилы 0%), тромбоциты 278 × 10 3 /мм 3 , С-реактивный белок 0,10 мг/дл, СОЭ 7 мм в течение первого часа, лактат дегидрогеназа 518 ЕД/л, гликемия 79 мг/дл, глутаминовая щавелевоуксусная трансаминаза сыворотки 34 МЕ/л, глутаминпируваттрансаминаза сыворотки 19 МЕ/л, гамма-ГТ сыворотки 8 МЕ/л, общий белок 6.6 г/дл и сывороточное железо 56 мкг/дл; электролиты сыворотки, глютеновая серология, копрокультура и паразитологическое исследование стула были отрицательными. УЗИ органов брюшной полости показало повышенное газообразование в тонкой и толстой кишке без признаков непроходимости. Рентгенография брюшной полости подтвердила вздутие толстой и тонкой кишки и наличие копростаза. Аноректальная манометрия показала нормальный ректоанальный рефлекс 30 мл. Нейропсихиатрическая консультация констатировала умеренную задержку психомоторных стадий и расценила аэрофагию как стереотипный симптом.Диагноз ФА был установлен с указанием когнитивно-поведенческого подхода и сопутствующей терапии макроголом, симетиконом и отилония бромидом.
Хронический запор лечили макроголом. Общее состояние при поступлении хорошее, вес 23 кг, рост 121 см. Физикальное обследование показало чрезмерное глотание воздуха, связанное с видимым вздутием живота, при отсутствии органомегалии и значительном вздутии живота. Никаких болей в животе или других желудочно-кишечных симптомов не было.Была проведена стандартная основная метаболическая панель с количеством эритроцитов 4,3 × 10 6 /мм 3 , гемоглобином 11,8 г/дл, количеством лейкоцитов 6,5 × 10 3 /мм 3 (нейтрофилы 44%, лимфоциты 51%, моноциты 3%, эозинофилы 2%, базофилы 0%), тромбоциты 278 × 10 3 /мм 3 , С-реактивный белок 0,10 мг/дл, СОЭ 7 мм в течение первого часа, лактат дегидрогеназа 518 ЕД/л, гликемия 79 мг/дл, глутаминовая щавелевоуксусная трансаминаза сыворотки 34 МЕ/л, глутаминпируваттрансаминаза сыворотки 19 МЕ/л, гамма-ГТ сыворотки 8 МЕ/л, общий белок 6.6 г/дл и сывороточное железо 56 мкг/дл; электролиты сыворотки, глютеновая серология, копрокультура и паразитологическое исследование стула были отрицательными. УЗИ органов брюшной полости показало повышенное газообразование в тонкой и толстой кишке без признаков непроходимости. Рентгенография брюшной полости подтвердила вздутие толстой и тонкой кишки и наличие копростаза. Аноректальная манометрия показала нормальный ректоанальный рефлекс 30 мл. Нейропсихиатрическая консультация констатировала умеренную задержку психомоторных стадий и расценила аэрофагию как стереотипный симптом.Диагноз ФА был установлен с указанием когнитивно-поведенческого подхода и сопутствующей терапии макроголом, симетиконом и отилония бромидом.