В больнице № 31 врачи сохранили беременность женщине после редкой экстренной операции
В городскую клиническую больницу № 31 Департамента здравоохранения Москвы бригадой скорой медицинской помощи была доставлена тридцатилетняя женщина с жалобами на режущие боли в животе, рвоту и повышение температуры тела. Она находилась на 7-8 неделе беременности после ЭКО (экстракорпоральное оплодотворение). В клинике женщине после осмотра гинеколога провели УЗИ органов малого таза, на котором были обнаружены образования яичников и отсутствие в них кровотока. Был поставлен диагноз «перекрут придатков с двух сторон».
Что такое перекрут придатков?
Основной причиной перекрута придатков является наличие образований в яичнике. В данной ситуации причиной перекрута послужила стимуляция яичников с помощью гормональных препаратов в цикле ЭКО, при котором размер яичников за счет фолликулов может превышать обычные размеры в несколько раз. В естественном менструальном цикле у женщины созревает один, реже 2 и более фолликула (из которого впоследствии появляется яйцеклетка).
Статистика
Из всех экстренных случаев в гинекологии перекрут придатков диагностируется лишь в 5-7%. Перекрут же придатков с двух сторон и того реже – примерно в 0,5% случаев.
– Главная опасность этой патологии в том, что, если не распознать ее вовремя, в течение короткого времени наступает некроз придатков – яичника и маточной трубы. Промедление в лечении в таком случае чревато тем, что женщина рискует остаться без важнейших органов. И если размеры обычного яичника, в среднем, 3х2 сантиметра, то в данном случае он был значительно больше нормы – целых 16 сантиметров в диаметре, – объясняет
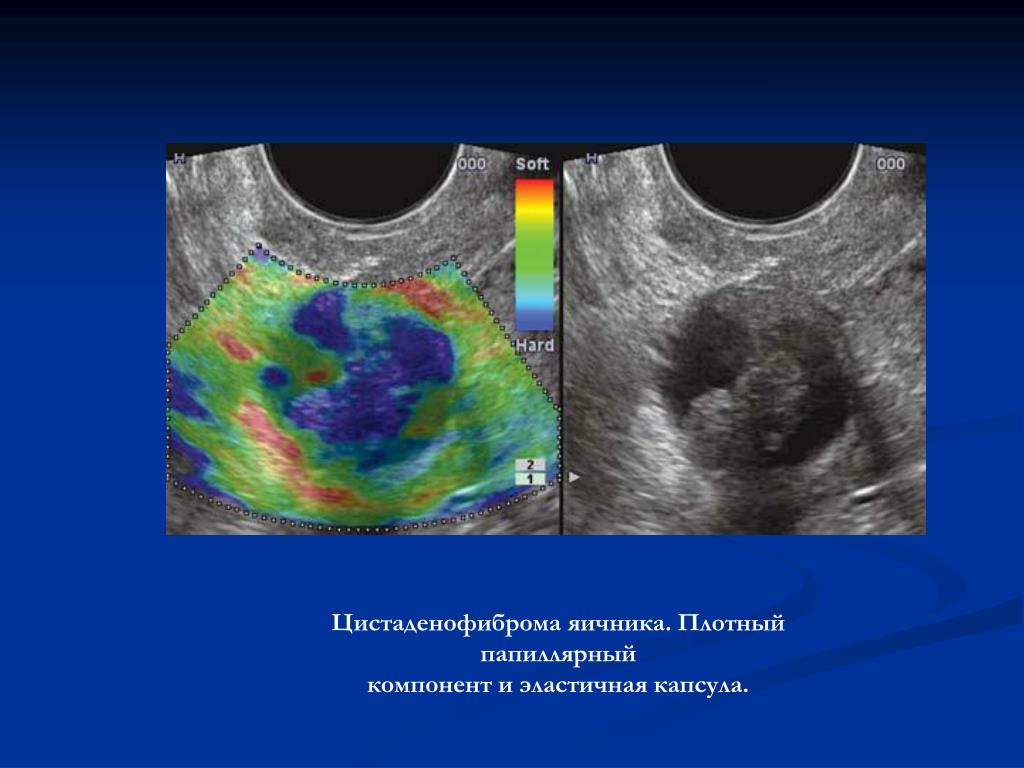
В результате ЭКО яичники у данной пациентки были увеличены в размерах в 5-6 раз за счет множественных кист желтых тел, (в обычном менструальном цикле возможно образование лишь одной кисты желтого тела, реже 2 и более), желтые тела во время беременности вырабатывают гормон прогестерон и способствуют прогрессированию беременности до определенного срока.
– Нашей командой врачей было принято решение проводить малотравматичную лапароскопичную операцию. Сперва были раскручены придатки матки, после восстановления кровотока было выполнено вскрытие нескольких кист, с целью снижения общей массы яичников, что позволило избежать повторного перекрута, — рассказал лечащий врач.
Чтобы в дальнейшем у женщины не возникло проблем с беременностью, самое большое желтое тело было сохранено. В результате операции объем яичников уменьшился, как и риск рецидива перекрута.
Уже через три дня беременная пациентка без угрозы собственному здоровью и здоровью будущего ребенка выписалась уже через три дня.
Министерство здравоохранения
Кисты
во время беременности затрудняют её течение и могут приводить к оперативным
родам путём кесарева сечения. Для сохранения беременности врачи
гинекологического отделения УОКЦСВМП проводят специальное лечения с помощью
высокоточного оборудования.
Для сохранения беременности врачи
гинекологического отделения УОКЦСВМП проводят специальное лечения с помощью
высокоточного оборудования.
Главная
задача отделения гинекологии УОКЦСВМП – оказание хирургической медицинской
помощи при гинекологических заболеваниях в короткие сроки, максимально
результативно, безболезненно и с минимальными побочными эффектами.
В
своей практике при проведении операций врачи — гинекологического отделения
активно используют специальную аппаратуру, которая способствует остановке
кровотечения во время операции, препятствует образованию спаек, уменьшает время
операции. С использованием эндоскопических технологий и небольших доступов проводятся
оперативное лечение женщин на сроках беременности от 10 до 18 недель, с
размерами кист от 6 до 12 см. Объём операции заключается в удалении кисты.
Время оперативного вмешательства варьирует от 30 до 45 мин. Уже на 3-4 сутки пациентки
выписываются в удовлетворительном состоянии домой.
Уже на 3-4 сутки пациентки
выписываются в удовлетворительном состоянии домой.
«В нашей практике была 25 – летняя пациентка с первой беременностью, с раннего срока состояла на учёте в женской
консультации. На сроке 8 недель у нее впервые была диагностирована киста
правого яичника размером 10х10 сантиметров. В гинекологическое отделение
поступила в 15 недель беременности с жалобами на кровотечение, тянущие боли
внизу живота. Сначала нами было проведено лечение угрозы преждевременных родов,
назначена сохраняющая беременность терапия. Всё это время женщина находилась
под постоянным наблюдением квалифицированного медицинского персонала. После
снятия всех симптомов угрозы прерывания беременности, пациентка была успешно прооперирована
путем лапароскопии с использованием современного оборудования. Мы удалили ей
кисту правого яичника, операция длилась 35 минут, кровопотеря была минимальная.
В послеоперационном периоде не потребовалось назначения антибактериальной
терапии.
Киста яичника при беременности: симптомы, последствия
Киста левого/правого яичника – диагноз, который боятся услышать многие женщины, особенно тревожно становится, если патологию выявили при беременности.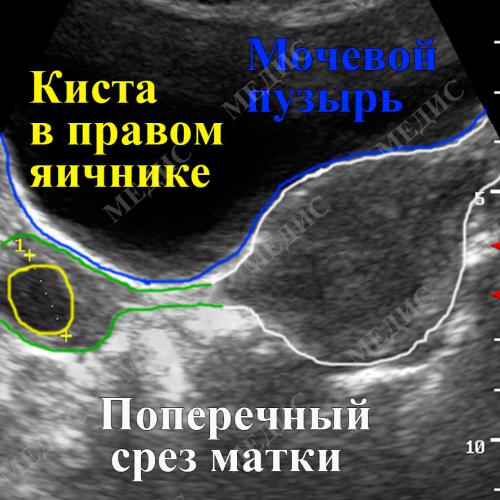
Кистозные образования хоть и оказывают влияние на репродуктивную систему, но в большинстве случаев не препятствуют зачатию. Киста яичника при беременности, как и в другие периоды, преимущественно протекает без признаков, симптомы появляются только при стремительном росте полости либо при осложнениях. Именно поэтому большинство будущим мам и не догадываются о наличии доброкачественного образования.
Киста яичника при беременности, как правило, неопасна ни для организма будущей мамы, ни для развития малыша, последствия могут проявиться только при осложнениях патологий. Например, если при беременности киста правого яичника стремительно увеличивается в размерах, то это повышает риски выкидыша. Опасность представляет и разрыв кистозного образования, и перекрутка кистозной ножки.
Если при беременности у вас появилась киста левого (правого) яичника, однако она не воспаляется и не растёт, то паниковать не стоит.
Объективно оценить риски, которые несёт кистозное образование, может только врач. Он оценивает характер кисты, её размер, а на основе этого определяет возможную опасность и назначает лечение.
Эндометриоидная киста яичника и беременность
Среди кистозных образований существуют такие, которые препятствуют зачатию. К данному типу патологий относится эндометриоидная киста яичника: если её диагностировали и беременность все же наступила, то это – исключение из правил. Возможность зачатия при такой патологии до лечения очень низкая, однако она существует. Эндометриоидная киста оказывает влияние на яичники, но оно может быть минимальным, если само кистозное образование небольшое.
По поводу лечения патологии во время беременности гинекологи не пришли к единому мнению. Врач должен оценить кисту и взвесить возможные риски, а затем предлагать методы лечения. Если эндометриоидная киста не препятствовала зачатию, то, скорее всего, она не будет влиять и на течение беременности.
Функциональная киста яичника и беременность
Функциональная киста яичника (как фолликулярная, так и лютеиновая) и беременность совместимы. Образования данного типа практически всегда протекают бессимптомно и не препятствуют зачатию. На ранних сроках небольшие функциональные кисты не причиняют дискомфорта, однако если образование начинает расти во время беременности, то неприятные ощущения возникают. Функциональные кисты редко оказывают влияние на протекание беременности, однако они требуют наблюдения в динамике.
Фолликулярная киста яичника также относится к функциональным образованиям, поэтому и при такой физиологической аномалии беременность наступает. Киста не оказывает влияния на развитие ребёнка, однако предугадать, как она будет развиваться в дальнейшем, невозможно. Только контроль динамики поможет избежать последствий.
Только контроль динамики поможет избежать последствий.
Гинекологи рекомендуют планировать беременность. Первым шагом планирования является обследование на наличие кистозных образований.
Параовариальная киста яичника и беременность
Беременность может наступить, если сформировалась параовариальная киста яичника и образование имеет набольшие размеры. Такая патология протекает бессимптомно, поэтому часто женщина узнаёт о ней уже будучи в «интересном положении». Небольшая параовариальная киста не требует лечения, при беременности за ней просто наблюдают, а лечение при необходимости назначают уже после родов. Образование данного типа не является показанием к кесареву сечению, единственное условие – роды должны вестись осторожно, при потугах нежелательно резко менять позы.
Осложнения параовариальной кисты при беременности сопровождаются выраженной симптоматикой, в частности, можно наблюдать аномальные выделения и кровотечения. Не пугайтесь заблаговременно: это не является показанием к прерыванию беременности.О наличии любых нехарактерных симптомов нужно сообщить врачу.
Дермоидная киста яичника и беременность
Дермоидная киста яичника и успешная беременность – совместимые понятия. Кистозное образование небольших размеров не мешает ни зачатию, ни развитию плода. При обнаружении кисты после наступления беременности лечение, как правило, откладывают на послеродовой период. Если опухолевидное образование приобретает аномальную форму или воспаляется, то его можно удалить без последствий даже во время беременности. Операцию проводят лапароскопическим методом, однако не раньше чем после шестнадцатой недели, таким образом удаётся избежать нарушений в процессе вынашивания.
Беременность после лапароскопии кисты яичника
Чтоб исключить возможные гинекологические осложнения, до беременности необходимо пройти обследование на наличие кистозных образований. Если они обнаружены и показано удаление, то не стоит бояться, что такая операция может сказаться на репродуктивных функциях. Удаление кист осуществляется методом лапароскопии, который признан наиболее безопасным и эффективным среди способов оперативного вмешательства. После лапароскопии кисты яичника беременность наступает у каждой пациентки по-разному, всё зависит от индивидуальных особенностей организма. Планировать зачатие можно сразу после восстановления цикла, то есть, когда появится овуляция. Первые циклы могут быть ановуляторными, однако это нормально. Обычно после лапароскопии яичник приходит в норму по истечению трёх месяцев. Согласно статистике, при удалении кисты большинство пациенток беременеют в первый год после хирургического вмешательства.
Удаление кист осуществляется методом лапароскопии, который признан наиболее безопасным и эффективным среди способов оперативного вмешательства. После лапароскопии кисты яичника беременность наступает у каждой пациентки по-разному, всё зависит от индивидуальных особенностей организма. Планировать зачатие можно сразу после восстановления цикла, то есть, когда появится овуляция. Первые циклы могут быть ановуляторными, однако это нормально. Обычно после лапароскопии яичник приходит в норму по истечению трёх месяцев. Согласно статистике, при удалении кисты большинство пациенток беременеют в первый год после хирургического вмешательства.
Оцените материал:
спасибо, ваш голос принят
Совместимы ли рак и беременность?
Проблема заболевания раком и беременности вызывала интерес ученых еще в конце IXX века. Сегодня рак лечится курсами химиотерапии и облучения. Такое лечение часто поражает яичники. Между тем существуют методы, позволяющие сохранить многим пациенткам способность к вынашиваю плода и рождению здорового ребенка.
Сегодня рак лечится курсами химиотерапии и облучения. Такое лечение часто поражает яичники. Между тем существуют методы, позволяющие сохранить многим пациенткам способность к вынашиваю плода и рождению здорового ребенка.
У молодых женщин диагноз рак вызывает потрясение. На карту ставится не только их жизнь, но и их будущие планы: если женщина планировала родить ребенка, может ли она забеременеть при таком диагнозе?
Раньше женщины, пережившие рак, о беременности не могли и мечтать, часто оставались бездетными, потому что лучевая и химиотерапии вредили яичникам. Сегодня многие из онкобольных могут осуществить свое желание к деторождению.
В соответствии с последними достижениями разработаны терапии, позволяющие женщинам забеременеть, выносить и родить ребенка.
Больным с диагнозом «рак» какого-либо органа не должен ставить крест на своей жизни. Благодаря современным методам лечения и профилактической работе, многим сегодня удается победить это заболевание.
Насколько химио- и лучевая терапии могут ухудшить состояние яичников зависит от трех факторов:
- характер лечения рака;
- возраст женщины;
- запас яйцеклеток в яичниках.
Исходя из ситуации пациентки и ее желания, гинекологи клиники репродукции «Интайм» предлагают из широкого диапазона возможностей соответствующее лечение. Например, молодой женщине, у которой рост опухоли зависит от гормонов, могут посоветовать криоконсервацию ткани яичников.
В таком случае ткань яичника замораживают, а затем реимплантируют. Это идеально подходит именно для молодых пациенток, имеющих большой запас яйцеклеток.
Женщинам постарше с гормон-независимой опухолью рекомендуется стимуляционное лечение: пациентка получает инъекции гормонов, чтобы созрело больше яйцеклеток. Затем их удаляют и замораживают. В дальнейшем они могут быть разморожены, оплодотворены в пробирке и заново ей имплантированы.
Пациентке с лимфомой, которая должна получать слабую химиотерапию, могут быть рекомендованы уколы с препаратом, вызывающим дефицит гормонов. Таким образом, яичники временно переводятся в искусственную менопаузу и меньше подвергаются повреждению. После окончания лечения их функции восстанавливают.
Если же у пациентки в момент постановки диагноза рак беременность уже наступила, в таком случае ее лечение откладывают до рождения ребенка. Поэтому женщины должны обязательно получить консультацию врача по поводу своих дальнейших репродуктивных возможностей.
Можно ли забеременеть при кисте яичника
Согласно данным Министерства Здравоохранения, отклонения в половой сфере у женщин, так или иначе, встречаются очень и очень часто. Одно из таких распространенных состояний – кисты, которые находят у большинства современных женщин, вот только можно ли забеременеть при кисте яичника?
Чего необходимо опасаться будущей матери, решившей обзавестись потомством с таким диагнозом, чем именно различаются эти новообразования и опасны ли они для жизни и здоровья?
Беременность и киста яичника: насколько эти вещи совместимы
Прежде всего, важно отметить, что далеко не каждое новообразование на яичнике является потенциально опасным для женщины или может существенно помешать ее здоровью и шансам зачать малыша. В современной медицине все кисты яичников подразделяют на две категории: органические и функциональные.
В современной медицине все кисты яичников подразделяют на две категории: органические и функциональные.
Наиболее опасными считают именно органические, к которым относятся эндометриоидные кистомы и муцинозные, папиллярные новообразования.
Также очень опасными считаются серозные кистомы яичника, а потому беременеть при постановке такого диагноза не стоит. Сначала необходимо удалить новообразование, причем как можно скорее. В противном случае оно может перерасти в злокачественную опухоль.
Также достаточную сложность в лечении представляют собой и прочие органические кистомы – дермоидные и параовариальные. Обыкновенно большая часть органических кист яичника подлежит оперативному разрешению – медикаментами они либо лечатся плохо, либо не лечатся вовсе. Также большая часть органических кист яичников не устраняются самостоятельно и не рассасываются. Вот почему забеременеть с подобным диагнозом будет крайне сложно.
Иначе дела обстоят с функциональными кистами. К ним относят фолликулярные кисты и кисты желтого тела. Несмотря на то, что порой они могут достигать размера в 5 и даже 8 сантиметров, они крайне редко представляют угрозу для здоровья и жизни женщины. К тому же, большая часть таких кист рассасываются самостоятельно в течение нескольких месяцев. Слишком большого влияния на шансы забеременеть они не оказывают, но все же могут значительно тормозить этот процесс.
К ним относят фолликулярные кисты и кисты желтого тела. Несмотря на то, что порой они могут достигать размера в 5 и даже 8 сантиметров, они крайне редко представляют угрозу для здоровья и жизни женщины. К тому же, большая часть таких кист рассасываются самостоятельно в течение нескольких месяцев. Слишком большого влияния на шансы забеременеть они не оказывают, но все же могут значительно тормозить этот процесс.
Таким образом, киста яичника и кистома – это совершенно разные вещи, а потому и прогнозы врачей при этих диагнозах сильно различаются.
При фолликулярной кисте яичника и при кисте желтого тела беременность может наступить самостоятельно, причем вторая категория новообразований фактически не нуждается в лечении при беременности – киста сама исчезнет в течение первых месяцев беременности.
При органических, истинных кистах яичников зачать малыша будет очень трудно, а иногда – даже невозможно из-за отрицательного влияния новообразования на половое здоровье женщины.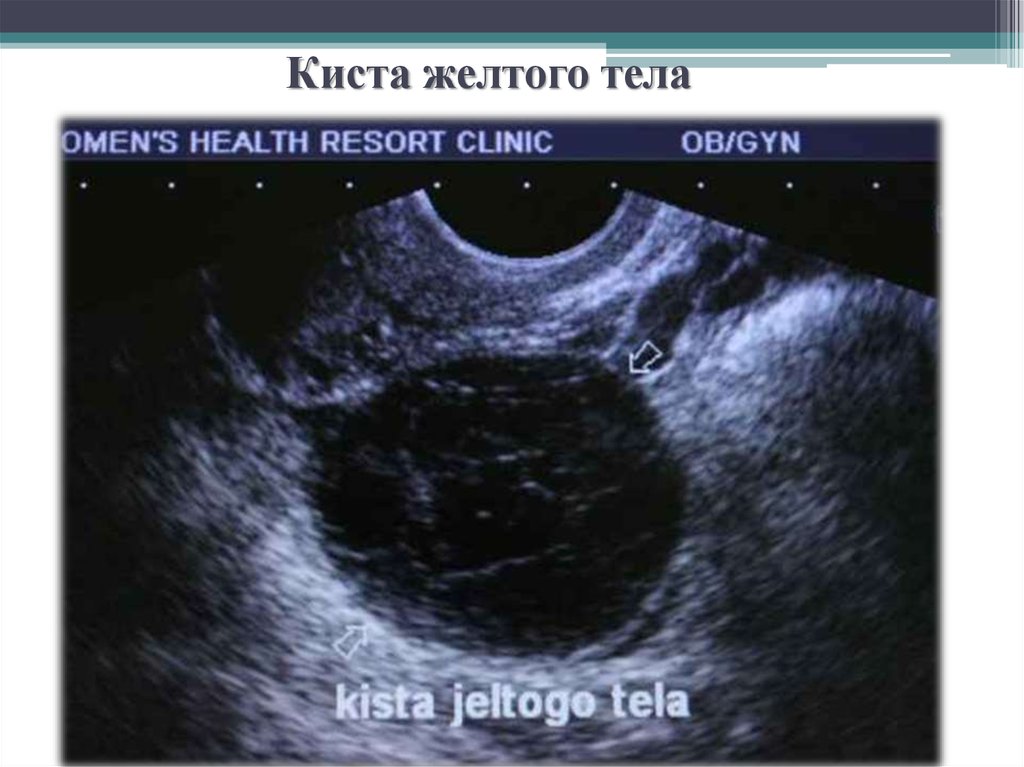 Поэтому специалисты не рекомендуют планировать беременность до тех пор, пока органические поражения яичников не будут полностью устранены.
Поэтому специалисты не рекомендуют планировать беременность до тех пор, пока органические поражения яичников не будут полностью устранены.
К потенциально опасным заболеваниям относится и поликистоз яичников – достаточно распространенное явление среди современных женщин.
Какие шансы забеременеть у женщины при кисте яичника
- Эндометриоидная киста. Подлежит обязательному лечению не только из-за сильного снижения вероятности наступления зачатия, но и из-за риска перехода кистомы в злокачественное новообразование.
Зачастую при подобного рода кисте организм женщины теряет возможность зачать и выносить малыша. Поэтому эндометриоидная киста может стать основной причиной бесплодия.
Планировать зачатие с таким диагнозом нельзя – киста подлежит обязательному устранению. Лишь после этого женщина может думать о пополнении семейства. - Поликистоз яичников. Обыкновенно этот диагноз предполагает практически полное бесплодие.
 Органическое нарушение возникает в репродуктивной системе женщины из-за выраженного дисбаланса гормонального фона. По этой причине зачать ребенка с диагнозом поликистоза практически невозможно.
Органическое нарушение возникает в репродуктивной системе женщины из-за выраженного дисбаланса гормонального фона. По этой причине зачать ребенка с диагнозом поликистоза практически невозможно. - Фолликулярная киста. Как мы отмечали выше, забеременеть при наличии подобного рода кист чаще всего можно. Кроме того, врачи весьма редко настаивают на их лечении – чаще всего фолликулярные кисты проходят самостоятельно и не требуют какого-либо вмешательства. Можно сказать, что это самые безобидные кисты яичника из всех возможных. Кроме того, они очень быстро исчезают при наступлении беременности, рассасываясь самостоятельно.
- Киста желтого тела, как и фолликулярное новообразование, крайне редко подлежит какому-либо лечению, тем более – серьезному или оперативному. Лютеиновая киста редко может стать серьезным препятствием для наступления зачатия, особенно, если у вашего гинеколога она не вызывает никаких опасений. В случае, если киста не проходит самостоятельно или начинает увеличиваться, врач может рекомендовать гормональную терапию.

- Дермоидная киста представляет собой скопление клеток кожи или даже волос, причем встречается она с рождения. Забеременеть с такой патологией сложно, а потому перед планированием беременности дермоидную кисту необходимо удалить оперативным путем.
Как скоро можно забеременеть после лечения или удаления кисты яичника
При функциональной кисте яичника зачатие может наступить очень скоро. Даже если новообразование не рассосалось самостоятельно, и специалист рекомендовал провести гормональную терапию, в течение ближайших месяцев после лечения можно уже планировать наступление беременности.
После удаления органических кистом оперативным путем, планировать зачатие можно не ранее, чем это позволит лечащий врач. Организму женщины требуется немало сил на то, чтобы восстановить все свои функции после перенесенной операции, в том числе – наладить репродуктивную систему.
Кроме того, какое-то время после удаления кисты специалист будет наблюдать пациентку, чтобы исключить риск повторения проблемы.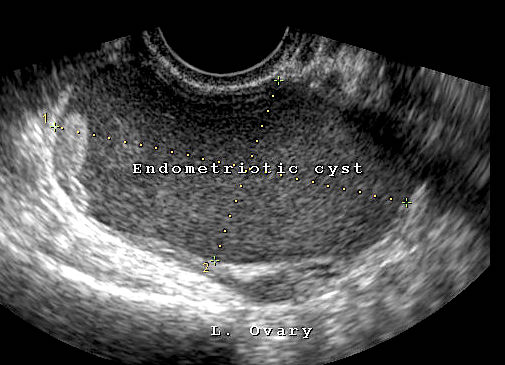 А еще нередко после операции по удалению кисты яичника женщине требуется достаточно длительная гормональная терапия, чтобы наладить здоровье половой функции. Все это означает, что сразу завести малыша не получится.
А еще нередко после операции по удалению кисты яичника женщине требуется достаточно длительная гормональная терапия, чтобы наладить здоровье половой функции. Все это означает, что сразу завести малыша не получится.
В то же время, чаще всего киста – всего лишь второстепенное явление и симптом другого нарушения в организме – гормональной дисфункции. Вот почему не всегда удаление кисты яичника позволяет избавиться от диагноза бесплодия. В любом случае перед тем, как планировать беременность после лечения кисты, необходимо проконсультироваться со своим врачом.
Можно ли при кисте яичника заниматься любовью
Большинство специалистов сходятся во мнении, что регулярные занятия сексом положительно воздействуют как на нервную систему женщины, так и на ее физическое самочувствие. Поэтому категорического запрета на половую жизнь при наличии касты яичника нет. Однако все же врачи советуют проявлять осторожность в процессе полового акта и прислушиваться к своим ощущениям.
Если киста функциональная или небольшая, она не растет или же вы уже находитесь в процессе ее лечения, то сексуальная жизнь может остаться на прежнем уровне. В то же время, существуют некоторые противопоказания для занятий любовью при наличии кист яичника.
В то же время, существуют некоторые противопоказания для занятий любовью при наличии кист яичника.
Когда нельзя заниматься сексом при кисте яичника
- Если у вас было диагностировано новообразование размером более 9-10 сантиметров, то специалист может посоветовать прекратить половую жизнь.
- Стремительно растущая и увеличивающаяся в размерах киста яичника так же может стать знаком того, что занятия любовью стоит отложить до лучших времен, когда болезнь останется позади.
- Если в процессе половых сношений вы ощущаете боль внизу живота или в области пораженного кистой яичника, необходимо немедленно прекратить половой акт.
- Неестественные выделения из влагалища после или во время секса должны насторожить вас. Стоит как можно скорее показаться врачу и прекратить половую жизнь до его очной консультации.
- Кровянистые выделения из половых путей во время секса или после полового акта, особенно, если они сопровождаются и тянущими или острыми болями – это знак того, что вам не только стоит прекратить половую жизнь, но и лучше поспешить с визитом к своему врачу.

Иногда в ходе гормональных нарушений и появления новообразований снижается не только шанс забеременеть, но и получать удовольствие от занятий любовью. Если область влагалища стала чувствительной, вы ощущаете дискомфорт во время секса, то лучше не заниматься любовью до тех пор, пока киста яичника не будет вылечена.
Мирена инструкция по применению: показания, противопоказания, побочное действие – описание Mirena внутриматочная терапевтическая система 20 мкг/24 ч: 1 шт. (440)
До установки ВМС Мирена® следует исключить патологические процессы в эндометрии, поскольку в первые месяцы его применения часто отмечаются нерегулярные кровотечения/»мажущие» кровянистые выделения. Также следует исключить патологические процессы в эндометрии при возникновении кровотечений после начала ЗГТ эстрогенами у женщины, которая продолжает применять ВМС Мирена®, ранее установленную для контрацепции. Соответствующие диагностические меры необходимо принять также, когда нерегулярные кровотечения развиваются во время длительного лечения..jpg)
ВМС Мирена® не применяется для посткоитальной контрацепции.
ВМС Мирена® следует с осторожностью использовать у женщин с врожденными или приобретенными клапанными пороками сердца, имея в виду риск септического эндокардита.
Левоноргестрел в низких дозах может влиять на толерантность к глюкозе, в связи с чем ее концентрацию в плазме крови следует регулярно контролировать у женщин с сахарным диабетом, применяющих ВМС Мирена®. Как правило, коррекции дозы гипогликемических препаратов не требуется.
Некоторые проявления полипоза или рака эндометрия могут маскироваться нерегулярными кровотечениями. В таких случаях необходимо дополнительное обследование для уточнения диагноза.
ВМС Мирена® не следует рассматривать как метод первого выбора в постменопаузном периоде у женщин с выраженной атрофией матки.
Имеющиеся данные свидетельствуют о том, что применение ВМС Мирена® не увеличивает риск развития рака молочной железы у женщин в постменопаузном периоде в возрасте до 50 лет. В связи с ограниченными данными, полученными в ходе исследования ВМС Мирена® по показанию «профилактика гиперплазии эндометрия при проведении ЗГТ эстрогенами», риск возникновения рака молочной железы при применении ВМС Мирена® по данному показанию не может быть подтвержден или опровергнут.
В связи с ограниченными данными, полученными в ходе исследования ВМС Мирена® по показанию «профилактика гиперплазии эндометрия при проведении ЗГТ эстрогенами», риск возникновения рака молочной железы при применении ВМС Мирена® по данному показанию не может быть подтвержден или опровергнут.
Олиго- и аменорея
Олиго- и аменорея у женщин фертильного возраста развивается постепенно, примерно в 57% и 16% случаев к концу первого года применения ВМС Мирена® соответственно. Если менструации отсутствуют в течение 6 недель после начала последней менструации, следует исключить беременность. Повторные тесты на беременность при аменорее не обязательны, если отсутствуют другие признаки беременности.
Когда ВМС Мирена® применяют в комбинации с ЗГТ эстрогенами в непрерывном режиме, у большинства женщин постепенно развивается аменорея в течение первого года.
Воспалительные заболевания органов малого таза (ВЗОМТ)
Трубка-проводник помогает защитить ВМС Мирена® от инфицирования во время установки, а устройство для введения ВМС Мирена® специально сконструировано так, чтобы свести к минимуму риск инфекции.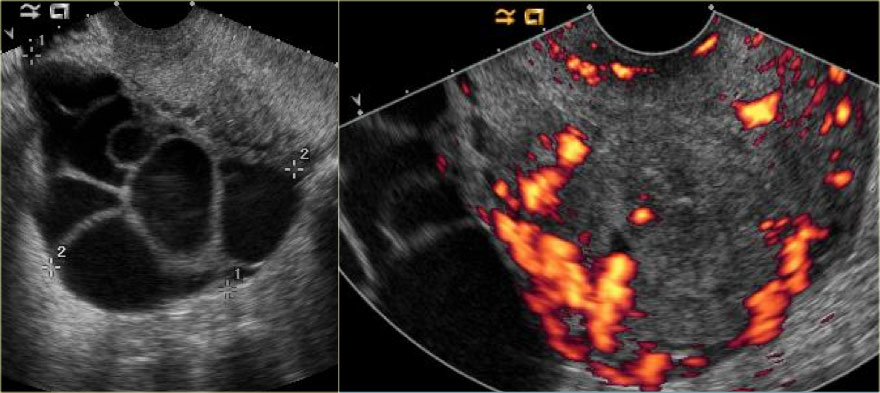 ВЗОМТ у женщин, применяющих внутриматочную контрацепцию, часто обусловлены инфекциями, передающимися половым путем. Установлено, что наличие нескольких половых партнеров у женщины или нескольких половых партнеров у партнера женщины является фактором риска ВЗОМТ. ВЗОМТ могут иметь серьезные последствия: они способны нарушать репродуктивную функцию и повышать риск эктопической беременности.
ВЗОМТ у женщин, применяющих внутриматочную контрацепцию, часто обусловлены инфекциями, передающимися половым путем. Установлено, что наличие нескольких половых партнеров у женщины или нескольких половых партнеров у партнера женщины является фактором риска ВЗОМТ. ВЗОМТ могут иметь серьезные последствия: они способны нарушать репродуктивную функцию и повышать риск эктопической беременности.
Как и при других гинекологических или хирургических процедурах, тяжелая инфекция или сепсис (включая стрептококковый сепсис группы А) может развиваться после установки ВМС, хотя это случается крайне редко.
При рецидивирующем эндометрите или ВЗОМТ, а также при тяжелых или острых инфекциях, резистентных к лечению в течение нескольких дней, ВМС Мирена® следует удалить. Если у женщины появилась постоянная боль в нижней части живота, озноб, лихорадка, боль, связанная с половым актом (диспареуния), длительные или обильные кровянистые выделения/кровотечение из влагалища, изменение характера выделений из влагалища, следует немедленно проконсультироваться с врачом. Сильная боль или повышение температуры, которые появляются в скором времени после установки ВМС, могут свидетельствовать о наличии тяжелой инфекции, которую необходимо лечить незамедлительно. Даже в случаях, когда лишь отдельные симптомы указывают на возможность инфекции, показаны бактериологическое исследование и мониторинг.
Сильная боль или повышение температуры, которые появляются в скором времени после установки ВМС, могут свидетельствовать о наличии тяжелой инфекции, которую необходимо лечить незамедлительно. Даже в случаях, когда лишь отдельные симптомы указывают на возможность инфекции, показаны бактериологическое исследование и мониторинг.
Экспульсия
Возможные признаки частичной или полной экспульсии любой ВМС — кровотечение и боль. Сокращения мышц матки во время менструаций иногда приводят к смещению ВМС или даже к выталкиванию ее из матки, что приводит к прекращению контрацептивного действия. Частичная экспульсия может уменьшить эффективность ВМС Мирена®. Поскольку ВМС Мирена® уменьшает менструальную кровопотерю, ее увеличение может указывать на экспульсию ВМС. Женщине рекомендуется проверять нити пальцами, например, во время приема душа. Если женщина обнаружила признаки смещения или выпадения ВМС или не нащупала нитей, следует избегать половых актов или применять другие методы контрацепции, а также как можно быстрее обратиться к врачу.
При неправильном положении в полости матки ВМС следует удалить. В это же время может быть установлена новая система.
Необходимо объяснить женщине, как проверять нити ВМС Мирена®.
Перфорация и пенетрация
Перфорация или пенетрация тела или шейки матки ВМС могут происходить в основном во время введения, хотя могут и не обнаруживаться в течение некоторого времени после введения и снижать эффективность ВМС Мирена®. В этих случаях систему следует удалить. При задержке диагностирования перфорации и миграции ВМС могут наблюдаться осложнения, такие как спайки, перитонит, кишечная непроходимость, перфорация кишечника, абсцессы или эрозии смежных внутренних органов.
В крупном проспективном сравнительном неинтервенционном когортном исследовании у женщин, применяющих ВМС (n=61448 женщин) с периодом наблюдения 1 год, частота перфораций составляла 1.3 (95% ДИ: 1.1-1.6) на 1000 введений во всей когорте исследования; 1.4 (95% ДИ: 1. 1-1.8) на 1000 введений в когорте исследований с ВМС Мирена® и 1.1 (95% ДИ: 0.7-1.6) на 1000 введений в когорте исследований с медьсодержащими ВМС.
1-1.8) на 1000 введений в когорте исследований с ВМС Мирена® и 1.1 (95% ДИ: 0.7-1.6) на 1000 введений в когорте исследований с медьсодержащими ВМС.
При продлении периода наблюдения до 5 лет в подгруппе данного исследования (n=39009 женщин, применяющих ВМС Мирена® или медный внутриматочный контрацептив) частота перфорации, обнаруженной в разное время в течение всего 5-летнего периода, составила 2.0 (95% ДИ: 1.6-2.5) на 1000 введений.
Исследование продемонстрировало, что как грудное вскармливание на момент введения, так и введение до 36 недель после родов были ассоциированы с увеличенным риском перфорации (см. таблицу 3). Эти факторы риска были подтверждены в подгруппе с 5-летним периодом наблюдения. Оба фактора риска не зависели от типа применяемой ВМС.
Таблица 3. Частота перфораций на 1000 введений для всей когорты исследования с периодом наблюдения 1 год, стратифицированное по грудному вскармливанию и времени после родов при введении (рожавшие женщины)
| Грудное вскармливание на момент введения | Нет грудного вскармливания на момент введения | |
| Введение через ≤36 недель после родов | 5. 6 (95% ДИ: 3.9-7.9, n=6047 введений) 6 (95% ДИ: 3.9-7.9, n=6047 введений) |
1.7 (95% ДИ: 0.8-3.1, n=5927 введений) |
| Введение через >36 недель после родов | 1.6 (95% ДИ: 0.0-9.1, n=608 введений) | 0.7 (95% ДИ: 0.5-1.1, n=41910 введений) |
Повышенный риск перфорации при введении ВМС существует у женщин с фиксированным неправильным положением матки (ретроверсией и ретрофлексией).
Эктопическая беременность
Женщины с эктопической (внематочной) беременностью в анамнезе, перенесшие операции на маточных трубах или инфекцию органов малого таза подвержены более высокому риску эктопической беременности. Возможность эктопической беременности следует учитывать в случае боли внизу живота, особенно если она сочетается с прекращением менструаций, или когда у женщины с аменореей начинается кровотечение. Частота эктопической беременности в клинических исследованиях при применении ВМС Мирена® составляла примерно 0. 1% в год. В крупном проспективном сравнительном неинтервенционном когортном исследовании с периодом наблюдения 1 год частота эктопической беременности при применении ВМС Мирена® составляла 0.02%. Абсолютный риск эктопической беременности у женщин, применяющих ВМС Мирена®, является низким. Однако если у женщины с установленной ВМС Мирена® наступает беременность, относительная вероятность эктопической беременности выше.
1% в год. В крупном проспективном сравнительном неинтервенционном когортном исследовании с периодом наблюдения 1 год частота эктопической беременности при применении ВМС Мирена® составляла 0.02%. Абсолютный риск эктопической беременности у женщин, применяющих ВМС Мирена®, является низким. Однако если у женщины с установленной ВМС Мирена® наступает беременность, относительная вероятность эктопической беременности выше.
Потеря нитей
Если при гинекологическом исследовании нити для удаления ВМС не удается обнаружить в области шейки матки, необходимо исключить беременность. Нити могут быть втянуты в полость матки или канал шейки матки и становиться вновь видимыми после очередной менструации. Если беременность исключена, месторасположение нитей обычно удается определить с помощью осторожного зондирования соответствующим инструментом. Если обнаружить нити не удается, возможна перфорация стенки матки или экспульсия ВМС из полости матки. Чтобы определить правильность расположения системы, можно провести УЗИ.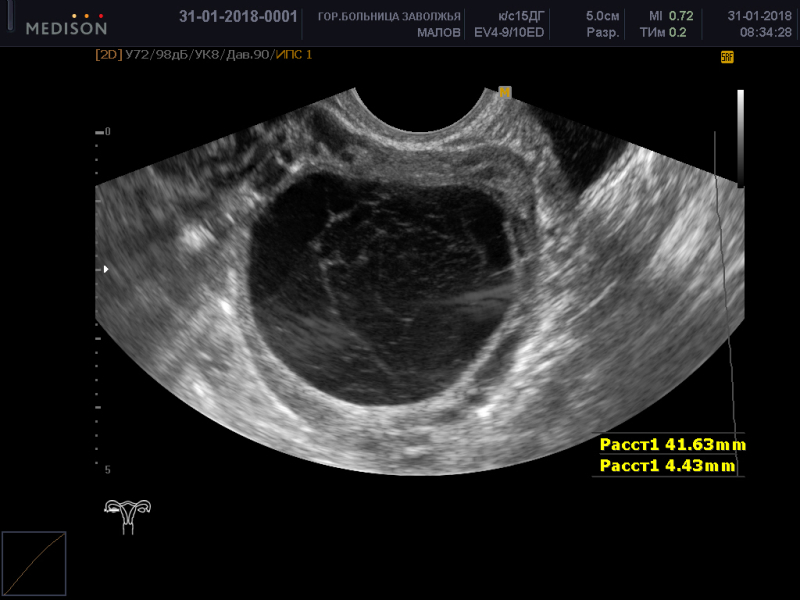 В случае его недоступности или безуспешности для определения локализации ВМС Мирена® проводят рентгенологическое исследование.
В случае его недоступности или безуспешности для определения локализации ВМС Мирена® проводят рентгенологическое исследование.
Кисты яичников
Поскольку контрацептивный эффект ВМС Мирена® обусловлен, главным образом, ее местным действием, у женщин фертильного возраста обычно наблюдаются овуляторные циклы с разрывом фолликулов. Иногда атрезия фолликулов задерживается, и их развитие может продолжаться. Такие увеличенные фолликулы клинически невозможно отличить от кист яичника. О кистах яичников в качестве побочной реакции сообщалось приблизительно у 7% женщин, применявших ВМС Мирена®. В большинстве случаев эти фолликулы не вызывают никаких симптомов, хотя иногда они сопровождаются болью внизу живота или болью при половом акте.
Как правило, кисты яичников исчезают самостоятельно на протяжении двух-трех месяцев наблюдения. Если этого не произошло, рекомендуется продолжать наблюдение с помощью УЗИ, а также проведение лечебных и диагностических мероприятий. В редких случаях приходится прибегать к хирургическому вмешательству.
В редких случаях приходится прибегать к хирургическому вмешательству.
Применение ВМС Мирена® в комбинации с ЗГТ эстрогенами
При применении ВМС Мирена® в комбинации с эстрогенами необходимо дополнительно учитывать информацию, указанную в инструкции по применению соответствующего эстрогена.
Вспомогательные вещества, содержащиеся в ВМС Мирена®
Т-образная основа ВМС Мирена® содержит бария сульфат, который становится видимым при рентгенологическом исследовании.
Необходимо иметь в виду, что ВМС Мирена® не предохраняет от ВИЧ-инфекции и других заболеваний, передающихся половым путем.
Влияние на способность к управлению транспортными средствами и механизмами
Не наблюдалось.
Дополнительная информация для пациенток
Регулярные осмотры
Врач должен обследовать Вас через 4-12 недель после установки ВМС, в дальнейшем необходимы регулярные врачебные осмотры не реже одного раза в год.
Проконсультируйтесь с врачом как можно скорее, если:
- Вы перестали ощущать нити во влагалище.
- Вы можете нащупать нижний конец системы.
- Вы предполагаете, что беременны.
- Вы ощущаете постоянную боль в животе, лихорадку или отмечаете изменение обычного характера выделений из влагалища.
- Вы или ваш партнер ощущаете боль во время полового акта.
- Вы отметили внезапные изменения менструального цикла (например, если у Вас менструации были скудными или отсутствовали, а затем появилось постоянное кровотечение или боль, либо менструации стали чрезмерно обильными).
- У Вас появились другие клинические проявления, например, головная боль типа мигрени или сильная повторяющаяся головная боль, внезапные нарушения зрения, желтуха, повышение артериального давления или любые другие заболевания и состояния, перечисленные в разделе «Противопоказания» и «С осторожностью».
Что делать, если Вы планируете беременность или хотите удалить ВМС Мирена® по другим соображениям
Ваш врач может с легкостью удалить ВМС в любое время, после чего беременность становится возможной. Обычно удаление проходит безболезненно. После удаления ВМС Мирена® репродуктивная функция восстанавливается.
Обычно удаление проходит безболезненно. После удаления ВМС Мирена® репродуктивная функция восстанавливается.
Когда беременность нежелательна, ВМС Мирена® должен быть удален не позднее 7 дня менструального цикла (при ежемесячном цикле). Если ВМС Мирена® будет удалена позднее седьмого дня цикла, следует пользоваться барьерными методами контрацепции (например, презервативом) в течение не менее 7 дней до его удаления. Если при применении ВМС Мирена® наблюдаются нерегулярные менструации или же менструации отсутствуют, за 7 дней до удаления ВМС следует начать применять барьерные методы контрацепции и продолжать их применение до тех пор, пока менструации не возобновятся. Можно также установить новую ВМС сразу же после удаления предыдущей; в этом случае никаких дополнительных мер предохранения от беременности не требуется.
Как долго можно использовать ВМС Мирена®
ВМС Мирена® обеспечивает защиту от беременности в течение 5 лет, после чего ее следует удалить. Новая ВМС Мирена® может быть установлена сразу же после удаления предыдущей.
Новая ВМС Мирена® может быть установлена сразу же после удаления предыдущей.
Восстановление способности к зачатию (Можно ли забеременеть после прекращения применения ВМС Мирена®)
Да, можно. После того, как ВМС Мирена® будет удалена, она перестает оказывать влияние на Вашу нормальную репродуктивную функцию. Беременность может наступить в течение первого менструального цикла после удаления ВМС Мирена®.
Влияние на менструальный цикл (Может ли ВМС Мирена® повлиять на Ваш менструальный цикл)
ВМС Мирена® влияет на менструальный цикл. Под ее действием менструации могут измениться и приобрести характер «мажущих» выделений, стать более продолжительными или менее продолжительными, протекать с более обильными или более скудными, чем обычно, кровотечениями, или вообще прекратиться.
В первые 3-6 месяцев после установки ВМС Мирена® у многих женщин наблюдаются, помимо их обычных менструаций, частые кровянистые «мажущие» выделения или скудные кровотечения. В некоторых случаях в этот период отмечаются очень обильные или длительные кровотечения. Если Вы обнаружили у себя указанные симптомы, особенно если они не исчезают, сообщите об этом своему врачу.
В некоторых случаях в этот период отмечаются очень обильные или длительные кровотечения. Если Вы обнаружили у себя указанные симптомы, особенно если они не исчезают, сообщите об этом своему врачу.
Наиболее вероятно, что при применении ВМС Мирена® с каждым месяцем число дней кровотечения и количество теряемой крови будет постепенно уменьшаться. Некоторые женщины со временем обнаруживают, что менструации у них полностью прекратились. Поскольку количество крови, теряемой с менструациями, при применении ВМС Мирена® обычно уменьшается, у большинства женщин наблюдается повышение содержания гемоглобина в крови.
После удаления системы менструальный цикл нормализуется.
Отсутствие менструаций (Нормально ли не иметь менструаций)
Да, если Вы применяете ВМС Мирена®. Если после установки ВМС Мирена® Вы отметили исчезновение менструаций, это связано с влиянием гормона на слизистую оболочку матки. Ежемесячного утолщения слизистой оболочки не происходит, следовательно, не происходит отторжение ее во время менструации. Это не обязательно означает, что Вы достигли менопаузы или что Вы беременны. Концентрация в плазме крови Ваших собственных гормонов остается нормальной.
Это не обязательно означает, что Вы достигли менопаузы или что Вы беременны. Концентрация в плазме крови Ваших собственных гормонов остается нормальной.
Фактически отсутствие менструаций может быть большим преимуществом для комфорта женщины.
Как Вы можете узнать, что беременны
Беременность у женщин, использующих ВМС Мирена®, даже если у них отсутствуют менструации, маловероятна.
Если у Вас нет менструаций в течение 6 недель и Вы обеспокоены этим, проведите тест на беременность. В случае отрицательного результата проводить дополнительные пробы нет необходимости, если у Вас нет других признаков беременности, например тошноты, утомляемости или болезненности молочных желез.
Может ли ВМС Мирена® вызывать боль или дискомфорт
Некоторые женщины испытывают боль (напоминающую менструальные боли) в первые 2-3 недели после установки ВМС. Если Вы ощущаете сильную боль или если боль продолжается более 3 недель после установки системы, обратитесь к своему врачу или в лечебное учреждение, где Вам устанавливали ВМС Мирена®.
Влияет ли ВМС Мирена® на половые акты
Ни Вы, ни Ваш партнер не должны ощущать ВМС во время полового акта. В противном случае половых актов следует избегать до тех пор, пока Ваш врач не убедится, что система находится в правильном положении.
Какое время должно пройти между установкой ВМС Мирена® и половым актом
Лучше всего, чтобы дать Вашему организму отдохнуть, воздерживаться от половых актов в течение 24 ч после введения в матку ВМС Мирена®. Однако противозачаточным действием ВМС Мирена® обладает с момента установки.
Можно ли использовать тампоны или менструальные чаши
Рекомендуется применять гигиенические прокладки. Если же Вы применяете тампоны или менструальные чаши, менять их следует очень осторожно, чтобы не вытащить нити ВМС Мирена®. Если Вы полагаете, что могли вытащить нити ВМС Мирена® (см. раздел «Проконсультируйтесь с врачом как можно скорее, если» для выявления возможных признаков), избегайте половых контактов или используйте барьерные методы контрацепции (такие как презервативы) и обратитесь к врачу.
раздел «Проконсультируйтесь с врачом как можно скорее, если» для выявления возможных признаков), избегайте половых контактов или используйте барьерные методы контрацепции (такие как презервативы) и обратитесь к врачу.
Что случится, если ВМС Мирена® самопроизвольно выйдет из полости матки
Очень редко во время менструаций может произойти экспульсия ВМС из полости матки. Необычное увеличение кровопотери при менструальном кровотечении может означать, что ВМС Мирена® выпала через влагалище. Возможна также частичная экспульсия ВМС из полости матки во влагалище (Вы и Ваш партнер могут заметить это во время полового акта). При полном или частичном выходе ВМС Мирена® из матки ее противозачаточное действие немедленно прекращается.
По каким признакам можно судить, что ВМС Мирена® находится на месте
Вы можете сами проверить, находятся ли на месте нити ВМС Мирена®, после того как у Вас закончилась менструация. После окончания менструации осторожно введите палец во влагалище и нащупайте нити в его конце, недалеко от входа в матку (шейка матки).
После окончания менструации осторожно введите палец во влагалище и нащупайте нити в его конце, недалеко от входа в матку (шейка матки).
Не следует тянуть нити, т.к. Вы можете случайно вытащить ВМС Мирена® из матки. Если Вам не удается нащупать нити, обратитесь к врачу.
Лечение эндометриоза матки и яичников, выявление причин и симптомов в Приморском районе СПб
Эндометриоз – является гормонозависимым заболеванием, при котором происходит разрастание слизистой оболочки матки (эндометрия) на тех внутренних органах, где в норме их не должно быть.
ЛЕЧЕНИЕ ЭНДОМЕТРИОЗА ДОСТУПНО В ФИЛИАЛАХ:
Лечение эндометриоза в Приморском районе
Адрес: г. Санкт-Петербург, Приморский район, ул. Репищева, 13
Лечение эндометриоза в Петроградском районе
Адрес: г. Санкт-Петербург, Петроградский район, ул. Ленина, 5
Ленина, 5
Лечение эндометриоза во Всеволожске
Адрес: г. Всеволожск, Октябрьский пр-т, 96 А
Причины возникновения эндометриоза матки
Внутренняя поверхность стенки матки у здоровых женщин выстлана слизистой оболочкой. Под влиянием женского полового гормона эстрогена в первой половине менструального цикла происходит интенсивный рост клеток слизистой оболочки матки (гиперплазия). В период менструации уровень эстрогена в крови женщины падает, и клетки слизистой оболочки матки начинают разрушаться. Это разрушение клеток сопровождается менструальным кровотечением.
При эндометриозе матки похожие участки тканей, подобные слизистой оболочке матки, появляются на других органах: на яичниках, в маточных трубах, на мочевом пузыре и других органах. Под действием эстрогена эти клетки растут и разрушаются при снижении уровня гормона. Разрушение очагов эндометриоза ведёт к образованию кист (пузырей), заполненных кровью. Кисты разрываются, а кровь выходит в брюшную полость. При разрыве эндометриозных кист возникают острые боли в животе.
Что способствует возникновению эндометриоза?
- Ретроградная менструация
- Гормональные нарушения
- Генетическая предрасположенность к эндометриозу
- Нарушение иммунитета
- Воспалительные заболевания половых органов
- Травмы матки в результате абортов
- Воздействие ионизирующего излучения
- Воздействие химических веществ
- Внутриматочные спирали
Виды эндометриоза
Эндометриоз различают по расположению очагов воспаления:
- Генитальный эндометриоз (93 % случаев)
- Внутренний генитальный (возникновение очага на теле матки, эндометриоз шейки матки (цервикального канала), части маточных труб)
- Наружный генитальный эндометриоз (эндометриоз яичников, маточных труб, наружных половых органов)
- Экстрагенитальный (7% случаев)
Симптомы и лечение эндометриоза
Симптомы эндометриоза очень разнообразны (от отсутствия проявлений до острых болей в животе) и зависят от формы, степени эндометриоза и сопутствующих заболеваний. Наблюдаются:
- Боли во время полового акта (эндометриоз влагалища)
- Частое и болезненное мочеиспускание (эндометриоз передней стенки влагалища)
- Кровохарканье, возникающие во время менструации (эндометриоз лёгких)
- Нерегулярность менструаций, обильность, сильные болевые ощущения (при эндометриозе матки)
- Пред- и постменструальное кровомазание (эндометриоз влагалищной части шейки матки)
- Бесплодие (эндометриоз маточных труб)
- Интенсивные боли, тошнота, рвота и обмороки могут говорить о эндометриозе яичников.
Эндометриоз и беременность
При наличии эндометриоза значительно снижается возможность возникновения беременности. И даже если зачатие произошло, необходимо наблюдение врачей, так как высока вероятность выкидыша.
Показано, что при эндометриозе, даже при наличии регулярных менструаций, не происходит настоящей овуляции. Поэтому беременность и эндометриоз могут быть не совместимы.
Отметим, что вероятность забеременеть после лечения эндометриоза составляет 15-56%.
Диагностика эндометриоза включает:
- Анализ жалоб на боли, регулярность, обильность и болезненность месячных
- Влагалищное обследование
- УЗИ-диагностика (органов малого таза), инструментальные методы обследования.
- Биопсия и гистологическое исследование
Как лечить эндометриоз?
Основными методом является медикаментозное лечение эндометриоза (гормональное, лечение, направленное на уменьшение болевого синдрома, противовоспалительное). При эндометриозе может быть назначен препарат Визанна, который содержит вещества, тормозящие рост эндометрия. Это узконаправленный препарат, использующийся только для лечения эндометриоза.
Так же могут быть назначены физиотерапевтические процедуры (электрофорез, влагалищные орошения)
При отсутствии эффекта медикаментозного лечения, применяют методы оперативного вмешательства.
Профилактика эндометриоза включает:
- Наблюдение при сильно болезненных месячных
- Наблюдение женщин после абортов и хирургических вмешательств на матке, использовании внутриматочных средств контрацепции, нарушении обмена веществ, в возрасте от 30 до 45 лет
- Лечение воспалительных заболеваний половых органов
- Анализы на гормоны
В нашем центре Вы можете пройти квалифицированное обследование с помощью современного оборудования, сдать необходимые анализы и получить советы и рекомендации опытных специалистов.
Прием ведут врачи:
Выберите филиал“Династия” на Новочеркасском пр-те, Красногвардейский район“Династия” на Ленина, Петроградский район“Династия” на Репищева, Приморский район“Династия” во ВсеволожскеВыездная служба
Стоимость лечения эндометриоза:
| Наименование услуг | Цена в рублях | |
| Санкт-Петербург | Всеволожск | |
| Первичный прием акушера-гинеколога 1 ступени | 1850 | 1500 |
| Повторный прием акушера-гинеколога 1 ступени | 1650 | 1300 |
| Первичный прием акушера-гинеколога 2 ступени | 2100 | — |
| Повторный прием акушера-гинеколога 2 ступени | 1900 | — |
| МАНИПУЛЯЦИИ | ||
| Введение акушерского пессария | 1500 | 1500 |
| Введение внутриматочной спирали (ВМС) | 2500 | 2500 |
| Введение внутриматочной спирали «Мирена» | 4000 | 4000 |
| Введение имплантируемого контрацепива «ИМПЛАНОН» (без стоимости контрацептива) | 2500 | 2100 |
| Видеокольпоскопия | 1700 | 1700 |
| Забор мазков (гинекологический) | 400 | 400 |
| Инструментальное удаление внутриматочной спирали (ВМС) | 2500 | 2100 |
| Интравагинальное введение свечей (без стоимости медикаментов), 1 процедура | 500 | 500 |
| Лечебная обработка влагалища | 700 | 700 |
| Медикаментозное прерывание беременности | 8000 | — |
| Местная обработка наружных половых органов | 700 | 700 |
| Удаление акушерского пессария | 1000 | 1000 |
| Удаление внутриматочной спирали (ВМС) | 1500 | 1500 |
| Удаление внутриматочной спирали «Мирена» | 3000 | 3000 |
| Удаление имплантируемого контрацепива «ИМПЛАНОН» | 2500 | 2300 |
| Удаление инородного тела из влагалища | 1800 | 1800 |
| Штрих-биопсия эндометрия (пайпель-диагностика) | 1500 | 1200 |
| PRP-терапия | — | 3500 |
| УЛЬТРАЗВУКОВАЯ И ФУНКЦИОНАЛЬНАЯ ДИАГНОСТИКА | ||
| УЗИ органов малого таза (одним датчиком) | 1600 | 1300 |
| УЗИ органов малого таза (двумя датчиками) | 1900 | 1500 |
| КТГ (кардиотокография плода) | 1800 | — |
| КТГ (многоплодная беременность) | 2300 | — |
| Фолликулометрия (1 исследование) | 1400 | 1400 |
| Фолликулометрия (4 исследования) | 3900 | 3900 |
| ЛАЗЕРНАЯ ХИРУРГИЯ | ||
| Биопсия шейки матки + гистология | 5000 | 4000 |
| Единичная киста шейки матки | 1500 | 1500 |
| Единичные папилломы и кондиломы стенок влагалища | 3000 | 3000 |
| Распространенный кондиломатоз, папилломатоз | от 6000 | от 6000 |
| Удаление единичных кондилом, папиллом вульвы, шейки матки (за 1 ед.) | 600 | 600 |
| Эктопия (эрозия) шейки матки (менее 2 см) | 6000 | 4000 |
| Эктопия (эрозия) шейки матки (более 2 см) | 9000 | 9000 |
| Эндометриоз шейки матки (единичный очаг) | 1000 | 1000 |
| РАДИОХИРУРГИЯ | ||
| Биопсия шейки матки радионожом | 2500 | 2000 |
| Лечение лейкоплакии и крауроза вульвы с помощью радиохирургического ножа | 5300 | 5100 |
| Лечение патологии шейки матки с помощью радиохирургического ножа до 1 см | 5000 | 3700 |
| Лечение патологии шейки матки с помощью радиохирургического ножа до 2 см | 6500 | 6000 |
| Удаление полипов шейки матки с помощью радиохирургического ножа | 4000 | 2500 |
| Фульгурация кист, эндометриоидных очагов с помощью радиохирургического ножа | 3500 | 2200 |
| Электрокоагуляция кондилом на коже в области промежности радионожом (за 1 ед.) | 800 | 800 |
| Электрокоагуляция кондилом, папиллом вульвы радионожом | 1400 | 1400 |
| Электрокоагуляция кондилом, папиллом влагалища радионожом | от 3200 | от 3200 |
| ОПЕРАЦИИ | ||
| Интимная контурная пластика | — | 26000 |
| Хирургическая дефлорация | 8000 | 8000 |
ЗАПИСЬ НА ЛЕЧЕНИЕ ЭНДОМЕТРИОЗА
Ваша заявка отправлена
Менеджер свяжется с вами для уточнения деталей
Мы ценим ваше обращение в наш медицинский центр «Династия»
Могут ли кисты яичников повлиять на вашу способность забеременеть
Существует два типа кист яичников. Вот все, что вам нужно знать о них из признаков, лечения и того, следует ли вам беспокоиться, если они вызовут бесплодие.
Кисты яичников представляют собой просто заполненные жидкостью мешочки на яичниках или внутри них. Хотя они могут не упоминаться в разговоре, на самом деле они очень распространены — многие, если не большинство женщин, в какой-то момент своей жизни столкнутся с кистой.Но не все кисты яичников одинаковы: некоторые безвредны, другие могут повлиять на вашу способность забеременеть . Вот что вам нужно знать.
Функциональные кисты
Как миома матки может нанести ущерб вашему здоровью «Функциональные кисты являются наиболее распространенным типом, и они образуются во время нормального менструального цикла», — говорит Даниэль Деррингтон, руководитель службы семейной медицины в больнице Св. Иосифа в Гамильтоне, Онтарио.Каждый месяц в вашем теле вырастает кистоподобная структура, называемая фолликулом, в котором развивается яйцеклетка. Когда яйцеклетка выходит, фолликул должен разрушиться сам по себе, но иногда он продолжает расти и наполняться жидкостью, образуя функциональную кисту. Эти кисты обычно безвредны, редко вызывают симптомы и должны исчезнуть сами по себе в течение нескольких менструальных циклов. Однако они могут способствовать бесплодию , если вырастают очень большими.
Симптоматические кисты
Существуют три других типа кист, которые не связаны с менструальным циклом и чаще вызывают боль или другие неприятные симптомы.Дермоидные кисты могут содержать фрагменты человеческих костей, тканей, волос и даже зубов (это происходит потому, что они развиваются из клеток, образующих яйцеклетки). Звучат пугающе, но обычно безобидны. Между тем цистаденомы представляют собой заполненные жидкостью или слизью мешочки, развивающиеся из ткани яичника. В некоторых случаях они могут быть раковыми, но обычно это не так. И дермоидные кисты, и цистаденомы могут увеличиваться в размерах, иногда смещая положение яичника и вызывая его скручивание — болезненное состояние, известное как перекрут яичника.Наконец, эндометриома — это киста, связанная с эндометриозом. Эти кисты иногда называют «шоколадными кистами» из-за их темного цвета. Они вырастают из ткани эндометрия снаружи матки и могут прикрепляться к окружающим областям и органам, что может быть чрезвычайно болезненным.
Постановка диагноза
Итак, каковы явные признаки того, что у вас киста и вам следует обратиться к врачу? Тазовая боль, которая может иррадиировать в поясницу и бедра, давление на кишечник (иногда сильное и особенно во время дефекации), учащенное мочеиспускание (вызванное давлением на мочевой пузырь), тошнота или рвота, болезненность молочных желез и боль во время полового акта. все симптомы кисты.Если какой-либо из симптомов становится серьезным, особенно боль в животе или тазу, потенциально с лихорадкой или рвотой, вам следует обратиться в отделение неотложной помощи. Эти симптомы могут указывать на внематочную беременность (эмбрион имплантирован в фаллопиевы трубы), перекрут яичника или разрыв кисты.
Чтобы диагностировать кисту, вам нужно пройти серию тестов, включая УЗИ и анализ крови. «УЗИ является относительно простым методом визуализации и обычно может подтвердить диагноз», — говорит Деррингтон. «У небольшого числа пациентов, у которых УЗИ не дает достаточно информации, МРТ обычно является следующим шагом.
Кисты и фертильность
Влияние кисты на ваше здоровье в долгосрочной перспективе и вашу способность забеременеть зависит от многих факторов, включая тип и размер кисты, ваш возраст и общую фертильность. «Функциональные кисты обычно не влияют на фертильность, если только они не очень большие», — говорит Деррингтон, отмечая, что женщины с синдромом поликистозных яичников также могут испытывать проблемы с фертильностью. Эндометриомы также могут повлиять на вашу способность к зачатию (они могут исказить анатомию вашего таза и вызвать воспаление и рубцевание), и вам может потребоваться лечение — обычно лапароскопическая операция, если вы пытаетесь забеременеть, чтобы сохранить как можно больше ваших матки и яичников, насколько это возможно.Дермоидные кисты и цистаденомы не связаны с бесплодием.
Лечение кист яичников
Наилучшее лечение зависит от типа и размера кисты, но варианты лечения включают тщательное наблюдение, противозачаточные таблетки для замедления роста или хирургическое вмешательство. Если киста особенно велика, выглядит подозрительно на изображениях или не поддается лечению, возможно, ее необходимо удалить. В крайних случаях врач может порекомендовать удалить весь яичник или, если киста злокачественная, удалить матку, яичники и фаллопиевы трубы.
Подробнее:
Проблемы с беременностью? Это может быть СПКЯ
Как миома матки может нанести ущерб вашему здоровью
Подробнее о беременности
//
Американский журнал рентгенологии Том. 191, № 2 (AJR)
| Введение | Выбирать К началу страницыРЕФЕРАТВведение <<Техника Имитация масс придатков Ненеопластическая опухоль придатков...Неопластические новообразования придатков ЗаключениеСсылкиCITING ARTICLES |
|---|
Патологическое образование придатков обнаруживается в 1–2% беременностей [1] (по определению, физиологическая киста желтого тела на ранних сроках беременности исключена). Относительная частота встречающихся более распространенных диагнозов иллюстрируется сонографической серией 131 придаточного образования, наблюдаемого после 12 недель беременности, из которых 38% были функциональными кистами; 32% — дермоидные кисты; 12% — доброкачественные кистозные опухоли; и 11% — эндометриомы [1].
Злокачественными являются только 1–3% образований придатков, но даже доброкачественные образования могут вызывать симптомы или акушерские осложнения. Сонография является основным методом обнаружения и оценки, но результаты могут быть неспецифическими, и тогда МРТ может помочь в характеристике [2]. Использование МРТ во время беременности расширилось из-за улучшения быстрых последовательностей задержки дыхания и потому, что более качественная визуализация помогает избежать потенциальных опасностей хирургического вмешательства во время беременности. Это иллюстрированное эссе направлено на предоставление практического обзора дополнительных преимуществ МРТ в оценке образований придатков во время беременности и состоит из описания техники МРТ во время беременности, сопровождаемого обзором результатов МРТ этих образований, классифицированных как имитирующие, неопухолевые и неопухолевые. неопластический.
| Техника | Выбирать К началу страницыРЕФЕРАТВведениеТехника <<Имитация новообразований придатков Неопухолевое образование придатков...Опухолевые образования придатков ЗаключениеСсылкиССЫЛКИ НА СТАТЬИ |
|---|
Необходимо выполнить стандартный скрининг безопасности МРТ. Пациентка должна голодать в течение 4 часов, чтобы уменьшить артефакты перистальтики кишечника и предотвратить движения плода после приема пищи, и должна опорожнить мочевой пузырь непосредственно перед сканированием.Письменное согласие не является обязательным, хотя, возможно, рекомендуется объяснить пациентке незначительный характер рисков, связанных с МРТ во время беременности [3], и документировать это обсуждение либо в карте, либо в рентгенологическом отчете. Катушка на поверхности таза улучшит качество изображения, но от нее можно отказаться, если отверстие сканера не подходит для пациента и катушки. Большинство беременных можно сканировать в положении лежа на спине, но на более поздних сроках гестации следует рассматривать положение лежа на левом боку, чтобы избежать сдавления полых вен беременной маткой.
После получения локализатора можно выполнить быструю Т1- и Т2-взвешенную визуализацию, которая устранит артефакты дыхательных движений и сведет к минимуму артефакты движений плода, во время задержки дыхания матери с использованием многосрезового испорченного градиентного эха и однократных последовательностей RARE , соответственно. Аксиальные изображения обычно подходят для Т1-взвешенной оценки. Т1-взвешенные изображения с частотно-селективным насыщением жиром должны быть получены, если опухоль придатков имеет высокую интенсивность сигнала Т1, потому что эта последовательность может отличить жир от крови.
Аксиальные, сагиттальные и коронарные изображения часто полезны для Т2-взвешенной оценки. RARE T2-взвешенные последовательности с более медленным усреднением дыхания могут обеспечить большее пространственное и контрастное разрешение, чем T1-взвешенные последовательности, но имеют недостатки, заключающиеся в более длительном времени визуализации и потенциальном большем артефакте движения. Значения TR и TE, используемые локально для небеременных пациентов, могут использоваться у беременных для получения соответствующих Т1- и Т2-взвешенных изображений. Толщину среза и матрицу можно отрегулировать для оптимизации охвата и разрешения, оставаясь при этом в пределах способности пациента задерживать дыхание.Обычно толщина среза составляет 5–8 мм с межсрезовым промежутком 0–1 мм и матрицей 256 × 128–256.
Гадолиний является тератогенным в исследованиях на животных и проникает через плаценту, где предположительно выделяется почками плода в амниотическую жидкость. В эпоху нефрогенного системного фиброза эта характеристика гадолиния вызывает теоретические опасения по поводу токсичности, связанной с диссоциацией и сохранением свободного гадолиния. Гадолиний классифицируется как лекарство категории C в США.S. Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) и может использоваться, если считается критическим, то есть вводится только «если потенциальная польза оправдывает потенциальный риск для плода». Более стабильные макроциклические агенты (например, гадотеридол или гадобутрол) могут быть предпочтительнее гадолиния [4]. В действительности введение контраста для образований придатков используется в первую очередь для оценки наличия твердых компонентов в кистозном образовании и в меньшей степени для оценки отсутствия усиления в перекрученном образовании. Такую информацию обычно можно получить с помощью серой шкалы и доплеровской сонографии; таким образом, маловероятно, что внутривенное введение гадолиния будет считаться критическим для МРТ образования придатков во время беременности.
| Имитация образований придатков | Выбирать К началу страницыРЕФЕРАТВведениеТехникаИмитация образований придатков <<Неопухолевое образование придатков...Опухолевые образования придатков ЗаключениеСсылкиСсылающиеся на статьи |
|---|
Эта категория состоит из образований, которые не возникают преимущественно из яичников или фаллопиевых труб, и включает экзофитную эктомиому матки и лейомиому беременных. Экзофитные лейомиомы являются частой причиной видимого образования придатков при УЗИ.МРТ превосходит сонографию в дифференциации лейомиомы от других новообразований [5], и правильный диагноз предполагается, когда четко очерченное поражение с солидными компонентами низкой интенсивности Т2-сигнала имеет клювовидную или когтеобразную границу с матка (рис. 1А, 1В и 1С). Сосудистые мосты между маткой и очевидной массой придатков также являются полезным признаком экзофитной лейомиомы. Иногда во время беременности лейомиомы подвергаются спонтанному геморрагическому инфаркту, известному как «красная дегенерация», или росту и могут проявляться острой болью.Специфических сонографических особенностей лейомиомы нет, но МРТ характерно показывает лейомиому с однородной или периферической высокой интенсивностью сигнала Т1 [6] (рис. 2А, 2В и 2С).
Внематочная беременность обычно диагностируется клинически и сонографически. МРТ служит дополнением, когда сонография иногда ограничена неадекватным контрастом мягких тканей, разрешением или полем зрения. Ключевым МРТ-признаком внематочной беременности является наличие плодного яйца вне матки [7] (рис. 3), как правило, при отсутствии внутриматочной беременности.Эктопический гестационный мешок обычно выглядит как кистозная мешкообразная структура, которая часто ассоциируется с окружающей острой гематомой отчетливой низкой интенсивности на Т2-взвешенных изображениях.
| Неопухолевые новообразования придатков | Выбирать
К началу страницыРЕФЕРАТВведениеТехникаИмитация образований придатковНеопухолевое образование придатков… <<Неопластические образования придатковЗаключениеСсылкиЦитирующие статьиГеморрагические кисты могут иметь различное течение и сонографический вид, включая внутреннюю неоднородность, утолщенный край, перегородки и твердые компоненты, которые, как считается, представляют собой сгусток [8]. Хотя высокий сигнал T1 может свидетельствовать о диагнозе геморрагической кисты, МРТ также может быть неубедительной в этих сложных случаях (рис. 4). На МРТ эндометриомы представляют собой несколько толстостенные кистозные структуры с характерно высоким Т1 и различной интенсивностью сигнала Т2 (последнее известно как «затенение Т2»).Высокая интенсивность сигнала Т1 обусловлена продуктами крови и не подавляется при насыщении жиром [6] (рис. 5А, 5Б, 5В и 5Г). Твердые компоненты в эндометриоме могут быть связаны с редким осложнением злокачественной трансформации, но когда они наблюдаются во время беременности, они могут отражать эктопическую децидуализацию (т. Децидуализированная эндометриома может имитировать злокачественное новообразование яичников во время беременности, но проспективный диагноз может быть возможен, когда твердые гладкодольчатые узелки с выраженной внутренней васкуляризацией внутри эндометриомы видны на УЗИ с ранних сроков беременности, и узлы демонстрируют заметное сходство по интенсивности сигнала и текстуре с эндометриомой. децидуализированный эндометрий в матке на МРТ [9] (рис.6А, 6В и 6С). То есть гладкая дольчатость и выраженная васкуляризация на допплеровском изображении и изоинтенсивность децидуализованного эндометрия на МРТ являются признаками солидных узлов в эндометриоме, которые предполагают децидуализацию, а не злокачественную трансформацию. Тека-лютеиновые кисты (hyperreactio luteinalis) представляют собой редкие функциональные образования яичников, возникающие из-за чрезмерной стимуляции яичников эндогенными или экзогенными гонадотропинами, обычно в условиях вспомогательной фертильности, гестационной трофобластической болезни или многоплодной беременности.Текалютеиновые кисты большие и имеют типичный многокамерный кистозный вид при всех методах визуализации, и МРТ обычно не дает дополнительных преимуществ в диагностике [6] (рис. 7). Тубоовариальный абсцесс может осложнить беременность, как правило, у пациенток с лихорадкой, повышенным количеством лейкоцитов, тазовой болью и выделениями из влагалища. Пациентам с более тяжелыми симптомами или невосприимчивым к начальной терапии может потребоваться визуализация, и МРТ иногда лучше трансвагинальной сонографии для рентгенологической оценки [10].Абсцесс выглядит как толстостенное, заполненное жидкостью образование в области придатков, гипоинтенсивное на Т1-взвешенных изображениях и гиперинтенсивное или гетерогенное на Т2-взвешенных изображениях. Однако на практике обследование тубоовариального абсцесса обычно начинается с УЗИ и переходит к КТ, если исключаются другие воспалительные или желудочно-кишечные аномалии, или если требуется чрескожное дренирование под контролем визуализации, поэтому дополнительная роль МРТ является спорной. МРТ может быть полезна, если сонография неинформативна или неинформативна, или когда абсцессы, содержащие газ, нельзя отличить от газа в кишечнике. Массивный отек яичников характеризуется выраженным увеличением одного яичника (реже обоих) из-за выраженного диффузного отека стромы, который приводит к периферическому смещению фолликулов и может быть следствием подострого или хронического перекрута без выраженного инфаркта [11]. МРТ показывает увеличенный яичник, гиперинтенсивный на Т2-взвешенных изображениях. Гиперинтенсивность Т2 может даже указывать на кистозное поражение, но корреляция с сонографией поможет избежать этой ловушки (рис. 8А и 8В).
Эта категория включает цистаденому, дермоидную кисту, пограничную опухоль, первичный рак яичников и метастазы в яичник. Цистаденомы, как правило, представляют собой доброкачественные кисты различного размера, и МРТ, как правило, мало что добавляет к сонографии (рис. 9), хотя иногда МРТ может помочь в оценке общих размеров и места происхождения массы, показывая смещенный яичник, не видимый при сонографии. . Дермоидные кисты также обычно различимы при УЗИ, но диагностическим признаком на МРТ, если она проводится, является наличие макроскопического жира (рис. 10А и 10В). Следует помнить, что дермоидные кисты могут подвергаться перекруту. Пограничные опухоли имеют большую степень сложности, с утолщенными стенками или перегородками и внутренними солидными компонентами [6] (рис. 11А и 11В). Злокачественные новообразования яичников составляют примерно 1% патологических образований яичников во время беременности [12] и характеризуются выраженными солидными компонентами внутри кистозного образования, некрозом солидного образования или перитонеальными метастазами (рис.12А и 12В). Любое кистозное образование следует тщательно обследовать на предмет утолщения стенки или перегородки, узелков стенки, папиллярных разрастаний или других солидных компонентов, поскольку эти данные могут указывать на злокачественность. Хотя все эти признаки в первичной опухоли можно увидеть как при УЗИ, так и при МРТ, преимущества МРТ заключаются в отображении более отдаленных признаков, таких как распространенный асцит, перитонеальные имплантаты и тазовая или забрюшинная лимфаденопатия, а также в том, что в целом она более точна, чем УЗИ. различение доброкачественных и злокачественных образований яичников [13].
МРТ может помочь в сонографической оценке образований придатков во время беременности, показывая маточное происхождение и сниженную интенсивность сигнала T2 экзофитного le le; повышенная интенсивность сигнала Т1 при красной дистрофии лейомиомы; повышенная интенсивность сигнала Т1 эндометриомы; и характерные признаки дермоидной кисты, децидуализированной эндометриомы и массивного отека яичников.Различие и специфическая характеристика этих различных неопластических и неопухолевых аномалий требуют пристального внимания к морфологии поражения и характеристикам сигнала, и часто помогают обзор сонографических данных. Соответственно, МРТ следует считать полезным дополнением, когда сонография неубедительна или недостаточна для лечения образований придатков, обнаруженных во время беременности.
|
|---|
| Посмотреть более высокую версию (203K) 2 | Рис. 3 Рис. 3 — SAGITTAL STOWN-SHINE RAID READ T2 взвешенное изображение в 29-летней женщине с эктопической беременностью в 22 недели ‘ Беременность показывает плод во внематочной локализации.Пустая эндометриальная полость ( стрелка ) видна впереди большой лейомиомы (миомы). |
|
|
| 60153 (217k) | Рис. 9 — осевой редкий T2-взвешенный мистер Изображение, полученное в 18 недель, беременность в 29-летней женщине. преимущественно кистозная масса правого придатка с несколько утолщенными внутренними перегородками (стрелка ).Резекция показала доброкачественную цистаденофиброму. |
| Посмотреть увеличенную версию (139K) | Рис. Аксиальное спин-эхо Т1-взвешенное МРТ-изображение, полученное на 24-й неделе беременности, показывает образование придатков, расположенное кзади от матки и содержащее фокус ( стрелка ) повышенной интенсивности сигнала Т1. |
| Посмотреть увеличенную версию (131K) | Рис.10Б — Беременная, 22 года. Аксиальное спин-эхо Т1-взвешенное МРТ-изображение с насыщением жиром показывает, что очаг повышенной интенсивности сигнала Т1 в A теперь имеет низкую интенсивность сигнала (стрелка ), подтверждая наличие макроскопического жира и указывая на диагноз зрелой кистозной тератомы (дермоидная киста). |
| Посмотреть увеличенную версию (164K) | Аксиальное Т1-взвешенное испорченное МРТ-изображение с градиентным эхом и насыщением жировой тканью, полученное на 25-й неделе беременности, показывает двусторонние кистозные массы придатков ( стрелки ) с толстыми перегородками и появлением витража из-за различной интенсивности сигнала между различными частями поражения. |
| Посмотреть увеличенное изображение (166K) | Аксиальное RARE T2-взвешенное МРТ-изображение показывает внутреннюю сложность в образованиях ( белые стрелки ) с толстыми перегородками ( вертикальная черная стрелка ) и солидными узелками ( горизонтальная черная стрелка ).Результаты расцениваются как подозрительные на злокачественное новообразование. Резекция показала двусторонние муцинозные кистозные опухоли с низким злокачественным потенциалом (пограничные опухоли). |
| Посмотреть увеличенную версию (207K) | Рис. На аксиальном RARE Т2-взвешенном МРТ-изображении, полученном на 23-й неделе беременности, видны двусторонние солидные массы придатков (, стрелки ). |
| Посмотреть увеличенную версию (173K) | Рис.12Б — Беременная, 34 года. Аксиальное RARE T2-взвешенное МРТ-изображение через верхнюю часть живота показывает большое опухолевое скопление ( стрелка ), примыкающее к печени. Внешний вид считается показателем злокачественности. Кесарево сечение и двусторонняя сальпингоофорэктомия выполнены в сроке 28 нед гестации в связи с прогрессированием поддиафрагмальной опухоли с раздражением диафрагмы. Результаты гистологического исследования показали доброкачественную метастазирующую лейомиому. Опухоли спонтанно регрессировали после операции, и через 3 года после операции пациент не заболевает. |
Увеличивающиеся кисты яичников, имитирующие злокачественные или пограничные опухоли во время беременности
https://doi.org/10.1016/j.gocm.2021.11.001Get rights and content Из-за высокого уровня прогестерона эндометриомы яичников могут подвергаться децидуализации во время беременности, проявляясь увеличением кист с сосочками и обильным кровотоком. Такие случаи могут имитировать злокачественные или пограничные опухоли, вызывая дилеммы в клиническом ведении.Здесь мы представляем два случая увеличения кист яичников во время беременности с доказательствами децидуализованной эндометриомы. Диагноз и лечение обсуждаются далее, что дополняет наши ограниченные знания и может помочь в будущей клинической практике.Краткое описание случая
В первом случае у беременной 32-х лет на УЗИ выявлена киста правого яичника. Киста имела диаметр 4,2 см на сроке 7 +6 недель беременности и постепенно увеличивалась до 9,6 см × 7.6 см × 5,6 см в 37 +5 недель, с множественными плотными сосочками, выстилающими внутреннюю стенку. Во время кесарева сечения хирургическим путем было удалено образование яичника диаметром около 9 см, которое позже было идентифицировано при патологоанатомическом исследовании как эндометриома с децидуализацией. Второй случай также представлял собой увеличение массы яичников в течение первого и второго триместра. Размер кисты достиг максимума в 24 +5 недель беременности, ее размеры составляли 6,9 см × 5,6 см × 4,1 см. Но в третьем триместре опухоль немного регрессировала.После успешных вагинальных родов было принято тщательное наблюдение, и вскоре после беременности киста быстро регрессировала. Оба пациента выздоровели после родов без дальнейших осложнений.
Заключение
Эндометриомы с децидуализацией во время беременности могут напоминать пограничные или злокачественные опухоли. Тщательный мониторинг и надлежащее ведение имеют важное значение для руководства клиническим ведением.
Ключевые слова
ключевые слова
2Яичника Cyst
Беременность
Оцветание на беременность
Endometroma
Детидуализация
Корпус отчет
Рекомендуемые статьи Статьи (0)
© 2021 Авторы.Издательские услуги Elsevier BV от имени KeAi Communications Co. Ltd.
Рекомендуемые статьи
Ссылки на статьи
Киста яичника во время беременности: симптомы, риски и лечение Медицинские термины, разбрасываемые вокруг, могут звучать совершенно пугающе.
Кисты яичников на самом деле очень распространены во время беременности, и в большинстве случаев они доброкачественные, и не о чем беспокоиться.Иногда они могут начать чувствовать себя некомфортно или вести себя по-другому и доставлять вам проблемы, поэтому полезно знать, на что обращать внимание во время беременности, чтобы ограничить любой риск.
Если вы детородного возраста, вы, вероятно, знаете людей, у которых были кисты яичников, и нет ничего необычного в том, что женщины узнают, что у них есть кисты, во время беременности, просто потому, что до этого момента у них не было боли или симптомы от кисты на всех. Очень редко вам придется прибегать к хирургическому вмешательству по поводу кисты, но часто лучше, чтобы ваш врач наблюдал за ними, чтобы убедиться, что они не растут и не вызывают осложнений для вас и вашего ребенка в будущем. линия.К счастью, большинство кист яичников совершенно безвредны и не вызывают боли.
У нас есть все, что вам нужно знать о кистах яичников во время беременности. Прочтите нашу статью о худших неделях для утренней тошноты или эту статью о работе во время беременности, чтобы узнать больше о беременности.
Каковы симптомы кисты яичника?
Есть несколько различных симптомов кист яичников во время беременности, и хорошо знать о них, чтобы, если вы их испытываете, вы не чувствовали себя подавленными или беспокойными без необходимости и могли принять соответствующие меры.Часто вы вообще не будете испытывать никаких признаков того, что у вас киста яичника, и они исчезнут без какого-либо лечения в течение нескольких месяцев, но вот несколько наиболее распространенных симптомов, которые вы можете испытать.
Тазовая боль, варьирующая от тупой и сильной боли до более острой и сильной боли в области таза. Эта боль может быть симптомом опухолей или кист яичников.
Если вы испытываете боль в животе во время секса, это также может быть симптомом, и вам следует обратиться к специалисту.
У вас могут возникнуть трудности с опорожнением кишечника или более частые позывы к мочеиспусканию.
Вздутие живота и припухлость в области живота также могут быть вызваны кистами яичников, и вы можете обнаружить, что чувствуете себя очень сытым даже после небольшого количества еды.
Если менструации являются частью менструального цикла, кисты яичников могут сделать их более тяжелыми, легкими или просто более нерегулярными, чем при обычном менструальном цикле.
Иногда кисты яичников могут вызывать некоторые трудности у женщин, которые пытаются забеременеть, хотя обычно они не влияют на фертильность.
Как видите, симптомы широки и разнообразны, и признаки кисты яичника во время беременности можно не принимать во внимание как обычные симптомы беременности. Всегда лучше пройти обследование у врача, если вас что-то беспокоит.
Что такое киста яичника?
Кисты яичников представляют собой заполненные жидкостью мешочки, разрастающиеся на яичнике. Они чрезвычайно распространены, и часто вы даже не будете знать, что они у вас есть, особенно когда они проходят сами по себе.
Существует два основных типа кист яичников, которые могут возникнуть во время беременности.Наиболее распространенным видом являются функциональные кисты яичников, которые развиваются во время менструального цикла и обычно безвредны. Реже встречаются патологические кисты яичников, возникающие в результате аномального роста клеток.
Один из наиболее распространенных видов кист, с которыми вы можете столкнуться, называется фолликулярной кистой, когда крошечный мешочек, в котором растет яйцеклетка, называемый фолликулом яичника, не открывается, чтобы высвободить яйцеклетку, и превращается в кисту. .
Во время беременности у вас может вырасти киста яичника, потому что желтое тело (структура, в которой находится ваше созревающее яйцо) вырабатывает гормоны, которые питают слизистую оболочку матки для вашего растущего ребенка.Иногда во время беременности желтое тело наполняется жидкостью и остается на яичнике, когда в нем больше нет необходимости. Это сформирует кисту желтого тела.
Менее распространенные типы кист яичников могут включать дермоидные кисты, называемые тератомами, которые состоят из зародышевых клеток яичников, содержащих зубы, кожу, волосы или жир. Кисты эндометриомы, которые часто встречаются у женщин, страдающих эндометриозом, обычно наполнены кровью, что делает их более темными по цвету, чем другие кисты яичников. Если у вас много кист на яичниках, это может указывать на такое заболевание, как эндометриоз.Кисты цистаденом солидные и развиваются на поверхности яичника.
Каковы риски?
Большинство кист яичников, которые диагностируются у беременных женщин, совершенно не опасны и практически не представляют повышенного риска для здоровья вашего ребенка. Если у вас возникла киста желтого тела в первом триместре, в большинстве случаев она исчезнет сама по себе ко второму триместру, поэтому ваш врач просто попросит вас следить за своим самочувствием и любой болью, которую вы испытываете.
Некоторые другие виды кист могут продолжать расти после того, как они были диагностированы во время беременности, и могут даже стать довольно болезненными.Эта боль не означает, что о них стоит беспокоиться, в большинстве случаев они на самом деле не вызывают никаких проблем у вашего ребенка.
У вас может произойти разрыв кисты яичника во время беременности, что звучит намного хуже, чем обычно. Большую часть времени киста просто заживает сама по себе, не причиняя вреда. Дренирование кисты яичника во время беременности часто происходит естественным путем, или ваш врач подскажет, как лучше поступить. Некоторые женщины вообще ничего не чувствуют, когда киста лопается, но могут возникнуть вагинальные кровотечения или кровянистые выделения, тошнота или рвота, боль, головокружение, лихорадка или резкая боль внизу живота.
При обильном кровотечении после разрыва кисты яичника во время беременности или при обильном кровотечении или более сложной кисте яичника во время беременности, например, при перекруте (когда киста вызывает движение или скручивание яичника и может блокировать кровоток), или если есть другое осложнение, влияющее на течение беременности, врач может порекомендовать операцию.
Иногда киста яичника может указывать на более долгосрочное заболевание, такое как эндометриоз, а иногда киста яичника может содержать рак, что означает, что потребуется дополнительное лечение.
Что такое лечение?
Лечение, которое врач предлагает женщинам с кистами яичников, будет зависеть от ряда факторов, включая возраст, симптомы, а также тип и размер ваших кист яичников.
Женщинам, у которых во время беременности врач диагностировал кисту яичника большого размера, необходимо регулярно проходить УЗИ матки и яичников. Это УЗИ матки и яичников может контролировать любые изменения в кисте.
Врач может поставить вам диагноз кисты яичника во время гинекологического осмотра.В зависимости от того, на что он похож (наполнен ли он жидкостью, твердый или представляет собой смесь того и другого) и его размера, ваш врач, вероятно, порекомендует дополнительные тесты, чтобы разработать наилучший подход к лечению. Это может быть что угодно, от теста на беременность до УЗИ органов малого таза (когда устройство, похожее на палочку, посылает и принимает ультразвуковые волны внутри матки и яичников), анализа крови CA 125 или лапароскопии, которая представляет собой хирургическую процедуру с использованием крошечных разрезов. для удаления кисты.
В большинстве случаев ваш врач просто попросит вас помнить о кисте и подождать несколько месяцев, чтобы увидеть, исчезнет ли она сама по себе без какого-либо вмешательства.Если кисты яичников меньше 1,97 дюйма (5 см) и беременная женщина не испытывает никаких симптомов, это, как правило, вариант лечения, который предложит врач. Если вы пойдете по этому пути, вам, вероятно, назначат еще одно УЗИ, чтобы контролировать, изменяется ли размер кисты.
Врач может предложить вам обезболивающее при болезненной кисте яичника во время беременности, которая вызывает дискомфорт, и в крайнем случае может предложить операцию по удалению кисты, которая может подвергнуть вашего ребенка риску.Ваш врач, скорее всего, сделает это с помощью лапароскопов, которые представляют собой крошечные разрезы, но если ваша киста очень большая, это может быть невозможно, и обычная абдоминальная операция может быть единственным вариантом.
Если у вас появились кисты яичников, когда вы не беременны, или если вы обнаружили кисту яичника после беременности, то процесс удаления или лечения кисты может сильно отличаться. Всегда важно проверить кисты на случай, если они содержат рак, но важно отметить, что риск развития рака, как правило, весьма маловероятен, и в большинстве случаев эти кисты яичников не вызывают беспокойства и исчезают сами по себе. .Если вы обнаружите, что ваша киста может стать раковой, ваш врач обычно записывает вас на МРТ (магнитно-резонансную томографию), чтобы получить немного больше информации о ней.
Если эта статья оказалась вам полезной, то почему бы не взглянуть на наш путеводитель по утренней тошноте ночью или можно ли беременным женщинам пить вино?
Выживаемость дизиготных близнецов на ранних сроках беременности
До сих пор не было прямого измерения доли двойных овуляций, приводящих к двойне.Мы получили эту информацию, используя ультразвук для выявления беременных женщин с двумя желтыми телами и соотнося их с числом, у которых был один или два плода (дизиготные близнецы) на ранних сроках беременности. Желтое тело представляет собой эндокринный орган, который развивается в яичнике в том месте, где была выпущена яйцеклетка, и поэтому может служить индикатором количества событий овуляции.
Поскольку только два небольших ультразвуковых исследования выявили желтое тело на ранних сроках беременности 3,4 , мы подтвердили эти результаты в более крупной серии исследований в нашем центре, где яичники всех беременных женщин обследуются в плановом порядке.Мы сканируем в основном беременных с низким уровнем риска, а также женщин, которым была оказана помощь в зачатии. При сканировании 504 женщин, у которых оба яичника были визуализированы на ранних сроках беременности (5–9 нед гестации), желтое тело удалось идентифицировать в 94,6% случаев. Его средний диаметр составил 19,6 мм (стандартное отклонение ± 5,28). Одиночные овуляции распределялись поровну между двумя яичниками, встречаясь слева в 49,3% случаев.
По данным УЗИ было выявлено 48 случаев двойной овуляции (рис.1). Из них (таблица 1) 27 были спонтанными, причем 9 из этой группы зачали парами близнецов (30%), а остальные — одиночками. Пятнадцать двойных овуляций были вызваны цитратом кломифена, и среди них было три набора близнецов (20%). Нам не удалось определить, была ли двойная овуляция спонтанной или индуцированной в остальных шести случаях, три из которых были двуплодными. Материнский возраст у женщин с двойной овуляцией (32,5 года) достоверно не отличался от возраста женщин с однократной овуляцией (30,5 лет).7 лет; P = 0,07, t -тест). Все группы близнецов имели дихориальную и диамниотическую плацентацию при ультразвуковом исследовании, что согласуется с дизиготным двойничеством.
Рис. 1: Ультразвуковая допплерография двух желтых тел в одном яичнике (обозначает двойную овуляцию).Желтое тело обычно выглядит как заполненная эхом киста с кольцом периферических сосудов. Цвета отражают вариации кровотока, желтый — самый быстрый.
Таблица 1 Распределение случаев двойной овуляцииМы пришли к выводу, что предположение об огромных потерях дизиготных близнецов на ранних сроках беременности 1 необоснованно, так как тогда мы бы увидели гораздо больше двойных овуляций с исходом одноплодной беременности (что означает абортированный близнец).Вероятность оплодотворения второй яйцеклетки аналогична вероятности оплодотворения одной яйцеклетки при одноплодной беременности 2 . Таким образом, наличие одного эмбриона не препятствует развитию его близнеца.
Наше исследование, конечно, не исключает возможности того, что оба близнеца могут быть потеряны чаще, чем одноплодные. Однако мы не считаем, что это согласуется с нашим выводом о том, что вторая яйцеклетка имеет такой же шанс развития, как и одноплодная беременность, после оплодотворения первой яйцеклетки.
Распределение спонтанных двойных овуляций согласуется со случайным распространением овуляции между левым и правым яичниками (Таблица 1). Это говорит о том, что механизм, ответственный за двойную овуляцию, включает передачу сигналов извне яичника, а не локальный внутрияичниковый контроль 5 , поскольку тогда мы могли бы наблюдать больше двойных овуляций из одного и того же яичника.
Мы подтвердили, что желтое тело можно легко идентифицировать при сканировании на ранних сроках беременности, что позволяет нам охарактеризовать значительное количество двойных овуляций у человека.Насколько нам известно, последняя попытка сделать это была предпринята в 1794 году, когда Уильям Хантер заметил после 400 вскрытий беременных маток: «Когда есть один ребенок, есть только одно желтое тело; и два в случае близнецов. …В некоторых из этих случаев в одном яичнике было два отдельных желтых тела». 6 .
Вагинальное кровотечение на ранних сроках беременности — проблемы со здоровьем у женщин
Если домашний тест на беременность показывает беременность, но беременность не подтверждена врачом, врачи проводят тест на беременность, используя образец мочи.
После подтверждения беременности проводится несколько анализов:
Группа крови и резус-фактор (положительный или отрицательный)
плаценты на ранних сроках беременности
Если кровотечение обильное (больше, чем около чашки), врачи также проводят полный анализ крови (CBC) и тесты для проверки на наличие аномальных антител или на перекрестную совместимость крови (чтобы определить, есть ли у женщины группа крови совместима с донорской в случае необходимости переливания крови).Если кровопотеря значительна или развивается шок, проводятся анализы крови, чтобы определить, может ли кровь нормально сворачиваться.
Обычно ультразвуковое исследование проводится с помощью ультразвукового устройства, вводимого во влагалище. Ультрасонография может обнаружить беременность в матке и определить сердцебиение примерно через 6 недель беременности. Если по истечении этого времени сердцебиение не обнаруживается, диагностируется выкидыш. Если обнаружено сердцебиение, выкидыш гораздо менее вероятен, но все же может произойти.
Ультрасонография также может помочь определить следующее:
Неполный, инфицированный или пропущенный выкидыш
Любые части плаценты или других тканей, связанных с беременностью, которые остаются в матке
Разрыв кисты желтого тела
Пузырный занос или другая форма гестационной трофобластической болезни Результаты УЗИ позволяют отличить нормальную беременность от внематочной.Если вероятность разрыва внематочной беременности низка, часто измеряют уровень ХГЧ и при необходимости повторяют УЗИ. Если вероятность разрыва внематочной беременности умеренная или высокая, врачи могут сделать небольшой разрез чуть ниже пупка и ввести смотровую трубку (лапароскоп) для непосредственного осмотра матки и окружающих структур (лапароскопия) и, таким образом, определить, является ли внематочная беременность настоящее время.
Пройдут ли кисты яичников сами по себе?: BostonUrogyn: Урогинекологи
Киста яичника представляет собой заполненный жидкостью мешок, который образуется снаружи или внутри одного или обоих яичников женщины.Большинство женщин испытывают по крайней мере один раз в жизни.
В некоторых случаях кисты яичников могут вызывать следующие симптомы:
- Вздутие живота или вздутие живота
- Болезненная дефекация
- Боль во время полового акта
- Боль в пояснице
- Тошнота и рвота
Существуют различные типы кист, которые могут повлиять на вашу фертильность и здоровье. Но часто киста яичника поддается лечению и может не требовать лечения.
Чтобы лучше понять риски, связанные с кистами яичников, и их значение для вашего здоровья, важно работать с опытной медицинской командой с многолетним опытом оказания качественной помощи.
Если вас беспокоят кисты яичников, вам могут помочь урогинеколог доктор Нирадж Кохли и команда BostonUrogyn, обслуживающая Уэллсли и Саут-Уэймут, штат Массачусетс.
Что вызывает кисту яичника?
Большинство кист известны как функциональные кисты. Они развиваются из-за вашего менструального цикла и, как правило, безвредны.Этот тип бывает двух видов:
Фолликулярные кисты
Это происходит в середине менструального цикла, когда яйцеклетка вырывается из фолликула яичника (мешочек, заполненный жидкостью в яичнике, который выделяет гормоны) и перемещается в фаллопиеву трубу. Киста образуется, когда яйцеклетка не выходит из яичника и продолжает расти.
Кисты желтого тела
Когда фолликул яичника выпускает яйцеклетку, фолликул начинает вырабатывать гормоны, такие как эстроген и прогестерон, для зачатия.В этот момент его называют желтым телом. Киста образуется, когда внутри фолликула образуется жидкость.
Эти кисты распространены, часто безвредны и проходят самостоятельно за 2-3 цикла.
Менее распространенные кисты яичников включают дермоидные кисты, цистаденомы и эндометриомы. Дермоидные кисты (тератомы) образуются из эмбриональных клеток. Цистаденомы образуются на поверхности яичника и могут быть заполнены водянистым или слизистым веществом.
Эндометриомы возникают при эндометриозе (состоянии, при котором клетки эндометрия разрастаются вне матки), когда ткань прикрепляется к яичнику и образует нарост.
Эти кисты могут увеличиваться в размерах и вызывать осложнения. Факторы риска кист яичников включают гормональные изменения, беременность, эндометриоз, наличие кисты в анамнезе и инфекции органов малого таза.
Как они могут повлиять на организм?
Функциональные кисты мало влияют на организм, но более редкие кисты яичников могут быть опасны.
Дермоидные кисты и цистаденомы могут вызывать состояние, называемое перекрутом яичника. Это результат перекручивания яичника увеличенной кистой, что может замедлить или остановить приток крови к яичникам.Это может вызвать сильную боль в животе, тошноту и рвоту.
Другая возможность – разрыв кисты, что может привести к боли в животе и внутреннему кровотечению. Большие кисты увеличивают риск этого, как и половой акт.
Когда им нужно лечение?
Вы можете даже не почувствовать функциональную кисту, поэтому лечение обычно не требуется. Если обнаружена киста, регулярные осмотры с использованием ультразвука помогают отслеживать проблемы и устранять любые симптомы. Если симптомы тяжелые, Dr.Кохли может порекомендовать лекарства и даже операцию.
В большинстве случаев вы можете даже не знать, что у вас киста яичника. Но если вы имеете дело с симптомами, которые могут указывать на кисту яичника, пришло время обратиться к доктору Кохли. Позвоните в один из наших офисов в Бостоне сегодня или запишитесь на прием онлайн.

 Органическое нарушение возникает в репродуктивной системе женщины из-за выраженного дисбаланса гормонального фона. По этой причине зачать ребенка с диагнозом поликистоза практически невозможно.
Органическое нарушение возникает в репродуктивной системе женщины из-за выраженного дисбаланса гормонального фона. По этой причине зачать ребенка с диагнозом поликистоза практически невозможно.