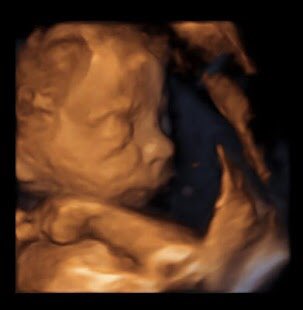
Фото беременности 24 25 недель
Узи по неделям беременности, узи беременности фото, узи беременных, 24 неделя, 25 неделя, 24 неделя беременности, 25 неделя беременности, ребенок 24 недели, 25 неделя беременности развитие, 25 26 недель, 25 неделя беременности развитие плода, развитие плода 25 недель, 25 недель фото, 24 недели фото, 23 24 недели, плод на 24 неделе, УЗИ 24 недели, 24 25 недель, 24 25 недель беременности, УЗИ 25 недель, плод 24 25 недель, узи воскресенье, сделать узи в воскресенье, узи суббота, узи вечером, где сделать узи в воскресенье, сделать узи в субботу, узи выходной, узи в выходные дни — все это Вы можете увидеть в Фотогалерее 24-25 недель беременности.
Обратите внимание на ВЕЛИКОЛЕПНОЕ качество фотографий, выполненных на наших аппаратах экспертного класса.
Фото беременности, сделанные нашими специалистами, Вы можете встретить на многих российских и зарубежных сайтах.
УЗИ плода БЕЗ ВЫХОДНЫХ и праздничных дней в Пятигорске:
понедельник — пятница с 8.00 до 20.00,
суббота — воскресенье с 8.00 до 17.00.
Прием ОПЫТНОГО акушера-гинеколога, обследование и УСПЕШНОЕ ведение беременности в Пятигорске, УЗИ плода и памятные ФОТО с записью на ДИСК по предварительной записи по многоканальному телефону 8 (800) 500-52-74 (звонок по России бесплатный), или +7 (928) 022-05-32 (для зарубежных звонков), или [email protected].
Ведущие врачи УЗИ при беременности в Пятигорске
Ермолаева Эльвира КадировнаЯвляется известным и признанным на Северном Кавказе врачом акушером-гинекологом и специалистом в области ультразвуковой диагностики плода.К ней обращаются для установления точного диагноза и экспертного заключения при подозрении или для подтверждения выявленной патологии плода, сердца плода, матки и плаценты.Специалист по рациональному питанию при беременности. Ермолаев Олег Юрьевич
 Прошел обучение на базе НЦ Акушерства, гинекологии и перинатологии г. Москвы у профессора Владимира Николаевича Демидова.Способен видеть взаимосвязи, которые ускользают от остальных.
Прошел обучение на базе НЦ Акушерства, гинекологии и перинатологии г. Москвы у профессора Владимира Николаевича Демидова.Способен видеть взаимосвязи, которые ускользают от остальных. | | МЕЖДУНАРОДНЫМ ПРИЗНАНИЕМ репутации и достижений Курортной клиники женского здоровья в разработке и внедрении эффективных и безопасных лечебных методик и качества предоставляемых медицинских услуг ЯВЛЯЕТСЯ НАГРАЖДЕНИЕ Курортной клиники женского здоровья в Пятигорске Международным СЕРТИФИКАТОМ КАЧЕСТВА SIQS в сфере медицины и здравоохранения. Международный Сократовский Комитет, Оксфорд, Великобритания и Швейцарский институт стандартов качества, Цюрих, ШВЕЙЦАРИЯ. Подробнее… |
Мы в ПОЛНОМ вашем РАСПОРЯЖЕНИИ при возникновении любых сомнений или пожеланий.
3D/4D УЗИ при беременности | Центр медицины плода
Обычное УЗИ представляет собой серию двухмерных плоских изображений плода или его отдельных органов.
3D (3Д) УЗИ – это способ получения изображения, которое достигается путем сложного преобразования полученной двухмерной информации в трехмерную объемную модель. Преобразования выполняются при помощи специального трехмерного датчика и компьютерных программ, входящих в состав ультразвукового аппарата. Полученные объемы можно поворачивать и рассматривать с различных сторон.
4D(4Д) УЗИ – это получение трехмерного изображения плода и его движений в реальном времени. Таким образом, помимо объемного изображения плода добавляется четвертое измерение – время, и можно рассматривать двигательную активность и мимику плода в движении.
УЗИ в режимах 3Д и 4Д можно делать на разных сроках беременности, но результат и качество изображения в первую очередь зависит от положения плода в матке, количества околоплодных вод перед его лицом, наличия препятствий на пути движения ультразвуковой волны (миома матки, рубец на матке, подкожная клетчатка могут затруднять осмотр и ухудшать качество изображения).
Оптимальный срок для получения изображения лица плода – 20-26 недель беременности. На этих сроках плод часто меняет свое положение, и вокруг него есть достаточное количество вод, чтобы увидеть лицо и туловище. После 30 недель беременности плод такой большой, что ему приходится хорошо сгруппироваться, чтобы уместиться в матке. При этом получение красивого трехмерного изображения лица может быть затруднено и даже невозможно – все зависит от положения плода.
Важно понимать, что УЗИ в режиме 3Д/4Д выполняется в дополнение к обычному УЗИ плода, и не может полностью заменить его. Измерение размеров плода и исключение пороков развития проводится с помощью обычного двухмерного УЗИ. Лишь при некоторых пороках развития применение трехмерного УЗИ дает врачу дополнительную информацию.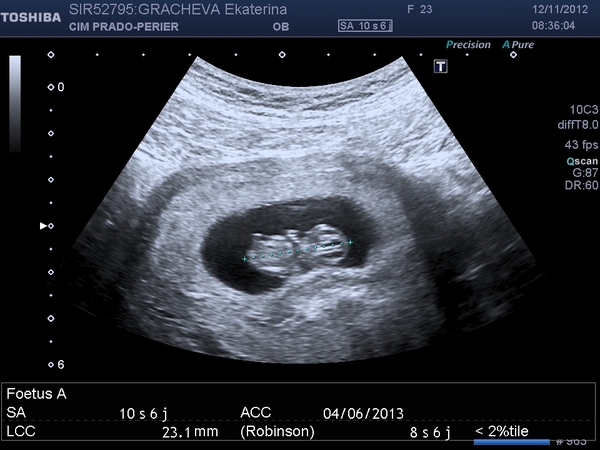
23 недели беременности это сколько месяцев
23 неделя считается самым легким периодом в вынашивании ребенка, так как ваш организм полностью стабилизировался. Вы начинаете ощущать шевеления ребенка, чувствуете икоту, заметным становится животик будущей мамы. Больше половины пути пройдено, и Вы готовитесь к встрече с вашим малышом.
Эта неделя беременности считается идеальным временем для УЗИ. На этой неделе Вам могут безошибочно сообщить пол ребенка. А также, по предоставленной фотографии УЗИ, Вы можете четко рассмотреть уши, пальцы, ногти, ножки и ручки.
В этой статье рассмотрим: 23 неделя беременности – сколько это месяцев и какой триместр, что происходит с малышом и будущей мамой в этот период, увидим фотографии плода.
23 неделя беременности – сколько месяцев? Какой триместр?
Начало 23 недели означает то, что женщина пребывает во втором триместре. 23 неделя беременности – начало шестого месяца. Это значит, что до родов остается совсем немного, а точнее 17 недель.
Это значит, что до родов остается совсем немного, а точнее 17 недель.
УЗИ, фото плода на 23-ей неделе беременности
На 23 неделе УЗИ делается только по медицинским показаниям, либо по желанию будущей мамы. Для родителей – это отличная возможность уточнить пол ребенка, потому что на этой неделе хорошо видны наружные половые органы.
Фото 23 недели беременности помогает врачу оценить параметры развитости плода. По УЗИ можно заметить, что малыш на этой неделе очень подвижен. Он легко может переворачиваться вверх головой и обратно, через несколько недель он выберет ту позу, которая максимально комфортна для него.
Также можно четко увидеть пальцы, и разглядеть ноготки. Увидеть носик ребенка, его глаза, пушковую растительность, которая к этому времени начинает темнеть.
Фото плода на 23 неделе беременности.
Что происходит с малышом на 23 неделе беременности
На 23 неделе происходят следующие изменения:
- Накапливается подкожный жир. На 23 неделе плод выглядит еще сморщенным, но с каждым днем плод начинает накапливать подкожно-жировую клетчатку.
 Кожа начинает разглаживаться и пропадет прозрачность тела.
Кожа начинает разглаживаться и пропадет прозрачность тела. - Активно развивается ЦНС и увеличивается масса мозга. На 23 неделе масса мозга равна 24 грамма. Это в 10 раз больше, чем 3 месяца назад. Некоторые врачи отмечают, что на 23 неделе ребенок начинает видеть свои первые сны. Специальными приборами можно зарегистрировать активность головного мозга. Показатели активности схожи с новорожденным ребенком.
- Пищеварительная система почти сформирована. Он продолжает питаться через пуповину, но уже начинает заглатывать и амниотическую жидкость. Заглатывание помогает развить легкие.
- Полностью сформирована селезенка и активно функционирует.
- Двигательная активность. На 23 неделе уже достаточно развит позвоночник, наблюдается подвижность шейного отдела. Вторая причина двигательной активности – хорошее развитие головного мозга. Ребенок начинает проявлять интерес к окружающей среде. Если немного надавить на живот, то скорее всего малыш Вам „ответит”.
- Эмбрион начинает открывать глаза, реагировать на звуки.
 С этой недели советуют начинать читать малышу сказки и включать музыку.
С этой недели советуют начинать читать малышу сказки и включать музыку. - Появляются ногти на ногах и руках.
Что происходит с будущей мамой?
У мамы происходят следующие изменения:
- Внешний вид. У некоторых женщин улучшается состояние волос, лица, рук. Из-за увеличения размера плода могут появиться пигментные пятна или растяжка. Не стоит из-за этого переживать, но и забывать о профилактике не стоит.
- Небольшие проблемы с пищеварением. Из-за того, что матка увеличилась в размерах, она начинает давить на подреберную зону, передвигается желудок. На этой неделе может появиться изжога и другие неприятные ощущения в ЖКТ.
- Боли в тазу. Это происходит из-за того, что кости в тазу начинают расходиться, чтобы в будущем будущая мама смогла протолкнуть плод.
- Учащенное мочеиспускание.
- Боли в ногах, в спине. Эти боли не должны вызывать трудности в повседневной жизни.
Если боли сильные, то это повод обратиться к специалисту.
Рекомендации для беременных
Главное – хорошее питание будущей мамы. Питание должно быть сбалансированным, чтобы организм получал всех необходимые полезные вещества и витамины. Важным являются – кальций и железо.
Продукты, которые содержат кальций и железо в больших количествах.
| Кальций | Железо |
| Молоко, сыр, фасоль, творог, капуста, яйцо, кунжут, миндаль, финики, изюм, сардины, шоколад, хлеб черный | Телятина, говядина, гречка, чечевица, шпинат, печень, фисташки, овсянка, пшеница |
К питанию нужно добавить хорошее настроение, отдых и прогулки. Уже совсем скоро Вы встретитесь со своим малышом! Осталось совсем немного.
4D УЗИ | опытные специалисты
ЭКСПЕРТНЫЙ УЛЬТРАЗВУКОВОЙ СКАНЕР SAMSUNG MEDISON RS80А ПРЕМИАЛЬНОГО КЛАССА
RS80A — ультразвуковой сканер премиум класса производства компании Samsung Medison.
Превосходное качество визуализации, мощный процессинг (192 физических и более 4 000 000 процессинговых каналов), высокое скородействие (2300 кадров в секунду), широкий ассортимент датчиков и уникальные инновационные технологии — помогают решать самые сложные диагностические задачи.
В ультразвуковом аппарате Samsung Medison RS80A представлена уникальнейшая технологии автоматической оценки в сфере онкологии поверхностных органов. Отличная визуализация и оптимизация важнейших расчетов выдвигает сканер вперед и делает лидером среди машин этого класса.
Система поддерживает опцию эластографии сдвиговой волной, что позволяет проводить углубленные обследования пациентов с патологиями печени, молочных желез.
ЭЛАСТОГРАФИЯ СДВИГОВОЙ ВОЛНЫ. Самый современный вид эластографии, основан на поперечном акустическом импульсе, который используется для создания сдвиговых волн. Измерив скорость распространения сдвиговой волны, специалист получает количественную оценку жесткости ткани.
Метод дает более высокое качество эластограммы и помогает оценить жесткость таких внутренних органов, как селезенка, поджелудочная железа, печень, органы малого таза, предстательная железа. Данная техника позволяет определить степень жесткости новообразований любой локализации. Эластография сдвиговой волной позволяет выявить более ранние изменения при таких заболеваниях, как цирроз печени, гепатит, панкреатит, воспалительный отек в мышцах и др.
Эластография сдвиговой волной позволяет выявить более ранние изменения при таких заболеваниях, как цирроз печени, гепатит, панкреатит, воспалительный отек в мышцах и др.
4D УЗИ — это метод ультразвукового исследования, ставший доступным благодаря современным компьютерным технологиям. За счет того, что ультразвук отражается от органов, появляется возможность получить трехмерное изображение, максимально приближенное к действительности. Аппарат, с помощью которого проводится УЗИ, относится к аппаратам высокого класса нового поколения, поэтому обеспечивает абсолютную безопасность исследования, как для матери, так и для плода.
Преимущества четырехмерного УЗИ
На снимке, получаемом при обычном ультразвуковом исследовании, понять что-либо может лишь врач. В большинстве случаев родители и родственники видят неясные точки и линии, тогда как УЗИ в 4D формате дает прямо противоположный результат — Вы видите плод таким, какой он есть на самом деле. 4D технологии превращают медицинское исследование в захватывающий процесс.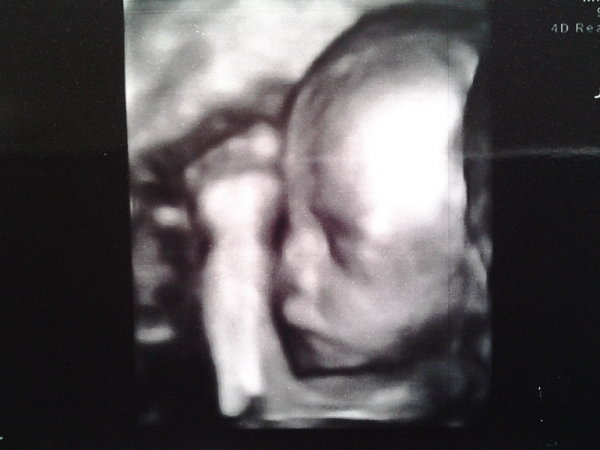
Будущие мамы и папы могут в режиме реального времени на большом экране увидеть, что делает их малыш, и как он будет выглядеть.
Аппарат позволяет записать на диск или карту памяти первый фильм с участием Вашего малыша, а фотографии в семейном альбоме появятся еще до выписки из роддома.
2D и УЗИ в 4D формате
Идеально сочетание двухмерного и четырехмерного УЗИ, так как данные, полученные после проведения последнего, открывают новую последнюю информацию о развитии плода и течении беременности. УЗИ в 4D помогает узнать ценную информацию о развитии плода и о некоторых возможных пороках, особенно конечностей тела, лица, позвоночного столба.
Бывает, что после сеанса обычного ультразвукового исследования врач хочет убедиться в том, что беременность проходит нормально и опасения, возникшие у него — ложные. Тогда будущей маме назначается УЗИ в 4D.
В чем отличие четырехмерного (4D) УЗИ от трехмерного (3D) УЗИ?
Не все представляют разницу между 3D и УЗИ в четырехмерном формате, поэтому сейчас мы попробуем ее объяснить.
Трехмерное УЗИ (3D) позволяет увидеть объемное изображение в цвете, это является своего рода голограммой, такое УЗИ позволяет даже рассмотреть черты лица ребенка (при условии того, что он не повернулся к датчику спинкой).
Четырехмерное УЗИ (4D) имеет еще и четвертое измерение: к высоте, длине и глубине картинки добавляется время. Четырехмерное УЗИ позволяет увидеть объект (плод) в движении в настоящем времени.
Насколько безопасно данное УЗИ?
При четырехмерном УЗИ частота сканирования, интенсивность и мощность звуковых волн остаются такими же, как и при обычном двухмерном УЗИ.Датчик для «четырехмерного» УЗИ-аппарата по виду практически ничем не отличается от обычного. Внутри него заключен обычный двухмерный датчик, который постоянно перемещается туда-сюда и передает в мощный компьютер, установленный внутри сканера, множество статичных двухмерных изображений. А внутри специального встроенного модуля они суммируются, и на экран монитора выводится объемная картинка. Безопасность УЗИ как метода диагностики беременности официально подтверждена врачами всего мира.
Безопасность УЗИ как метода диагностики беременности официально подтверждена врачами всего мира.
Правда ли что 4D УЗИ имеет только развлекательную функцию?
Мнение о развлекательной функции 4D УЗИ в корне не верно. Не возможно сказать, что трехмерное УЗИ, лучше, чем двухмерное, или наоборот. Трехмерное УЗИ используют для подтверждения наличия поверхностных дефектов плода (пороки лицевого скелета, спинномозговые грыжи и т.д.), тогда как для дефектов внутренних органов у двухмерного УЗИ больше преимуществ, чем у трехмерного.
Наибольшие преимущества 3D УЗИ и 4D УЗИ состоят в возможности получения ультразвуковых срезов, которые невозможно увидеть при рутинном сканировании, и в точном измерении объема с использованием специальных программ и объемных датчиков. Помимо этого методика позволяет интерактивно манипулировать данными по объему, используя превращение, ротацию и увеличение лоцированных структур, воссоздавая истинную анатомию органов в прямой проекции. Мультислайсинг — технология, позволяющая просматривать одновременно несколько двухмерных срезов, полученных при трехмерном сканировании (аналог технологий КТ, МРТ).
Мультислайсинг — технология, позволяющая просматривать одновременно несколько двухмерных срезов, полученных при трехмерном сканировании (аналог технологий КТ, МРТ).
Когда следует сделать ультразвуковое исследование?
Для исключения патологии, во время беременности рекомендуется проводить ультразвуковую диагностику трижды: в срок 10-12 недель, 20-24 и 32-37 (это так называемые скриннинговые сроки, во время которых чаще всего образуются пороки развития).
Оптимальным для проведения четырехмерного ультразвукового метода диагностики считается 24-ая неделя беременности. К этому моменту у ребенка сформировались все наружные органы, поэтому можно детально его рассмотреть. Кроме того, можно увидеть наличие у него патологий (заячья губа – незаращение верхней челюсти или волчья пасть – незаращение твёрдого нёба). В этом периоде можно также отследить наличие у плода других аномалий и отклонений от нормального развития: предлежание плаценты, многоводие, маловодие, угроза прерывания беременности, обвитие шейки ребенка пуповиной, гипотрофия плода.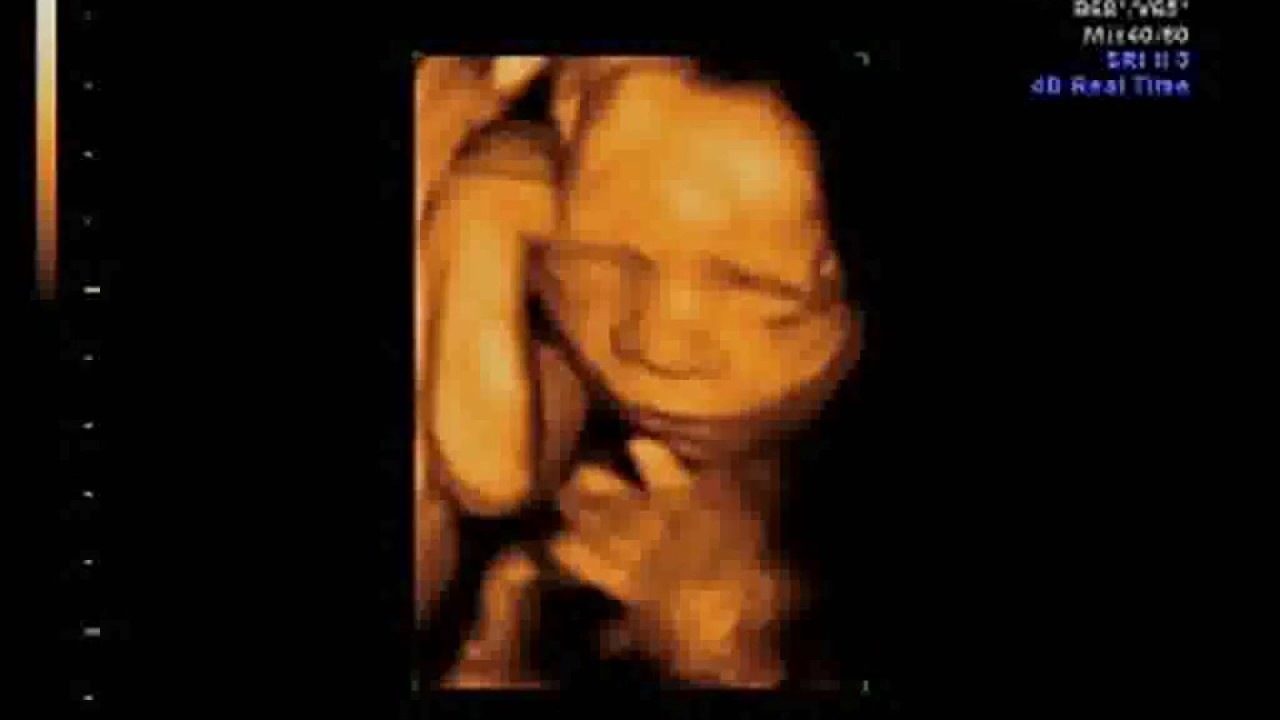
Когда малыша сложно увидеть?
Случается, что увидеть ребенка на экране во время ультразвукового исследования бывает очень сложно не только матери, но и врачу. Почему это происходит? Можно выделить несколько факторов, характеризующих беременность:
избыточный вес
положение ребенка в утробе
количество околоплодных вод (чем их меньше — тем хуже изображение на экране во время процедуры проведения УЗИ)
расположение пуповины и плаценты
наличие рубцов на животе после перенесенных операций
активность ребёнка. От того, насколько много он двигается, напрямую зависит изображение. То есть, если ребенок ведет себя подвижно, качество кадров будет интереснее, а само изображение яснее. Если же малыш ведет себя слишком спокойно, врач может предложить на какое-то время прекратить ультразвуковое исследование, чтобы возобновить его позже. Также в этот момент будущей маме рекомендуется выпить какой-либо сладкий напиток — обычно этого достаточно, чтобы малыш возбудился через 10-15 минут и показался на глаза матери и врачу.

УЗИ позволяет определить
пол ребенка
беременность на ранних сроках
внематочную беременность
вес и размер младенца
срок беременности и дату родов
различные особенности протекания беременности
физическое состояние плода
положение плода в матке перед родами
место прикрепления плаценты
Где еще применяется УЗИ?
Помимо сферы акушерства УЗИ применяется во многих других областях медицины, являясь одним из лучших средств для диагностики самых разных заболеваний. Особенности отражения ультразвуковых волн позволяют видеть изображения «плотных» органов (печени, почек, селезенки, сердца, щитовидной железы, молочных желез, предстательной железы (простаты), матки и яичников, суставов и многих других). При этом можно увидеть контуры органа, его внутреннюю структуру, а также наличие или отсутствие в нем каких-либо инородных образований, например камней в желчном пузыре.
Основные исследования, проводимые с помощью УЗИ: ультразвуковое исследование (УЗИ) органов брюшной полости, УЗИ щитовидной железы, молочных желез, мочевого пузыря и предстательной железы, исследование матки, яичников, эхокардиография, лимфатических узлов, органов малого таза, плода, сканирование сосудов головного мозга, артерии верхних конечностей, нижних конечностей и др.
Уважаемые пациенты, Вы можете задать вопрос врачу ультразвуковой диагностики
УЗИ при беременности, узи плода. Сделать УЗИ при беременности в Самаре и Тольятти.
УЗИ при беременности — обязательная диагностическая процедура, в ходе которой определяется состояние и место прикрепления плаценты, положение ребенка в утробе, количество околоплодных вод, соответствие физических показателей малыша сроку вынашивания.
Плановое УЗИ при беременности, проводиться с целью выявления любых нарушений в развитии плода, а также позволяет медикам удостовериться в наличии либо отсутствии патологий у беременных женщин, у которых проводились предварительные специфические исследования крови.
Как правило, в течение всего срока беременности назначается три процедуры УЗИ – ориентировочно на 12, 20 и 32-й неделях. Один сеанс длится 20-35 минут.
УЗИ плода — безопасный и эффективный метод исследования
УЗИ плода, включенное в скрининговые исследования проводится для выявления возможных генетических аномалий.
При отсутствии помех на довольно ранних сроках опытный узи-диагност может назвать пол малыша.
Особенное значение данный вид исследования приобретает в случаях многоплодной беременности, зрелого возраста матери или предшествующего невынашивания.
УЗИ при беременности поможет своевременно выявить различные нарушения
Наиболее частыми объектами при осуществлении УЗИ беременной пациентки являются шейка и миометрий матки, плацента и воды.
-
Измерение тонуса матки во время узи при беременности имеет первостепенное значение, поскольку при возникновении гипертонуса врач может обнаружить утолщение тела матки – свидетельство спазма гладкой мускулатуры.
 Если это происходит не в последнем триместре, возможна угроза прерывания беременности.
Если это происходит не в последнем триместре, возможна угроза прерывания беременности.Средняя длина шейки матки во время беременности –3 см. Конечно, она варьируется с увеличением срока. В нормальном состоянии внутренний и наружный зевы должны быть закрыты. С приближением родов происходит сглаживание шейки. При более раннем начале этого процесса может идти речь об аномалии. Скорее всего, на шейку придется наложить стягивающие швы.
- Задача плаценты – поставка кислорода и питательных веществ, защита плода от вредных воздействий. При УЗИ проверяется расположение плаценты, ее структура, степень зрелости. Во избежание наступления риска преждевременной отслойки плаценты минимально допустимым расстоянием от нижнего ее края до зева матки представляется 5 см. В противном случае необходимо кесарево сечение.
-
Количество и структура вод также становятся объектом УЗИ плода. При этом нормальное количество амниотической жидкости является субъективным мнением врача.
 Чаще всего пределами, которые не должно превышать расстояние между телом ребенка и стенкой матки, являются от 2 до 8 см.
Чаще всего пределами, которые не должно превышать расстояние между телом ребенка и стенкой матки, являются от 2 до 8 см. - При исследовании околоплодных вод могут быть поставлены разные диагнозы: маловодие – на раннем сроке – в связи с инфекцией, в конце – следствие перенашивания; многоводие – причины различны: от инфекции до особенностей организма женщины; мутные воды и взвеси – в последнее время допустимы с 35-й недели.
УЗИ при беременности может проводиться двух видов:
- Скрининговое УЗИ предусматривается на протяжении всего срока беременности с целью выявления патологий, определения сроков, а также размеров плода и соответствия их действительному сроку.
- Селективное УЗИ предусматривается при выявлении патологий, связанных с развитием плода. Для проведения данной процедуры необходимо направление, выданное лечащим врачом.
Как часто проводят УЗИ плода?
В течение всего срока беременности женщине может быть рекомендовано сделать узи плода не менее 3 — 4 раз. Однако в некоторых случаях может возникнуть необходимость и в прохождении дополнительного обследования.
Однако в некоторых случаях может возникнуть необходимость и в прохождении дополнительного обследования.
На начальном сроке беременности, составляющем 4-6 недель, может быть рекомендовано прохождение первого УЗИ для подтверждения беременности, установки её сроков, а также для определения внематочного развития эмбриона при наличии симптомов, характерных такому нарушению. Сегодня сделать узи при беременности на начальном сроке можно с помощью влагалищных датчиков, позволяющих получение максимально достоверных сведений, касающихся состояния матки, придатков и эмбриона.
Следует отметить, что плановое УЗИ плода проходят женщины с определёнными сроками беременности в каждом триместре. Проведение ультразвукового исследования на 10-12 неделе беременности позволяет подтвердить её развитие, определить место прикрепления плаценты, количество и качество околоплодных вод, выявить различные признаки осложнений (например, отслойку плаценты, гипертонус матки либо истмико — цервикальную недостаточность).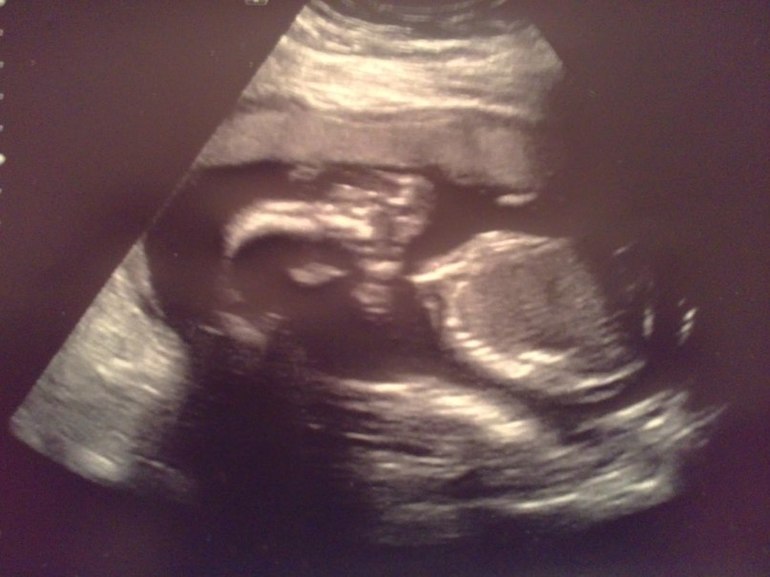
При наступлении второго триместра беременности (на 20-24 неделе) предусматривается прохождение следующего УЗИ плода с целью определения и исключения всевозможных пороков, связанных с развитием плода и формированием его внутренних органов, а также измерения его параметров, выяснения соответствия полученных результатов размерам, установленным для предполагаемого срока беременности.
При нахождении на 30-34 неделе беременности женщине будет предложено пройти плановое УЗИ плода показатели которого важны для определения расположения плаценты, предлежания будущего младенца, наличия либо отсутствия задержки, связанной с его внутриутробным развитием. Благодаря УЗИ на третьем триместре возможно тщательное изучение размеров лицевой части черепа, а также костей носа плода, что даёт возможность диагностировать наличие таких патологий, как волчья пасть либо заячья губа. Кроме того, на третьем триместре может быть рекомендовано врачом профилактическое предродовое УЗИ для определения веса будущего малыша, его расположения, состояния и вероятности обвития шеи пуповиной.
23 неделя беременности
3D УЗИ плода на 23 неделе беременности.
Малыш
На 23-й неделе беременности длина плода от макушки до пяток составляет приблизительно 29 см, а вес – около 450 г. Все части тела, включая голову, продолжают расти, и теперь пропорции плода напоминают новорожденного. В течение этой недели начинают формироваться первые жировые отложения, хотя кожа будет оставаться дряблой и морщинистой до тех пор, пока не сформируются достаточные жировые запасы для ее заполнения.Кожа по-прежнему полупрозрачна, сквозь нее видны кости и органы, а также развивающиеся вены и артерии. Прибавка в весе плода будет продолжаться быстрыми темпами в течение следующих нескольких недель, и вес плода удвоится.
Легкие развиваются в процессе подготовки к дыханию после рождения. Слух продолжает развиваться, и теперь плод может слышать искаженные версии громких внешних шумов, таких как шум пылесоса или громкая музыка.
Вы
На этом этапе младенцы постоянно переворачиваются от минуты к минуте. Большинство детей в этот момент все еще держат голову вверх и не поворачиваются до более поздних сроков беременности. Ваша матка теперь выросла до такой степени, что она находится примерно на 2 см выше пупка. По мере того, как ваш животик увеличивается, вы можете обнаружить, что ваш пупок либо сплющивается, либо даже начинает торчать! Это нормальное последствие беременности, и оно вернется в исходное состояние после рождения ребенка.
Большинство детей в этот момент все еще держат голову вверх и не поворачиваются до более поздних сроков беременности. Ваша матка теперь выросла до такой степени, что она находится примерно на 2 см выше пупка. По мере того, как ваш животик увеличивается, вы можете обнаружить, что ваш пупок либо сплющивается, либо даже начинает торчать! Это нормальное последствие беременности, и оно вернется в исходное состояние после рождения ребенка.
Из-за всплесков гормонов беременности изменения кожи во время беременности происходят довольно часто.Они могут включать покраснение ладоней рук и подошв ног, папилломы на коже и потницу, и все это совершенно нормально.
Некоторые женщины также сообщают, что испытывают «мозг беременности», характеризующийся забывчивостью. Наиболее вероятной причиной этого опять же являются гормоны. Это временное состояние, которое пройдет после родов и не является поводом для беспокойства.
На этом сроке беременности женщины часто жалуются на вздутие живота.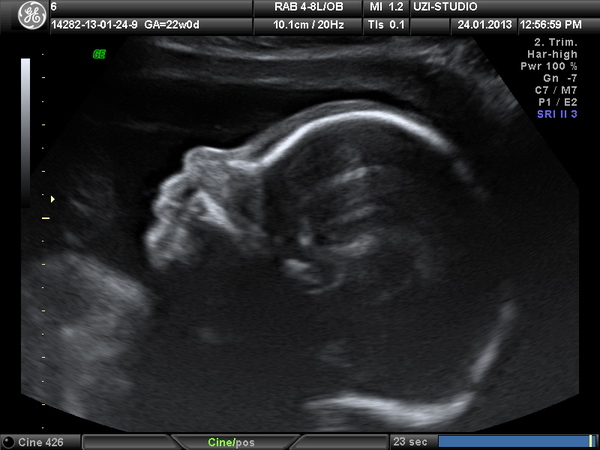 Скорее всего, это результат гормонального прогестерона, вызывающего расслабление мышц кишечника.Это, в свою очередь, заставляет пищеварительную систему работать медленнее, позволяя питательным веществам дольше оставаться в кишечнике и более эффективно всасываться в кровоток. Возможно, вам будет полезно пить много воды. Это также может быть полезно, если вы страдаете от запоров. Кровоточивость и/или воспаление десен являются распространенной проблемой во время беременности и не являются причиной для беспокойства, однако, если у вас есть какие-либо опасения по поводу чрезмерного кровотечения или раздражения, вам следует обратиться к стоматологу.
Скорее всего, это результат гормонального прогестерона, вызывающего расслабление мышц кишечника.Это, в свою очередь, заставляет пищеварительную систему работать медленнее, позволяя питательным веществам дольше оставаться в кишечнике и более эффективно всасываться в кровоток. Возможно, вам будет полезно пить много воды. Это также может быть полезно, если вы страдаете от запоров. Кровоточивость и/или воспаление десен являются распространенной проблемой во время беременности и не являются причиной для беспокойства, однако, если у вас есть какие-либо опасения по поводу чрезмерного кровотечения или раздражения, вам следует обратиться к стоматологу.
Симптомы, на которые следует обратить внимание
На этом этапе ребенок должен достаточно активно двигаться.У вас могут быть безболезненные сокращения или ужесточения. Они называются схватками Брэкстона-Хикса. На этом этапе не должно быть никаких изменений в выделениях из влагалища. Вы не должны ощущать чрезмерное давление на таз. Если вы испытываете что-либо из этого, вам следует проконсультироваться с акушеркой или врачом.
Если вы испытываете что-либо из этого, вам следует проконсультироваться с акушеркой или врачом.
Что обычно предлагается в NHS
Вам следует обратиться к акушерке или терапевту. Обычно они будут проверять вашу мочу, измерять кровяное давление и просматривать результаты сканирования.Нужно было провести сканирование аномалий. Если сканирование аномалий покажет что-либо важное, вас направят к консультанту.
Какие другие услуги доступны
Если вам нужна дополнительная консультация, вы можете обратиться в частную клинику. Там можно записаться на прием к акушерке, специалисту и пройти УЗИ высокого качества . Если вы по какой-либо причине не доверяете сканированию NHS, его можно повторить. В частной клинике должно быть больше времени, зачастую лучшее оборудование и доступ к высококвалифицированным специалистам.Если у вас уже был поздний выкидыш или вы вынашиваете близнецов, то сканирование шейки матки легко доступно.
Если вы беспокоитесь о своем рационе и питании, вы можете записаться на прием к специалисту по питанию для беременных. Вам может понравиться массаж для беременных , чтобы облегчить боли.
Вам может понравиться массаж для беременных , чтобы облегчить боли.
На этом сроке беременности вы можете заказать следующие сканы:
Действительно ли ребенок похож на 3D УЗИ? Почему это может выглядеть странно или пугающе
Когда вы идете на ультразвуковое сканирование анатомии, то есть впервые видите, как ваш ребенок развивается за пределами плодного яйца с сердцебиением, у вас, вероятно, в голове возникают образы идеального носа-пуговки, пухлого щечки и милая улыбка — именно такой, какой она могла бы выглядеть при рождении.Но реальность такова, что большинство УЗИ, сделанных между 18 и 22 неделями, даже 3D, не получаются такими.
Так что, если вы ожидающий родитель, сбитый с толку изображениями, которые вы видите на экране, сначала знайте, что вы, конечно, не одиноки. Многие родители писали в Интернете о том, что видели странное или просто жуткое лицо на анатомическом сканировании. А во-вторых, несколько вполне нормальных причин могут объяснить, почему сонограмма получилась именно такой.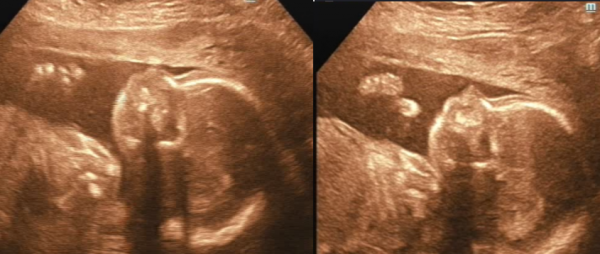 Вот почему УЗИ пока может не показать, что ваш ребенок выглядит как маленький ангел.
Вот почему УЗИ пока может не показать, что ваш ребенок выглядит как маленький ангел.
Действительно ли ребенок похож на 3D УЗИ?
3D-УЗИ пытаются показать черты лица, а не просто двухмерный (поперечный) вид вашей матки, но они по-прежнему полагаются на звуковые волны, чтобы собрать воедино изображение, что не всегда идеально.
Эти звуковые волны отражаются от внутренних органов и жидкостей, а компьютер преобразует эхо в двухмерное изображение. Объединение нескольких 2D-изображений, сделанных под разными углами, создает третье измерение, но ультразвук не всегда дает точные показания на некоторых поверхностях.
Другими словами, это не камера в вашем телефоне. Таким образом, хотя 3D-УЗИ может служить полезным диагностическим инструментом в некоторых сценариях, вы потенциально можете связать любые странные лица, которые вы видите, с тем, как работает технология.
Другие причины, по которым лицо вашего ребенка выглядит странно на УЗИ
Независимо от типа УЗИ, иногда изображения могут выглядеть немного странно. Нет причин для беспокойства! Вот несколько совершенно нормальных причин, по которым нос, лицо или голова вашего ребенка будут выглядеть не так, как вы ожидали.
Нет причин для беспокойства! Вот несколько совершенно нормальных причин, по которым нос, лицо или голова вашего ребенка будут выглядеть не так, как вы ожидали.
У ребенка все еще накапливаются жировые отложения.
На этом этапе беременности кожа вашего ребенка все еще выглядит прозрачной, так как у него очень мало жира. Поскольку кости не так сильно прикрыты, ее лицо может выглядеть более угловатым.
Лицо ребенка повернуто к стенке матки.
Если ваш ребенок смотрит в сторону от вашего живота во время УЗИ, звуковые волны могут открывать только две трети или половину его лица, что может выглядеть немного странно.
Лицо ребенка закрыто другой частью тела.
Подобно тому, что произойдет, если ее лицо будет повернуто, лицо, частично закрытое рукой или другой конечностью, также может выглядеть странно.
Мягкое место ребенка очень большое.
Мягкое место, которое есть у вашего ребенка при рождении, существует и во время беременности, и вы можете увидеть эту щель в черепе во время первого анатомического сканирования.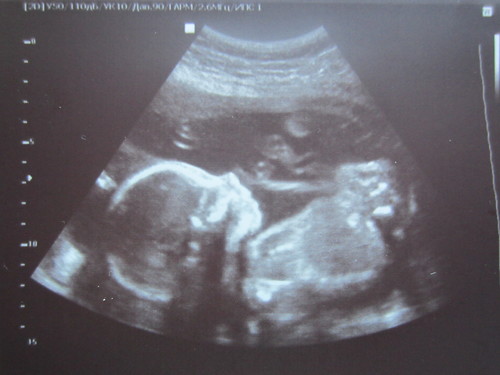 Это может выглядеть как большое черное пятно на макушке и доходить до носа.
Это может выглядеть как большое черное пятно на макушке и доходить до носа.
Вот и все: жуткое лицо в 20 недель почти никогда не вызывает беспокойства.Плод на этом этапе все еще превращается в симпатичного младенца, но ему еще больше четырех месяцев.
Тем не менее, задавайте вопросы и озвучивайте любые опасения, прежде чем уйти с визита к УЗИ. Уверенность в том, что с вашим ребенком все в порядке, поможет вам лучше спать (независимо от того, насколько страшной может быть ваша УЗИ), чтобы вы могли снова мечтать о больших глазах и крошечных пальчиках.3D УЗИ и 4D УЗИ при беременности
Что такое УЗИ 2D, 3D и 4D?
Ультразвук — это способ заглянуть внутрь тела с помощью высокочастотных звуковых волн.Он работает так же, как гидролокатор на лодках, которые используют звуковые волны для обнаружения объектов под водой. Ультразвуковые аппараты, используемые для медицинской визуализации, используют волны от 2 до 20 мегагерц — это примерно в 100 раз выше, чем верхний диапазон, который мы можем слышать (от 20 до 20 000 герц). Волны отражаются от тканей, создавая изображение на экране. Эта картина называется сонограммой.
Волны отражаются от тканей, создавая изображение на экране. Эта картина называется сонограммой.
- Двухмерное УЗИ — это стандартное УЗИ, которое используют медицинские работники. Этот процесс создает простые черно-белые изображения, которые создают вид поперечного сечения с яркими пятнами для более плотных материалов, таких как кость.
- 3D-УЗИ использует ту же основную идею, что и 2D-УЗИ, но делает множество изображений под разными углами и обрабатывает их вместе для создания изображения, похожего на настоящую фотографию.
- УЗИ 4D добавляет четвертое измерение – время. При 4D-УЗИ серия 3D-изображений объединяется в видео с низким разрешением.
Какие УЗИ мне будут делать во время беременности?
Вам, вероятно, сделают двухмерное УЗИ примерно на полпути беременности (между 18 и 22 неделями).Во время УЗИ техник будет использовать портативный инструмент, называемый датчиком, для отправки звуковых волн через вашу матку.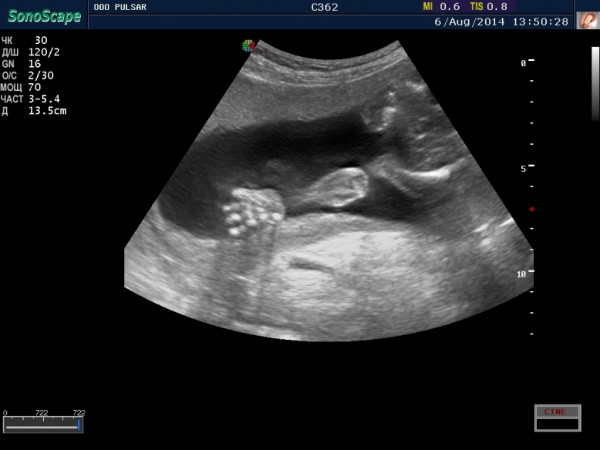 Эти волны отражаются от вашего ребенка, а компьютер переводит эхо звуков в видеоизображения, раскрывающие детали тела, положения и движений вашего ребенка. Вы сможете услышать сердцебиение, и если ваш ребенок проснется, вы увидите движение на экране. Когда вы закончите, техник, вероятно, подарит вам несколько черно-белых изображений на память.
Эти волны отражаются от вашего ребенка, а компьютер переводит эхо звуков в видеоизображения, раскрывающие детали тела, положения и движений вашего ребенка. Вы сможете услышать сердцебиение, и если ваш ребенок проснется, вы увидите движение на экране. Когда вы закончите, техник, вероятно, подарит вам несколько черно-белых изображений на память.
Многим женщинам также необходимо ранее пройти 2D-УЗИ.Если вашему врачу необходимо сделать УЗИ в первом триместре, он может использовать вагинальный датчик, чтобы приблизиться к вашей матке. Эти ранние сканирования используются для определения даты беременности и срока родов, а также для проверки предполагаемых проблем, таких как внематочная беременность.
Узнайте больше об УЗИ во время беременности.
УЗИ 3D лучше, чем 2D?
Обычно нет. Для большинства беременностей 3D-УЗИ не даст больше полезной информации, чем стандартное 2D-изображение. Вот почему большинство поставщиков медицинских услуг не используют 3D-УЗИ регулярно.
Есть некоторые исключения. 3D-УЗИ может быть полезно для диагностики или наблюдения за состояниями, которые труднее обнаружить при обычном УЗИ. Они могут включать расщелину неба или другие видимые физические проблемы. Если ваш врач рекомендует это, ваше 3D-УЗИ будет проводиться вместе с другими УЗИ в медицинском кабинете и покрываться страховкой.
Могу ли я пройти 3D-УЗИ в ближайшей частной клинике?
Это не лучшая идея. Управление по санитарному надзору за качеством пищевых продуктов и медикаментов, которое регулирует медицинские устройства, категорически не рекомендует использование 3D- и 4D-УЗИ для изображений и видео на память.
Одной из причин этого является то, что все медицинские устройства должны эксплуатироваться обученными лицензированными специалистами. В кабинете врача вы можете быть уверены в квалификации вашей команды по уходу. Если вы идете в частную клинику, предлагающую 3D- и 4D-УЗИ (например, в торговых центрах), вы идете в бизнес, который, скорее всего, больше похож на фотостудию, чем на медицинский кабинет.
Нет никакой гарантии, что персонал в этих клиниках прошел надлежащую подготовку или что оператор УЗИ будет квалифицирован, чтобы помочь вам, если у вас возникнут вопросы или если ваше УЗИ выявит проблему.
Безопасно ли УЗИ 3D и 4D?
Несмотря на отсутствие доказанного риска, поставщики медицинских услуг не рекомендуют проходить 3D-УЗИ, которые не являются необходимыми с медицинской точки зрения, или 4D-УЗИ.
Волны в мегагерцовом диапазоне обладают достаточной энергией, чтобы слегка нагревать ткани и, возможно, производить крошечные пузырьки внутри тела. Эксперты недостаточно осведомлены о последствиях, чтобы сказать, что ненужные ультразвуки абсолютно безопасны.
Частично проблема заключается в том, что 3D-УЗИ и 4D-УЗИ занимают больше времени, чем 2D-УЗИ, поэтому ваш ребенок подвергается гораздо большему воздействию звуковых волн.Некоторые частные клиники поощряют будущих мам приходить на несколько сеансов, что означает еще большее воздействие на их детей.
Тем не менее, у вас могут быть личные причины для создания 3D-изображения или 4D-видео.
Если вас интересуют ультразвуковые изображения в формате 3D, начните с запроса в офисе вашего поставщика медицинских услуг. Если у них есть оборудование, они могут предоставить вам несколько снимков во время обычного сканирования или запланировать дополнительное сканирование за наличные деньги.
Если такой возможности нет, найдите частную клинику с хорошей репутацией и спросите о квалификации их специалистов.Стремитесь к самой короткой процедуре, которая даст вам то, что вы ищете, и избегайте повторных процедур во время беременности.
УЗИ для беременных: когда вы делаете свое первое УЗИ?
Что такое УЗИ?
Ультразвуковая технология использует звуковые волны для создания визуального изображения (сонограммы) вашего ребенка, плаценты и матки во время беременности. Это дает вашему поставщику медицинских услуг ценную информацию о вашей беременности и здоровье вашего ребенка.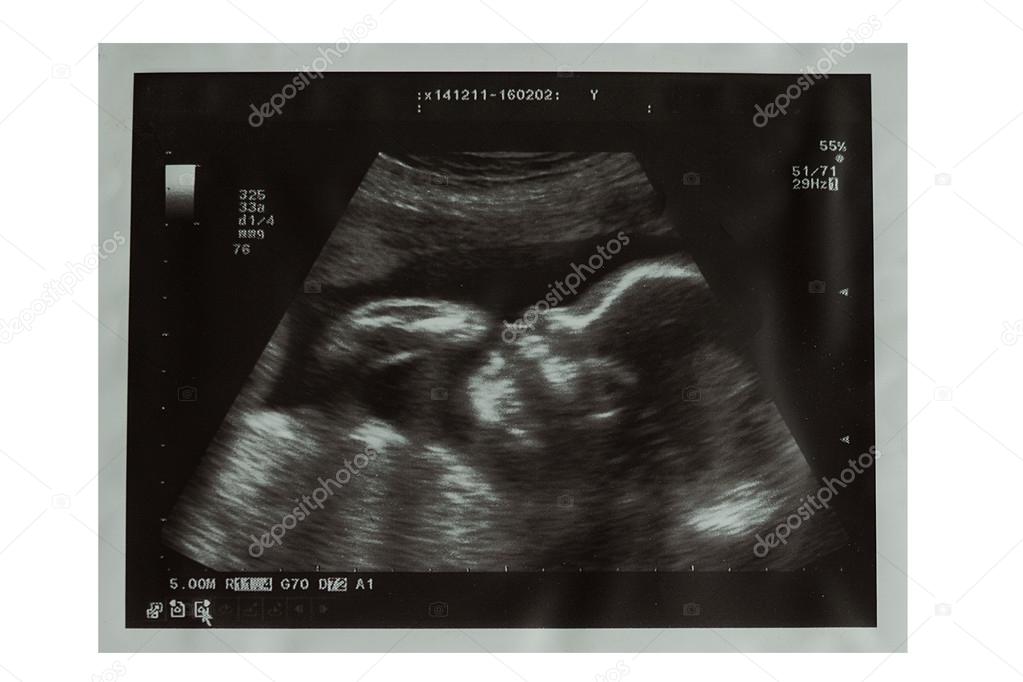
Во время УЗИ техник (сонографист) использует переносной инструмент, называемый преобразователем, для передачи звуковых волн через матку.Эти волны отражаются внутри вашего тела и вашего ребенка, а компьютер переводит эхо звуков в видеоизображения, которые показывают форму, размер, положение и движения вашего ребенка.
Когда вы делаете свое первое УЗИ?
Все больше и больше врачей имеют в своем кабинете УЗИ-аппараты и проводят УЗИ своим пациенткам в первом триместре – уже с 6-й по 10-ю неделю. Когда вы звоните своему поставщику медицинских услуг, чтобы записаться на первый дородовой прием, спросите, будете ли вы проходить УЗИ.Ваш врач может потребовать, чтобы вы прошли раннее УЗИ, если у вас было предыдущее осложнение беременности, такое как выкидыш или внематочная беременность.
На ранних сроках беременности у вас может быть трансвагинальное УЗИ, при котором используется датчик в форме палочки, который вводится во влагалище. Трансвагинальное УЗИ может обеспечить более качественные изображения на ранних сроках беременности по сравнению с трансабдоминальным УЗИ (при котором используется датчик, расположенный снаружи живота).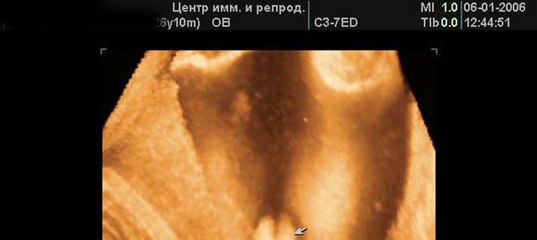
Трансвагинальное УЗИ также облегчает диагностику проблем с беременностью на ранних сроках, таких как выкидыш, пузырный занос или внематочная беременность.
Не все женщины проходят УЗИ в первом триместре. Стандартно проводить только одно УЗИ во время беременности — трансабдоминальное УЗИ в середине беременности между 18 и 22 неделями. Это иногда называют УЗИ анатомии, потому что оно оценивает анатомию вашего ребенка. Вы также можете узнать пол вашего ребенка на УЗИ в середине беременности, если хотите (и если вы еще не узнали это с помощью НИПТ или другого пренатального теста).
Что происходит во время УЗИ беременных?
Во время трансвагинального УЗИ:
- Вы опорожните мочевой пузырь и разденетесь ниже пояса (или наденете больничный халат).
- Вы ляжете на спину, ноги в стременах (как при гинекологическом осмотре).
- Специалист по УЗИ введет датчик в форме палочки во влагалище. Датчик покрыт латексной оболочкой и смазан. Давление палочки может быть неприятным, но оно не должно быть болезненным.

- Датчик передает звуковые волны, а компьютер переводит полученные эхосигналы в изображения на видеомониторе, благодаря чему ваш ребенок появляется на экране перед вашими глазами.Кости белые, жидкость черная, а мягкие ткани органов имеют оттенки серого.
- Специалист по УЗИ записывает соответствующую информацию и делает фотографии или видео для интерпретации вашим врачом. При желании вы можете наблюдать за процессом на экране. Ваш врач обсудит с вами результаты.
Во время трансабдоминального УЗИ:
- Вы ляжете на спину на диагностический стол с открытым животом. (Примечание: приходите с полным мочевым пузырем. Это поможет вытолкнуть матку из таза и сделает изображение более четким.)
- Помощник нанесет вам на живот гель, чтобы звуковые волны двигались легче.
- Специалист по УЗИ перемещает датчик (портативное устройство размером с кусок мыла) вперед и назад по вашему животу. Датчик передает звуковые волны, а компьютер переводит полученные эхосигналы в изображения на видеомониторе, заставляя вашего ребенка появляться на экране перед вашими глазами.
 Кости белые, жидкость черная, а органы мягких тканей имеют оттенки серого.
Кости белые, жидкость черная, а органы мягких тканей имеют оттенки серого. - Специалист по УЗИ запишет измерения вашего ребенка и сделает фотографии или видео для интерпретации вашим врачом. При желании вы можете наблюдать за процессом на экране. Ваш врач обсудит с вами результаты. Спросите, можете ли вы взять домой фотографии в распечатанном виде или на диске.
Зачем нужно УЗИ для беременных?
Ультразвуковое исследование позволяет врачу проверить здоровье и развитие вашего ребенка, следить за течением беременности и выявлять любые физические отклонения.
УЗИ в первом триместре:
Если вам делают УЗИ в первом триместре, обычно еще слишком рано, чтобы хорошо рассмотреть органы и конечности вашего плода. Но ваш врач может:
- Подтвердить, что ваша беременность находится в матке (не внематочная беременность)
- Подтвердить ваше свидание. Как далеко вы продвинулись? Какой у вас срок?
- Подтвердите количество вынашиваемых вами детей (один ребенок, близнецы или близнецы)
- Справочный скрининг на определенные генетические нарушения
- Выявите любые проблемы с плацентой, маткой или яичниками
- Подтвердите жизнеспособность, наблюдая за сердцебиением.
 Вы, вероятно, увидите, как бьется сердце вашего ребенка, если вы беременны как минимум на 6 неделе.
Вы, вероятно, увидите, как бьется сердце вашего ребенка, если вы беременны как минимум на 6 неделе.
УЗИ во втором триместре:
УЗИ во втором триместре (середина беременности) позволяет вашему врачу:
- сказать вам точно, вынашиваете ли вы одного ребенка или нескольких
- проверить сердцебиение вашего ребенка, положение,
- Измерьте размер вашего ребенка
- Проверьте расположение плаценты
- Проверьте длину шейки матки
- Оцените количество амниотической жидкости в матке
- Проверьте вашего ребенка на наличие физических отклонений
- Попытайтесь определить пол вашего ребенка
УЗИ третьего триместра:
УЗИ третьего триместра позволяет врачу:
- проверить рост вашего ребенка
- проверить уровень околоплодных вод
- проверить самочувствие вашего ребенка
- узнать, может ли вам понадобиться кесарево сечение, возможно, если ваш ребенок особенно крупный или находится в тазовом предлежании
- Определите причину вагинального кровотечения г, если есть
Сколько времени занимает УЗИ?
Продолжительность УЗИ различается в зависимости от цели УЗИ и от того, насколько быстро и четко появляются изображения на экране.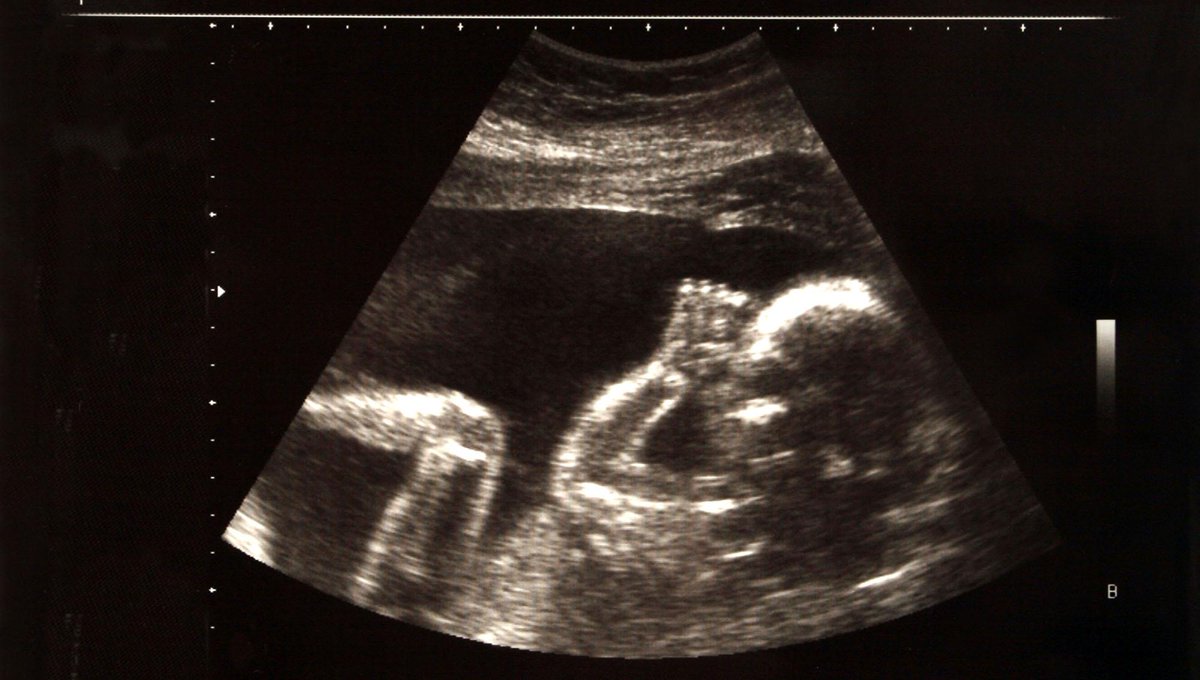 Как правило, трансвагинальное или трансабдоминальное УЗИ занимает от 5 до 20 минут.
Как правило, трансвагинальное или трансабдоминальное УЗИ занимает от 5 до 20 минут.
УЗИ в середине беременности (анатомия) занимает больше времени — от 20 до 45 минут — потому что сонограф внимательно изучит основную анатомию вашего ребенка, включая голову, мозг, лицо, шею, грудь, сердце, позвоночник, желудок, почки. , мочевого пузыря, рук, ног и пуповины, чтобы ваш врач мог убедиться, что они развиваются правильно.
Если вы получили тревожные результаты других ультразвуковых исследований или если есть какие-либо другие причины для беспокойства, сонограф проведет более тщательное сканирование (уровень II), чтобы проверить еще больше деталей тела вашего ребенка.Это может занять от 45 до 90 минут и более.
Сколько УЗИ нужно будет делать во время беременности?
Вы можете пройти только одно УЗИ (ваше УЗИ в середине беременности на сроке от 18 до 22 недель). Или можно сделать несколько УЗИ, например:
Безопасны ли УЗИ?
Да. Многочисленные крупные исследования, проведенные за последние 35 лет, не обнаружили никаких доказательств того, что УЗИ вредит развивающимся детям, или что существует кумулятивный эффект от многократного сканирования. (Ультразвук не связан с радиацией, как рентген.).
(Ультразвук не связан с радиацией, как рентген.).
В то же время эксперты предостерегают от ненужных ультразвуков, указывая на то, что, хотя на сегодняшний день не известно никаких негативных последствий, ультразвуки являются формой энергии, и вполне возможно, что они воздействуют на развивающегося ребенка. Это может быть особенно актуально в течение первого триместра, когда эмбрион или плод более уязвимы к внешним факторам.
Некоторые центры (часто расположенные в торговых центрах и частных кабинетах) продают пакеты 3D-УЗИ и 4D-УЗИ на память. Хотя может быть заманчиво получить реалистичные фотографии и видео вашего ребенка в немедицинских условиях, эксперты не рекомендуют этого делать.Нет никакой гарантии, что персонал в этих клиниках обучен должным образом или что оператор УЗИ будет квалифицирован, чтобы помочь вам, если у вас возникнут вопросы или если ваше УЗИ выявит проблему.
Что делать, если УЗИ беременных выявило проблемы?
Если подозреваются проблемы во время беременности или есть какие-то опасения в результатах УЗИ, вас могут направить на более подробное УЗИ, которое будет расшифровано рентгенологом или специалистом по охране материнства и плода (MFM).
Часто последующее обследование показывает, что подозрительное ультразвуковое исследование не вызывает беспокойства.
В том маловероятном случае, если у вашего ребенка есть проблемы со здоровьем, информация, полученная с вашего УЗИ, может помочь вам и вашему врачу определить, как обеспечить наилучший возможный результат для вашего ребенка.
Например, серьезные проблемы с сердечным ритмом можно лечить с помощью лекарств, пока ребенок еще находится в утробе матери. Другие аномалии, такие как закупорка мочевыводящих путей, можно лечить хирургическим путем еще до рождения.А знание о любых врожденных дефектах может помочь вашему врачу безопасно родить ребенка и определить, какой уход потребуется вашему ребенку сразу после рождения.
Если у вашего ребенка серьезные проблемы со здоровьем, информирование позволит вам рассмотреть все варианты, будь то принятие трудного решения о прерывании беременности, медицинское вмешательство или подготовка к рождению ребенка, нуждающегося в особом уходе.
Есть люди, которые могут помочь вам сориентироваться в результатах УЗИ.Генетический консультант может помочь ответить на многие ваши вопросы и помочь вам в процессе принятия решений. Многие поставщики медицинских услуг для беременных с высоким риском также могут направить вас к социальному работнику для получения рекомендаций.
Подробнее:
Пренатальные тесты: обзор
12 шагов к здоровой беременности
Чего ожидать от УЗИ на 23 неделе беременности
Ультразвуковое сканирование включает в себя передачу звуковых волн через матку. Эти волны вернутся в виде эха после контакта с ребенком.Эти эхосигналы создают изображения на экране, которые показывают движения и положение вашего ребенка. УЗИ может помочь подтвердить, протекает ли ваша беременность здоровым образом, а УЗИ на 23 неделе беременности еще более полезно и необходимо.
Что может сказать УЗИ?
На УЗИ врач подтверждает, что плацента здорова и рост вашего ребенка соответствует норме. Также можно увидеть сердцебиение ребенка, а также движения его тела, ног и рук. Ваш врач также может посмотреть данные УЗИ и определить пол вашего ребенка.Однако вы должны сообщить своему врачу, хотите ли вы знать пол ребенка или нет. Несмотря на то, что это помогает определить пол вашего ребенка, это ненадежный способ сделать это. Ваш врач может выполнить УЗИ на ранних сроках вашей беременности, чтобы определить число плода, срок беременности или дату родов.
Также можно увидеть сердцебиение ребенка, а также движения его тела, ног и рук. Ваш врач также может посмотреть данные УЗИ и определить пол вашего ребенка.Однако вы должны сообщить своему врачу, хотите ли вы знать пол ребенка или нет. Несмотря на то, что это помогает определить пол вашего ребенка, это ненадежный способ сделать это. Ваш врач может выполнить УЗИ на ранних сроках вашей беременности, чтобы определить число плода, срок беременности или дату родов.
Хотите знать, как развивается ребенок на 23 неделе беременности? Нажмите ЗДЕСЬ, чтобы получить всю интересующую вас информацию.
Что может сказать УЗИ на 23 неделе беременности?
Зная развитие плода в 23 недели, вы, естественно, захотите узнать, что можно увидеть на УЗИ.УЗИ беременных в 23 недели дает информацию о положении ребенка, местонахождении плаценты, ожидаемом весе ребенка и количестве амниотической жидкости вокруг ребенка.
Когда вы беременны на 23 неделе, ваш врач также будет внимательно следить за уровнем вашего артериального давления, поскольку оно может колебаться и увеличивает риск преэклампсии. Они могут даже попросить вас сдать анализ крови, чтобы убедиться, что уровень сахара в крови в норме.
Они могут даже попросить вас сдать анализ крови, чтобы убедиться, что уровень сахара в крови в норме.
На УЗИ в 23 недели беременности вы увидите, как ваш ребенок сосет большой палец и медленно двигает ручками и ножками.Вы можете узнать больше о своем ребенке, если выберете 3D или 4D УЗИ — они могут быть дорогими и давать лучшие результаты, только если ваш ребенок находится в благоприятном положении во время сканирования.
Ожидаемые результаты УЗИ
После ультразвукового исследования беременных можно обратиться к нескольким пунктам теста, включая бипариетальный диаметр, длину бедренной кости, окружность головы и окружность живота.
- Бипариетальный диаметр или BPD может измерять диаметр между обеими сторонами головы.При обработке до 23 недель беременности ожидается, что BPD составит 58 мм, который может продолжать увеличиваться и станет 94 мм к 38 неделе.
- H Окружность головы должна быть 210 мм, когда вы делаете УЗИ на 23 неделе беременности.
 И окружность головы тоже продолжает расти до 335 мм в 38 недель.
И окружность головы тоже продолжает расти до 335 мм в 38 недель. - Длина бедренной кости измеряет самую длинную кость плода, отражающую продольное развитие. В 23 недели длина бедра ребенка может достигать 42 мм.
- Окружность живота может иметь важное значение на этом этапе, что может указывать на вес и размер плода. Обычно на УЗИ 23 недели беременности окружность живота ребенка составляет 186 мм.
Ультразвуковые изображения беременных на 23 неделе беременности
На изображении видны пятна, в основном из-за того, что пуповина находится перед лицом ребенка. Шнур движется, из-за чего появляются пятна и некоторые затенения. Как видите, личико малыша видно четко — крошечный носик, милый ротик и даже брови.Родители малышки рассказали, что картина похожа на их уже родившуюся дочь. Разве это не удивительно?
Для дальнейшего понимания, вот видео, показывающее 4D иллюстрацию УЗИ на 23-й неделе:
youtube.com/embed/NNHk3GJwN7o»>
Что делать, если возникла проблема
Если ваше УЗИ на 23 неделе беременности покажет проблемы, ваш лечащий врач попросит вас сделать повторное УЗИ, но это не означает, что проблема серьезная. 15% УЗИ повторяются по тем или иным причинам.
В некоторых случаях вам придется пройти повторное сканирование, потому что специалисту по УЗИ трудно увидеть все, что ему нужно увидеть. Обычно это происходит, когда ваш ребенок не находится в идеальном положении или у вас избыточный вес. Если ваш врач подозревает, что у вашего ребенка, возможно, развилась проблема с сердцем, он порекомендует эхо-УЗИ плода, которое поможет им детально изучить сердце вашего ребенка.
Вам требуется много поддержки, если есть проблема, связанная с ультразвуковым тестом, что происходит довольно редко, но вам, возможно, придется принять некоторые серьезные решения после того, как ваше УЗИ выявит серьезные проблемы, иногда вам даже придется подумать о прекращении беременность.
УЗИ на 23 неделе беременности также поможет врачу решить, потребуется ли вашему ребенку операция после рождения. В некоторых случаях они могут принять решение о проведении операции, пока ваш ребенок все еще находится в матке. В таких ситуациях вам нужно будет работать с такими профессионалами, как педиатры, акушеры, физиотерапевты, акушерки и даже больничный капеллан, чтобы пережить трудные времена.
Советы по уходу на 23 неделе беременности
Независимо от того, выявляет ли ваше УЗИ какую-либо серьезную проблему или нет, важно проявлять особую осторожность после 23 недель беременности.Вы должны оставаться как можно более жизнерадостными, чтобы ваш ребенок рос здоровым образом. Вам также необходимо оградить себя от стресса, потому что стресс может повлиять на здоровье вашего ребенка. Если в вашем отчете об УЗИ появится что-то негативное, обратитесь за поддержкой к членам семьи, друзьям и даже в группы поддержки.
Также важно иметь в виду, что вес и длина, упомянутые здесь, являются средними значениями.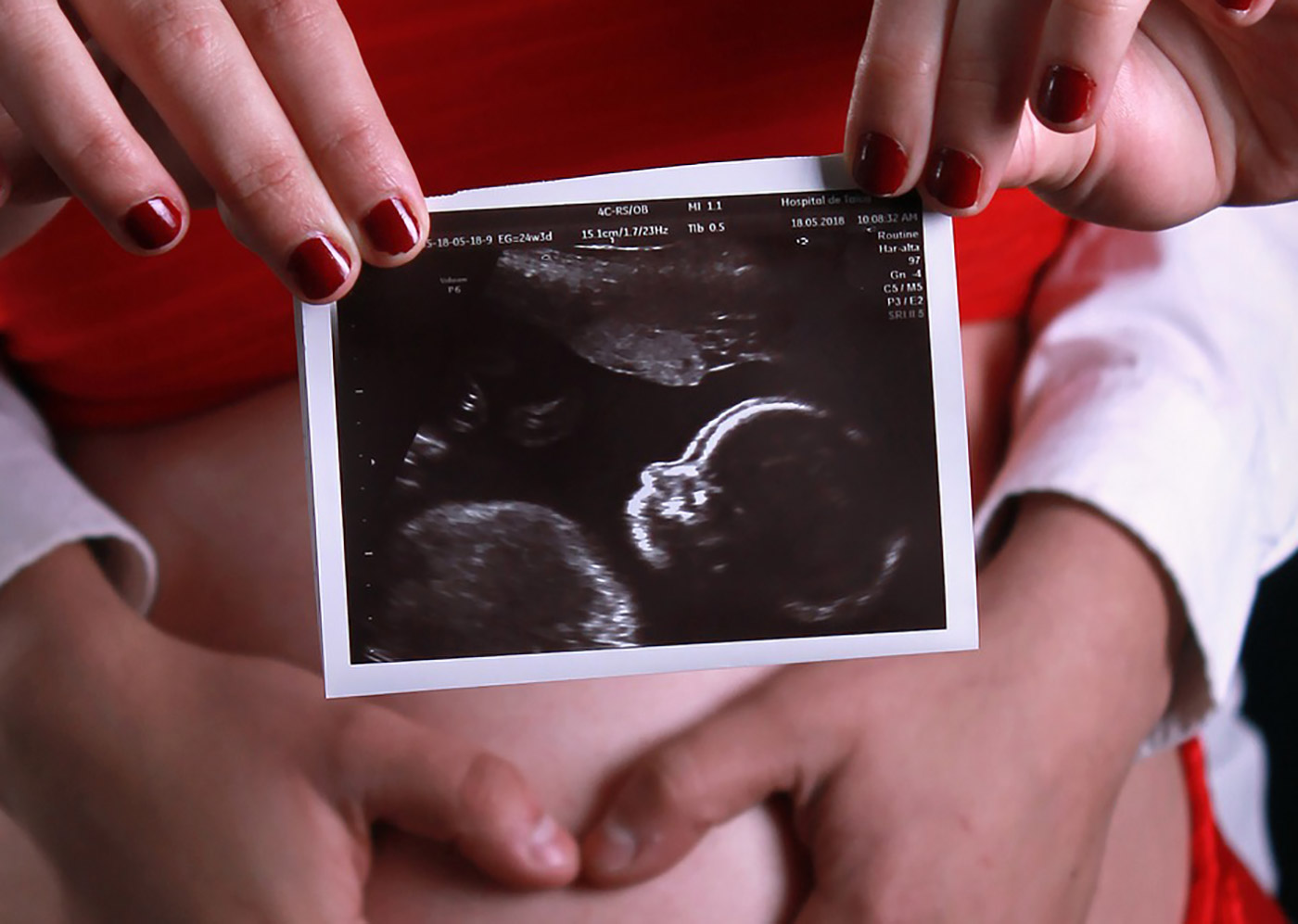 Это означает, что вы и ваш ребенок можете быть полностью здоровы, даже если ваш ребенок имеет недостаточный вес или вы заметили некоторые проблемы на УЗИ.Просто тесно сотрудничайте со своим лечащим врачом, чтобы родить здорового ребенка.
Это означает, что вы и ваш ребенок можете быть полностью здоровы, даже если ваш ребенок имеет недостаточный вес или вы заметили некоторые проблемы на УЗИ.Просто тесно сотрудничайте со своим лечащим врачом, чтобы родить здорового ребенка.
Иллюстрированное руководство по УЗИ во втором триместре
Australas J Ultrasound Med. 2013 авг.; 16(3): 98–113.
, ФРАНЦКОГ, ДДУ, КОГУ, 1 , 2 , ФРАНЦКР, 1 , Град Дип США, AMS, 1 и, MBBS, BMed Sci 1Michael Bethune
11 Департамент медицинской визуализации, больница Mercy для женщин, Мельбурн, Victoria, Australia
2 специалист по ультразвукам для женщин, Мельбурн, Виктория, Австралия
Ekaterina Alibrahim
1 Отделение визуализации, Госпиталь милосердия для женщин, Мельбурн, Виктория, Австралия
Брейди Дэвис
1 Отделение визуализации, Госпиталь милосердия для женщин, Мельбурн, Виктория, Австралия
Эрик Йонг
1 Отделение визуализации , The Mercy Hospital for Women, Мельбурн, Виктория, Австралия
1 Отделение медицинской визуализации, The Mercy Hospital for Women, Мельбурн, Виктория, Австралия
2 Специалист женского ультразвукового отделения Box Hill, Мельбурн, Виктория, Австралия
Автор, ответственный за переписку. Copyright © 2013 Австралийское общество ультразвука в медицинеЭта статья цитировалась другими статьями в PMC.
Copyright © 2013 Австралийское общество ультразвука в медицинеЭта статья цитировалась другими статьями в PMC.Аннотация
Введение : УЗИ во втором триместре беременности остается важным инструментом скрининга для выявления аномалий развития плода. Это иллюстрированное руководство по УЗИ во втором триместре предназначено для того, чтобы помочь практикующим врачам провести высококачественное диагностическое обследование плода путем демонстрации и описания рекомендуемых изображений.
Методы : Каждое изображение подробно обсуждается и имеет соответствующую нарисованную линейную диаграмму, чтобы помочь в идентификации важных особенностей этого изображения.Имеется описание характерных ориентиров и соответствующие измерения.
Результат : Авторы надеются, что эта статья может послужить полезным руководством для всех практикующих врачей, выполняющих УЗИ во втором триместре.
Ключевые слова: визуализация, пренатальное УЗИ, плановое УЗИ во втором триместре
Введение
УЗИ во втором триместре обычно проводится между 18 и 22 неделями беременности. Исторически сложилось так, что УЗИ во втором триместре часто было единственным рутинным сканированием, предлагаемым при беременности, и поэтому ожидалось, что оно предоставит информацию о гестационном возрасте (при необходимости корректируя даты менструального цикла), числе плодов и типе многоплодной беременности, положении плаценты и патологии, а также обнаружит аномалии плода. 1 Многие пациентки в настоящее время проходят несколько ультразвуковых исследований во время беременности, при этом оценка прозрачности воротникового пространства в первом триместре становится особенно распространенной. 2 УЗИ во втором триместре в настоящее время реже требуется для датирования или обнаружения многоплодной беременности, но остается очень важным для выявления патологии плаценты и, несмотря на достижения в обнаружении аномалий в первом триместре, остается важным ультразвуковым исследованием для выявления аномалий плода. Имеются данные о том, что для максимизации показателей обнаружения ультразвуковое исследование должно выполняться операторами, прошедшими специальную подготовку по обнаружению аномалий плода.
Исторически сложилось так, что УЗИ во втором триместре часто было единственным рутинным сканированием, предлагаемым при беременности, и поэтому ожидалось, что оно предоставит информацию о гестационном возрасте (при необходимости корректируя даты менструального цикла), числе плодов и типе многоплодной беременности, положении плаценты и патологии, а также обнаружит аномалии плода. 1 Многие пациентки в настоящее время проходят несколько ультразвуковых исследований во время беременности, при этом оценка прозрачности воротникового пространства в первом триместре становится особенно распространенной. 2 УЗИ во втором триместре в настоящее время реже требуется для датирования или обнаружения многоплодной беременности, но остается очень важным для выявления патологии плаценты и, несмотря на достижения в обнаружении аномалий в первом триместре, остается важным ультразвуковым исследованием для выявления аномалий плода. Имеются данные о том, что для максимизации показателей обнаружения ультразвуковое исследование должно выполняться операторами, прошедшими специальную подготовку по обнаружению аномалий плода. 3
3
Ультразвуковые ориентиры второго триместра
Это иллюстрированное руководство предоставляется, поскольку, несмотря на большой объем литературы по этому вопросу, трудно найти единственную публикацию, в которой описаны ориентиры и диапазон изображений, которые наиболее полезны при поиске УЗИ во втором триместре. Все эти изображения были получены на аппаратах GE Healthcare Voluson E8 или 730 (GE Healthcare, Сидней, Австралия). Представленные изображения являются репрезентативными. Некоторые исследования могут давать значительно более качественные изображения, в то время как другие исследования, особенно у крупных пациентов, могут давать гораздо менее четкие изображения.Авторы не предполагают, что обследование будет завершено только в том случае, если будут представлены все эти изображения. Скорее, мы предлагаем, чтобы каждый помеченный ориентир заслуживал тщательного изучения во время УЗИ во втором триместре. Несмотря на то, что описаны важные функции, обсуждение связанных с каждой функцией патологий выходит за рамки этой статьи.
Этот справочник представлен примерно в головном и каудальном порядке, но, по возможности, сгруппирован по системам органов. Операторы выиграют от систематического подхода, чтобы убедиться, что все структуры видны даже в сложных обстоятельствах, поскольку можно пропустить структуру, особенно при активных движениях плода.
Запись ультразвукового исследования
Полезно иметь запись обследования для дальнейшего использования. Преимущество видеоклипов или записи сканирования на DVD состоит в том, что они обеспечивают движущиеся изображения, что особенно полезно при оценке сердца плода. Однако серию неподвижных изображений легче хранить и использовать в будущем. Изображения должны четко отображать идентифицирующую информацию, такую как полное имя пациента; день рождения; медицинская карта или идентификационный номер; дата ультразвукового исследования; и место проведения обследования (больница или частная практика), 4 , обеспечивающий соблюдение требований местного законодательства.
Биометрия
Во время обследования необходимо провести ряд измерений. Некоторые измерения размера плода должны быть включены в официальный отчет о каждом обследовании. Минимальные измерения, о которых следует сообщать: бипариетальный диаметр (ДДП), окружность головы (ОК), окружность живота (АС) и длина бедренной кости (ДЛ). 5 – 7 Другие биометрические данные, о которых можно сообщать, включают: длину плечевой кости (HL), длину носовой кости (NB), воротниковую складку (NF), диаметр мозжечка (TCD), большую цистерну и длину шейки матки.Комбинация измерений BPD и HC может использоваться для расчета предполагаемой даты родов (EDD). 8
Общие принципы сканирования
Многие предустановки машины представляют собой компромисс между разрешением и устойчивостью, поэтому важно иметь предустановку с высоким разрешением. Отдельный предварительный набор с более высокой частотой кадров и более высоким контрастом полезен для изображений сердца.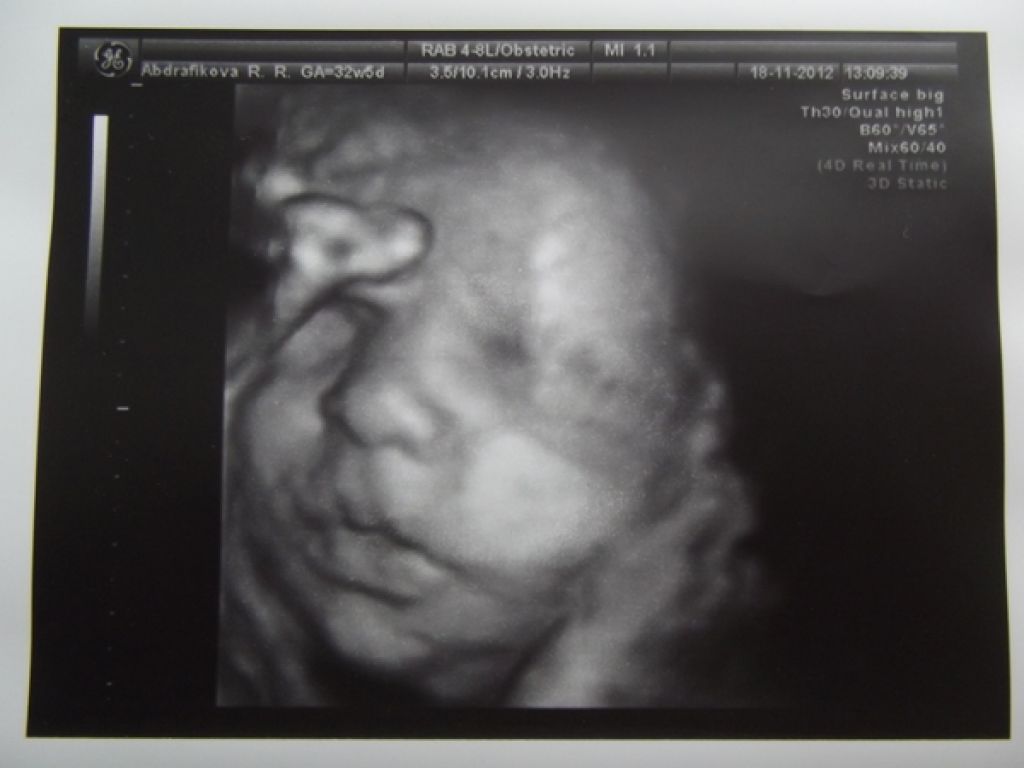 При съемке изображений интересующая структура должна занимать около 75% экрана для максимального разрешения.Запись масштабирования (до сбора данных) является предпочтительным режимом масштабирования, поскольку он имеет более высокое разрешение, чем масштабирование чтения (после сбора данных).
При съемке изображений интересующая структура должна занимать около 75% экрана для максимального разрешения.Запись масштабирования (до сбора данных) является предпочтительным режимом масштабирования, поскольку он имеет более высокое разрешение, чем масштабирование чтения (после сбора данных).
Из-за риска артефактов часто полезно визуализировать основные структуры по крайней мере в двух плоскостях. Методы измерения, рекомендуемые здесь, являются общепринятыми методами, однако в некоторых таблицах могут использоваться другие методы, и каждый оператор должен проводить измерения в соответствии с графиками, согласованными на его рабочем месте и среди населения.
Оценка околоплодных вод обычно субъективна 9 , но максимальный индекс вертикального кармана или индекс амниотической жидкости (AFI) можно использовать, если есть опасения по поводу избытка или недостатка амниотической жидкости.
Движения плода следует наблюдать и комментировать. Очень важно увидеть сгибание или разгибание конечности хотя бы один раз в процессе сканирования, чтобы уменьшить вероятность пропуска случая артрогрипоза. 10 Точно так же раскрытие рук для исключения сжатых пальцев важно для исключения нескольких синдромов. 11
10 Точно так же раскрытие рук для исключения сжатых пальцев важно для исключения нескольких синдромов. 11
Голова плода
Стандартные аксиальные плоскости головного мозга плода включают бипариетальный диаметр, трансвентрикулярную плоскость и мозжечковую плоскость (–).Многие измерения плода берутся из этих плоскостей, включая BPD и HC. Могут быть полезны измерения мозжечка, большой цистерны и затылочной складки. Дополнительные изображения головы, которые могут добавить ценность, включают срединную сагиттальную плоскость для просмотра срединных структур головного мозга, коронарного мозжечка и коронарного лица (–).
Бипариетальный диаметр плоскости.
Полость прозрачной перегородки.
Мозолистое тело видно как гипоэхогенную область непосредственно перед CSP.
Плоскость мозжечка.
1
Cavum прозрачной перегородки
2
мозжечка лопасти
3
червя мозжечка
4
Цистерна Магна
5
Затылочной Fold
6
Ножки головного мозга
7
Серп
8
Талами
1
1
возле поля задней рога бокового желудка
2
Choroid
4
Pellucidum Pellucidum (CSP)
5
Мозолистое тело (CC)
1
1
Corpus Callosum
2
2
2
3
Nasal Bone
1
1
Orbit
2
объектив глаз
3
Nasal Bridge
1
Nasal Bone
2
2
носа
3
Манчия
4
Жесткое небо.

1
два ноздри
2
- 0
2
2
3
нижняя губа
4
Chin
1
1
2
2
2
3
3
3
4
04
Lungs
1
1
2
2
3
3
3
4
4
4
5
5
Iliam Crest
1
1
правый желудочек (RV)
2
модераторный диалог
3
левый желудочек (LV)
4
левый атриум (LA)
5
Workamen Ovale
6
6
7 200090
RIB
7
8
8
80003
Right Atrium (RA)
1
1
1
02
3
4
диафрагма
5
позвоночника
1
Размер сердца должен составлять ~1/3 размера грудной клетки.
2
Ось межжелудочковой перегородки на ~45° направлена влево.
3
Левая и правая половины сердца должны быть примерно одинакового размера.И левый, и правый желудочки должны доходить до верхушки сердца и должны быть примерно одинаковой ширины на уровне атриовентрикулярных (АВ) клапанов.
4
Сердцевина сердца демонстрирует смещенное поперечное расположение атриовентрикулярных клапанов. Правый клапан (трехстворчатый) расположен ближе к верхушке, чем левый (митральный).
5
Нормальное открытие и закрытие клапана без фокальной эхогенности или утолщения клапана.

6
Правый желудочек имеет модераторную полосу на вершине, ближе всего к грудине.
7
В левое предсердие впадают легочные вены.
8
Видна створка овального отверстия, перемещающаяся в левом предсердии, не более чем наполовину в предсердную полость.
9
Один сосуд (нисходящая аорта) позади сердца слева от срединной линии (определяется центром окостенения тела позвоночника).
10
Иногда в околосердечной сумке имеется небольшое количество жидкости, где тонкий ободок, вероятно, является физиологическим (до 2 мм). 30 Цветной допплер лучше всего проводить с перегородкой между 45° и горизонталью. Это позволяет улучшить доплеровское обнаружение потока.
1
1
02
2
3
4
04
Ductus Arteriosus
5
по убыванию Aorta
6
правая легочная артерия
7
7
7
70003
08
8
9
правый атриум
1
1
02
3
5
5
6
6
Rub
1
1
2
2
3
3
4
4
5 200090
5
RIB
1
1
1
2
Линия кожи
3
3
Spine
1
1
мочевого пузыря
2
2
3
бедра
1
1
Spine
2
2
почек
3
3
почек Pelvis
1
1
почек
02
2
3
3
аорта
4
4
5
5
Iliac Crest
1
1
линии кожи
2
2
2
3
03
3
4
4
позвонки
1
1
Iliac Crest
2
Sсердно
3
позвонки
1
1
ILiac Crest
2
02
Scorsum
3
3
позвонки
1
1
2
Mons Pubis
3
4
4
Labia
5
бедро
1
1
Placenta
2
2
3
шейного канала
4
1
1
1
2
2
2
3
Maternal Bladderz
9
9 : Плоскость бипариетального диаметра Это поперечное сечение головки плода, полученное на уровне таламуса.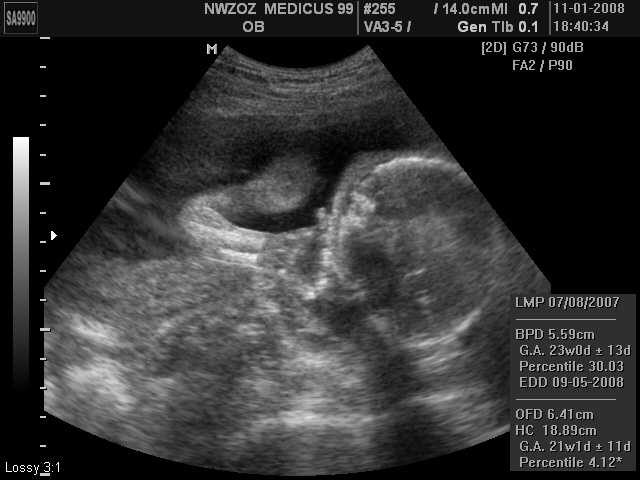 Мозжечок, орбиты и уши не должны визуализироваться в этой плоскости сканирования. Серп должен располагаться горизонтально и на равном расстоянии от обеих теменных костей, чтобы избежать ацинклитизма (наклон головы в одну сторону). Оператор должен искать симметричный внешний вид для обоих полушарий. Непрерывное эхо срединной линии, представляющее серп, прерывается в передней трети полостью прозрачной перегородки (CSP). За ним в середине серпа часто видна тонкая щель, представляющая третий желудочек.
Мозжечок, орбиты и уши не должны визуализироваться в этой плоскости сканирования. Серп должен располагаться горизонтально и на равном расстоянии от обеих теменных костей, чтобы избежать ацинклитизма (наклон головы в одну сторону). Оператор должен искать симметричный внешний вид для обоих полушарий. Непрерывное эхо срединной линии, представляющее серп, прерывается в передней трети полостью прозрачной перегородки (CSP). За ним в середине серпа часто видна тонкая щель, представляющая третий желудочек.
Измерение BPD проводится от наружной кости черепа до внутренней кости черепа (от переднего края до переднего края), перпендикулярно серпу на максимальном диаметре. 12 HC измеряется как эллипс вокруг костей черепа снаружи. Оба эти измерения могут быть использованы для подтверждения гестационного возраста. Окружность головы менее 3 стандартных отклонений от среднего может указывать на микроцефалию. 13
Незначительные пробелы в эхогенном контуре костей черепа очевидны и представляют собой швы черепа. Должна быть нормальная овальная форма черепа без вдавления каменистых височных костей и углов вблизи швов. Нормальная плотность кости черепа должна быть более эхогенной, чем серп.
Должна быть нормальная овальная форма черепа без вдавления каменистых височных костей и углов вблизи швов. Нормальная плотность кости черепа должна быть более эхогенной, чем серп.
: Трансвентрикулярная плоскость
Трансвентрикулярная плоскость.
Нижние правые изображения демонстрируют, что наклон головы плода может улучшить визуализацию бокового желудочка в ближнем поле.
CHOROID
3
Дальнее поле задний рог бокового желудка
Это изображение представляет собой поперечное сечение головы чуть выше плоскости BPD, на уровне предсердий боковых желудочков, но все еще с видимой CSP.Изображение обычно демонстрирует значительную длину сосудистых сплетений выше уровня таламуса.
Измерение бокового желудочка можно провести от внутренней стенки до внутренней стенки на уровне гломуса сосудистого сплетения. Боковой желудочек следует измерять под прямым углом к серпу. 12 При сроке беременности от 15 до 40 недель размер 10 мм или более считается отклонением от нормы. 14
Боковой желудочек следует измерять под прямым углом к серпу. 12 При сроке беременности от 15 до 40 недель размер 10 мм или более считается отклонением от нормы. 14
Возможно, целесообразно измерить желудочек в ближнем поле, а также в дальнем поле бокового желудочка.Угол зонда для размещения серпа на ~ 15 ° к горизонтали может облегчить визуализацию желудочка ближнего поля.
: Cavum septum pellucidum
Полезно внимательно посмотреть на CSP, чтобы отличить его от третьего желудочка и идентифицировать мозолистое тело. Прямо перед CSP часто имеется тонкая гипоэхогенная U-образная структура, представляющая собой передние листки мозолистого тела. CSP является важным ориентиром для развития мозолистого тела, если его не визуализировать, существует риск ряда аномалий головного мозга. 15
: Плоскость мозжечка
Эта плоскость ниже плоскости BPD с наклоном датчика назад в заднюю черепную ямку. Плоскость правильная, если можно визуализировать таламус и прозрачную полость перегородки в той же плоскости, что и мозжечок. 12
12
Мозжечок имеет форму гантели с симметричными долями. Центральный червь несколько более эхогенен, чем боковые доли.
Трансмозжечковый диаметр — это самая широкая точка, измеренная поперек мозжечка, перпендикулярно серпу.Размер мозжечка в миллиметрах коррелирует с гестационным возрастом до 20 недель и больше гестационного возраста после этого срока. Мозжечок размером на 2 мм меньше гестационного возраста является находкой, вызывающей беспокойство. 16
Большая цистерна может быть измерена от заднего края червя мозжечка до внутренней части затылочной кости по средней линии (после воображаемого продолжения серпа). Измерение 2–10 мм является нормальным во втором и третьем триместрах. 17
Затылочная складка – это измерение, берущееся от внешней линии кожи до наружной кости по средней линии (после воображаемого продолжения серпа).Менее 6 мм считается нормальным до 22 недель.
При измерении затылочной складки наклон датчика таким образом, чтобы серп располагался под углом ~15° к горизонтали, может обеспечить более четкое изображение линии кожи и кости. Это может свести к минимуму вероятность артефакта ширины луча, вызывающего утолщение затылочной складки.
Это может свести к минимуму вероятность артефакта ширины луча, вызывающего утолщение затылочной складки.
: Мозолистое тело
Мозолистое тело.
Это средние сагиттальские изображения через голову плода.Средняя сагиттальная плоскость часто позволяет визуализировать большую часть длины мозолистого тела. Визуализацию мозолистого тела можно облегчить, если попытаться наклонить датчик так, чтобы он сканировал область переднего родничка. Мозолистое тело соединяет левую и правую доли головного мозга. Он расположен выше прозрачной полости и проходит кзади в виде гипоэхогенной линии. Наличие мозолистого тела можно подтвердить с помощью цветной допплерографии околомозолистой артерии. 18
: Корональная часть мозжечка
Это коронарное изображение задней части головы плода.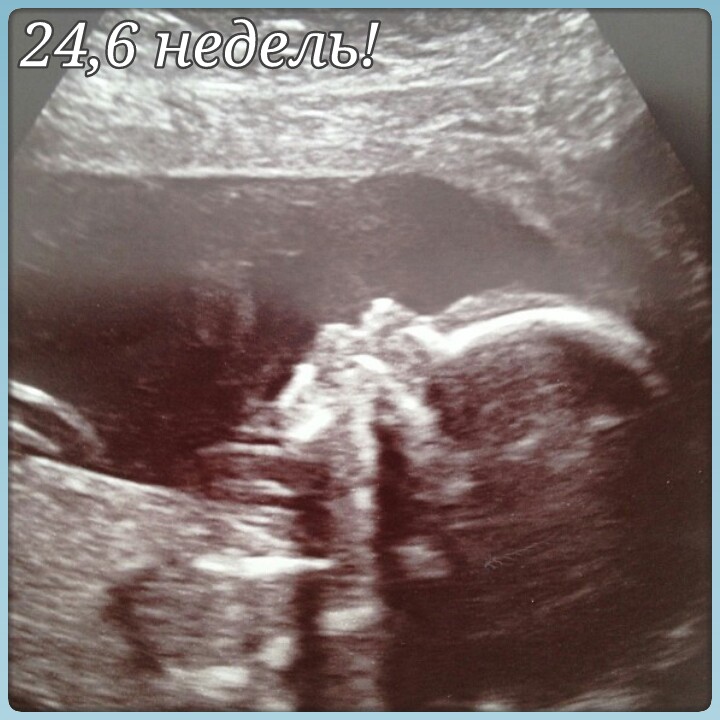 Это изображение может быть полезно для демонстрации нормальной глубины червя мозжечка. Доли мозжечка должны быть одинакового размера. Червь мозжечка должен быть более 1/2 высоты долей. 19
Это изображение может быть полезно для демонстрации нормальной глубины червя мозжечка. Доли мозжечка должны быть одинакового размера. Червь мозжечка должен быть более 1/2 высоты долей. 19
Лицо плода
Структуры лица можно исследовать как в коронарной, так и в аксиальной плоскости. Орбиты, нос и рот необходимо визуализировать отдельно (–). Области, требующие особого внимания, — это размер и расстояние между глазами, а также верхняя губа (которая лучше всего визуализируется в двух плоскостях).Существует ряд ультразвуковых методов, которые были предложены для улучшения выявления аномалий лица, включая измерение углов лица и трехмерные ультразвуковые методы, . 20 , 21 эти методы обычно используются, когда есть подозрение на аномалию, а не в рутинных условиях, и они выходят за рамки данной статьи. Укорочение (гипоплазия) носовой кости связано с синдромом Дауна 22 ().
Корональные орбиты.
Профиль и носа
: Корональные орбиты
Это коронарное изображение задней части лица через орбиты.Орбиты должны быть одинакового размера с промежутком между каждой орбитой, примерно равным ширине каждой орбиты (разделение лица на трети). Линзы видны как центральные круги, которые не должны иметь внутренней эхогенности. Помутнение хрусталика может указывать на врожденную катаракту.
: Коронковая часть губ и носа
Коронковая часть губ и носа
Это изображение получается путем перемещения сканера вперед из коронарно-орбитальный вид до самой передней части лица.Это изображение демонстрирует две ноздри и отдельную неповрежденную верхнюю губу. Возможность визуализировать кончики всех четырех структур (нос, верхняя губа, нижняя губа и подбородок) на одном коронарном изображении делает микрогнатию маловероятной находкой.
: Осевая орбита и линзы
Это поперечный разрез лица плода через орбиты. Лицо должно искать лучшие виды. Орбиты должны быть примерно одинакового размера и располагаться на равном расстоянии друг от друга. Ширина переносицы между каждой орбитой примерно равна размеру каждой орбиты, что делит лицо на трети.
: Верхняя губа и небо
Это поперечное изображение, используемое для получения поперечного сечения верхней губы и твердого неба. Он демонстрирует неповрежденную линию кожи верхней губы (без расщелины). За ним находится эхогенно интактное твердое небо; это подтверждает правильную плоскость и полезно для выявления поражения неба при наличии расщелины губы. Твердое небо имеет внутренние участки пониженной эхогенности, представляющие собой лунки зубов. Это изображение не исключает расщелины мягкого неба или вторичного твердого неба.
: Нижняя губа и нижняя челюсть
Это поперечное изображение, полученное в разрезе нижней губы и челюсти. Изображение демонстрирует неповрежденную линию нижней челюсти. Ширина нижней челюсти должна быть равна ширине верхней челюсти и может быть уменьшена при микрогнатии. Снова видны лунки зубов.
Ширина нижней челюсти должна быть равна ширине верхней челюсти и может быть уменьшена при микрогнатии. Снова видны лунки зубов.
: Профиль и носовая кость
Это срединно-сагиттальное изображение, которое лучше всего делать с углом лица около 45°. 22 Линия кожи над носом должна быть близка к горизонтальной.Это немного более спокойный угол, чем вид мозолистого тела. Небольшой зазор между носовой костью и лобной костью должен быть визуализирован, чтобы помочь определить протяженность носовой кости.
Можно измерить полную длину эхогенно обызвествленной носовой кости. Сообщается, что 2,5-й процентиль для измерения носовой кости составляет 4,4 мм в 18 недель и 5 мм в 20 недель. 23 Другие авторы использовали кратное 0,75 значение медианы (MoM), равное 3,6 мм в 18 недель и 4 мм в 20 недель. 24 Гипопластическая носовая кость связана с повышенным риском синдрома Дауна. 25
Не должно быть выступов спереди – лба не должно быть наклона вперед. Кончик носа, верхняя губа, нижняя губа и подбородок должны располагаться на одной воображаемой линии. Если подбородок значительно отстает от этой воображаемой линии, подозревают микрогнатию. 26
Кончик носа, верхняя губа, нижняя губа и подбородок должны располагаться на одной воображаемой линии. Если подбородок значительно отстает от этой воображаемой линии, подозревают микрогнатию. 26
Грудная клетка и сердце плода
Важно установить местонахождение. Следует видеть, что и сердце, и желудок находятся с левой стороны плода.Установление положения может сбивать с толку, особенно для обучающихся практиков, из-за различных положений плода.
Было продемонстрировано, что один из методов подтверждения висцерального положения (иногда называемый методом Кордеса) полезен как в нормальных, так и в ненормальных ситуациях. 27 Техника заключается в том, чтобы сориентировать головку плода по правой стороне экрана УЗИ, при этом плод лежит горизонтально поперек экрана. Из этого исходного положения поверните датчик на 90° по часовой стрелке, чтобы получить поперечное изображение плода через сердце плода.Если левая рука оператора находится перед ультразвуковым экраном в форме буквы «L» с кончиками пальцев, направленными к грудине плода, и ладонью, помещенной на позвоночник плода, большой палец теперь будет указывать влево. стороны плода.28
стороны плода.28
Обе полудиафрагмы можно визуализировать сагиттально ( и ). Легочные поля следует тщательно осмотреть на наличие кистозных или эхогенных участков.
Диафрагма и легкие.
Coron Situs.
Техника Cordes. Оператор кладет левую руку перед экраном ладонью на позвоночник, а пальцы указывают на грудину — большой палец левой руки теперь указывает на левую сторону плода.
Сердце является трудным для оценки органом из-за его размера, быстрых движений и большого количества мелких частей. К сожалению, это также распространенное место для аномалий. Эту часть обследования лучше всего проводить в режиме реального времени или сохранить в виде видеоклипа. Так же как и внутренние сердечные структуры, исследователь должен быть уверен, что сердце правильно расположено на левой стороне грудной клетки, с межжелудочковой перегородкой под углом около 45° и имеет нормальные размеры.
К сожалению, это также распространенное место для аномалий. Эту часть обследования лучше всего проводить в режиме реального времени или сохранить в виде видеоклипа. Так же как и внутренние сердечные структуры, исследователь должен быть уверен, что сердце правильно расположено на левой стороне грудной клетки, с межжелудочковой перегородкой под углом около 45° и имеет нормальные размеры.
Представленные здесь аксиальные изображения основаны на пяти проекциях по короткой оси 29 (–). Эти изображения также можно оценить с помощью цветового и/или энергетического доплеровского картирования.Сагиттальные проекции грудной клетки также можно использовать для визуализации артериальных сосудов плода (–). Частоту сердечных сокращений следует отмечать на протяжении всего времени сканирования, чтобы выявить аритмии, и ее можно записать (2). Дополнительные изображения системного венозного возврата в правое предсердие можно легко получить ().
Четырехкамерный вид сердца.
три суда и трахея вид (3VT), доплеровская оценка. Правильное направление кровотока (от сердца) продемонстрировано как в аорте, так и в артериальном протоке.
Правильное направление кровотока (от сердца) продемонстрировано как в аорте, так и в артериальном протоке.
Дуктальная дуга, допплеровское исследование.
Демонстрирует поток от сердца без явной турбулентности или обратного потока и без притоков, направленных к шее.
SVC и IVC.
четыре -камера с кровотоком – межжелудочковая перегородка.Цветной поток виден в оба желудочка вплоть до верхушки. Поток продемонстрирован через овальное отверстие.
Доплеровская оценка LVOT. Прямой поток виден через аортальный клапан без явной турбулентности.
Доплеровская оценка RVOT. На клапане легочной артерии турбулентности не видно, направление кровотока по артериальному протоку правильное.
Дуга аорты, допплерография.
: Диафрагма и легкие
На этом сагиттальном изображении видны неповрежденные диафрагмы с каждой стороны, особенно сзади вблизи позвоночника, что является обычным местом дефектов диафрагмы. Под диафрагмой виден желудок, а над диафрагмой – сердце. Также полезно идентифицировать однородные легочные поля, чтобы попытаться исключить эхогенные или кистозные поражения легких.
Под диафрагмой виден желудок, а над диафрагмой – сердце. Также полезно идентифицировать однородные легочные поля, чтобы попытаться исключить эхогенные или кистозные поражения легких.
: Coronal situs
Это коронарный разрез через грудную клетку и брюшную полость. Наблюдается, что сердце и желудок расположены слева, а диафрагма представляет собой неповрежденную линию между ними.
: Abdominal situs
Это изображение представляет собой поперечный срез верхней части живота сразу под четырехкамерной проекцией сердца.Это такой же участок или чуть выше уровня окружности живота. Желудок представляет собой левостороннюю кистозную структуру, которая не должна пересекать среднюю линию справа.
Аорта находится прямо перед позвоночником, немного левее позвоночника. Нижняя полая вена (НПВ) находится впереди аорты и справа.
и 18: четырехкамерный вид
Это аксиальный вид через нижнюю часть грудной клетки плода. Наилучшие изображения в В-режиме получаются, когда верхушка ориентирована вверх. Получение полной длины ребра с каждой стороны является хорошей техникой, позволяющей избежать косого сечения.
Получение полной длины ребра с каждой стороны является хорошей техникой, позволяющей избежать косого сечения.
На этом изображении можно продемонстрировать большое количество функций, каждую из которых следует рассмотреть отдельно.
Допплеровские настройки должны быть достаточными для демонстрации физиологического дефекта межпредсердной перегородки овального отверстия и полного заполнения желудочков. 31
и 20: Выходной тракт левого желудочка (LVOT)
Выходной тракт левого желудочка.
В четырехкамерной проекции слегка поверните датчик к правому плечу и немного переместите датчик в головном направлении. 32 На этом плане показана аорта, отходящая от левого желудочка; его медиальная стенка должна быть непрерывной с межжелудочковой перегородкой, чтобы исключить замещение аорты. Часто аортальный клапан открывается и закрывается в центре сосуда. Восходящая часть аорты направляется к правому плечу и поворачивает влево на более высоком уровне, образуя дугу аорты.
Допплерографию можно использовать для демонстрации отсутствия турбулентности через аортальный клапан и для проверки правильности направления потока через этот клапан.
и 22: Выходной тракт правого желудочка (RVOT)
Выходной тракт правого желудочка.
Все еще в осевом разделе двигаться дальше в направлении головного покрытия от четырехкамерный вид. Легочный ствол отходит от правого желудочка близко к грудине, направляется кзади к позвоночнику. 32 Легочный ствол делится на артериальный проток, который продолжается прямо к позвоночнику по средней линии; и правая легочная артерия, которая изгибается позади восходящей аорты и ВПВ. Левая легочная артерия обычно не видна в этой плоскости; оно направлено в более низком направлении. Раздвоение легочного ствола на артериальный проток и правую легочную артерию важно для установления того, что сосуд, отходящий от правого желудочка, идет к легким.
Легочный ствол отходит от правого желудочка близко к грудине, направляется кзади к позвоночнику. 32 Легочный ствол делится на артериальный проток, который продолжается прямо к позвоночнику по средней линии; и правая легочная артерия, которая изгибается позади восходящей аорты и ВПВ. Левая легочная артерия обычно не видна в этой плоскости; оно направлено в более низком направлении. Раздвоение легочного ствола на артериальный проток и правую легочную артерию важно для установления того, что сосуд, отходящий от правого желудочка, идет к легким.
и 24: Три сосуда и трахея (3VT)
Три сосуда и трахея (3VI).
4
Traachea
Это самая высокая поперечная плоскость для оценки сердца плода.Переместите датчик дальше в головном направлении от правого желудочкового тракта оттока, сохраняя осевое сечение. Три сосуда слева направо: верхняя часть легочной дуги, дуга аорты и ВПВ. 33 Трахея расположена справа от аорты и позади ВПВ и имеет эхогенные стенки по сравнению с другими сосудами.
Три сосуда слева направо: верхняя часть легочной дуги, дуга аорты и ВПВ. 33 Трахея расположена справа от аорты и позади ВПВ и имеет эхогенные стенки по сравнению с другими сосудами.
V-образный «наконечник» аорты и протока выполнен в месте их встречи; аорта теперь направлена к левому плечу.Ширина протока несколько больше ширины аорты. Примерно у 1% плодов можно увидеть аберрантную правую подключичную артерию, проходящую позади трахеи по направлению к правому плечу, что связано с повышенным риском трисомии 21. 34
и 26: Дуга аорты
Косой сагиттальный вид. Дуга аорты начинается от середины сердца и имеет форму изогнутой «трости» к дуге. От аорты отходят три сосуда головы и шеи.Видно, что дуга является продолжением нисходящей аорты без прерывания или сужения дуги, что свидетельствует о коарктации.
Допплеровская оценка должна быть направлена на демонстрацию полного заполнения аорты цветом и прямого потока от сердца без явной турбулентности. Заполнение трех сосудов головы и шеи является идеальным, но не всегда достижимым.
Заполнение трех сосудов головы и шеи является идеальным, но не всегда достижимым.
В дуге турбулентности не видно, головка и шейка определяются.
и 28: Дуктальная дуга
Это срединный сагиттальный вид грудной клетки плода, который лучше всего получается, когда плод лежит на спине.Затенение от позвоночника может затруднить получение этого изображения, когда плод лежит на животе. Дуга протоков направлена прямо назад к позвоночнику, от нее не отходят сосуды головы и шеи. Артериальный проток является продолжением нисходящей аорты. В отличие от изогнутого вида дуги аорты, дуга протока выглядит как прямая «хоккейная клюшка». Легочный клапан часто можно визуализировать открывающимся и закрывающимся. От этой дуги не видно сосудов головы или шеи.
: Частота сердечных сокращений плода
Частоту сердечных сокращений можно наблюдать во время оценки сердца плода. Формальное измерение частоты сердечных сокращений — это всего лишь моментальный снимок, и частота сердечных сокращений значительно варьируется, особенно при движениях плода. Частоту сердечных сокращений можно измерить в М-режиме или в допплеровском режиме пульсовой волны. Пульсовая волна имеет дополнительное преимущество, позволяя матери слышать сердцебиение, но требует более высоких уровней энергии. Дополнительную информацию можно получить, поместив режим M через желудочек и предсердие, чтобы продемонстрировать частоту сердечных сокращений в обеих структурах.
Частоту сердечных сокращений можно измерить в М-режиме или в допплеровском режиме пульсовой волны. Пульсовая волна имеет дополнительное преимущество, позволяя матери слышать сердцебиение, но требует более высоких уровней энергии. Дополнительную информацию можно получить, поместив режим M через желудочек и предсердие, чтобы продемонстрировать частоту сердечных сокращений в обеих структурах.
Нормальная исходная частота сердечных сокращений плода во втором триместре составляет 120–160 ударов в минуту. Должен быть продемонстрирован регулярный ритм.
: ВПВ и НПВ в правое предсердие
Это дополнительное изображение, которое не часто включают в стандартное обследование, но его легко получить, и оно полезно при оценке потенциальных аномалий. Изображение получено парасагиттальным срезом справа от средней линии и справа от дуги протока.
Верхняя полая вена и нижняя полая вена входят в правое предсердие; это может быть подтверждено оценкой цветового допплера.
Брюшная полость плода
Окружность живота – стандартное биометрическое измерение 6 , 7 ().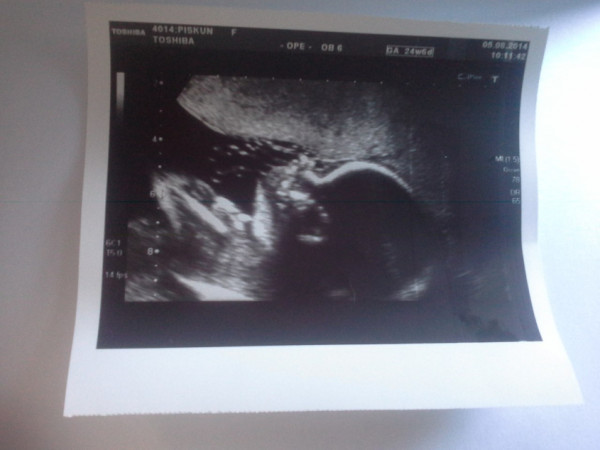 Место прикрепления пуповины следует визуализировать, чтобы выявить дефекты брюшной стенки (). Почечный тракт осматривают, визуализируя мочу в мочевом пузыре с окружающими пуповинными артериями () и оценивая почки. Почки плода следует визуализировать в двух плоскостях, как в коронарной, так и в аксиальной ( и ). Хотя это и не обязательно, визуализация почечных артерий может помочь в идентификации почки, особенно если предполагаются односторонние почечные аномалии (2).
Место прикрепления пуповины следует визуализировать, чтобы выявить дефекты брюшной стенки (). Почечный тракт осматривают, визуализируя мочу в мочевом пузыре с окружающими пуповинными артериями () и оценивая почки. Почки плода следует визуализировать в двух плоскостях, как в коронарной, так и в аксиальной ( и ). Хотя это и не обязательно, визуализация почечных артерий может помочь в идентификации почки, особенно если предполагаются односторонние почечные аномалии (2).
Окружность живота.
Удобная вставка .
мочевой пузырь и пуповые артерии.
осевых почек.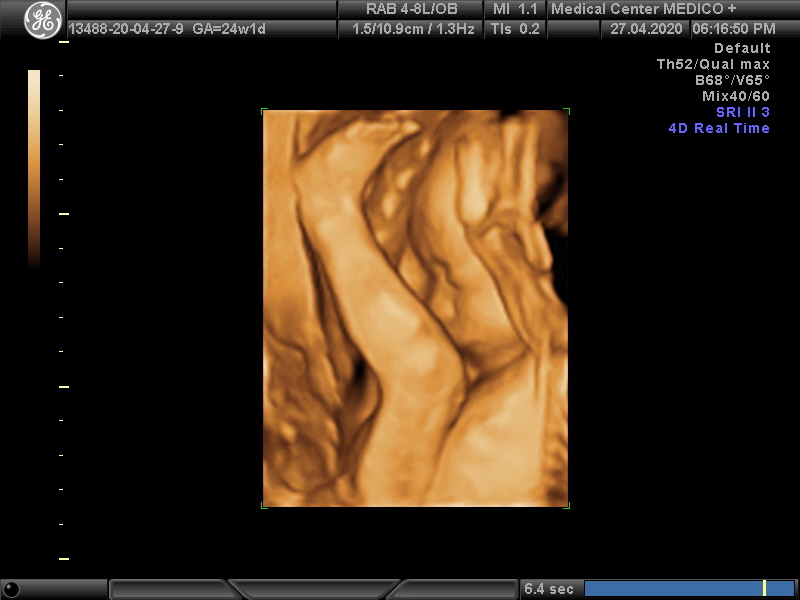
Coronal Pictyies.
почечные артерии.Корональный срез с горизонтальной аортой облегчает демонстрацию потока от аорты к каждой почечной артерии.
: Окружность живота
Это изображение представляет собой поперечный срез верхней части живота плода. Этот вид непосредственно уступает 4-камерному виду. В сложных случаях его можно получить, поместив позвоночник плода горизонтально поперек экрана так, чтобы желудок был виден в центре экрана, а затем повернув датчик на 90°.
Желудок следует визуализировать в левой части живота.По средней линии видна гипоэхогенная структура в форме буквы «J»; она должна проходить на 1/3 длины живота и представляет собой внутреннюю часть пупочной вены, впадающей в правую воротную вену.
Окружность живота измеряется по внешней стороне линии кожи. Важно, чтобы этот участок был правильно получен, чтобы свести к минимуму ошибку измерения. Чтобы оценить правильность сечения, можно использовать ряд признаков: сечение должно быть круглым, а не овальным; почки не должны быть видны на разрезе; вставка шнура не должна быть видна; и буква «J» не должна доходить до линии кожи спереди (пупочная вена не должна быть видна за линией кожи).Если эти признаки неверны, то разрез может быть косым, и AC может быть завышен.
Иногда желчный пузырь виден в виде слезовидной гипоэхогенной структуры, расположенной справа впереди пупочной вены. Надпочечники иногда также можно увидеть в этом отделе. Не должно быть видимых кистозных расширений кишечника или кист брюшной полости.
: Введение пуповины
Это поперечный разрез живота ниже окружности живота.Наилучшие изображения получаются при вводе шнура около трех или девяти часов. Линия кожи должна быть четко визуализирована с обеих сторон введения. Основание пуповины должно четко входить в брюшную стенку без признаков сопутствующей массы, чтобы предположить гастрошизис или омфалоцеле.
Основание пуповины должно четко входить в брюшную стенку без признаков сопутствующей массы, чтобы предположить гастрошизис или омфалоцеле.
: Мочевой пузырь и пупочные артерии
Это поперечный разрез брюшной полости на уровне мочевого пузыря. Жидкость должна быть видна в мочевом пузыре на каком-то этапе во время обследования.Большой мочевой пузырь может иметь форму «замочной скважины» и может свидетельствовать об обструкции уретры (частичной или полной).
Цветная или энергетическая допплерография используется для идентификации двух пупочных артерий, окружающих мочевой пузырь, а затем направляется к месту прикрепления пуповины.
Эти артерии необходимо проследить вокруг мочевого пузыря по направлению к месту прикрепления пуповины, чтобы отличить их от подвздошных сосудов, которые видны латеральнее в области таза и направлены к бедрам. Важно убедиться, что настройки допплера подходят для низкого потока, чтобы максимизировать возможность обнаружения обеих артерий.
: Осевые почки
Это поперечный срез брюшной полости. Размещение корешка вверху дает наилучшее изображение. Почки видны по обе стороны от позвоночника.
Каждая гипоэхогенная почечная лоханка может быть измерена в передне-заднем направлении. Нормальная почечная лоханка имеет размеры ≤ 4 мм во втором триместре. 35
: Венечные почки
Это коронарный срез через спину непосредственно перед позвоночником плода. Почки должны быть видны с каждой стороны аорты.Каждая почка имеет форму буквы «С» вокруг одной почечной лоханки.
Ось каждой почки примерно параллельна аорте; если они наклонены друг к другу на каудальных концах, это может указывать на подковообразную почку. Каждая почка должна быть одинакового размера (длина 20–22 мм во втором триместре) без видимых почечных кист.
: Почечные артерии
Это венечный срез через спину непосредственно перед позвоночником плода, тот же самый срез, что и венечные почки. Для обнаружения обеих артерий необходимы настройки низкого потока. Артерии должны доходить до почечной лоханки.
Артерии должны доходить до почечной лоханки.
Опорно-двигательный аппарат плода
Полезно визуализировать позвоночник плода по всей его длине, а позвоночник лучше всего визуализировать в трех плоскостях: коронарной, сагиттальной и аксиальной (–).
Линия позвоночника и кожи – продольная.
осевые образы от осей позвоночника.
Четыре изображения различных уровней позвоночника по часовой стрелке сверху слева вниз: шейный отдел позвоночника, грудной отдел позвоночника, брюшной отдел позвоночника, поясничный отдел позвоночника.
Каждая из двенадцати длинных костей должна визуализироваться отдельно (–). Хотя обе бедренные кости могут быть измерены, вероятно, достаточно измерить только одну, при условии, что обе бедренные кости имеют одинаковую длину.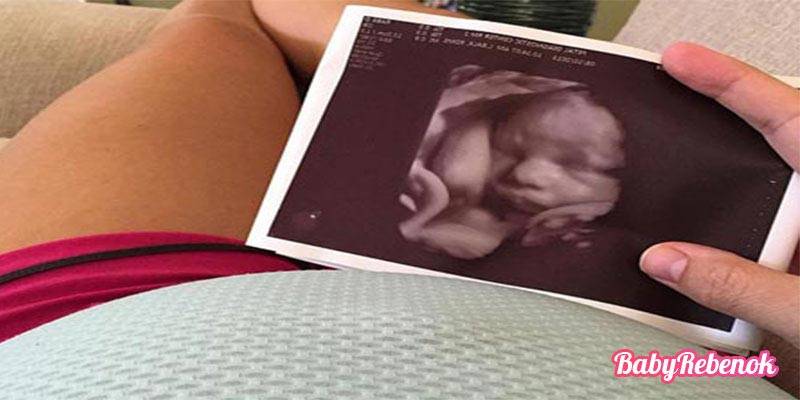 При визуализации длинных костей оператор должен убедиться, что они не изогнуты и не искривлены, что они эхогенны и имеют соответствующую длину.Если есть сомнения относительно длины длинной кости, то каждый из них может быть индивидуально измерен и сверен со стандартными таблицами. 36 Руки и ноги следует изображать отдельно, обращая особое внимание на то, чтобы левая и правая стороны были видны отдельно ( и ).
При визуализации длинных костей оператор должен убедиться, что они не изогнуты и не искривлены, что они эхогенны и имеют соответствующую длину.Если есть сомнения относительно длины длинной кости, то каждый из них может быть индивидуально измерен и сверен со стандартными таблицами. 36 Руки и ноги следует изображать отдельно, обращая особое внимание на то, чтобы левая и правая стороны были видны отдельно ( и ).
Кости ног.
Большеберцовая и малоберцовая кости имеют одинаковую длину.
Плечевая кость.
Плечевая кость идентифицирована на каждой руке; отмечается задняя акустическая тень.
Руки.
Рука лучше всего визуализируется с раскрытой ладонью, пальцы видны на всю длину, большой палец не приведен
Мужской пол сагиттальный и аксиальный.
Верхнее изображение и диаграмма выполнены в срединной сагиттальной плоскости и демонстрируют гениталии отдельно от места прикрепления пуповины. Нижнее аксиальное изображение и диаграмма подтверждают наличие полового члена и мошонки между ногами.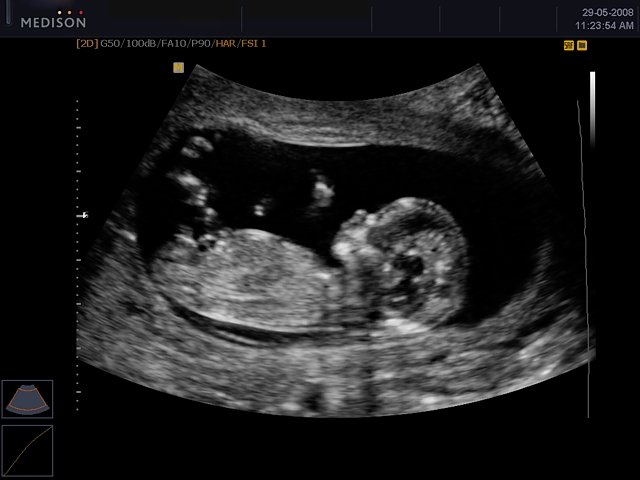
: Линия позвоночника и кожи – продольная
Это срединный сагиттальный разрез; наилучшие виды получаются, если плод расположен ничком.Должна быть неповрежденная линия кожи, т. е. непрерывная линия кожи, лежащая на спине, особенно над крестцовой областью. Не должно быть искривлений и деформаций позвоночника. На нижнем конце должно быть крестцово-копчиковое сужение позвоночника.
: Венечный отдел позвоночника
Венечный отдел позвоночника.
4
RIB
Это корональное изображение через спину.Часто требуется более одного изображения, чтобы увидеть весь позвоночник. Крестец выходит за пределы крыла подвздошной кости. Сужение позвоночника в крестцово-копчиковой области является нормальным явлением. Исследователь должен тщательно оценить искривление или деформацию позвоночника и убедиться, что полупозвонки не видны. Нередко незначительное расширение поясничного отдела позвоночника в ширину.
Нередко незначительное расширение поясничного отдела позвоночника в ширину.
: Венечный отдел позвоночника – крестец
Венечный отдел позвоночника – крестец.
Это корональное изображение через спину, предназначенную для более тщательно оценить основание позвоночника.Крестцово-копчиковое сужение позвоночника в норме; крестец простирается чуть ниже крыла подвздошной кости. Разделение латеральных центров окостенения или отсутствие визуализации центральных центров окостенения может свидетельствовать о дефекте позвоночника. Иногда центральные центры окостенения не видны из-за артефакта затенения от соседнего крыла подвздошной кости, угол от истинного коронарного изображения к косому коронарному изображению должен помочь избежать этого артефакта тени.
: Аксиальные изображения позвоночника
Весь позвоночник должен быть оценен в поперечном сечении, это лучше всего сделать, пробежав вверх и вниз по позвоночнику в режиме реального времени, но можно получить репрезентативные изображения каждой части позвоночника. Три центра окостенения образуют примерно равносторонний треугольник по всей длине позвоночника. Распространение пластинок с образованием треугольника с более тупыми углами может указывать на открытую расщелину позвоночника. Оператор должен искать неповрежденную линию кожи на всем протяжении позвоночника, уделяя особое внимание тому, чтобы на спине не было видно кист или образований.
Три центра окостенения образуют примерно равносторонний треугольник по всей длине позвоночника. Распространение пластинок с образованием треугольника с более тупыми углами может указывать на открытую расщелину позвоночника. Оператор должен искать неповрежденную линию кожи на всем протяжении позвоночника, уделяя особое внимание тому, чтобы на спине не было видно кист или образований.
: Femur
Обызвествленная кость на самом деле представляет собой диафиз бедренной кости, эпифизарные концы не обызвествляются до более поздних сроков беременности.Изображение должно быть получено с бедренной костью горизонтально (перпендикулярно ультразвуковому лучу). 37 Это облегчает просмотр всей кости и позволяет избежать ракурса. Когда вся длина бедренной кости находится на экране, часто отмечается задняя акустическая тень.
Измерьте бедренную кость горизонтально поперек окостеневшего диафиза вниз по середине диафиза кости, избегая любых треугольных эхогенных расширений (редко наблюдаемых до третьего триместра).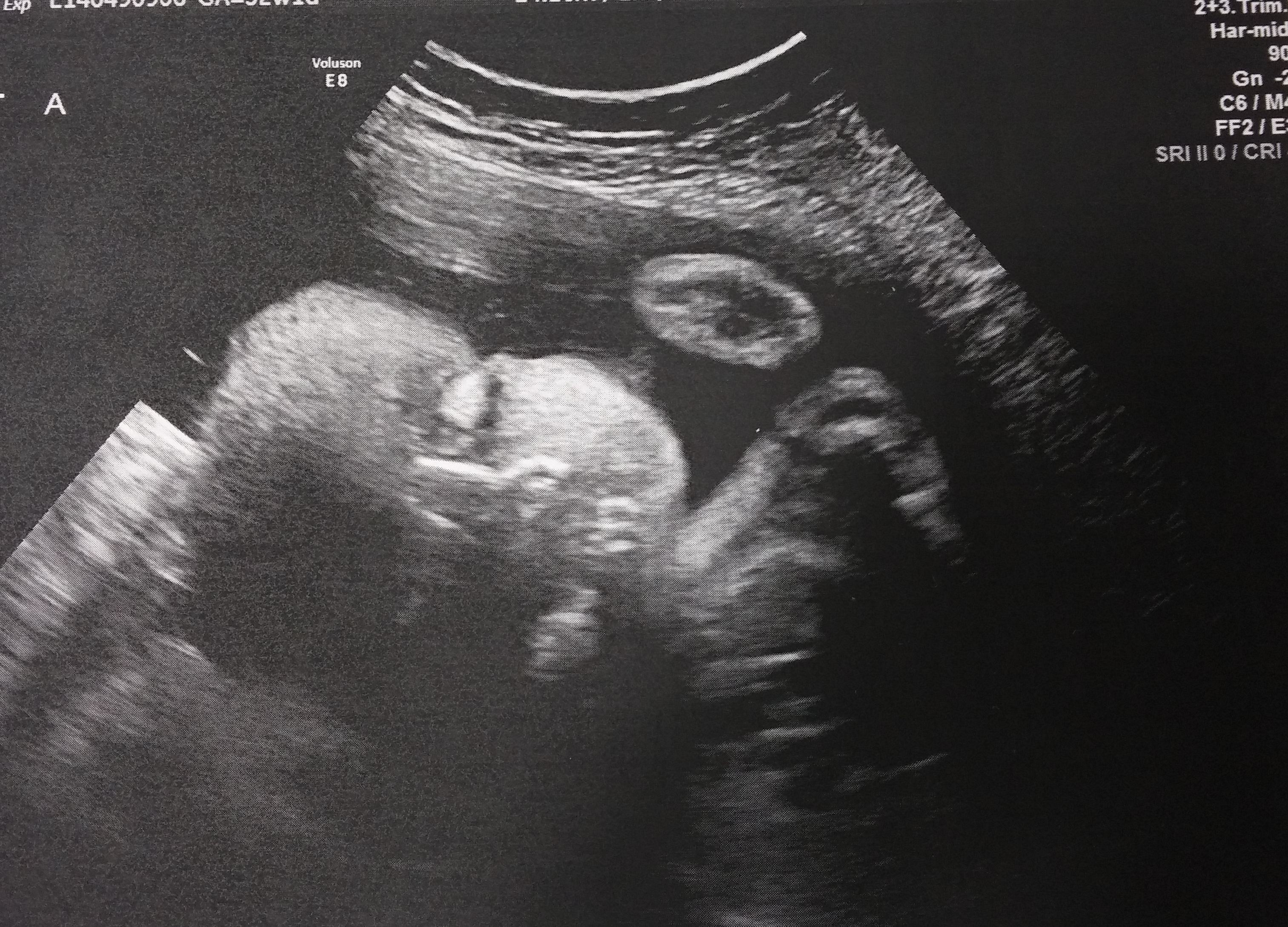 Измерение меньше, чем 2.5-й процентиль может увеличить риск анеуплоидии и вызвать опасения по поводу скелетной дисплазии. 38
Измерение меньше, чем 2.5-й процентиль может увеличить риск анеуплоидии и вызвать опасения по поводу скелетной дисплазии. 38
: кости ног и : пятка
пятка.
Между подошвой стопы и костями голени имеется прямой угол.
В каждой ноге должны быть видны две длинные кости. Большеберцовая и малоберцовая кости имеют одинаковую длину. Сагиттальная сторона на изображении каждой ноги продемонстрирует правильную ориентацию лодыжки. Для исключения косолапости пятка должна быть «квадратной», а подошва стопы ориентирована под прямым углом к костям голени.Подошва стопы и длина большеберцовой и малоберцовой костей не должны быть видны на одном изображении.
: Футов
Футов.
На каждой стопе идентифицировано пять пальцев.
Это изображение используется для проверки правильности количества пальцев на каждой ноге. Нога не должна быть видна в той же плоскости, что и подошва стопы. Второй палец может быть длиннее большого. На стопе не должно быть расщелины. Пальцы лучше всего считать, когда они направлены вверх к датчику.
Пальцы лучше всего считать, когда они направлены вверх к датчику.
: Плечевая кость
Плечевую кость лучше всего измерять, когда она лежит горизонтально поперек экрана (перпендикулярно звуковому лучу). 37 Это облегчает просмотр всей кости и позволяет избежать ракурса. Менее 2,5 центиля может увеличить риск анеуплоидии и вызвать опасения по поводу скелетной дисплазии. 38
: Предплечье
Предплечье.
Локтевая кость длиннее лучевой кости в локтевом суставе.
В норме обе кости заканчиваются на одном уровне у запястья, но локтевая кость длиннее лучевой на 2–3 мм в локтевом суставе.Обе локтевые кости ниже на изображениях с запястьями справа на каждом изображении. Важно определить всю длину радиуса, так как могут возникать дефекты радиального луча. 39
: Руки
Каждая рука должна отображаться отдельно. Руки должны быть видны полностью раскрытыми хотя бы один раз за время сканирования, и должны быть видны раскрытыми хотя бы один раз.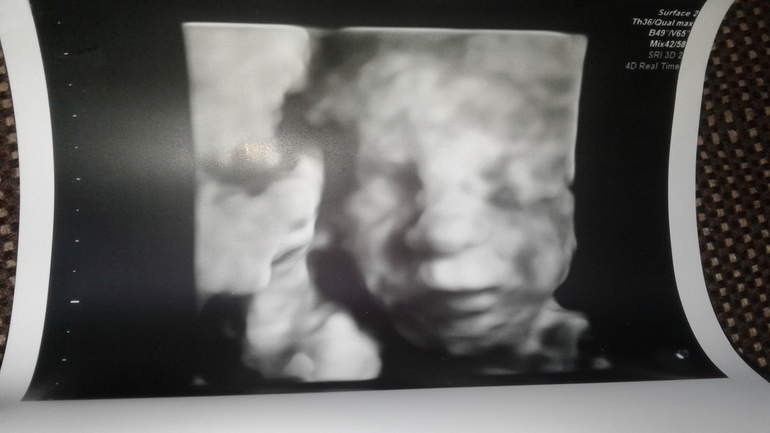 Если руки остаются сжатыми на протяжении всего сканирования, существует риск трисомии 18. 40 Не следует настойчиво приводить большой палец. 41
Если руки остаются сжатыми на протяжении всего сканирования, существует риск трисомии 18. 40 Не следует настойчиво приводить большой палец. 41
Пол плода
Редко аномалии половых органов выявляются пренатально, поэтому врачу УЗИ полезно исследовать эту область. Некоторые отделения позволяют родителям узнать пол плода. Если необходимо визуализировать наружные гениталии для определения пола, рекомендуется визуализация как в средней сагиттальной, так и в аксиальной плоскостях, чтобы свести к минимуму ошибку . 42 (–).
Женский пол сагиттальный и аксиальный.
Верхнее изображение и диаграмма выполнены в срединной сагиттальной плоскости и демонстрируют плоский лобковый холм ниже места прикрепления пуповины.На нижнем осевом изображении и диаграмме показаны три линии половых губ.
: Мужской пол в сагиттальной и аксиальной проекциях
Мужские гениталии лучше всего оценивать с помощью двух изображений./babyboyultrasound-7bf2ced4b4794754b67dea974b7ec744.jpg) Во-первых, среднесагиттальное изображение нижней части живота ниже места прикрепления пуповины демонстрирует половой член и мошонку каудально от места прикрепления пуповины.Во-вторых, поперечное изображение чуть ниже уровня мочевого пузыря, которое лучше всего делать с разведенными коленями. На этом изображении между бедрами видны пенис и мошонка. Семенники не опущены на этом сроке беременности и обычно опускаются позже в третьем триместре.
Во-первых, среднесагиттальное изображение нижней части живота ниже места прикрепления пуповины демонстрирует половой член и мошонку каудально от места прикрепления пуповины.Во-вторых, поперечное изображение чуть ниже уровня мочевого пузыря, которое лучше всего делать с разведенными коленями. На этом изображении между бедрами видны пенис и мошонка. Семенники не опущены на этом сроке беременности и обычно опускаются позже в третьем триместре.
: Женский Пол сагиттальный и аксиальный
Как и мужские гениталии, женские наружные гениталии лучше всего оценивать при взгляде с двух сторон. Первое изображение представляет собой срединно-сагиттальное изображение нижней части живота, демонстрирующее плоский лобковый бугор каудальнее места прикрепления спинного мозга.Во-вторых, поперечное изображение чуть ниже уровня мочевого пузыря, которое лучше всего делать с разведенными коленями. Между бедрами не видно пениса, скорее видны три линии, представляющие половые губы.
Другие структуры
Плацента должна быть осмотрена на всем протяжении для выявления аномалий, предлежания плаценты или кровоизлияний ().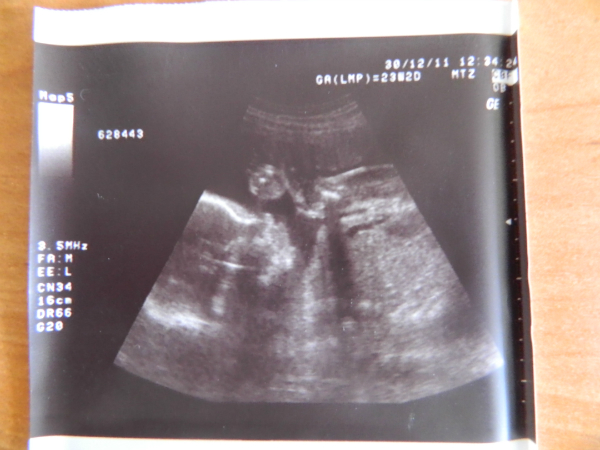 Оператор должен проверить всю внутреннюю поверхность миометрия, чтобы убедиться в отсутствии раздутой доли. Необходимо установить положение плаценты, чтобы увидеть, близко ли она к внутреннему зеву ().Цервикальный канал матери также может быть измерен, предпочтительно при пустом или почти пустом мочевом пузыре (2).
Оператор должен проверить всю внутреннюю поверхность миометрия, чтобы убедиться в отсутствии раздутой доли. Необходимо установить положение плаценты, чтобы увидеть, близко ли она к внутреннему зеву ().Цервикальный канал матери также может быть измерен, предпочтительно при пустом или почти пустом мочевом пузыре (2).
Плацента и вставка пуповины.
Пуповина вставляется центрально в переднюю часть плаценты. Идентификацию точки вставки облегчает использование цветного или энергетического допплера.
Плацентарная площадка и длина шейки матки.
Цвет или мощность Допплер по внутренней ОС. исключить предлежание сосудов ().Если есть какие-либо подозрения на укорочение шейки матки или низкое расположение плаценты, то трансвагинальное сканирование часто обеспечивает более точные измерения43 (). Многие центры проводят трансвагинальное сканирование для более точной оценки места расположения плаценты и шейки матки, если есть какие-либо сомнения относительно положения плаценты.
Многие центры проводят трансвагинальное сканирование для более точной оценки места расположения плаценты и шейки матки, если есть какие-либо сомнения относительно положения плаценты.
Доплер над внутренним зевом.
Предлежание сосудов над внутренним зевом не видно.
Трансвагинальная длина шейки матки.
Показан гипоэхогенный цервикальный канал; вагинальный зонд не плотно прилегает к шейке матки и, следовательно, не удлиняет искусственно канал шейки матки.
Обзор настенной настенки для матки ищет миомы или бикорны для матки и обзор Adnexae для предполагают кисты яичников (эти изображения не представлены в данной публикации).
: Плацента и вставка пуповины
Внешний вид плаценты при этой беременности довольно однороден.Могут появляться небольшие гипоэхогенные сосудистые озерца, которые не кажутся значительными.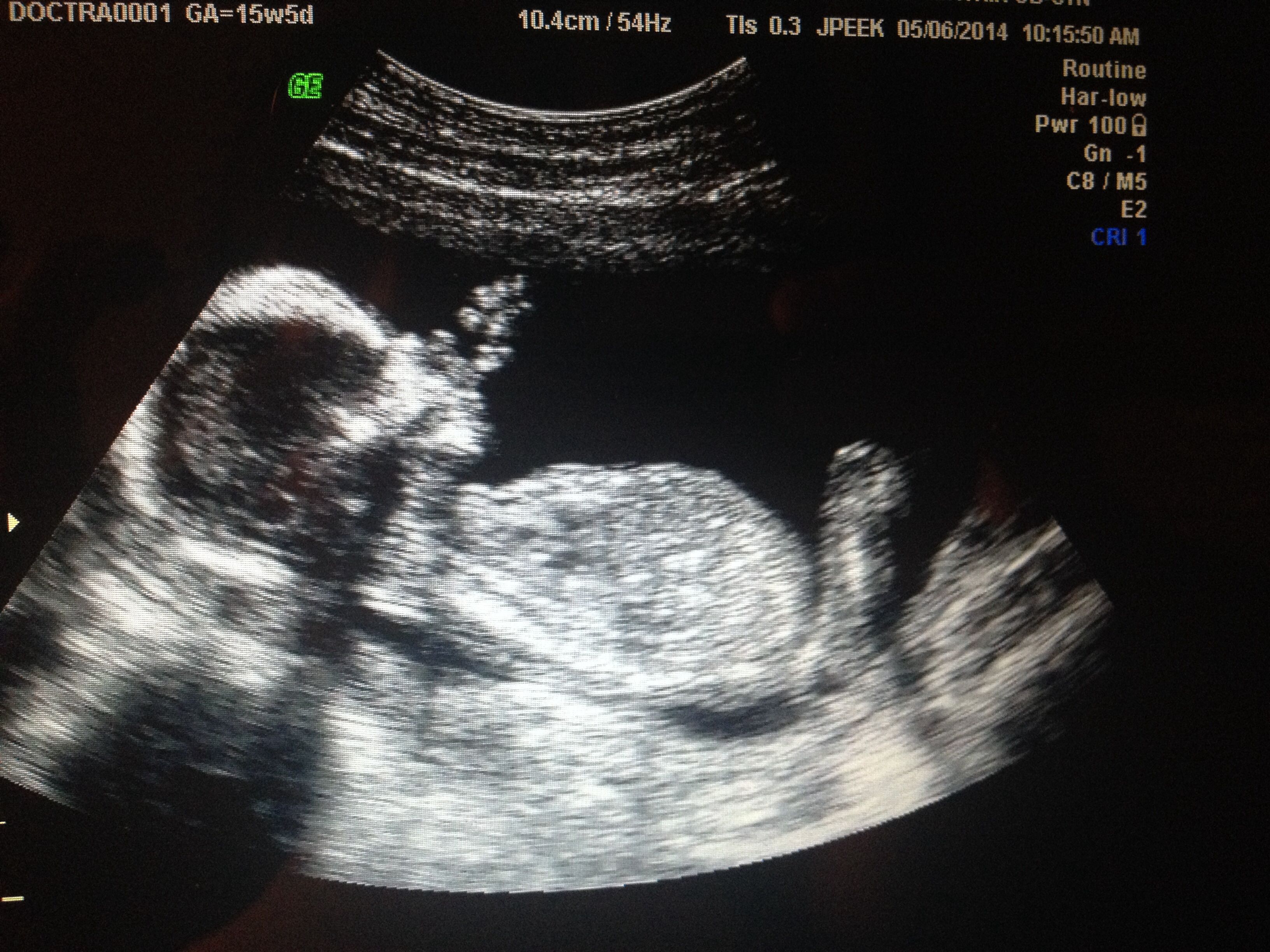 44 Обычно они не показывают кровоток при энергетическом допплеровском картировании. Большие озера, более 2 см на 2 см, могут увеличить риск малых для гестационного возраста в третьем триместре. 45 Толщина плаценты должна быть менее 4 см. 46
44 Обычно они не показывают кровоток при энергетическом допплеровском картировании. Большие озера, более 2 см на 2 см, могут увеличить риск малых для гестационного возраста в третьем триместре. 45 Толщина плаценты должна быть менее 4 см. 46
Рекомендуется просканировать плаценту, чтобы попытаться найти место, где пуповина входит в плацентарную массу. 47 Это легко сделать при передней плаценте, но может быть трудно обнаружить, если плод лежит на заднем месте прикрепления пуповины.Если пуповина прикрепляется к краю плаценты, то это следует указывать как краевое прикрепление, и полезно указать сторону прикрепления (например, вверху слева, внизу справа). Если пуповина прикрепляется к стенке матки, а сосуды затем огибают стенку и проникают сбоку от плаценты, то это описывается как оболочечное прикрепление. Либо краевые, либо оболочечные вставки могут увеличить риск сгущения долей и предлежания сосудов. Эти аномалии следует тщательно сканировать. 48
48
и 52: Расположение плаценты и длина шейки матки
Это изображение получено при проекции шейки матки в средней сагиттальной плоскости. Убедитесь, что цервикальный канал виден как гипоэхогенная линия. Должен располагаться ближайший край плаценты; иногда это не по средней линии, а расположено латеральнее. Затем следует измерить расстояние от нижнего края плаценты до внутреннего зева. Низкое расположение плаценты предполагается, если плацента находится менее чем в двух см от внутреннего зева. 49 Точные измерения не могут быть получены при наличии сокращения миометрия, и необходимо дать время для его расслабления. Многие центры выполняют трансвагинальное сканирование для более точной оценки места расположения плаценты, если есть какие-либо сомнения относительно положения плаценты. 50 Цветная или энергетическая допплерография внутреннего зева — быстрый метод для исключения предлежания сосудов. Иногда пуповина наматывается на шейку матки, что может привести к ошибочному диагнозу предлежания сосудов.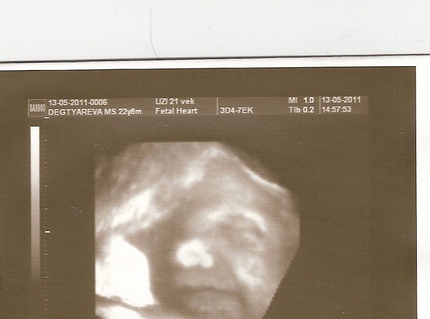 Стоит проверить еще раз, попросив мать повернуться из стороны в сторону, чтобы увидеть, перемещается ли пуповина в другое положение.
Стоит проверить еще раз, попросив мать повернуться из стороны в сторону, чтобы увидеть, перемещается ли пуповина в другое положение.
Помещение допплеровского поля над внутренним зевом полезно для исключения предлежания сосудов (). Надо быть уверенным, что любой увиденный сосуд — это не просто подвижная петля пуповины. Если обнаружено предлежание сосудов, следует также попытаться определить местонахождение надкостницы.
: Трансвагинальная длина шейки матки
Если требуется измерение длины шейки матки (обычно из-за фактора риска несостоятельности шейки матки) или если шейка матки выглядит короткой при абдоминальной проекции, шейку матки следует оценить трансвагинально при пустом мочевом пузыре. 51 Оператор должен стремиться получить среднесагиттальный вид шейки матки, демонстрирующий гипоэхогенный цервикальный канал. Короткое извлечение вагинального зонда полезно, чтобы убедиться, что зонд не давит на шейку матки, так как давление на шейку матки может искусственно удлинить размер шейки матки и может помешать открытию канала при давлении на дно. Шейку матки следует измерять с давлением на дно матки и без него. 52 Самая короткая длина, измеренная с помощью фундального давления, является наиболее важным измерением. 51
Шейку матки следует измерять с давлением на дно матки и без него. 52 Самая короткая длина, измеренная с помощью фундального давления, является наиболее важным измерением. 51
Заключение
Авторы предоставили подборку изображений, которые, по нашему мнению, подходят для комплексного скринингового исследования. Другие изображения потребуются, если подозревается или обнаруживается аномалия. Пренатальное ультразвуковое исследование является быстро развивающейся областью, и другие структуры могут стать важными в будущем, и для этого могут потребоваться другие или дополнительные изображения.
Не все отделения требуют, чтобы каждое из изображений, представленных в этой рукописи, было получено на каждом УЗИ.Авторы не предполагают, что обследование во втором триместре будет полным только в том случае, если будут представлены все эти изображения. Скорее авторы надеются, что представление этих помеченных изображений поможет в обучении и понимании важных структур, которые можно визуализировать во время анатомического обследования во втором триместре. У некоторых пациентов может быть невозможно увидеть каждую структуру из-за положения плода или размера матери. Эта рукопись может найти ценность в качестве иллюстрированного справочника в отделах визуализации.
У некоторых пациентов может быть невозможно увидеть каждую структуру из-за положения плода или размера матери. Эта рукопись может найти ценность в качестве иллюстрированного справочника в отделах визуализации.
Каталожные номера
1.Читти Л.С., Хант Г.Х., Мур Дж., Лобб М.О. Эффективность рутинного УЗИ в выявлении структурных аномалий плода в популяции с низким риском. БМЖ 1991 год; 303 (6811): 1165–69. [Бесплатная статья PMC] [PubMed] [Google Scholar]2. Нисбет Д.Л., Робертсон А.С., Шлютер П.Дж., Макленнан А.С., Хайетт Дж.А. Аудит ультразвуковой оценки толщины воротникового пространства плода: обзор национальных данных Австралии за 2002–2008 гг. Aust N Z J Obstet Gynaecol 2010 г.; 50 (5): 450–55. [PubMed] [Google Scholar]3. Vintzileos AM, Ananth CV, Smulian JC, Beazoglou T, Knuppel RA.Рутинное УЗИ во втором триместре в США: анализ затрат и выгод. Am J Obstet Gynecol 2000 г.; 182 (3): 655–60. [PubMed] [Google Scholar]4. Американский институт ультразвука в медицине . Стандарт AIUM для документации ультразвукового исследования. Американский институт ультразвука в медицине. J УЗИ Мед
2002 г.; 21 (10): 1188–1189. [PubMed] [Google Scholar]6.
Salomon LJ, Alfirevic Z, Berghella V, Bilardo C, Hernandez-Andrade E, Johnsen SL, et al, и Комитет по клиническим стандартам ISUOG
.Практические рекомендации по выполнению рутинного УЗИ плода в середине триместра. УЗИ Акушерство Гинекол
2011 г.; 37 (1): 116–26. [PubMed] [Google Scholar]7.
Американский институт ультразвука в медицине
. Практические рекомендации AIUM по проведению предродового акушерского ультразвукового исследования. J УЗИ Мед
2003 г.; 22: 1116–1125. [PubMed] [Google Scholar]8.
Джонсен С.Л., Расмуссен С. Соллиен Точность окружности головы плода во втором триместре и бипариетального диаметра для прогнозирования времени спонтанных родов.Дж Перинат Мед
2006 г.; 34 (5): 367–70. [PubMed] [Google Scholar]9.
Magann EF, Chauhan SP, Whitworth NS, Isler C, Wiggs C, Morrison JC. Субъективная и объективная оценка объема амниотической жидкости при сроке беременности менее 24 недель: как мы можем быть точными?
J УЗИ Мед
2001 г.
Американский институт ультразвука в медицине. J УЗИ Мед
2002 г.; 21 (10): 1188–1189. [PubMed] [Google Scholar]6.
Salomon LJ, Alfirevic Z, Berghella V, Bilardo C, Hernandez-Andrade E, Johnsen SL, et al, и Комитет по клиническим стандартам ISUOG
.Практические рекомендации по выполнению рутинного УЗИ плода в середине триместра. УЗИ Акушерство Гинекол
2011 г.; 37 (1): 116–26. [PubMed] [Google Scholar]7.
Американский институт ультразвука в медицине
. Практические рекомендации AIUM по проведению предродового акушерского ультразвукового исследования. J УЗИ Мед
2003 г.; 22: 1116–1125. [PubMed] [Google Scholar]8.
Джонсен С.Л., Расмуссен С. Соллиен Точность окружности головы плода во втором триместре и бипариетального диаметра для прогнозирования времени спонтанных родов.Дж Перинат Мед
2006 г.; 34 (5): 367–70. [PubMed] [Google Scholar]9.
Magann EF, Chauhan SP, Whitworth NS, Isler C, Wiggs C, Morrison JC. Субъективная и объективная оценка объема амниотической жидкости при сроке беременности менее 24 недель: как мы можем быть точными?
J УЗИ Мед
2001 г. ; 20: 191–95. [PubMed] [Google Scholar] 10.
Каток БД. Артрогрипоз: обзор и подход к пренатальной диагностике. Акушерство Гинекол Сурв
2011 г.; 66 (6): 369–77. [PubMed] [Google Scholar] 11.
Рипенс Ф., Дюбуа Дж., Гарель Л., Фурнет Дж. К., Мишо Дж. Л., Гриньон А.Акушерское УЗИ: следите за руками плода. Рентгенография
2006 г.; 26 (3): 811–29. [PubMed] [Google Scholar] 12.
Международное общество ультразвука в акушерстве и гинекологии
. Сонографическое исследование центральной нервной системы плода: рекомендации по проведению «базового обследования» и «нейросонограммы плода». УЗИ Акушерство Гинекол
2007 г.; 29: 109–16. [PubMed] [Google Scholar] 13.
Бромли Б., Бенасерраф Б.Р. Трудности пренатальной диагностики микроцефалии. J УЗИ Мед
1995 год; 14: 303–05.[PubMed] [Google Scholar] 14.
Кардоза Д.Д., Гольдштейн Р.Б., Филли Р.А. Исключение вентрикуломегалии плода с однократным измерением: ширина предсердия бокового желудочка. Радиология
1988 год; 169: 711–14. [PubMed] [Google Scholar] 15.
Винтер Т.
; 20: 191–95. [PubMed] [Google Scholar] 10.
Каток БД. Артрогрипоз: обзор и подход к пренатальной диагностике. Акушерство Гинекол Сурв
2011 г.; 66 (6): 369–77. [PubMed] [Google Scholar] 11.
Рипенс Ф., Дюбуа Дж., Гарель Л., Фурнет Дж. К., Мишо Дж. Л., Гриньон А.Акушерское УЗИ: следите за руками плода. Рентгенография
2006 г.; 26 (3): 811–29. [PubMed] [Google Scholar] 12.
Международное общество ультразвука в акушерстве и гинекологии
. Сонографическое исследование центральной нервной системы плода: рекомендации по проведению «базового обследования» и «нейросонограммы плода». УЗИ Акушерство Гинекол
2007 г.; 29: 109–16. [PubMed] [Google Scholar] 13.
Бромли Б., Бенасерраф Б.Р. Трудности пренатальной диагностики микроцефалии. J УЗИ Мед
1995 год; 14: 303–05.[PubMed] [Google Scholar] 14.
Кардоза Д.Д., Гольдштейн Р.Б., Филли Р.А. Исключение вентрикуломегалии плода с однократным измерением: ширина предсердия бокового желудочка. Радиология
1988 год; 169: 711–14. [PubMed] [Google Scholar] 15.
Винтер Т. К., Кеннеди А.М., Бирн Дж., Вудворд П.Дж. Cavum septi pellucidi: почему это важно?
J УЗИ Мед
2010 г.; 29: 427–44. [PubMed] [Google Scholar] 16.
Снайдерс Р.Дж., Николаидес К.Х. Биометрия плода в сроке беременности 14–40 недель. УЗИ Акушерство Гинекол
1994 год; 4: 34–48.[PubMed] [Google Scholar] 17.
Филли Р.А., Кардоза Дж.Д., Гольдштейн Р.Б., Баркович А.Дж. Обнаружение аномалий центральной нервной системы плода: практический уровень усилий для обычной сонограммы. Радиология
1989 год; 172: 403–08. [PubMed] [Google Scholar] 18.
Ахирон Р., Ахирон А. Развитие мозолистого тела плода человека: сонографическое исследование в поперечном сечении с высоким разрешением. УЗИ Акушерство Гинекол
2001 г.; 18: 343–47. [PubMed] [Google Scholar] 19.
Малинджер Г., Гинат С., Лерман-Саги Т., Ватемберг Н., Лев Д., Глезерман М.Червь мозжечка плода: нормальное развитие по данным трансвагинального УЗИ. пренат диагностика
2001 г.; 21 (8): 687–92. [PubMed] [Google Scholar] 20.
Куржак А., Азуменди Г., Андонотопо В., Салихагич-Кадич А.
К., Кеннеди А.М., Бирн Дж., Вудворд П.Дж. Cavum septi pellucidi: почему это важно?
J УЗИ Мед
2010 г.; 29: 427–44. [PubMed] [Google Scholar] 16.
Снайдерс Р.Дж., Николаидес К.Х. Биометрия плода в сроке беременности 14–40 недель. УЗИ Акушерство Гинекол
1994 год; 4: 34–48.[PubMed] [Google Scholar] 17.
Филли Р.А., Кардоза Дж.Д., Гольдштейн Р.Б., Баркович А.Дж. Обнаружение аномалий центральной нервной системы плода: практический уровень усилий для обычной сонограммы. Радиология
1989 год; 172: 403–08. [PubMed] [Google Scholar] 18.
Ахирон Р., Ахирон А. Развитие мозолистого тела плода человека: сонографическое исследование в поперечном сечении с высоким разрешением. УЗИ Акушерство Гинекол
2001 г.; 18: 343–47. [PubMed] [Google Scholar] 19.
Малинджер Г., Гинат С., Лерман-Саги Т., Ватемберг Н., Лев Д., Глезерман М.Червь мозжечка плода: нормальное развитие по данным трансвагинального УЗИ. пренат диагностика
2001 г.; 21 (8): 687–92. [PubMed] [Google Scholar] 20.
Куржак А., Азуменди Г., Андонотопо В., Салихагич-Кадич А. Трехмерное и четырехмерное ультразвуковое исследование для структурной и функциональной оценки лица плода. Am J Obstet Gynecol
2007 г.; 196 (1): 16–28. [PubMed] [Google Scholar] 21.
Роттен Д., Левайан Дж. М., Мартинес Х.,
Дюку ле Пуэнт, H
, Вико Э. Нижняя челюсть плода: двухмерный и трехмерный сонографический подход к диагностике ретрогнатии и микрогнатии.УЗИ Акушерство Гинекол
2002 г.; 19 (2): 122–30. [PubMed] [Google Scholar] 22.
Сонек Д.Д., Николаидес К.Х. Пренатальная ультразвуковая диагностика аномалий носовой кости у трех плодов с синдромом Дауна. Am J Obstet Gynecol
2002 г.; 186: 139–41. [PubMed] [Google Scholar] 23.
Могра Р., Шлютер П., Огле Р., Уолтер М., Борг М., Хайетт Дж. Нормальные диапазоны длины носовой кости плода, определенные с помощью ультразвука на 18–20 неделе беременности в многонациональном австралийском населении. Aust N Z J Obstet Gynaecol
2011 г.; 51: 347–52.[PubMed] [Google Scholar] 24.
Одибо А.О., Сехдев Х.М., Стамилио Д.М., Кэхилл А., Данн Л., Маконес Г.А. Определение гипоплазии носовой кости при скрининге на синдром Дауна во втором триместре: повышает ли эффективность скрининга использование значений, кратных медиане?
Am J Obstet Gynecol
2007 г.
Трехмерное и четырехмерное ультразвуковое исследование для структурной и функциональной оценки лица плода. Am J Obstet Gynecol
2007 г.; 196 (1): 16–28. [PubMed] [Google Scholar] 21.
Роттен Д., Левайан Дж. М., Мартинес Х.,
Дюку ле Пуэнт, H
, Вико Э. Нижняя челюсть плода: двухмерный и трехмерный сонографический подход к диагностике ретрогнатии и микрогнатии.УЗИ Акушерство Гинекол
2002 г.; 19 (2): 122–30. [PubMed] [Google Scholar] 22.
Сонек Д.Д., Николаидес К.Х. Пренатальная ультразвуковая диагностика аномалий носовой кости у трех плодов с синдромом Дауна. Am J Obstet Gynecol
2002 г.; 186: 139–41. [PubMed] [Google Scholar] 23.
Могра Р., Шлютер П., Огле Р., Уолтер М., Борг М., Хайетт Дж. Нормальные диапазоны длины носовой кости плода, определенные с помощью ультразвука на 18–20 неделе беременности в многонациональном австралийском населении. Aust N Z J Obstet Gynaecol
2011 г.; 51: 347–52.[PubMed] [Google Scholar] 24.
Одибо А.О., Сехдев Х.М., Стамилио Д.М., Кэхилл А., Данн Л., Маконес Г.А. Определение гипоплазии носовой кости при скрининге на синдром Дауна во втором триместре: повышает ли эффективность скрининга использование значений, кратных медиане?
Am J Obstet Gynecol
2007 г. ; 197: 361.е1–361.е4. [PubMed] [Google Scholar] 25.
Цицерон С., Сонек Д.Д., МакКенна Д.С., Крум К.С., Джонсон Л., Николаидес К.Х. Гипоплазия носовой кости при трисомии 21 на сроке беременности 15–22 недели. УЗИ Акушерство Гинекол
2003 г.; 21 (1): 15–18. [PubMed] [Google Scholar] 26.Luedders DW, Bohlmann MK, Germer U, Axt-Fliedner R, Gembruch U, Weichert J. Микрогнатия плода: объективная оценка и связанные аномалии на пренатальной сонограмме. пренат диагностика
2011 г.; 31 (2): 146–51. [PubMed] [Google Scholar] 27.
Озкутлу С., Бостан О.М., Дерен О., Ондероглу Л., Кале Г., Гючер С. и др. Пренатальная эхокардиографическая диагностика правосторонней/левосторонней оси сердца и неправильного положения по стандартизированной методике Кордеса. Анадолу Кардиол Дерг
2011 г.; 11 (2): 131–36. [PubMed] [Google Scholar] 28.
Cordes TM, O’Leary PW, Seward JB, Hagler DJ.Отличие правого от левого: стандартизированная методика эхокардиографии плода. J Am Soc Эхокардиог
1994 год; 7: 47–53. [PubMed] [Google Scholar] 29.
; 197: 361.е1–361.е4. [PubMed] [Google Scholar] 25.
Цицерон С., Сонек Д.Д., МакКенна Д.С., Крум К.С., Джонсон Л., Николаидес К.Х. Гипоплазия носовой кости при трисомии 21 на сроке беременности 15–22 недели. УЗИ Акушерство Гинекол
2003 г.; 21 (1): 15–18. [PubMed] [Google Scholar] 26.Luedders DW, Bohlmann MK, Germer U, Axt-Fliedner R, Gembruch U, Weichert J. Микрогнатия плода: объективная оценка и связанные аномалии на пренатальной сонограмме. пренат диагностика
2011 г.; 31 (2): 146–51. [PubMed] [Google Scholar] 27.
Озкутлу С., Бостан О.М., Дерен О., Ондероглу Л., Кале Г., Гючер С. и др. Пренатальная эхокардиографическая диагностика правосторонней/левосторонней оси сердца и неправильного положения по стандартизированной методике Кордеса. Анадолу Кардиол Дерг
2011 г.; 11 (2): 131–36. [PubMed] [Google Scholar] 28.
Cordes TM, O’Leary PW, Seward JB, Hagler DJ.Отличие правого от левого: стандартизированная методика эхокардиографии плода. J Am Soc Эхокардиог
1994 год; 7: 47–53. [PubMed] [Google Scholar] 29. Ягель С., Коэн С.М., Ачирон Р. Исследование сердца плода с помощью пяти проекций по короткой оси: предлагаемый метод скрининга для комплексной оценки сердца. УЗИ Акушерство Гинекол
2001 г.; 17: 367–69. [PubMed] [Google Scholar] 30.
Di Salvo DN, Brown DL, Doubilet PM, Benson CB и Frates MC. Клиническое значение изолированного перикардиального выпота плода.ДЖУМ
1994 год; 13: 291–3. [PubMed] [Google Scholar]
Ягель С., Коэн С.М., Ачирон Р. Исследование сердца плода с помощью пяти проекций по короткой оси: предлагаемый метод скрининга для комплексной оценки сердца. УЗИ Акушерство Гинекол
2001 г.; 17: 367–69. [PubMed] [Google Scholar] 30.
Di Salvo DN, Brown DL, Doubilet PM, Benson CB и Frates MC. Клиническое значение изолированного перикардиального выпота плода.ДЖУМ
1994 год; 13: 291–3. [PubMed] [Google Scholar]31. Eggebø TM, Heien C, Berget M, Ellingsen CL. Рутинное использование цветного допплера при сканировании сердца плода в популяции с низким риском. ISRN Акушер-гинеколог 2012: 496935. Epub 2012, 20 мая.
32. Международное общество ультразвука в акушерстве и гинекологии . Кардиологическое скрининговое обследование плода: рекомендации по проведению «базового» и «расширенного базового» сканирования сердца. УЗИ Акушерство Гинекол 2006 г.; 27: 107–13. [PubMed] [Google Scholar] 33.Yagel S, Arbel R, Anteby EY, Raveh D, Achiron R. Вид трех сосудов и трахеи (3VT) при сканировании сердца плода.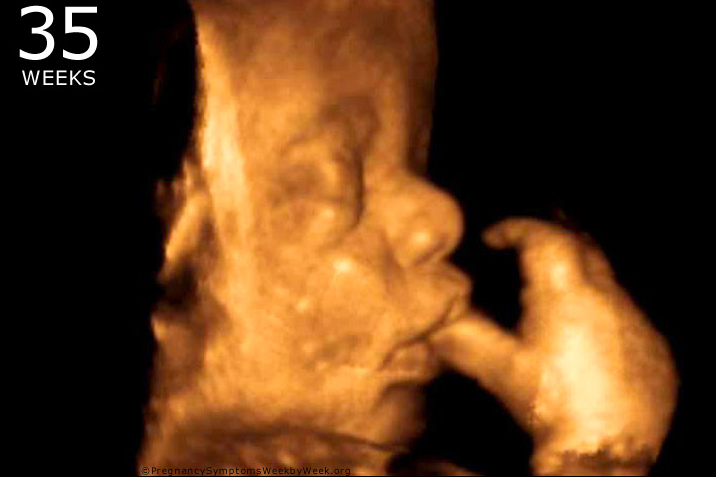 УЗИ Акушерство Гинекол
2002 г.; 20 (4): 340–45. [PubMed] [Google Scholar] 34.
Боренштейн М., Минекава Р., Зидере В., Николаидес К.Х., Аллан Л.Д. Аберрантная правая подключичная артерия в сроке от 16 до 23 + 6 недель беременности: маркер хромосомной аномалии. УЗИ Акушерство Гинекол
2010 г.; 36: 548–52. [PubMed] [Google Scholar] 35.
Бенасерраф Б.Р., Манделл Дж., Эстрофф Дж.А., Харлоу Б.Л., Фриголетто Ф.Д. мл.Пиелоэктазия плода: возможная связь с синдромом Дауна. Акушерство Гинеколь
1990 г.; 76: 58–60. [PubMed] [Google Scholar] 36.
Читти Л.С., Альтман Д.Г. Таблицы размеров плода: кости конечностей. БЖОГ
2002 г.; 109 (8): 919–29. [PubMed] [Google Scholar] 37.
Лессовей В.А., Шульцер М., Виттманн Б.К. Ультразвуковое измерение бедренной кости плода: факторы, влияющие на точность. Дж. Клин Ультразвук
1990 г.; 18: 471–76. [PubMed] [Google Scholar] 38.
Bethune M. Обзор литературы и предлагаемый протокол для лечения ультразвуковых мягких маркеров синдрома Дауна: утолщение воротниковой складки, эхогенный кишечник, укороченная бедренная кость, укороченная плечевая кость, пиелоэктазия и отсутствие или гипоплазия носовой кости.
УЗИ Акушерство Гинекол
2002 г.; 20 (4): 340–45. [PubMed] [Google Scholar] 34.
Боренштейн М., Минекава Р., Зидере В., Николаидес К.Х., Аллан Л.Д. Аберрантная правая подключичная артерия в сроке от 16 до 23 + 6 недель беременности: маркер хромосомной аномалии. УЗИ Акушерство Гинекол
2010 г.; 36: 548–52. [PubMed] [Google Scholar] 35.
Бенасерраф Б.Р., Манделл Дж., Эстрофф Дж.А., Харлоу Б.Л., Фриголетто Ф.Д. мл.Пиелоэктазия плода: возможная связь с синдромом Дауна. Акушерство Гинеколь
1990 г.; 76: 58–60. [PubMed] [Google Scholar] 36.
Читти Л.С., Альтман Д.Г. Таблицы размеров плода: кости конечностей. БЖОГ
2002 г.; 109 (8): 919–29. [PubMed] [Google Scholar] 37.
Лессовей В.А., Шульцер М., Виттманн Б.К. Ультразвуковое измерение бедренной кости плода: факторы, влияющие на точность. Дж. Клин Ультразвук
1990 г.; 18: 471–76. [PubMed] [Google Scholar] 38.
Bethune M. Обзор литературы и предлагаемый протокол для лечения ультразвуковых мягких маркеров синдрома Дауна: утолщение воротниковой складки, эхогенный кишечник, укороченная бедренная кость, укороченная плечевая кость, пиелоэктазия и отсутствие или гипоплазия носовой кости. Австралас Радиол
2007 г.; 51: 218–25. [PubMed] [Google Scholar] 39.
Кеннелли М.М., Моран П. Клинический алгоритм пренатальной диагностики радиальных дефектов луча с помощью двух- и трехмерного ультразвука. пренат диагностика
2007 г.; 27 (8): 730–37. [PubMed] [Google Scholar]40.
Бронстин Р., Ли В., Веттраино И.М., Хуанг Р., Комсток Ч. Сонография во втором триместре и трисомия 18: значение изолированных кист сосудистого сплетения после обследования, включающего руки плода. J УЗИ Мед
2004 г.; 23: 241–45. [PubMed] [Google Scholar]41.Гани Хишам Абдель. Эль-Наггар А., Хегази М., Ханна А., Тарраф Ю., Темтами С. Характеристики пациентов с врожденным зажатым большим пальцем: проспективное исследование 40 пациентов с результатами лечения. Джей Чайлд Ортоп
2007 г.; 1 (5): 313–22. [Бесплатная статья PMC] [PubMed] [Google Scholar]42.
Мигер С., Дэвисон Г. Определение пола плода в начале второго триместра с помощью ультразвука. УЗИ Акушерство Гинекол
1996 год; 8: 322–24. [PubMed] [Google Scholar]43.
Ямс Джей Ди.
Австралас Радиол
2007 г.; 51: 218–25. [PubMed] [Google Scholar] 39.
Кеннелли М.М., Моран П. Клинический алгоритм пренатальной диагностики радиальных дефектов луча с помощью двух- и трехмерного ультразвука. пренат диагностика
2007 г.; 27 (8): 730–37. [PubMed] [Google Scholar]40.
Бронстин Р., Ли В., Веттраино И.М., Хуанг Р., Комсток Ч. Сонография во втором триместре и трисомия 18: значение изолированных кист сосудистого сплетения после обследования, включающего руки плода. J УЗИ Мед
2004 г.; 23: 241–45. [PubMed] [Google Scholar]41.Гани Хишам Абдель. Эль-Наггар А., Хегази М., Ханна А., Тарраф Ю., Темтами С. Характеристики пациентов с врожденным зажатым большим пальцем: проспективное исследование 40 пациентов с результатами лечения. Джей Чайлд Ортоп
2007 г.; 1 (5): 313–22. [Бесплатная статья PMC] [PubMed] [Google Scholar]42.
Мигер С., Дэвисон Г. Определение пола плода в начале второго триместра с помощью ультразвука. УЗИ Акушерство Гинекол
1996 год; 8: 322–24. [PubMed] [Google Scholar]43.
Ямс Джей Ди. УЗИ шейки матки. УЗИ Акушерство Гинекол
1997 год; 10: 156–60.[PubMed] [Google Scholar]44.
Томпсон М.О., Вайнс С.К., Акилина Дж., Уотхен Н.К., Харрингтон К. Имеют ли плацентарные озера какое-либо клиническое значение?
Плацента
2002 г.; 23 (8–9): 685–90. [PubMed] [Google Scholar]45.
Хван Х.С., Сон И.С., Квон Х.С. Клиническое значение больших плацентарных озер. Eur J Obstet Gynecol Reprod Biol
2012 г.; 162 (2): 139–43. [PubMed] [Google Scholar]46.
Ли А.Дж., Бетьюн М., Хискок Р.Дж. Толщина плаценты во втором триместре: пилотное исследование для определения нормального диапазона. J УЗИ Мед
2012 г.; 31 (2): 213–18.[PubMed] [Google Scholar]47.
Сепульведа В., Рохас И., Роберт Дж. А., Шнапп С., Алькальде Дж. Л. Пренатальное обнаружение оболочечного прикрепления пуповины: проспективное ультразвуковое исследование с цветовым доплером. УЗИ Акушерство Гинекол
2003 г.; 21: 564–69. [PubMed] [Google Scholar]48.
Рао К.П., Белоголовкин В., Янковиц Дж., Спиннато Дж.А. Аномальная плацентация: доказательная диагностика и лечение предлежания плаценты, приращения плаценты и предлежания сосудов.
УЗИ шейки матки. УЗИ Акушерство Гинекол
1997 год; 10: 156–60.[PubMed] [Google Scholar]44.
Томпсон М.О., Вайнс С.К., Акилина Дж., Уотхен Н.К., Харрингтон К. Имеют ли плацентарные озера какое-либо клиническое значение?
Плацента
2002 г.; 23 (8–9): 685–90. [PubMed] [Google Scholar]45.
Хван Х.С., Сон И.С., Квон Х.С. Клиническое значение больших плацентарных озер. Eur J Obstet Gynecol Reprod Biol
2012 г.; 162 (2): 139–43. [PubMed] [Google Scholar]46.
Ли А.Дж., Бетьюн М., Хискок Р.Дж. Толщина плаценты во втором триместре: пилотное исследование для определения нормального диапазона. J УЗИ Мед
2012 г.; 31 (2): 213–18.[PubMed] [Google Scholar]47.
Сепульведа В., Рохас И., Роберт Дж. А., Шнапп С., Алькальде Дж. Л. Пренатальное обнаружение оболочечного прикрепления пуповины: проспективное ультразвуковое исследование с цветовым доплером. УЗИ Акушерство Гинекол
2003 г.; 21: 564–69. [PubMed] [Google Scholar]48.
Рао К.П., Белоголовкин В., Янковиц Дж., Спиннато Дж.А. Аномальная плацентация: доказательная диагностика и лечение предлежания плаценты, приращения плаценты и предлежания сосудов. Акушерство Гинекол Сурв
2012 г.; 67 (8): 503–19. [PubMed] [Google Scholar]49.Bhide A, Thilaganathan B. Последние достижения в лечении предлежания плаценты. Curr Opin Obstet Gynecol
2004 г.; 16 (6): 447–51. [PubMed] [Google Scholar]50.
Королевский колледж акушеров и гинекологов
. Руководство № 27. Предлежание плаценты и приращение предлежания плаценты: диагностика и лечение. RCOG: Лондон, октябрь 2005 г.
[Google Академия]51.
Оуэн Дж., Йост Н., Бергелла В., Том Э., Суэйн Г.А., Дилди Г.А. 3-й и др. Эндовагинальная сонография в середине триместра у женщин с высоким риском спонтанных преждевременных родов.ДЖАМА
2001 г.; 286: 1340–1348. [PubMed] [Google Scholar]52.
Гусман Э.Р., Розенберг Дж.С., Хулихан С., Иван Дж., Уолдрон Р., Кнуппель Р. Новый метод с использованием вагинального УЗИ и трансфундального давления для оценки бессимптомной несостоятельности шейки матки. Акушерство Гинеколь
1994 год; 83: 248–52. [PubMed] [Google Scholar]
Акушерство Гинекол Сурв
2012 г.; 67 (8): 503–19. [PubMed] [Google Scholar]49.Bhide A, Thilaganathan B. Последние достижения в лечении предлежания плаценты. Curr Opin Obstet Gynecol
2004 г.; 16 (6): 447–51. [PubMed] [Google Scholar]50.
Королевский колледж акушеров и гинекологов
. Руководство № 27. Предлежание плаценты и приращение предлежания плаценты: диагностика и лечение. RCOG: Лондон, октябрь 2005 г.
[Google Академия]51.
Оуэн Дж., Йост Н., Бергелла В., Том Э., Суэйн Г.А., Дилди Г.А. 3-й и др. Эндовагинальная сонография в середине триместра у женщин с высоким риском спонтанных преждевременных родов.ДЖАМА
2001 г.; 286: 1340–1348. [PubMed] [Google Scholar]52.
Гусман Э.Р., Розенберг Дж.С., Хулихан С., Иван Дж., Уолдрон Р., Кнуппель Р. Новый метод с использованием вагинального УЗИ и трансфундального давления для оценки бессимптомной несостоятельности шейки матки. Акушерство Гинеколь
1994 год; 83: 248–52. [PubMed] [Google Scholar]УЗИ во время беременности | Раннее изображение
Ультразвуковое исследование при беременности (также известное как «сонограммы» или «сканирование») может проводиться по разным причинам. Медицинское УЗИ при беременности работает по тому же принципу, что и гидролокатор (используется в океанографии для картирования морского дна).Техник использует ручной ультразвуковой датчик (или «преобразователь») для генерации и приема высокочастотных звуковых волн, которые не слышны человеческому уху.
Медицинское УЗИ при беременности работает по тому же принципу, что и гидролокатор (используется в океанографии для картирования морского дна).Техник использует ручной ультразвуковой датчик (или «преобразователь») для генерации и приема высокочастотных звуковых волн, которые не слышны человеческому уху.
При каждом сканировании датчик излучает сотни звуковых волн. Эти волны поглощаются и отражаются от тканей, костей и биологических жидкостей человека (всех с разной плотностью) для создания черно-белых ультразвуковых изображений, похожих на фотонегативы, с черными областями, обозначающими жидкие среды (например, амниотическую жидкость), и серыми областями. или белые области, указывающие на более плотные материалы, такие как ткани и кости.
Звуковая частота ультразвука измеряется в мегагерцах (или МГц). Частоты, используемые для УЗИ беременных, могут варьироваться от 1,6 до 10 МГц, но чаще от 3 до 7,5 МГц.
Как правило, чем ниже частота, тем дальше (или глубже) звуковые волны могут проникать в ткани организма. Ультразвуковые волны, которые создают изображения для визуального исследования, периодически «импульсируют», чтобы уменьшить нагрев тканей тела (в отличие от непрерывной ультразвуковой терапии, которая может использоваться для лечения травмированных мышц и тканей).«Диагностические ультразвуки» (которые создают изображения), как правило, требуют более низкой интенсивности, чем ультразвуковая допплерография, используемая для оценки кровотока через пуповину и плаценту и для прослушивания сердцебиения ребенка.
Ультразвуковые волны, которые создают изображения для визуального исследования, периодически «импульсируют», чтобы уменьшить нагрев тканей тела (в отличие от непрерывной ультразвуковой терапии, которая может использоваться для лечения травмированных мышц и тканей).«Диагностические ультразвуки» (которые создают изображения), как правило, требуют более низкой интенсивности, чем ультразвуковая допплерография, используемая для оценки кровотока через пуповину и плаценту и для прослушивания сердцебиения ребенка.
Ультразвук не использует радиацию (как рентген) и рассматривается многими лицами, осуществляющими уход, как неинвазивный способ осмотра будущего ребенка, матки и плаценты во время беременности.
Физические эффекты и исследования безопасности ультразвука рассматриваются в разделе УЗИ во время беременности проводится квалифицированным сонографом (технологом) или сонологом (врачом-специалистом).В больничных условиях обычно сонограф проводит обследование, а сонолог, отвечающий за отделение, интерпретирует изображения и составляет окончательный отчет.
Виды УЗИ при беременности
Существует много разных способов УЗИ при беременности по разным причинам. Выполняем следующее:
Прослушивание сердцебиения ребенка
Ультразвуковая технология часто используется для прослушивания сердцебиения будущего ребенка (после 12 недель беременности).Лица, осуществляющие уход, могут использовать ручной портативный допплер (или «сонокейд»), который излучает звуковые волны частотой около 2 МГц для обнаружения изменений в кровотоке через сердце ребенка и создания слышимого звука. Мониторы КТГ также используют ультразвук для непрерывной записи частоты сердечных сокращений ребенка во время беременности и родов.
3D и 4D УЗИ при беременности
Большинство УЗИ представляют собой обычные 2D (или двумерные) изображения. Двухмерные ультразвуковые изображения состоят из серии тонких «срезов» изображения, при этом в любой момент времени виден только один срез, что создает «плоское» изображение.
В конце 1990-х годов в некоторых ультразвуковых центрах стали доступны трехмерные или «трехмерные» ультразвуковые исследования (также известные как «ультразвуковые голографии»). Однако аппараты 3D-УЗИ чрезвычайно дороги и на данном этапе малодоступны.
Однако аппараты 3D-УЗИ чрезвычайно дороги и на данном этапе малодоступны.
работают, делая тысячи «срезов» изображений в серии (называемой «объемом эхо»). Затем объемы сохраняются в цифровом виде и затемняются для создания трехмерных изображений ребенка, которые выглядят более реалистично.4D (или «четырехмерные» изображения) просто означает, что изображения можно увидеть в «реальном времени», чтобы можно было изучить активность ребенка.
Большинство аппаратов для 3D-УЗИ требуют, чтобы оператор удерживал датчик неподвижно, в то время как внутренние механизмы датчика перемещаются с правильной скоростью для захвата каждого «объема». На других машинах оператор может вручную перемещать датчик по области для захвата объема. Однако это требует большого мастерства и практики, чтобы преобразователь оставался совершенно устойчивым и изображения получались с правильной частотой и углом.
С медицинской точки зрения УЗИ 3D/4D не является необходимым, и, как правило, всю информацию, необходимую медицинскому персоналу, можно получить с помощью обычного 2D УЗИ.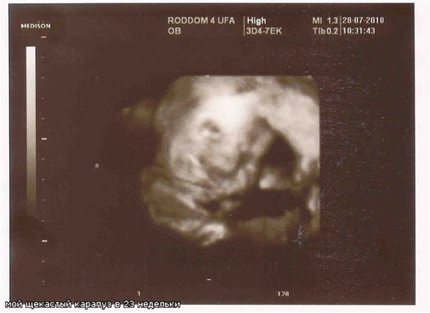 Однако заявленные преимущества использования машин 3D/4D могут включать:
Однако заявленные преимущества использования машин 3D/4D могут включать:
Видеть некоторые части тела ребенка более четко и под любым углом. Например, лучшая визуализация аномалий, таких как порок сердца, заячья губа или дефекты нервной трубки, такие как расщелина позвоночника. Это может помочь лучше спланировать лечение и уход за ребенком вскоре после рождения.Иногда назначают дополнительное 3D-УЗИ, чтобы лучше рассмотреть аномалии, которые могли быть обнаружены при обычном 2D-УЗИ.
.


 3D-фото плода 25 недель
3D-фото плода 25 недель Правая рука плода возле лица
Правая рука плода возле лица
 Кожа начинает разглаживаться и пропадет прозрачность тела.
Кожа начинает разглаживаться и пропадет прозрачность тела. С этой недели советуют начинать читать малышу сказки и включать музыку.
С этой недели советуют начинать читать малышу сказки и включать музыку.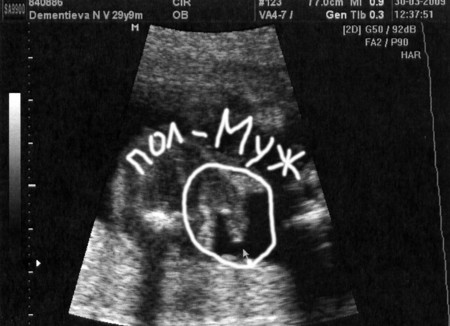
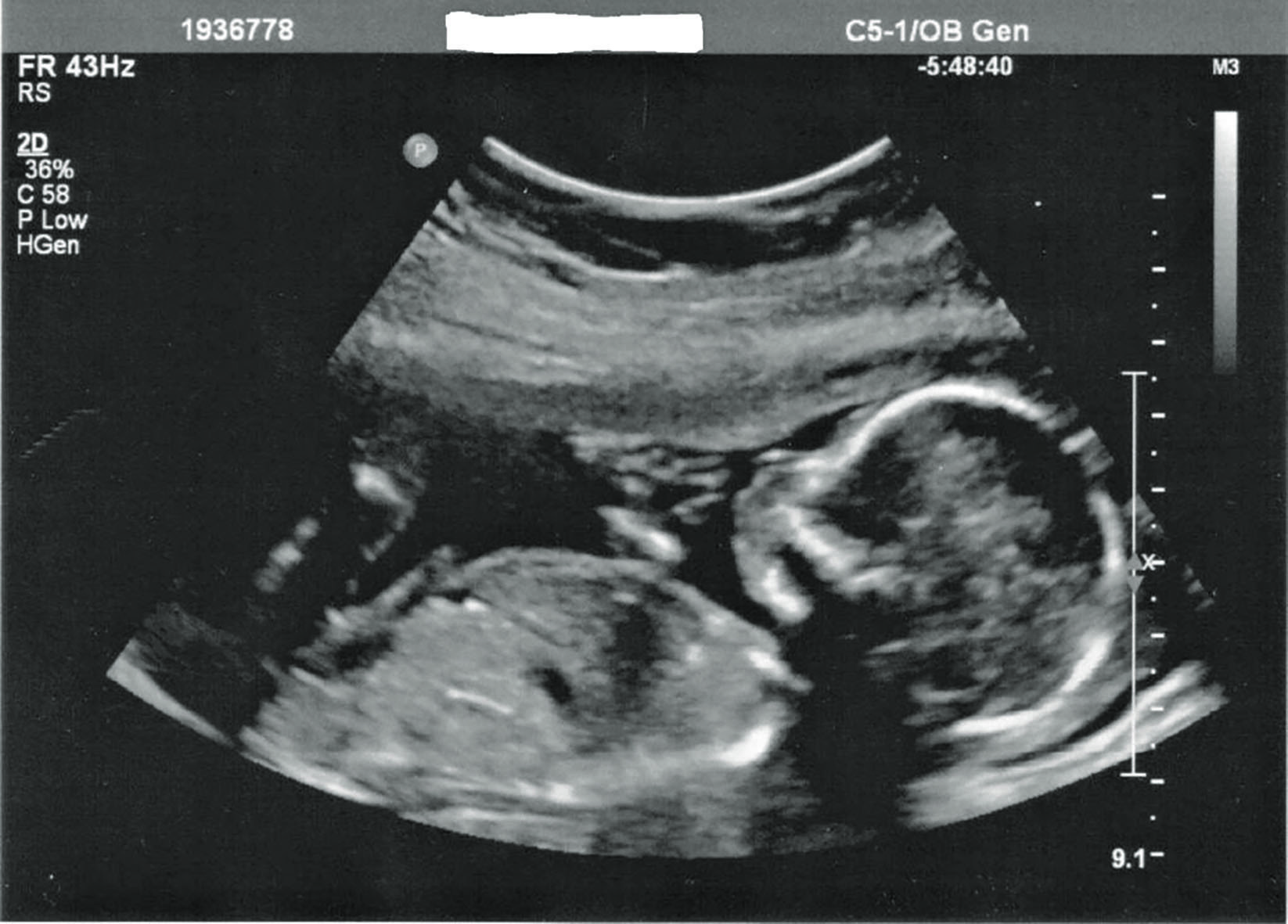 Если это происходит не в последнем триместре, возможна угроза прерывания беременности.
Если это происходит не в последнем триместре, возможна угроза прерывания беременности.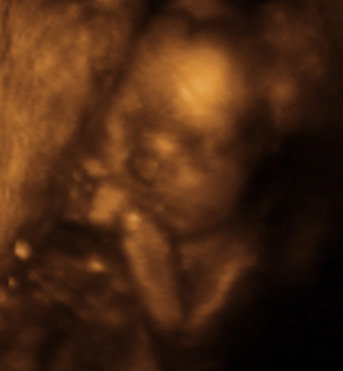 Чаще всего пределами, которые не должно превышать расстояние между телом ребенка и стенкой матки, являются от 2 до 8 см.
Чаще всего пределами, которые не должно превышать расстояние между телом ребенка и стенкой матки, являются от 2 до 8 см.
 Кости белые, жидкость черная, а органы мягких тканей имеют оттенки серого.
Кости белые, жидкость черная, а органы мягких тканей имеют оттенки серого. Вы, вероятно, увидите, как бьется сердце вашего ребенка, если вы беременны как минимум на 6 неделе.
Вы, вероятно, увидите, как бьется сердце вашего ребенка, если вы беременны как минимум на 6 неделе.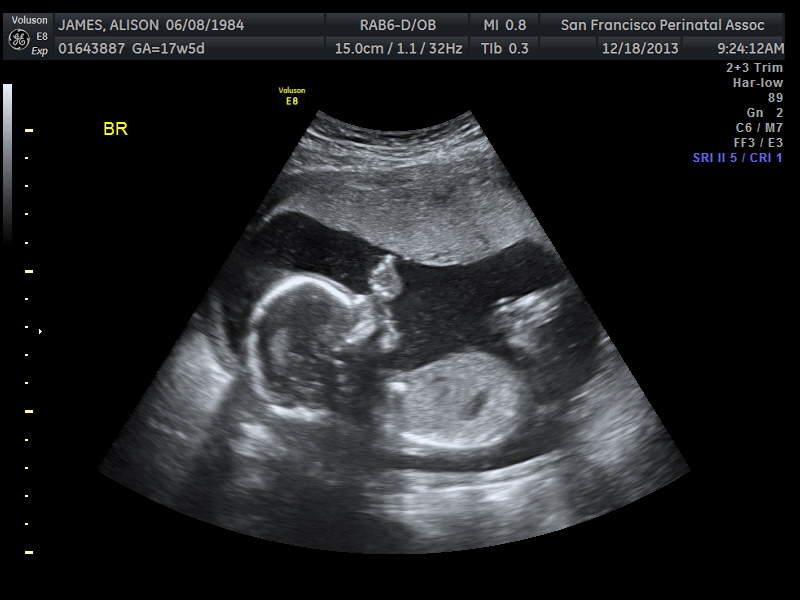 И окружность головы тоже продолжает расти до 335 мм в 38 недель.
И окружность головы тоже продолжает расти до 335 мм в 38 недель.