Что такое гестоз? — Медицинский Центр ADONIS в Киеве
Гестоз, или поздний токсикоз – это осложнение беременности, которое развивается во 2 и 3 триместрах. Заподозрить его развитие на ранних этапах можно по образованию отеков и повышению давления. При этом подтвердить или опровергнуть диагноз можно только по результатам анализов крови и мочи.
Поздний токсикоз, по сравнению с ранним, развивается нечасто. По данным Всемирной организации здравоохранения, его симптомы проявляются в среднем у 8% беременных. При этом на территории стран СНГ этот показатель достигает 10-17%.
Тяжелые формы гестоза встречаются редко, но риск таких осложнений нельзя игнорировать. В отличие от раннего токсикоза поздний несет серьезную угрозу жизни матери и ребенка. Он является одной из основных причин перинатальной заболеваемости и материнской смертности.
Хотя последствия гестоза и кажутся пугающими, не стоит волноваться раньше времени. Во-первых, отеки и гипертензия могут возникать и по другим причинам.
На каком сроке начинается поздний токсикоз
Поздний токсикоз чаще всего начинается после 34 недели беременности, но иногда и на более ранних сроках – уже с 20 недели. Считается, что раннее начало гестоза ассоциируется с тяжелым течением и нередко приводит к преждевременным родам, в том числе путем кесарева сечения.
Причины позднего токсикоза у беременных
Что именно провоцирует развитие гестоза у беременных женщин, не установлено. Существует несколько теорий, имеющих разное количество сторонников, но ни одна из них не позволяет точно определить, у какой женщины будет развиваться поздний токсикоз, а у какой нет.
В группе риска находятся беременные с:
- Гипертонией;
- Заболеваниями почек, печени, желчевыводящих путей, щитовидной железы, надпочечников, легких и/или сердца;
- Нарушением жирового обмена и ожирением;
- Анемией;
- Задержкой развития плода;
- Резус-конфликтом;
- Многоплодной беременностью;
- Родами или абортом в течение последних двух лет;
- В возрасте до 19 лет или после 36.

Вероятность развития позднего токсикоза возрастает на фоне хронических заболеваний. Однако даже при наличии нескольких факторов риска нельзя с уверенностью утверждать, что осложнение будет.
Как проявляется гестоз
При развитии гестоза у женщины сначала происходит спазм всех сосудов и нарушение циркуляции крови, а также ее свертываемости и текучести. Из-за этого может развиваться гипоксия, влияющая на работу сердца, почек, печени, головного мозга и плаценты. В результате в этих органах могут происходить дистрофические изменения.
Выделяют 4 стадии гестоза:
- Отеки;
- Нефропатия;
- Эклампсия.
На первой стадии поздний токсикоз проявляется отеками на ногах, руках, животе и в области лица и шеи. Чаще всего они не провоцируют значительного ухудшения самочувствия у беременной или развития у нее тяжелых осложнений. Кроме того, при своевременно начатой терапии следующие формы гестоза развиваются не более чем в 20% случаев.
При нефропатии, кроме отеков, появляется гипертония и нарушение функций почек, которое определяется по выделению белка в моче.
Преэклампсия является третьей стадией гестоза, которая развивается всего у 5% беременных женщин. Она характеризуется изменениями в центральной нервной системе, провоцирующими тошноту, рвоту, головную боль и другие симптомы.
Самой сложной стадией позднего токсикоза является эклампсия. При ее развитии патологические нарушения усугубляются, и, кроме перечисленных симптомов, у женщины также появляются судороги, резкое повышение давления и риск инсульта.
В результате позднего токсикоза могут появляться:
- Сильные отеки;
- Повышенное давление;
- Нарушения функций почек, печени и других органов;
- Отслоение плаценты, приводящее к гипоксии плода, замедлению его развития, преждевременным родам и перинатальным патологиям.
При тяжелом течении гестоза состояние беременной женщины может становиться критическим.
Особенности лечения гестоза
Для диагностики гестоза назначают ряд лабораторных анализов крови и мочи, проводят УЗИ, осмотр глазного дна и при необходимости другие обследования.
При легком течении позднего токсикоза беременных, которое проявляется только отеками, акушеры-гинекологи рекомендуют лечение в условиях дневного стационара или дома. Если у беременной также развивается гипертензия, выделяется белок в мочу или проявляются другие симптомы патологий, ей может потребоваться госпитализация в акушерский стационар.
Гестоз:Симптомы,Причины,Лечение | doc.ua
Симптомы
- серьезное увеличение веса;
- белок в моче;
- кровянистые выделения из половых путей;
- повышенное давление, которое выше 135/85 мм рт. ст.;
- отечность, локализующаяся в районе шеи и лица, стоп, голеней, кистей рук;
- возможна сильная жажда, головные боли и рвота;
- нарушается зрение, память;
- вялое состояние, бессонница;
- бывает, человек теряет сознание, происходят судороги.

Важно знать, что гестоз имеет некоторые стадии развития болезни:
- доклиническая стадия, при которой у женщины нет каких-либо симптомов;
- гестоз, выявляющийся отечностью, наличием белка в моче и повышенным давлением;
- преэклампсия (стадия перед эклампсией), квалифицируется формированием нарушений функций важных органов;
- эклампсия – нарушаются функции жизненно важных органов с поражением ЦНС, отражается потерей сознания и судорогами, расстройством зрения и др.
Виды
Различают некоторые формы гестоза. Бывает «чистый гестоз» (без сопутствующих болезней), который случается в 20–30 % случаев. Еще один вид – комбинированный гестоз, который происходит при гипертонии, болезни почек или при патологиях эндокринной системы.
Причины
Причинами могут быть заболевания щитовидной железы, надпочечников, поджелудочной железы, сердечно-сосудистые заболевания или ожирение, а также наследственность, когда у близких родственников был гестоз при беременности.
Диагностика
Для установления диагноза проводится анализ жалоб и истории заболевания и жизни. Также нужен семейный анамнез. Диагностируется гестоз и при анализе акушерско-гинекологического анамнеза, общем осмотре, анализе мочи и крови, при определении артериального давления и оценки соотношения выделяемой и потребляемой жидкости. Проводится консультация офтальмолога посредством осмотра глазного дна, ультразвуковая диагностика плода и внутренних органов, учитывая изучение состояния кровотока в системе «мать-плацента-плод» плода.
Лечение
Определив и поставив диагноз гестоз, лечение производится при соблюдении строгого покоя больной беременной и белковой растительной диеты с ограничением в потреблении соли. Также прописывают медикаменты для восстановления функций жизненно важных органов.
Своевременное и правильное родоразрешение прекрасно повлияет на излечение от данной болезни. Если гестоз поддается лечению, гинекологи не проводят досрочных родов, но если гестоз не вылечивается и состояние беременной ухудшается, врачи назначают скорое родоразрешение через кесарево сечение.
О реабилитации женщин, которые перенесли гестоз: она производится в течение года и преемлет гимнастику, диету, походы к гинекологу и терапевту каждый месяц, терапию, проводимую в зависимости от симптомов. Она направлена на нормализацию тонуса сосудов, функции почек и состояния ЦНС, также для стабилизации артериального давления. Необходима обязательная контрацепция в течение 3 лет и показан прием витаминно-минеральных комплексов.
Осложнения
Последствия гестоза и осложнения после протекания такой болезни страшны: возможно, это приведет к задержке развития плода из-за развития выраженных изменений в плаценте, несвоевременным родам, как описывалось выше, внутриутробной гибели плода, досрочной отслойке нормально расположенной плаценты, развитию отеков, повышению кровяного давлением и белку в моче. Также болезнь может привести к сердечной и почечной недостаточности, кровоизлиянию в кишечник, надпочечники или поджелудочную железу, селезенку, возможен отек легких.
Также болезнь может привести к сердечной и почечной недостаточности, кровоизлиянию в кишечник, надпочечники или поджелудочную железу, селезенку, возможен отек легких.
Если гестоз ранний выявлен несвоевременно, и не произведено нужное лечение, то болезнь может перейти в поздний гестоз, крайнюю степень своего развития, как эклампсию, которая может привести к летальному исходу.
Профилактика
Профилактикой гестоза является планирование беременности и правильная подготовка к ней – заранее следует выявить и пролечить хронические и гинекологические заболевания до беременности. Также следует регулярно измерять давление, если оно не в норме, стабилизировать его, сдавать мочу на анализ, дабы определить количество белка в моче. Рекомендуется регулярное посещение беременной акушера-гинеколога. Следует вовремя становиться на учет в женскую консультацию.
Исключение соли, жирной, копченой и консервированной пищи, наличие в рационе свежих овощей, фруктов и зелени является хорошей профилактикой любых болезней.
Для профилактики гестоза также следует проводить гимнастику, чаще проводить время на свежем воздухе, нужно исключить тяжелые физические и психоэмоциональные нагрузки. Спать обязательно следует не меньше 9-ти часов в день. Эти действия уменьшат возможность заболевания гестозом, кстати, также полезна и фитотерапия.
Стоит обратить внимание, что ребенок в утробе матери нуждается в белке, который необходим для создания клеток его организма. Поэтому основой диеты будущей мамы должна стать белковая еда: мясо нежирных сортов, рыба, творог и яйца.
Гемостаз при беременности — норма, причины нарушений
Нормальная беременность сопровождается множеством изменений, направленных на обеспечение роста плода. Перемены происходят и в системе гемостаза, при этом любые отклонения от нормы могут быть чреваты серьезными осложнениями как для матери, так и для ребенка.
Изменения гемостаза при беременности
Перемены в системе гемостаза у беременных женщин в первую очередь связаны с появлением нового круга кровообращения — маточно-плацентарного, необходимого для полноценного обеспечения плода кислородом и питательными веществами.
Изменения уровня тромбоцитов
В большинстве случаев содержание в крови тромбоцитов остается неизменным, однако примерно у 10% женщин1 концентрация этих клеток снижается — развивается тромбоцитопения. Обычно она связана с тремя состояниями2:
- Гипертонические расстройства, например, преэклампсия
- Гестационная тромбоцитопения, вызванная увеличением общего объема крови
- Идиопатическая (то есть развившаяся по невыясненным причинам) тромбоцитопеническая пурпура.
Изменения свертывающей системы крови
В период беременности происходят существенные изменения в системе гемостаза, направленные на усиление суммарной активности факторов свертывания крови3. Это обусловлено тем, что в стенках сосудов, обеспечивающих плацентарный кровоток и, следовательно, жизнедеятельность плода, нет слоя, который позволяет предотвратить свертывание крови внутри сосудов. На тканях плаценты регулярно скапливаются нити фибрина. Чтобы они не нарушали кровоток, необходимо постоянно их растворять, а для этого фибринолитическая система крови должна быть гораздо более активна, чем до зачатия. Именно поэтому показатели, отражающие уровень коагуляции и фибринолиза у здоровых женщин, которые ждут ребенка, повышены.
Чтобы они не нарушали кровоток, необходимо постоянно их растворять, а для этого фибринолитическая система крови должна быть гораздо более активна, чем до зачатия. Именно поэтому показатели, отражающие уровень коагуляции и фибринолиза у здоровых женщин, которые ждут ребенка, повышены.
С увеличением коагуляционного потенциала и связано значительное повышение уровня почти всех факторов свертывания крови, кроме факторов XI и XIII. Кроме того, увеличивается и концентрация в плазме фибриногена.
Изменения в показателях гемостаза у беременных женщин, общая картина1:
- Уровень плазменного фибриногена в конце беременности может быть выше нормы
- Содержание фактора VII может увеличиваться в несколько раз
- Уровень фактора фон Виллибранда и фактора VIII повышается в поздние сроки, когда активность коагуляционной системы увеличивается более чем вдвое по сравнению с небеременным состоянием
- Уровень фактора IX увеличивается незначительно
- Уровень фактора XI незначительно снижается
- Содержание фактора XIII после первоначального увеличения постепенно снижается, достигая половины нормального значения для небеременных женщин
- Уровень факторов II и V существенно не изменяется
- Антитромбин часто остается на прежнем уровне
- Активность протеина С, предположительно, не изменяется
- Антигены протеина С имеют тенденцию к увеличению во втором триместре, тем не менее они остаются в пределах нормы
- Общий и свободный протеин S снижается с увеличением срока гестации.

- Фибринолитическая активность при беременности снижается, оставаясь низкой в родах ив послеродовый период.
Из важных изменений, происходящих в системе гемостаза у здоровых женщин, необходимо отметить рост концентрации D-димера по мере увеличения сроков беременности.
Таким образом, при беременности наблюдаются физиологические изменения системы гемостаза в сторону гиперкоагуляци.
Какие лабораторные параметры позволяют оценить систему гемостаза при беременности?
Большинство специалистов сходится во мнении, что оценку гемостаза обязательно проводить на разных сроках беременности, начиная с момента первичного обследования.
Для оценки гемостаза исследуется уровень нескольких показателей, каждый из которых играет важное значение в функционировании системы свертывания крови.
Минимальное обследование гемостаза включает в себя определение следующих параметров:
АЧТВ — активированное частичное тромбопластиновое время.
 В некоторых лабораториях этот показатель называют АПТВ (активированное парциальное тромбопластиновое время). АЧТВ — это время, необходимое для сворачивания плазмы крови после добавления к ней кальция, фосфолипидов и каолина.
В некоторых лабораториях этот показатель называют АПТВ (активированное парциальное тромбопластиновое время). АЧТВ — это время, необходимое для сворачивания плазмы крови после добавления к ней кальция, фосфолипидов и каолина.Укорочение АЧТВ говорит об ускорении свертывания и увеличении вероятности развития ДВС-синдрома, а также о возможном наличии антифосфолипидного синдрома или недостаточности факторов свертывания.
Удлинение АЧТВ характерно для недостаточной коагуляционной способности крови и риске кровотечений во время родов или в послеродовой период.
Протромбиновое время — показатель гемостаза, показывающий, сколько времени нужно для свертывания плазмы крови при добавлении к ней кальция и тканевого фактора. Отражает внешний путь свертывания.
Укорочение протромбинового времени характерно для ДВС-синдрома.
Удлинение может говорить об увеличении вероятности послеродового кровотечения вследствие дефицита ряда факторов свертывания, заболеваний печени, недостаточности витамина К и некоторых других состояний и заболеваний.

В различных лабораториях протромбиновое время может быть представлено тремя способами:
- Протромбиновый индекс, представляющий собой отношение данного результата протромбинового времени к результату нормальной плазмы крови.
- Протромбин по Квику, который отражает уровень различных факторов свертывания в процентах.
- МНО, или INR — международное нормализованное отношение, показатель, отражающий сравнение свертывания крови исследуемого образца со свертыванием стандартизированной крови в норме.
Фибриноген — белок, из которого образуется фибрин, участвующий в формировании красного тромба.
Снижение содержания этого белка наблюдается при ДВС-синдроме, патологии печени.
Повышение уровня фибриногена во время беременности — вариант нормы. Также следует определять количество тромбоцитов в крови для исключения тромбоцитопатий.
D-димер — это продукт распада фибрина, небольшой фрагмент белка, присутствующий в крови после разрушения тромба.
 То есть его повышение говорит об активном процессе тромбообразования. В то же время этот показатель физиологически повышается при беременности.
То есть его повышение говорит об активном процессе тромбообразования. В то же время этот показатель физиологически повышается при беременности.Однако для того, чтобы подтвердить, что у пациента развился тромбоз, только измерения уровня D-димера недостаточно. Для подтверждения диагноза следует провести дополнительные инструментальные методы исследования (ультразвуковое дуплексное ангиосканирование, КТангиография) и оценить наличие клинических признаков заболевания.
При подозрении на наличие антифосфолипидного синдрома (АФС) врачи могут определять наличие волчаночного антикоагулянта, антикардиолипиновых антител и антител к β2-гликопротеину 1.
Также в некоторых случаях врачи могут предполагать наличие наследственной тромбофилии (генетически обусловленной способности организма к формированию тромбов). С более подробной информацией о наследственных тромбофилиях вы можете ознакомиться в соответствующем разделе.
Список литературы
- Prisco D.
 , Ciuti G., Falciani M. Hemostatic changes in normal pregnancy // Hematol. Meet.Reports (formerly Haematol. Reports). 2009;1(10):1-5.
, Ciuti G., Falciani M. Hemostatic changes in normal pregnancy // Hematol. Meet.Reports (formerly Haematol. Reports). 2009;1(10):1-5. - Katz D., Beilin Y. Disorders of coagulation in pregnancy // Br. J. Anaesth. / ed. Hemmings H.C.Oxford University Press. 2015;115(suppl 2):ii75-ii88.
- Иванов А.В. Нарушение системы гемостаза при беременности: клинико-диагностическиеаспекты // Лабораторная медицина — 2014. — Т. 4. — № 11. — С. 60–63.
SARU.ENO.19.03.0436
какой лучше и когда принимать?
Это лишь небольшой список того, зачем нужен этот макроэлемент в организме. Кальций для беременных необходим для нормального развития плода и отдельных систем его организма: опорно-двигательной, эндокринной, кровеносной.
В последнее время доказана зависимость между недостаточностью кальция в организме и вероятностью развития различных осложнений беременности . Особенно это касается преэклампсии и эклампсии —грозных состояний, которые могут проявляться в гестационный период у женщины. Ежедневный прием кальция позволяет предупредить симптомокомплекс, вызванный гестозом, в который входят:
Ежедневный прием кальция позволяет предупредить симптомокомплекс, вызванный гестозом, в который входят:
- Повышение артериального давления.
- Выделение белка с мочой.
- Генерализованные клонико-тонические судороги.
- Отечность мягких тканей.
Обычно у здоровой женщины на ранних сроках беременности артериальное давление снижается, затем постепенно повышается к концу гестационного периода. Нарушают этот баланс заболевания мамы или плода, многоплодная беременность, неправильный рацион питания. Кальций во время беременности, поступающий извне, препятствует развитию артериальной гипертензии у женщины, поэтому ВОЗ рекомендует его в качестве профилактического средства2.
Профилактика и лечение недостаточности кальция при беременности
Самый простой способ профилактики гипокальциемии у беременных — употребление продуктов, обогащенных кальцием, в т.ч. искусственно. К ним относится кисломолочная продукция и сыры, жирная рыба, орехи, злаковые культуры и зелень. Но порой коррекции рациона для организма недостаточно, поэтому актуальным становится вопрос о том, какой кальций можно пить при беременности.
Но порой коррекции рациона для организма недостаточно, поэтому актуальным становится вопрос о том, какой кальций можно пить при беременности.
Когда пить кальций при беременности, доктор решает в индивидуальном порядке. Прием препаратов разрешен с момента начала планирования беременности и до родов. Как правило врачи придерживаются схемы назначения с 20-ой недели беременности, а в случае наличия факторов риска, прием следует начать с момента установления беременности.
Ответ на вопрос, можно ли беременным кальций, не может быть универсальным для всех. Решение о необходимости применения препаратов кальция во время беременности принимает врач после обследования женщины и оценки индивидуальных потребностей и рисков.
Женщинам, чей рацион питания обогащен этим элементом в достаточной степени, препараты кальция как правило не назначают. В случае, если имеется риск гипокальциемии (хронические заболевания, нарушения пищеварения и всасывания, многоплодная беременность), профилактический прием кальция будет целесообразен.
Рассуждения о том, какой кальций лучше — таблетированный, порошкообразный, в составе комплексных витаминов — также являются предметом дискуссии. Можно опираться на индивидуальные предпочтения, но следует учитывать несколько факторов при принятии решения о том, какой пить кальций при беременности:
- Если препарат имеет порошковую форму, есть риск ошибиться с расчетом его дозировки. Поэтому, если нет возможности каждый раз точно отмерять нужное количество, следует выбирать дозированные производителем формы.
При приеме комплексных препаратов с кальцием содержание этого элемента может быть ниже рекомендованной суточной нормы. Чтобы компенсировать этот недостаток, требуется принимать несколько таблеток, и в этом случае есть вероятность превышения допустимых дозировок других микроэлементов.
Кальцемин — комбинированный препарат, содержащий кальций, витамин D и ряд других элементов (бор, медь, цинк, марганец), необходимых беременной женщине во время вынашивания плода. Он выпускается в таблетках и принимается дважды в день. Кальцемин используется как для профилактики, так и для восполнения имеющегося дефицита кальция.
Он выпускается в таблетках и принимается дважды в день. Кальцемин используется как для профилактики, так и для восполнения имеющегося дефицита кальция.
Как принимать кальций при беременности, зависит от конкретного препарата: некоторые производители рекомендуют разжевывать или проглатывать таблетки целиком, другие выпускают растворимые в воде формы, а порошкообразные смеси часто можно добавлять в готовые блюда или напитки. Перед применением следует ознакомиться с инструкцией к препарату.
Как правило, препараты кальция рекомендуется принимать с пищей, т.к. усиленная продукция желудочного сока благоприятно сказывается на его всасывании. Главное в схеме терапии — регулярность. Чтобы выработать привычку и не пропускать прием, рекомендуется принимать препараты кальция в одно и то же время суток.
L.RU.MKT.CC.03.2020.3102
Лечение кислородом для беременных и готовящихся к беременности пациенток
Лечение кислородом для беременных и готовящихся к беременности пациенток
Рождение полноценного здорового ребенка является основным желанием будущих родителей. Однако в условиях городской жизни возникают различные угрозы для вынашивания здоровой беременности. Плохая экология, чаще всего не совсем здоровое питание, поздний возраст родителей с уже сопутствующими хроническими заболеваниями. В результате у большинства мамочек наблюдается та или иная патология беременности, среди которых: снижение иммунитета матери, гипоксия плода, угроза невынашивания, задержка внутриутробного развития, гестоз, преждевременные роды, малый вес ребенка при родах. Метод ГБО прекрасно подходит в качестве реабилитации после замершей беременности на ранних сроках. Наиболее сложным контингентом пациентов являются беременные с хроническими заболеваниями, не связанными с женским здоровьем, например, с сахарным диабетом.
Однако в условиях городской жизни возникают различные угрозы для вынашивания здоровой беременности. Плохая экология, чаще всего не совсем здоровое питание, поздний возраст родителей с уже сопутствующими хроническими заболеваниями. В результате у большинства мамочек наблюдается та или иная патология беременности, среди которых: снижение иммунитета матери, гипоксия плода, угроза невынашивания, задержка внутриутробного развития, гестоз, преждевременные роды, малый вес ребенка при родах. Метод ГБО прекрасно подходит в качестве реабилитации после замершей беременности на ранних сроках. Наиболее сложным контингентом пациентов являются беременные с хроническими заболеваниями, не связанными с женским здоровьем, например, с сахарным диабетом.
В данных случаях помимо медикаментозного лечения крайне показано лечение кислородом под повышенным давлением в барокамере (метод гипербарической оксигенации). В результате лечения снижается или полностью уходит кислородное голодание всех тканей и органов, происходит их активное заживление и восстановление.
Как проводится процедура и насколько она комфортна? Процесс лечения проходит в комфортной обстановке, совершенно безболезненный и не доставляет никаких неудобств пациенту. Женщину в хлопчатобумажной одежде помещают в камеру, куда подается кислород под определенным давлением. Давление рассчитывается индивидуально, исходя из патологии, возраста и индивидуальных особенностей.
Во время набора давления, а также при его снижении возможна небольшая заложенность в ушах. Длительность процедуры составляет около часа и чаще всего пациенты сладко спят.
Специально проведенные медицинские исследования показали, что лечение методом ГБО способствует улучшению состояния плода при внутриутробной гипоксии и маловесности плода, нормализации маточно-плацентарного кровотока, улучшению состояния плаценты на ранних сроках фетоплацентарной недостаточности, корректируется уровень гормонов, отвечающих за нормальное течение беременности, улучшается состояние беременных женщин с поздними гестозами, анемией, уменьшается количество осложнений во время родов со стороны матери и плода. Кроме того, после курса лечения улучшалось общее состояние: исчезали одышка и отеки, улучшался сон, нормализовались показатели крови. Отмечено увеличение размеров плода в среднем на 2-3 гестационные недели. ГБО снижает число перинатальных осложнений, преждевременных родов и перинатальной заболеваемости. У детей, рожденных от матерей, которые получали лечение ГБО, отмечалось более крепкое здоровье и реже наблюдались «проблемы» с неврологией.
Кроме того, после курса лечения улучшалось общее состояние: исчезали одышка и отеки, улучшался сон, нормализовались показатели крови. Отмечено увеличение размеров плода в среднем на 2-3 гестационные недели. ГБО снижает число перинатальных осложнений, преждевременных родов и перинатальной заболеваемости. У детей, рожденных от матерей, которые получали лечение ГБО, отмечалось более крепкое здоровье и реже наблюдались «проблемы» с неврологией.
Метод ГБО прекрасно стабилизирует состояние беременных с диагнозом сахарный диабет. Известно, что сахарный диабет оказывает крайне неблагоприятное действие на течение беременности, формирующийся плод и новорожденного. Беременность, в свою очередь, отягощает данное заболевание и вызывает его прогрессирование. При диабете довольно часто наступает внутриутробная гибель плода, преждевременное прерывание беременности и тяжелый токсикоз. Исследования показали, что после 5-6 сеансов в барокамере видна положительная динамика, стабилизируется уровень гипергликемии, нормализуются показатели крови, улучшается микроциркуляция.
Помимо помощи беременным женщинам, гипербарическая оксигенация помогает и женщинам с воспалительными заболеваниями яичников и маточных труб, а также хроническим эндометриозом. Применение ГБО в комплексе с терапией снижает риск развития спаечного процесса и трубного фактора бесплодия. Немаловажно и то, что действие ГБО не заканчивается после проведенного курса лечения. В организме образуется депо кислорода и на протяжении 4-6 месяцев ощущается прилив сил и бодрости. Даже здоровым жителям столицы полезно 1-2 раза в год пройти курс профилактического лечения в барокамере из-за высокой загазованности города.
Особенно приятно, что каждый столичный житель может пройти процедуру гипербарической оксигенации в нашей больнице по полису ОМС.
КГБУЗ «Родильный дом №2, г. Барнаул» – КГБУЗ «Родильный дом №2, г. Барнаул»
Старейший в крае КГБУЗ «Родильный дом № 2, г. Барнаул» расположен в самом центре Барнаула. За 77 лет его работы здесь родилось более 200 тысяч жителей города и края. Второй роддом стал «первым домом» для целых поколений многих семей: от дедушек и бабушек до внуков.
Второй роддом стал «первым домом» для целых поколений многих семей: от дедушек и бабушек до внуков.
С 2003 года родильный дом работает по международной программе «Мать и дитя» в системе РОУС (роды ориентированные на участие семьи). Программа «Мать и дитя» показала положительные результаты. В несколько раз сократилась детская заболеваемость. Женщины, находясь с первых минут с малышом, быстрее восстанавливаются после родов, быстрее получают навыки по уходу за новорожденным.
В лечебном учреждении практикуются партнерские роды, 100% совместное пребывание матери и ребенка, успешно работает программа грудного вскармливания. Одной из главных задач, стоящих перед медицинскими работниками родильного дома, является охрана здоровья женщины и ребенка.
В 2010 году два подразделения КГБУЗ «Родильный дом №2, г. Барнаул» вошли в число лучших коллективов города: коллектив отделения новорожденных занесен на Доску Почета «Слава и гордость Барнаула»; коллектив Центра планирования семьи и репродукции занесен на Доску Почета «Клятве Гиппократа верны» комитета по делам здравоохранения.
С 2000 года по настоящее время родильный дом возглавляет Людмила Петровна Ананьина. Под ее руководством коллектив роддома сохранил и приумножил его многолетние традиции. Постоянно совершенствуются формы и методы обследования и лечения, внедряются современные технологии. В декабре 2014 ода удостоена почетного звания «Заслуженный врач РФ», присвоенного ей в соответствии с Указом Президента Российской Федерации за заслуги в развитии здравоохранения, медицинской науки и многолетнюю добросовестную работу.
В 2015 году в роддоме был завершен капитальный ремонт, благодаря чему учреждение обрело качественно новую жизнь.
Фактически здание родильного корпуса было разобрано до основания и собрано заново. По современным стандартам выполнена приточно-вытяжная вентиляция и система кондиционирования, что для родильных домов является главной составляющей в плане профилактики различных инфекционных заболеваний у новорожденных. Капитальный ремонт корпуса сопровождался его техническим переоснащением: родовые залы, операционные, отделения реанимации укомплектованы современным медицинским оборудованием последнего поколения.
В палатах, которые рассчитаны на пребывание двух, максимум четырех мам с младенцами, установлена новая мебель, пеленальные столы с оборудованием для обогрева ребеночка, индивидуальные весы.
«У нашего роддома богатая история, за которую накоплен колоссальный опыт в области родовспоможения. Шутка ли, в наших стенах появилось на свет более 200 тысяч ребятишек. Это третья часть населения Барнаула! Здесь всегда работало много именитых, высокопрофессиональных врачей, каждый из которых внес свой вклад в воспитание молодых специалистов. Лично я многому научилась у Фриды Моисеевны Гарт, которая более двадцати лет отработала в должности главного врача. Это был человек, не боявшийся внедрять новые, передовые технологии. Ее традиции продолжила Ольга Евгеньевна Строгонова. И сегодня среди наших врачей много высококлассных специалистов, которые, несмотря на многолетний стаж работы, постоянно повышают уровень своей квалификации и охотно передают опыт и знания молодым врачам. Это Рада Александровна Маркина, Галина Александровна Стефановская, Иван Арсентьевич Аришин и многие другие. От всей души благодарю своих коллег за высокий профессионализм и верность делу!»
Это Рада Александровна Маркина, Галина Александровна Стефановская, Иван Арсентьевич Аришин и многие другие. От всей души благодарю своих коллег за высокий профессионализм и верность делу!»
Гестоз при беременности: симптомы. терапия, последствия
Гестоз при беременности – явление, проявляющееся у многих женщин. Для него характерны нарушения деятельности внутренних органов и систем организма из-за процессов, связанных с развитием плода внутри матери. Данная патология возникает вследствие того, что женский организм не может адаптироваться к происходящим переменам, и происходит только в период вынашивания ребенка. После родов или прерывания беременности подобные патологии проходят, однако иногда их последствия – это появление различных заболеваний, оставшихся на всю жизнь.
Что это такое?
Беременность – это физиологический процесс в организме женщины, при котором в норме не должно быть ни тошноты, ни рвоты, ни каких-либо других дискомфортных проявлений. Однако гестоз при беременности – частое патологическое явление, появляющееся у 25% будущих мамочек. Это угрожающее состояние для здоровья женщины часто становится опасным для жизни. Данная патология провоцирует нарушение жизнедеятельности органов и систем, но больше всего от его проявлений страдает сердечно-сосудистая система и почки.
Однако гестоз при беременности – частое патологическое явление, появляющееся у 25% будущих мамочек. Это угрожающее состояние для здоровья женщины часто становится опасным для жизни. Данная патология провоцирует нарушение жизнедеятельности органов и систем, но больше всего от его проявлений страдает сердечно-сосудистая система и почки.
Если гестоз во время беременности проявляется у здоровой женщины, в анамнезе которой нет каких-либо проявлений дисфункций внутренних органов (болезней почек, печени, нарушений метаболических процессов, работы эндокринной системы, гипертонии, кардиопатологий и т.д.), его называют чистым гестозом. Он может развиться как в начале беременности, так и во второй половине срока.
Подобные патологии, возникающие на фоне хронических заболеваний у беременной женщины, носят название «сочетанный гестоз». Такое заболевание может возникнуть в любой момент беременности, однако чаще всего оно начинает проявляться с 28-й недели.
Из-за чего гестоз появляется
Точные причины гестоза при беременности до конца не выяснены. На сегодняшний день существует около тридцати различных теорий относительно причин и механизма его возникновения. Считается, что к появлению гестоза предрасположены женщины, например, с такими патологиями, как:
На сегодняшний день существует около тридцати различных теорий относительно причин и механизма его возникновения. Считается, что к появлению гестоза предрасположены женщины, например, с такими патологиями, как:
- неполноценная эндокринная регуляция;
- кардиопатологии;
- нарушение эндокринного фона;
- патологические процессы в почках, печени и желчевыводящих путях;
- иммунологические заболевания;
- ожирение.
В группу риска возникновения раннего или позднего гестоза при беременности попадают женщины, регулярно испытывающие стрессы и переутомления, а также беременные возрастом младше 18 и старше 35 лет. Условием для появления нежелательной симптоматики могут стать плохое или несбалансированное питание и вредные привычки. Гестоз часто передается по наследству: если у матери имелась подобная патология, то, скорее всего, заболевание проявится и у беременной дочери.
Признаки гестоза при беременности
Основные симптомы гестоза на начальных сроках — это головокружения, тошнота, рвота, психоэмоциональная неуравновешенность, изменение вкусовых ощущений и восприятия запаха. Гестоз очень часто называют «поздний токсикоз». Самые характерные признаки этой патологии – повышение давления и появление белка в моче. Беременная женщина может вполне нормально переносить изменения артериального давления, ничуть не замечая происходящих перемен. Но в большинстве случаев гестоз сопровождается головной болью, тошнотой и рвотой. Иногда беременная начинает хуже видеть. Присутствующий в моче белок свидетельствует о сбоях в работе почек, поэтому у женщины могут сильно отекать лицо и конечности.
Гестоз очень часто называют «поздний токсикоз». Самые характерные признаки этой патологии – повышение давления и появление белка в моче. Беременная женщина может вполне нормально переносить изменения артериального давления, ничуть не замечая происходящих перемен. Но в большинстве случаев гестоз сопровождается головной болью, тошнотой и рвотой. Иногда беременная начинает хуже видеть. Присутствующий в моче белок свидетельствует о сбоях в работе почек, поэтому у женщины могут сильно отекать лицо и конечности.
Многие женщины, страдающие различными заболеваниями, на себе ощутили все симптомы гестоза при беременности. Что это такое, знают все мамочки, беременные во второй или последующий раз. Дело в том, что если подобное явление однажды случалось, то при следующих беременностях его симптомы зачастую усиливаются. Однако нередки ситуации, когда при второй беременности гестоз протекает в более легкой форме или не развивается вообще.
Врачи различают 3 степени течения данной патологии:
- Гестоз I степени (водянка беременных) – отечность конечностей.
 Женщина может ощущать легкое онемение пальцев.
Женщина может ощущать легкое онемение пальцев. - Гестоз II степени (нефропатия) – отечность конечностей, сопровождающаяся повышением артериального давления. Развивается на фоне повышенной отечности.
- Гестоз III степени (преэклампсия) – отечность конечностей, живота, лица и шеи. Состояние отягощает повешение артериального давления и белок в моче.
При тяжелом течении гестоза (эклампсии) возможны судорожные припадки, угроза выкидыша или гибели плода. В большинстве случаев патология проявляется при первой беременности, после 32-34-й недели. Если гестоз проявляется раньше (после 20-й недели), то это свидетельствует о его тяжелой форме. Вообще чем раньше проявляется подобное заболевание, тем агрессивнее его течение.
Данная патология нарушает беременность, поэтому ее необходимо контролировать и лечить. При сложном течении гестоза врачи обычно прибегают к стимуляции преждевременных родов или кесареву сечению.
Первый признак гестоза: протеинурия
Основной показатель, свидетельствующий о возникновении гестоза при беременности на поздних сроках или в первой половине беременности, – появление белка в моче. Данная патология никогда не возникает без протеинурии, хотя выявление только лишь повышенного содержания белка не говорит о появлении гестоза.
Данная патология никогда не возникает без протеинурии, хотя выявление только лишь повышенного содержания белка не говорит о появлении гестоза.
В норме белка в моче быть не должно. Даже незначительное повышение его количества в пределах от 0,03 до 0,7 г/л в сочетании с повышением лейкоцитов, говорит о воспалении в почках. Чем выше его содержание, тем сильнее воспалительный процесс. Повышение показателя белка до 0,8 г/л и выше может свидетельствовать о появлении гестоза.
Второй признак гестоза: повышение артериального давления
Признаком гестоза при беременности на поздних сроках считается сочетание протеинурии с повышением артериального давления до 140/90 и выше. В редких случаях этот симптом остается незамеченным. Однако обычно женщина чувствует головную боль, головокружение, тошноту, мелькание мушек перед глазами.
Появление тандема повышенного артериального давления и белка в моче называется преэклампсией. Это явление свидетельствует о начале гестоза и требует внимания со стороны врачей.
Бесконтрольное течение подобного явления может привести к серьезным последствиям со стороны нервной системы и способно спровоцировать потерю сознания, судорожные припадки (эклампсия) и кровоизлияние в мозг (инсульт). Такая опасность возникает при показателях давления 160/110 мм рт. ст.
Третий признак: отеки
Сами по себе отеки не считаются показателем развивающейся патологии. Однако в сочетании с предыдущими показателями являются явным симптомом.
Наличие отечности легко определить самостоятельно, если надавить пальцем на внутреннюю часть голени и подержать несколько секунд. Если после нажатия осталась даже небольшая ямка, значит, отек присутствует. Появление отечности можно определить, если вдруг стала давить привычная обувь или кольца плохо снимаются с пальцев.
Зачастую в организме будущей мамы протекают скрытые отеки, обнаружить которые можно лишь с помощью контроля веса и благодаря специальным медицинским тестам. При появлении отеков нельзя принимать мочегонные средства и заниматься самолечением. Любую терапию следует доверить врачу.
Любую терапию следует доверить врачу.
Отечность – единственный видимый признак нежелательной патологии. Появление белка и повышение кровного давления в большинстве случаев обнаруживается только в больнице. Поэтому каждой беременной женщине очень важно как можно раньше встать на учет в женской консультации и своевременно проходить все назначенные обследования.
Опасность
Последствия гестоза при беременности могут негативно отразиться на здоровье и матери, и ребенка. Это заболевание зачастую становится виновником многих серьезных патологий. В результате гестоза происходят нарушения в работе почек, легких и сердца, страдает нервная система и зрение.
Дисфункции микроциркуляции крови, спазмы в сосудах, возникновение микротромбов способны спровоцировать отек и кровоизлияние в мозг, сердечную, почечную, печеночную или легочную недостаточность. Постоянные приступы рвоты приводят к обезвоживанию организма.
Данное заболевание вызывает преждевременную отслойку плаценты, а при проявлениях позднего гестоза при беременности провоцирует преждевременные роды. Приводит к асфиксии у новорожденного и зачастую влечет его гибель. При вялотекущем течении вызывает гипоксию плода и способствует задержке внутриутробного развития плода.
Приводит к асфиксии у новорожденного и зачастую влечет его гибель. При вялотекущем течении вызывает гипоксию плода и способствует задержке внутриутробного развития плода.
Самая тяжелая форма этой патологии – эклампсия. В этом случае речь идет уже не о спасении ребенка, а о сохранении жизни матери. Единственным способом лечения здесь является экстренное родоразрешение или прерывание беременности.
Обследование
При подозрении на появление гестоза при беременности врач назначает соответствующее обследование. В первую очередь назначаются:
- Анализ мочи. Необходим для определения количественных показателей белка, кетоновых телец, лейкоцитов, бактерий и других элементов. Позволяет определить присутствие воспалительного процесса в почках.
- Анализ крови. Позволяет определить общее состояние организма и уровень гемоглобина, тромбоцитов, печеночных ферментов, степень сгущения крови.
- Ультразвуковое исследование матки и плода допплерометрией. Дает возможность произвести оценку состояния и развития малыша, определить показатели кровотока в матке и развивающемся организме.

- КТГ плода. Проводится на сроках более 28 недель, поскольку более раннее обследование не всегда дает полноценный результат. С помощью этого обследования можно определить подвижность плода, показатели сердцебиения, появление или отсутствие гипоксии.
Лечение гестоза при беременности
Приступы тошноты и редкие рвотные позывы, основные проявления токсикоза (раннего гестоза) можно просто перетерпеть. Многие беременные справляются с этими симптомами, выпив с утра на голодный желудок воду с несколькими каплями сока лимона.
Кому-то избавиться от тошноты помогают напитки с добавлением мяты или мелиссы, кислые морсы и соки. Очень часто врачи в этих случаях рекомендуют употребление кисломолочных продуктов и сыра. Многие женщины спасаются от дискомфортного ощущения полосканием рта отваром ромашки или шалфея.
При тяжелых состояниях беременной (развитии почечной недостаточности или острой дистрофии печени) в отсутствие результатов терапии рекомендуется прерывание беременности.
При проявлениях гестоза второй половины беременности, сопровождающихся постоянной рвотой, консультация специалиста необходима. В этом случае нельзя забывать о питьевом режиме. Медикаментозное лечение, в том числе гомеопатические средства, должно назначаться только врачом, и прием препаратов должен осуществляться только под его контролем.
Лечение гестоза I степени происходит амбулаторно. Все остальные случаи лечения гестозов в третьем триместре беременности проводятся в стационаре. Исходя из степени тяжести заболевания, пациентке может быть назначен постельный или полупостельный режим. Беременной показан полный психоэмоциональный покой. При необходимости врач может назначить успокаивающие средства.
Несмотря на выраженную отечность, нельзя ограничивать прием жидкости, как и нежелателен прием мочегонных препаратов. Медикаментозное лечение происходит по симптоматике с целью нормализации функционирования органов и систем матери, а также для исключения гипоксии развивающегося плода. Прописываются:
Прописываются:
- витамины группы В, С, Е;
- средства, стимулирующие маточно-плацентарный кровоток;
- препараты, снижающие проницаемость стенок сосудов;
- средства, способствующие снижению артериального давления, и другие препараты.
Продолжительность лечения определяется индивидуально и зависит от течения патологического процесса, физического состояния будущей мамы и плода. Главным условием в эффективном оздоровлении является своевременность и профессионализм.
Профилактика
О предотвращении возникновения проявлений гестозов необходимо позаботиться еще на этапе планирования беременности. Для этого следует нужно пройти обследование и получить соответствующие консультации специалистов. При необходимости – пройти соответствующее лечение.
Основной профилактикой гестозов при беременности является:
- продолжительный сон и полноценный отдых;
- исключение чрезмерных физических нагрузок;
- положительный психоэмоциональный настрой.

Хорошее воздействие на организм беременных женщин с точки зрения профилактики гестозов оказывают специальные упражнения ЛФК, массаж, занятия в бассейне, йога и длительные пешие прогулки на свежем воздухе. В этот период нельзя делать резких движений.
Необходимо организовать полноценное и сбалансированное повседневное меню. Пищу необходимо употреблять часто, но небольшими порциями. Очень важно выдерживать температурный баланс: еда не должна быть слишком горячей или холодной. Следует придерживаться правильного питания и исключить жирные, острые и жареные блюда, кондитерские изделия, шоколад, какао и кофе.
Желательно ежедневное употребление каш из злаков, содержащих клетчатку (гречка, овсянка). Нельзя забывать и о том, то много клетчатки содержится в свекле, моркови, морской капусте и свежей зелени.
Растущему организму необходимо большое количество белков и витаминов, поэтому следует регулярно употреблять блюда из нежирного мяса, рыбы, творога, яиц. Свежие фрукты, соки и овощи должны обязательно присутствовать в ежедневном рационе. Витаминные настои из шиповника, отвары из сухофруктов и морсы из ягод обеспечат организм необходимыми витаминами и минералами.
Витаминные настои из шиповника, отвары из сухофруктов и морсы из ягод обеспечат организм необходимыми витаминами и минералами.
При возникновении гестоза надо увеличить потребление жидкостей и белковой пищи, поскольку вода способствует нормализации кровотока, а белки выводятся с мочой. В день нужно употреблять не менее 2-2,5 литра жидкости (сюда входят напитки, супы, бульоны, сочные плоды).
Следует следить за своим весом. После 28-й недели прибавка в весе не должна быть более 500 граммов. В норме за всю беременность женщина не должна прибавить более 12 кг.
Преэклампсия — Симптомы и причины
Обзор
Преэклампсия — осложнение беременности, характеризующееся повышением артериального давления и признаками поражения другой системы органов, чаще всего печени и почек. Преэклампсия обычно начинается после 20 недель беременности у женщин с нормальным кровяным давлением.
При отсутствии лечения преэклампсия может привести к серьезным — даже смертельным — осложнениям как для вас, так и для вашего ребенка. Если у вас преэклампсия, наиболее эффективным методом лечения является родоразрешение.Даже после рождения ребенка может пройти некоторое время, прежде чем вам станет лучше.
Если у вас преэклампсия, наиболее эффективным методом лечения является родоразрешение.Даже после рождения ребенка может пройти некоторое время, прежде чем вам станет лучше.
Если у вас диагностировали преэклампсию слишком рано во время беременности, чтобы родить ребенка, перед вами и вашим врачом стоит непростая задача. Вашему ребенку нужно больше времени, чтобы созреть, но вам нужно избегать риска серьезных осложнений для себя или своего ребенка.
В редких случаях после родов развивается преэклампсия, состояние, известное как послеродовая преэклампсия.
Симптомы
Преэклампсия иногда развивается бессимптомно.Высокое кровяное давление может развиваться медленно или может иметь внезапное начало. Мониторинг артериального давления является важной частью дородовой помощи, поскольку первым признаком преэклампсии обычно является повышение артериального давления. Артериальное давление, превышающее 140/90 миллиметров ртутного столба (мм рт. ст.) или выше, зафиксированное дважды с интервалом не менее четырех часов, является ненормальным.
ст.) или выше, зафиксированное дважды с интервалом не менее четырех часов, является ненормальным.
Другие признаки и симптомы преэклампсии могут включать:
- Избыток белка в моче (протеинурия) или дополнительные признаки проблем с почками
- Сильные головные боли
- Изменения зрения, включая временную потерю зрения, нечеткость зрения или светочувствительность
- Боль в верхней части живота, обычно под ребрами справа
- Тошнота или рвота
- Снижение диуреза
- Снижение уровня тромбоцитов в крови (тромбоцитопения)
- Нарушение функции печени
- Одышка, вызванная жидкостью в легких
Внезапное увеличение веса и отек (отек) — особенно на лице и руках — могут возникать при преэклампсии.Но это также происходит при многих нормальных беременностях, поэтому они не считаются надежными признаками преэклампсии.
Когда обращаться к врачу
Обязательно посещайте предродовые визиты, чтобы ваш врач мог контролировать ваше артериальное давление. Немедленно обратитесь к врачу или обратитесь в отделение неотложной помощи, если у вас сильные головные боли, помутнение зрения или другие нарушения зрения, сильная боль в животе или сильная одышка.
Немедленно обратитесь к врачу или обратитесь в отделение неотложной помощи, если у вас сильные головные боли, помутнение зрения или другие нарушения зрения, сильная боль в животе или сильная одышка.
Поскольку головные боли, тошнота и боли являются распространенными жалобами при беременности, трудно понять, когда новые симптомы являются просто частью беременности, а когда они могут указывать на серьезную проблему, особенно если это первая беременность.Если вас беспокоят ваши симптомы, обратитесь к врачу.
Причины
Точная причина преэклампсии включает несколько факторов. Эксперты считают, что она начинается в плаценте — органе, который питает плод на протяжении всей беременности. В начале беременности новые кровеносные сосуды развиваются и эволюционируют, чтобы эффективно доставлять кровь к плаценте.
У женщин с преэклампсией эти кровеносные сосуды не развиваются и не функционируют должным образом. Они уже, чем нормальные кровеносные сосуды, и по-разному реагируют на гормональные сигналы, что ограничивает количество крови, которая может проходить через них.
Они уже, чем нормальные кровеносные сосуды, и по-разному реагируют на гормональные сигналы, что ограничивает количество крови, которая может проходить через них.
Причины этого аномального развития могут включать:
- Недостаточный приток крови к матке
- Повреждение кровеносных сосудов
- Проблема с иммунной системой
- Определенные гены
Другие нарушения артериального давления во время беременности
Преэклампсия классифицируется как одно из четырех нарушений артериального давления, которые могут возникать во время беременности.Остальные три:
- Гестационная гипертензия. У женщин с гестационной гипертензией высокое кровяное давление, но нет избытка белка в моче или других признаков повреждения органов. У некоторых женщин с гестационной гипертензией в конечном итоге развивается преэклампсия.
- Хроническая гипертензия. Хроническая гипертензия — это высокое кровяное давление, которое имело место до беременности или возникло до 20 недель беременности.
 Но поскольку высокое кровяное давление обычно не имеет симптомов, может быть трудно определить, когда оно началось.
Но поскольку высокое кровяное давление обычно не имеет симптомов, может быть трудно определить, когда оно началось. - Хроническая артериальная гипертензия с преэклампсией. Это состояние возникает у женщин, у которых до беременности было диагностировано хроническое высокое кровяное давление, но затем во время беременности у них развивается ухудшение высокого кровяного давления и появление белка в моче или другие осложнения со здоровьем.
Факторы риска
Преэклампсия развивается только как осложнение беременности. Факторы риска включают:
- Преэклампсия в анамнезе. Личный или семейный анамнез преэклампсии значительно повышает риск преэклампсии.
- Хроническая гипертензия. Если у вас уже есть хроническая гипертензия, у вас более высокий риск развития преэклампсии.
- Первая беременность. Риск развития преэклампсии наиболее высок во время первой беременности.

- Новое отцовство. Каждая беременность с новым партнером увеличивает риск преэклампсии больше, чем вторая или третья беременность с тем же партнером.
- Возраст. Риск преэклампсии выше у очень молодых беременных женщин, а также беременных женщин старше 35 лет.
- Гонка. Чернокожие женщины имеют более высокий риск развития преэклампсии, чем женщины других рас.
- Ожирение. Риск преэклампсии выше, если вы страдаете ожирением.
- Многоплодная беременность. Преэклампсия чаще встречается у женщин, вынашивающих двойню, тройню или другую близнецов.
- Интервал между беременностями. Рождение детей с разницей менее двух лет или более 10 лет приводит к более высокому риску преэклампсии.
- История некоторых условий. Наличие определенных состояний до беременности, таких как хроническое высокое кровяное давление, мигрень, диабет 1 или 2 типа, заболевание почек, склонность к образованию тромбов или волчанка, увеличивает риск преэклампсии.

- Экстракорпоральное оплодотворение. Ваш риск преэклампсии увеличивается, если ваш ребенок был зачат с помощью экстракорпорального оплодотворения.
Осложнения
Чем тяжелее преэклампсия и чем раньше она возникает во время беременности, тем выше риск для вас и вашего ребенка.Преэклампсия может потребовать индуцированных родов и родоразрешения.
Роды путем кесарева сечения (кесарева сечения) могут быть необходимы, если есть клинические или акушерские состояния, требующие быстрых родов. В противном случае ваш врач может порекомендовать плановые вагинальные роды. Ваш акушер обсудит с вами, какой тип родов подходит для вашего состояния.
Осложнения преэклампсии могут включать:
- Ограничение роста плода. Преэклампсия поражает артерии, несущие кровь к плаценте.Если плацента не получает достаточно крови, ваш ребенок может получить недостаточно крови и кислорода и меньше питательных веществ.
 Это может привести к замедлению роста, известному как задержка роста плода, низкий вес при рождении или преждевременные роды.
Это может привести к замедлению роста, известному как задержка роста плода, низкий вес при рождении или преждевременные роды. - Преждевременные роды. Если у вас преэклампсия с тяжелыми проявлениями, вам может потребоваться досрочное родоразрешение, чтобы спасти жизнь вам и вашему ребенку. Недоношенность может привести к проблемам с дыханием и другим проблемам у вашего ребенка. Ваш поставщик медицинских услуг поможет вам понять, когда наступает идеальное время для ваших родов.
- Отслойка плаценты. Преэклампсия увеличивает риск отслойки плаценты, состояния, при котором плацента отделяется от внутренней стенки матки перед родами. Сильная отслойка может вызвать сильное кровотечение, которое может быть опасным для жизни как для вас, так и для вашего ребенка.
HELLP-синдром. HELLP — что означает гемолиз (разрушение эритроцитов), повышенный уровень ферментов печени и низкое количество тромбоцитов — синдром представляет собой более тяжелую форму преэклампсии и может быстро стать опасным для жизни как для вас, так и для вашего ребенка.

Симптомы синдрома HELLP включают тошноту и рвоту, головную боль и боль в правом верхнем углу живота. Синдром HELLP особенно опасен, поскольку он представляет собой поражение нескольких систем органов. В некоторых случаях он может развиться внезапно, даже до того, как будет обнаружено высокое кровяное давление, или может развиться вообще без каких-либо симптомов.
Эклампсия. Если преэклампсия не контролируется, может развиться эклампсия, которая по существу представляет собой преэклампсию плюс судороги.Очень трудно предсказать, у каких пациентов будет преэклампсия, достаточно тяжелая, чтобы привести к эклампсии.
Часто симптомы или настораживающие признаки, позволяющие предсказать эклампсию, отсутствуют. Поскольку эклампсия может иметь серьезные последствия как для матери, так и для ребенка, необходимо родоразрешение, независимо от того, на каком сроке беременности.

- Другие повреждения органов. Преэклампсия может привести к повреждению почек, печени, легких, сердца или глаз, а также к инсульту или другому повреждению головного мозга.Степень поражения других органов зависит от тяжести преэклампсии.
- Сердечно-сосудистые заболевания. Наличие преэклампсии может увеличить риск будущих заболеваний сердца и кровеносных сосудов (сердечно-сосудистых). Риск еще выше, если у вас была преэклампсия более одного раза или у вас были преждевременные роды. Чтобы свести к минимуму этот риск, после родов старайтесь поддерживать свой идеальный вес, ешьте разнообразные фрукты и овощи, регулярно занимайтесь спортом и не курите.
Профилактика
Исследователи продолжают изучать способы предотвращения преэклампсии, но до сих пор не появилось четких стратегий.Употребление меньшего количества соли, изменение образа жизни, ограничение калорий или употребление чеснока или рыбьего жира не снижают риск. Не было доказано, что увеличение потребления витаминов С и Е приносит пользу.
Не было доказано, что увеличение потребления витаминов С и Е приносит пользу.
В некоторых исследованиях сообщалось о связи между дефицитом витамина D и повышенным риском преэклампсии. Но в то время как некоторые исследования показали связь между приемом добавок витамина D и более низким риском преэклампсии, другие не смогли установить связь.
Однако в некоторых случаях вы можете снизить риск преэклампсии с помощью:
- Низкие дозы аспирина. Если вы соответствуете определенным факторам риска, в том числе преэклампсии в анамнезе, многоплодной беременности, хроническому высокому кровяному давлению, заболеванию почек, диабету или аутоиммунному заболеванию, ваш врач может порекомендовать ежедневный прием аспирина в низких дозах (81 миллиграмм), начиная с 12 недель беременности. беременность.
- Добавки кальция. В некоторых группах населения женщины, у которых до беременности наблюдался дефицит кальция и которые не получают достаточного количества кальция во время беременности из-за своего рациона, могут получить пользу от добавок кальция для предотвращения преэклампсии.
 Однако маловероятно, что женщины из Соединенных Штатов или других развитых стран будут страдать от дефицита кальция в той степени, в которой добавки с кальцием принесут им пользу.
Однако маловероятно, что женщины из Соединенных Штатов или других развитых стран будут страдать от дефицита кальция в той степени, в которой добавки с кальцием принесут им пользу.
Важно, чтобы вы не принимали какие-либо лекарства, витамины или добавки, не посоветовавшись предварительно со своим врачом.
Перед тем, как забеременеть, особенно если у вас ранее была преэклампсия, рекомендуется быть максимально здоровым. Сбросьте вес, если вам нужно, и убедитесь, что другие состояния, такие как диабет, хорошо контролируются.
Когда вы забеременеете, позаботьтесь о себе — и своем ребенке — посредством раннего и регулярного дородового ухода. Если преэклампсия обнаружена на ранней стадии, вы и ваш врач можете работать вместе, чтобы предотвратить осложнения и сделать лучший выбор для вас и вашего ребенка.
Признаки, причины, факторы риска, осложнения, диагностика и лечение
Что такое преэклампсия?
Преэклампсия, ранее называвшаяся токсемией, – это состояние, когда у беременных женщин высокое кровяное давление, белок в моче и отеки на ногах, ступнях и руках. Она может варьироваться от легкой до тяжелой. Обычно это происходит на поздних сроках беременности, хотя может наступить раньше или сразу после родов.
Она может варьироваться от легкой до тяжелой. Обычно это происходит на поздних сроках беременности, хотя может наступить раньше или сразу после родов.
Преэклампсия может привести к эклампсии, серьезному состоянию, которое может представлять опасность для здоровья мамы и ребенка и в редких случаях привести к смерти. Если ваша преэклампсия приводит к приступам , у вас эклампсия.
Единственное лекарство от преэклампсии — родить. Даже после родов симптомы преэклампсии могут длиться 6 недель и более.
Вы можете защитить себя, изучив симптомы преэклампсии и регулярно посещая своего врача для дородового наблюдения.Раннее обнаружение преэклампсии может снизить вероятность долгосрочных проблем как для мамы, так и для ребенка.
Симптомы преэклампсии
Помимо отека (также называемого отеком), белка в моче и артериального давления выше 130/80, симптомы преэклампсии включают:
У некоторых женщин с преэклампсией нет никаких симптомов, поэтому важно регулярно посещайте врача для проверки кровяного давления и анализа мочи.
Когда появляются симптомы?
Преэклампсия может возникнуть уже на 20-й неделе беременности, но это бывает редко.Симптомы часто начинаются после 34 недель. В некоторых случаях симптомы развиваются после рождения, обычно в течение 48 часов после родов. Они склонны уходить сами по себе.
Причины преэклампсии
Многие эксперты считают, что преэклампсия и эклампсия возникают, когда плацента женщины не работает должным образом, но они не знают точно, почему. Некоторые считают, что этому может способствовать плохое питание или высокое содержание жира в организме. Свою роль может сыграть отсутствие притока крови к матке. Гены также являются фактором.
Другие нарушения артериального давления у беременных
Преэклампсия — одно из четырех нарушений артериального давления у беременных.Остальные три:
- Гестационная гипертензия. Это высокое кровяное давление, которое начинается после 20-й недели беременности, но не вызывает высокого количества белка в моче женщины.
 Обычно это проходит после родов.
Обычно это проходит после родов. - Хроническая гипертензия. Это высокое кровяное давление, которое начинается до того, как женщина забеременеет или до 20 недели беременности.
- Хроническая артериальная гипертензия с преэклампсией. Это хроническое высокое кровяное давление, которое ухудшается по мере продолжения беременности, вызывая увеличение содержания белка в моче и другие осложнения.Факторы риска развития преэклампсии с интервалом более 10 лет
- Беременность от нового партнера вместо отца ваших предыдущих детей
- Высокое кровяное давление до беременности
- Преэклампсия в анамнезе
- Мать или сестра, перенесшая преэклампсию
- ожирение
- Вынашивание более одного ребенка
- Экстракорпоральное оплодотворение
- Диабет, заболевания почек, волчанка или ревматоидный артрит в анамнезе
Осложнения преэклампсии
ребенок родится очень маленьким. Это называется задержкой роста плода.
Это называется задержкой роста плода.
Это также одна из наиболее распространенных причин преждевременных родов и осложнений, которые могут последовать, включая неспособность к обучению, эпилепсию, церебральный паралич, а также проблемы со слухом и зрением.
преэклампсия может вызвать редкие, но серьезные осложнения, которые включают:
- ход
- Seizure
- наращивание жидкости в вашу грудь
- сердечная недостаточность
- обратимая слепота
- кровотечение от вашей печени
- кровотечение после родов
Когда преэклампсия или эклампсия повреждают вашу печень и клетки крови, вы можете получить осложнение, называемое HELLP-синдромом.Это означает:
- Гемолиз. Это когда эритроциты, которые переносят кислород через ваше тело, разрушаются.
- Повышенные ферменты печени. Высокий уровень этих химических веществ в крови означает проблемы с печенью.

- Низкое количество тромбоцитов. Это когда у вас недостаточно тромбоцитов, поэтому ваша кровь не сворачивается должным образом.
Синдром HELLP требует неотложной медицинской помощи. Позвоните по номеру 911 или обратитесь в отделение неотложной помощи, если у вас есть следующие симптомы:
- Затуманенное зрение
- Боль в груди или животе
- Головная боль
- Усталость
- Расстройство желудка или рвота
- Отек лица или рук
- десны или нос
Преэклампсия также может привести к внезапному отделению плаценты от матки, что называется отслойкой плаценты.Это может привести к мертворождению.
Диагноз преэклампсии
У вас преэклампсия, если у вас высокое кровяное давление и хотя бы один из следующих признаков:
- Слишком много белка в моче
- Недостаточное количество тромбоцитов в крови
- Высокий уровень химических веществ, связанных с почками в крови
- Высокий уровень химических веществ, связанных с печенью, в крови
- Жидкость в легких
- Новая головная боль, которая не проходит после приема лекарств
Для подтверждения диагноза врач может назначить вам анализы в том числе:
- Анализы крови для проверки тромбоцитов и поиска химических веществ в почках или печени
- Анализы мочи для определения белков
- Ультразвуковые исследования, нестрессовые тесты или биофизические профили, чтобы увидеть, как растет ваш ребенок
Лечение преэклампсии
Единственное лекарство от преэклампсии и эклампсии — родить. Ваш врач обсудит с вами, когда рожать, в зависимости от того, насколько далеко продвинулся ваш ребенок, насколько хорошо он себя чувствует в утробе матери и тяжести вашей преэклампсии.
Ваш врач обсудит с вами, когда рожать, в зависимости от того, насколько далеко продвинулся ваш ребенок, насколько хорошо он себя чувствует в утробе матери и тяжести вашей преэклампсии.
Если ваш ребенок хорошо развивается, обычно к 37 неделе или позже, ваш врач может назначить стимуляцию родов или сделать кесарево сечение. Это предотвратит ухудшение преэклампсии.
Если ваш ребенок еще не доношен, вы и ваш врач сможете лечить легкую преэклампсию до тех пор, пока ваш ребенок не разовьется достаточно, чтобы его можно было безопасно родить.Чем ближе роды к вашей положенной дате, тем лучше для вашего ребенка.
Если у вас легкая преэклампсия, также известная как преэклампсия без тяжелых признаков, ваш врач может назначить:
- Постельный режим, дома или в больнице; лежа в основном на левом боку
- Тщательный мониторинг с помощью монитора сердечного ритма плода и частых ультразвуковых исследований
- Лекарства для снижения артериального давления
- Анализы крови и мочи
Ваш врач также может порекомендовать вам оставаться в больнице, чтобы они могли внимательно следить за вами. В больнице вы можете получить:
В больнице вы можете получить:
- Лекарства для предотвращения судорог, снижения артериального давления и предотвращения других проблем
- Инъекции стероидов для ускорения развития легких вашего ребенка
Другие виды лечения включают:
- Инъекции магния для предотвращения судорог, связанных с эклампсией
- Гидралазин или другое лекарство от артериального давления
В случае тяжелой преэклампсии вашему врачу может потребоваться немедленно принять роды, даже если вы не близки к сроку.После этого симптомы преэклампсии должны исчезнуть в течение 1–6 недель, но могут сохраняться и дольше.
Профилактика преэклампсии
Если у вас больше шансов заболеть преэклампсией, поговорите со своим врачом об изменениях образа жизни, которые помогут сохранить ваше здоровье. Вам может потребоваться:
- Похудеть, если у вас избыточный вес
- Бросить курить
- Регулярно заниматься физическими упражнениями
- Контролировать артериальное давление или уровень сахара в крови
Ваш врач также может порекомендовать вам принимать низкие дозы (81 миллиграмм) аспирина каждый день. Но не принимайте никаких лекарств, витаминов или пищевых добавок, не посоветовавшись с ними заранее.
Но не принимайте никаких лекарств, витаминов или пищевых добавок, не посоветовавшись с ними заранее.
Признаки, причины, факторы риска, осложнения, диагностика и лечение
Что такое преэклампсия?
Преэклампсия, ранее называвшаяся токсемией, – это состояние, когда у беременных женщин высокое кровяное давление, белок в моче и отеки на ногах, ступнях и руках. Она может варьироваться от легкой до тяжелой. Обычно это происходит на поздних сроках беременности, хотя может наступить раньше или сразу после родов.
Преэклампсия может привести к эклампсии, серьезному состоянию, которое может представлять опасность для здоровья мамы и ребенка и в редких случаях привести к смерти.Если ваша преэклампсия приводит к приступам , у вас эклампсия.
Единственное лекарство от преэклампсии — родить. Даже после родов симптомы преэклампсии могут длиться 6 недель и более.
Вы можете защитить себя, изучив симптомы преэклампсии и регулярно посещая своего врача для дородового наблюдения. Раннее обнаружение преэклампсии может снизить вероятность долгосрочных проблем как для мамы, так и для ребенка.
Раннее обнаружение преэклампсии может снизить вероятность долгосрочных проблем как для мамы, так и для ребенка.
Симптомы преэклампсии
Помимо отека (также называемого отеком), белка в моче и артериального давления выше 130/80, симптомы преэклампсии включают:
У некоторых женщин с преэклампсией нет никаких симптомов, поэтому важно регулярно посещайте врача для проверки кровяного давления и анализа мочи.
Когда появляются симптомы?
Преэклампсия может возникнуть уже на 20-й неделе беременности, но это бывает редко. Симптомы часто начинаются после 34 недель. В некоторых случаях симптомы развиваются после рождения, обычно в течение 48 часов после родов. Они склонны уходить сами по себе.
Причины преэклампсии
Многие эксперты считают, что преэклампсия и эклампсия возникают, когда плацента женщины не работает должным образом, но они не знают точно, почему. Некоторые считают, что этому может способствовать плохое питание или высокое содержание жира в организме. Свою роль может сыграть отсутствие притока крови к матке. Гены также являются фактором.
Свою роль может сыграть отсутствие притока крови к матке. Гены также являются фактором.
Другие нарушения артериального давления у беременных
Преэклампсия — одно из четырех нарушений артериального давления у беременных. Остальные три:
- Гестационная гипертензия. Это высокое кровяное давление, которое начинается после 20-й недели беременности, но не вызывает высокого количества белка в моче женщины. Обычно это проходит после родов.
- Хроническая гипертензия. Это высокое кровяное давление, которое начинается до того, как женщина забеременеет или до 20 недели беременности.
- Хроническая артериальная гипертензия с преэклампсией. Это хроническое высокое кровяное давление, которое ухудшается по мере продолжения беременности, вызывая увеличение содержания белка в моче и другие осложнения. Факторы риска развития преэклампсии с интервалом более 10 лет
- Беременность от нового партнера вместо отца ваших предыдущих детей
- Высокое кровяное давление до беременности
- Преэклампсия в анамнезе
- Мать или сестра, перенесшая преэклампсию
- ожирение
- Вынашивание более одного ребенка
- Экстракорпоральное оплодотворение
- Диабет, заболевания почек, волчанка или ревматоидный артрит в анамнезе
Осложнения преэклампсии
ребенок родится очень маленьким. Это называется задержкой роста плода.
Это называется задержкой роста плода.
Это также одна из наиболее распространенных причин преждевременных родов и осложнений, которые могут последовать, включая неспособность к обучению, эпилепсию, церебральный паралич, а также проблемы со слухом и зрением.
преэклампсия может вызвать редкие, но серьезные осложнения, которые включают:
- ход
- Seizure
- наращивание жидкости в вашу грудь
- сердечная недостаточность
- обратимая слепота
- кровотечение от вашей печени
- кровотечение после родов
Когда преэклампсия или эклампсия повреждают вашу печень и клетки крови, вы можете получить осложнение, называемое HELLP-синдромом.Это означает:
- Гемолиз. Это когда эритроциты, которые переносят кислород через ваше тело, разрушаются.
- Повышенные ферменты печени. Высокий уровень этих химических веществ в крови означает проблемы с печенью.

- Низкое количество тромбоцитов. Это когда у вас недостаточно тромбоцитов, поэтому ваша кровь не сворачивается должным образом.
Синдром HELLP требует неотложной медицинской помощи. Позвоните по номеру 911 или обратитесь в отделение неотложной помощи, если у вас есть следующие симптомы:
- Затуманенное зрение
- Боль в груди или животе
- Головная боль
- Усталость
- Расстройство желудка или рвота
- Отек лица или рук
- десны или нос
Преэклампсия также может привести к внезапному отделению плаценты от матки, что называется отслойкой плаценты.Это может привести к мертворождению.
Диагноз преэклампсии
У вас преэклампсия, если у вас высокое кровяное давление и хотя бы один из следующих признаков:
- Слишком много белка в моче
- Недостаточное количество тромбоцитов в крови
- Высокий уровень химических веществ, связанных с почками в крови
- Высокий уровень химических веществ, связанных с печенью, в крови
- Жидкость в легких
- Новая головная боль, которая не проходит после приема лекарств
Для подтверждения диагноза врач может назначить вам анализы в том числе:
- Анализы крови для проверки тромбоцитов и поиска химических веществ в почках или печени
- Анализы мочи для определения белков
- Ультразвуковые исследования, нестрессовые тесты или биофизические профили, чтобы увидеть, как растет ваш ребенок
Лечение преэклампсии
Единственное лекарство от преэклампсии и эклампсии — родить. Ваш врач обсудит с вами, когда рожать, в зависимости от того, насколько далеко продвинулся ваш ребенок, насколько хорошо он себя чувствует в утробе матери и тяжести вашей преэклампсии.
Ваш врач обсудит с вами, когда рожать, в зависимости от того, насколько далеко продвинулся ваш ребенок, насколько хорошо он себя чувствует в утробе матери и тяжести вашей преэклампсии.
Если ваш ребенок хорошо развивается, обычно к 37 неделе или позже, ваш врач может назначить стимуляцию родов или сделать кесарево сечение. Это предотвратит ухудшение преэклампсии.
Если ваш ребенок еще не доношен, вы и ваш врач сможете лечить легкую преэклампсию до тех пор, пока ваш ребенок не разовьется достаточно, чтобы его можно было безопасно родить.Чем ближе роды к вашей положенной дате, тем лучше для вашего ребенка.
Если у вас легкая преэклампсия, также известная как преэклампсия без тяжелых признаков, ваш врач может назначить:
- Постельный режим, дома или в больнице; лежа в основном на левом боку
- Тщательный мониторинг с помощью монитора сердечного ритма плода и частых ультразвуковых исследований
- Лекарства для снижения артериального давления
- Анализы крови и мочи
Ваш врач также может порекомендовать вам оставаться в больнице, чтобы они могли внимательно следить за вами. В больнице вы можете получить:
В больнице вы можете получить:
- Лекарства для предотвращения судорог, снижения артериального давления и предотвращения других проблем
- Инъекции стероидов для ускорения развития легких вашего ребенка
Другие виды лечения включают:
- Инъекции магния для предотвращения судорог, связанных с эклампсией
- Гидралазин или другое лекарство от артериального давления
В случае тяжелой преэклампсии вашему врачу может потребоваться немедленно принять роды, даже если вы не близки к сроку.После этого симптомы преэклампсии должны исчезнуть в течение 1–6 недель, но могут сохраняться и дольше.
Профилактика преэклампсии
Если у вас больше шансов заболеть преэклампсией, поговорите со своим врачом об изменениях образа жизни, которые помогут сохранить ваше здоровье. Вам может потребоваться:
- Похудеть, если у вас избыточный вес
- Бросить курить
- Регулярно заниматься физическими упражнениями
- Контролировать артериальное давление или уровень сахара в крови
Ваш врач также может порекомендовать вам принимать низкие дозы (81 миллиграмм) аспирина каждый день. Но не принимайте никаких лекарств, витаминов или пищевых добавок, не посоветовавшись с ними заранее.
Но не принимайте никаких лекарств, витаминов или пищевых добавок, не посоветовавшись с ними заранее.
Признаки, причины, факторы риска, осложнения, диагностика и лечение
Что такое преэклампсия?
Преэклампсия, ранее называвшаяся токсемией, – это состояние, когда у беременных женщин высокое кровяное давление, белок в моче и отеки на ногах, ступнях и руках. Она может варьироваться от легкой до тяжелой. Обычно это происходит на поздних сроках беременности, хотя может наступить раньше или сразу после родов.
Преэклампсия может привести к эклампсии, серьезному состоянию, которое может представлять опасность для здоровья мамы и ребенка и в редких случаях привести к смерти.Если ваша преэклампсия приводит к приступам , у вас эклампсия.
Единственное лекарство от преэклампсии — родить. Даже после родов симптомы преэклампсии могут длиться 6 недель и более.
Вы можете защитить себя, изучив симптомы преэклампсии и регулярно посещая своего врача для дородового наблюдения. Раннее обнаружение преэклампсии может снизить вероятность долгосрочных проблем как для мамы, так и для ребенка.
Раннее обнаружение преэклампсии может снизить вероятность долгосрочных проблем как для мамы, так и для ребенка.
Симптомы преэклампсии
Помимо отека (также называемого отеком), белка в моче и артериального давления выше 130/80, симптомы преэклампсии включают:
У некоторых женщин с преэклампсией нет никаких симптомов, поэтому важно регулярно посещайте врача для проверки кровяного давления и анализа мочи.
Когда появляются симптомы?
Преэклампсия может возникнуть уже на 20-й неделе беременности, но это бывает редко. Симптомы часто начинаются после 34 недель. В некоторых случаях симптомы развиваются после рождения, обычно в течение 48 часов после родов. Они склонны уходить сами по себе.
Причины преэклампсии
Многие эксперты считают, что преэклампсия и эклампсия возникают, когда плацента женщины не работает должным образом, но они не знают точно, почему. Некоторые считают, что этому может способствовать плохое питание или высокое содержание жира в организме. Свою роль может сыграть отсутствие притока крови к матке. Гены также являются фактором.
Свою роль может сыграть отсутствие притока крови к матке. Гены также являются фактором.
Другие нарушения артериального давления у беременных
Преэклампсия — одно из четырех нарушений артериального давления у беременных. Остальные три:
- Гестационная гипертензия. Это высокое кровяное давление, которое начинается после 20-й недели беременности, но не вызывает высокого количества белка в моче женщины. Обычно это проходит после родов.
- Хроническая гипертензия. Это высокое кровяное давление, которое начинается до того, как женщина забеременеет или до 20 недели беременности.
- Хроническая артериальная гипертензия с преэклампсией. Это хроническое высокое кровяное давление, которое ухудшается по мере продолжения беременности, вызывая увеличение содержания белка в моче и другие осложнения. Факторы риска развития преэклампсии с интервалом более 10 лет
- Беременность от нового партнера вместо отца ваших предыдущих детей
- Высокое кровяное давление до беременности
- Преэклампсия в анамнезе
- Мать или сестра, перенесшая преэклампсию
- ожирение
- Вынашивание более одного ребенка
- Экстракорпоральное оплодотворение
- Диабет, заболевания почек, волчанка или ревматоидный артрит в анамнезе
Осложнения преэклампсии
ребенок родится очень маленьким. Это называется задержкой роста плода.
Это называется задержкой роста плода.
Это также одна из наиболее распространенных причин преждевременных родов и осложнений, которые могут последовать, включая неспособность к обучению, эпилепсию, церебральный паралич, а также проблемы со слухом и зрением.
преэклампсия может вызвать редкие, но серьезные осложнения, которые включают:
- ход
- Seizure
- наращивание жидкости в вашу грудь
- сердечная недостаточность
- обратимая слепота
- кровотечение от вашей печени
- кровотечение после родов
Когда преэклампсия или эклампсия повреждают вашу печень и клетки крови, вы можете получить осложнение, называемое HELLP-синдромом.Это означает:
- Гемолиз. Это когда эритроциты, которые переносят кислород через ваше тело, разрушаются.
- Повышенные ферменты печени. Высокий уровень этих химических веществ в крови означает проблемы с печенью.

- Низкое количество тромбоцитов. Это когда у вас недостаточно тромбоцитов, поэтому ваша кровь не сворачивается должным образом.
Синдром HELLP требует неотложной медицинской помощи. Позвоните по номеру 911 или обратитесь в отделение неотложной помощи, если у вас есть следующие симптомы:
- Затуманенное зрение
- Боль в груди или животе
- Головная боль
- Усталость
- Расстройство желудка или рвота
- Отек лица или рук
- десны или нос
Преэклампсия также может привести к внезапному отделению плаценты от матки, что называется отслойкой плаценты.Это может привести к мертворождению.
Диагноз преэклампсии
У вас преэклампсия, если у вас высокое кровяное давление и хотя бы один из следующих признаков:
- Слишком много белка в моче
- Недостаточное количество тромбоцитов в крови
- Высокий уровень химических веществ, связанных с почками в крови
- Высокий уровень химических веществ, связанных с печенью, в крови
- Жидкость в легких
- Новая головная боль, которая не проходит после приема лекарств
Для подтверждения диагноза врач может назначить вам анализы в том числе:
- Анализы крови для проверки тромбоцитов и поиска химических веществ в почках или печени
- Анализы мочи для определения белков
- Ультразвуковые исследования, нестрессовые тесты или биофизические профили, чтобы увидеть, как растет ваш ребенок
Лечение преэклампсии
Единственное лекарство от преэклампсии и эклампсии — родить. Ваш врач обсудит с вами, когда рожать, в зависимости от того, насколько далеко продвинулся ваш ребенок, насколько хорошо он себя чувствует в утробе матери и тяжести вашей преэклампсии.
Ваш врач обсудит с вами, когда рожать, в зависимости от того, насколько далеко продвинулся ваш ребенок, насколько хорошо он себя чувствует в утробе матери и тяжести вашей преэклампсии.
Если ваш ребенок хорошо развивается, обычно к 37 неделе или позже, ваш врач может назначить стимуляцию родов или сделать кесарево сечение. Это предотвратит ухудшение преэклампсии.
Если ваш ребенок еще не доношен, вы и ваш врач сможете лечить легкую преэклампсию до тех пор, пока ваш ребенок не разовьется достаточно, чтобы его можно было безопасно родить.Чем ближе роды к вашей положенной дате, тем лучше для вашего ребенка.
Если у вас легкая преэклампсия, также известная как преэклампсия без тяжелых признаков, ваш врач может назначить:
- Постельный режим, дома или в больнице; лежа в основном на левом боку
- Тщательный мониторинг с помощью монитора сердечного ритма плода и частых ультразвуковых исследований
- Лекарства для снижения артериального давления
- Анализы крови и мочи
Ваш врач также может порекомендовать вам оставаться в больнице, чтобы они могли внимательно следить за вами. В больнице вы можете получить:
В больнице вы можете получить:
- Лекарства для предотвращения судорог, снижения артериального давления и предотвращения других проблем
- Инъекции стероидов для ускорения развития легких вашего ребенка
Другие виды лечения включают:
- Инъекции магния для предотвращения судорог, связанных с эклампсией
- Гидралазин или другое лекарство от артериального давления
В случае тяжелой преэклампсии вашему врачу может потребоваться немедленно принять роды, даже если вы не близки к сроку.После этого симптомы преэклампсии должны исчезнуть в течение 1–6 недель, но могут сохраняться и дольше.
Профилактика преэклампсии
Если у вас больше шансов заболеть преэклампсией, поговорите со своим врачом об изменениях образа жизни, которые помогут сохранить ваше здоровье. Вам может потребоваться:
- Похудеть, если у вас избыточный вес
- Бросить курить
- Регулярно заниматься физическими упражнениями
- Контролировать артериальное давление или уровень сахара в крови
Ваш врач также может порекомендовать вам принимать низкие дозы (81 миллиграмм) аспирина каждый день. Но не принимайте никаких лекарств, витаминов или пищевых добавок, не посоветовавшись с ними заранее.
Но не принимайте никаких лекарств, витаминов или пищевых добавок, не посоветовавшись с ними заранее.
Признаки, причины, факторы риска, осложнения, диагностика и лечение
Что такое преэклампсия?
Преэклампсия, ранее называвшаяся токсемией, – это состояние, когда у беременных женщин высокое кровяное давление, белок в моче и отеки на ногах, ступнях и руках. Она может варьироваться от легкой до тяжелой. Обычно это происходит на поздних сроках беременности, хотя может наступить раньше или сразу после родов.
Преэклампсия может привести к эклампсии, серьезному состоянию, которое может представлять опасность для здоровья мамы и ребенка и в редких случаях привести к смерти.Если ваша преэклампсия приводит к приступам , у вас эклампсия.
Единственное лекарство от преэклампсии — родить. Даже после родов симптомы преэклампсии могут длиться 6 недель и более.
Вы можете защитить себя, изучив симптомы преэклампсии и регулярно посещая своего врача для дородового наблюдения. Раннее обнаружение преэклампсии может снизить вероятность долгосрочных проблем как для мамы, так и для ребенка.
Раннее обнаружение преэклампсии может снизить вероятность долгосрочных проблем как для мамы, так и для ребенка.
Симптомы преэклампсии
Помимо отека (также называемого отеком), белка в моче и артериального давления выше 130/80, симптомы преэклампсии включают:
У некоторых женщин с преэклампсией нет никаких симптомов, поэтому важно регулярно посещайте врача для проверки кровяного давления и анализа мочи.
Когда появляются симптомы?
Преэклампсия может возникнуть уже на 20-й неделе беременности, но это бывает редко. Симптомы часто начинаются после 34 недель. В некоторых случаях симптомы развиваются после рождения, обычно в течение 48 часов после родов. Они склонны уходить сами по себе.
Причины преэклампсии
Многие эксперты считают, что преэклампсия и эклампсия возникают, когда плацента женщины не работает должным образом, но они не знают точно, почему. Некоторые считают, что этому может способствовать плохое питание или высокое содержание жира в организме. Свою роль может сыграть отсутствие притока крови к матке. Гены также являются фактором.
Свою роль может сыграть отсутствие притока крови к матке. Гены также являются фактором.
Другие нарушения артериального давления у беременных
Преэклампсия — одно из четырех нарушений артериального давления у беременных. Остальные три:
- Гестационная гипертензия. Это высокое кровяное давление, которое начинается после 20-й недели беременности, но не вызывает высокого количества белка в моче женщины. Обычно это проходит после родов.
- Хроническая гипертензия. Это высокое кровяное давление, которое начинается до того, как женщина забеременеет или до 20 недели беременности.
- Хроническая артериальная гипертензия с преэклампсией. Это хроническое высокое кровяное давление, которое ухудшается по мере продолжения беременности, вызывая увеличение содержания белка в моче и другие осложнения. Факторы риска развития преэклампсии с интервалом более 10 лет
- Беременность от нового партнера вместо отца ваших предыдущих детей
- Высокое кровяное давление до беременности
- Преэклампсия в анамнезе
- Мать или сестра, перенесшая преэклампсию
- ожирение
- Вынашивание более одного ребенка
- Экстракорпоральное оплодотворение
- Диабет, заболевания почек, волчанка или ревматоидный артрит в анамнезе
Осложнения преэклампсии
ребенок родится очень маленьким. Это называется задержкой роста плода.
Это называется задержкой роста плода.
Это также одна из наиболее распространенных причин преждевременных родов и осложнений, которые могут последовать, включая неспособность к обучению, эпилепсию, церебральный паралич, а также проблемы со слухом и зрением.
преэклампсия может вызвать редкие, но серьезные осложнения, которые включают:
- ход
- Seizure
- наращивание жидкости в вашу грудь
- сердечная недостаточность
- обратимая слепота
- кровотечение от вашей печени
- кровотечение после родов
Когда преэклампсия или эклампсия повреждают вашу печень и клетки крови, вы можете получить осложнение, называемое HELLP-синдромом.Это означает:
- Гемолиз. Это когда эритроциты, которые переносят кислород через ваше тело, разрушаются.
- Повышенные ферменты печени. Высокий уровень этих химических веществ в крови означает проблемы с печенью.

- Низкое количество тромбоцитов. Это когда у вас недостаточно тромбоцитов, поэтому ваша кровь не сворачивается должным образом.
Синдром HELLP требует неотложной медицинской помощи. Позвоните по номеру 911 или обратитесь в отделение неотложной помощи, если у вас есть следующие симптомы:
- Затуманенное зрение
- Боль в груди или животе
- Головная боль
- Усталость
- Расстройство желудка или рвота
- Отек лица или рук
- десны или нос
Преэклампсия также может привести к внезапному отделению плаценты от матки, что называется отслойкой плаценты.Это может привести к мертворождению.
Диагноз преэклампсии
У вас преэклампсия, если у вас высокое кровяное давление и хотя бы один из следующих признаков:
- Слишком много белка в моче
- Недостаточное количество тромбоцитов в крови
- Высокий уровень химических веществ, связанных с почками в крови
- Высокий уровень химических веществ, связанных с печенью, в крови
- Жидкость в легких
- Новая головная боль, которая не проходит после приема лекарств
Для подтверждения диагноза врач может назначить вам анализы в том числе:
- Анализы крови для проверки тромбоцитов и поиска химических веществ в почках или печени
- Анализы мочи для определения белков
- Ультразвуковые исследования, нестрессовые тесты или биофизические профили, чтобы увидеть, как растет ваш ребенок
Лечение преэклампсии
Единственное лекарство от преэклампсии и эклампсии — родить. Ваш врач обсудит с вами, когда рожать, в зависимости от того, насколько далеко продвинулся ваш ребенок, насколько хорошо он себя чувствует в утробе матери и тяжести вашей преэклампсии.
Ваш врач обсудит с вами, когда рожать, в зависимости от того, насколько далеко продвинулся ваш ребенок, насколько хорошо он себя чувствует в утробе матери и тяжести вашей преэклампсии.
Если ваш ребенок хорошо развивается, обычно к 37 неделе или позже, ваш врач может назначить стимуляцию родов или сделать кесарево сечение. Это предотвратит ухудшение преэклампсии.
Если ваш ребенок еще не доношен, вы и ваш врач сможете лечить легкую преэклампсию до тех пор, пока ваш ребенок не разовьется достаточно, чтобы его можно было безопасно родить.Чем ближе роды к вашей положенной дате, тем лучше для вашего ребенка.
Если у вас легкая преэклампсия, также известная как преэклампсия без тяжелых признаков, ваш врач может назначить:
- Постельный режим, дома или в больнице; лежа в основном на левом боку
- Тщательный мониторинг с помощью монитора сердечного ритма плода и частых ультразвуковых исследований
- Лекарства для снижения артериального давления
- Анализы крови и мочи
Ваш врач также может порекомендовать вам оставаться в больнице, чтобы они могли внимательно следить за вами. В больнице вы можете получить:
В больнице вы можете получить:
- Лекарства для предотвращения судорог, снижения артериального давления и предотвращения других проблем
- Инъекции стероидов для ускорения развития легких вашего ребенка
Другие виды лечения включают:
- Инъекции магния для предотвращения судорог, связанных с эклампсией
- Гидралазин или другое лекарство от артериального давления
В случае тяжелой преэклампсии вашему врачу может потребоваться немедленно принять роды, даже если вы не близки к сроку.После этого симптомы преэклампсии должны исчезнуть в течение 1–6 недель, но могут сохраняться и дольше.
Профилактика преэклампсии
Если у вас больше шансов заболеть преэклампсией, поговорите со своим врачом об изменениях образа жизни, которые помогут сохранить ваше здоровье. Вам может потребоваться:
- Похудеть, если у вас избыточный вес
- Бросить курить
- Регулярно заниматься физическими упражнениями
- Контролировать артериальное давление или уровень сахара в крови
Ваш врач также может порекомендовать вам принимать низкие дозы (81 миллиграмм) аспирина каждый день. Но не принимайте никаких лекарств, витаминов или пищевых добавок, не посоветовавшись с ними заранее.
Но не принимайте никаких лекарств, витаминов или пищевых добавок, не посоветовавшись с ними заранее.
Симптомы, причины, лечение и профилактика
Обзор
Что такое преэклампсия?
Преэклампсия — это серьезное нарушение артериального давления, которое развивается во время беременности. Люди с преэклампсией часто имеют высокое кровяное давление (гипертонию) и высокий уровень белка в моче (протеинурия). Преэклампсия обычно развивается после 20-й недели беременности. Он также может поражать другие органы тела и быть опасным как для матери, так и для ее развивающегося плода (нерожденного ребенка).Из-за этих рисков преэклампсию должен лечить поставщик медицинских услуг.
Что происходит при преэклампсии?
При преэклампсии у вас повышено артериальное давление (выше 140/90 мм рт. ст.) и может быть высокий уровень белка в моче. Преэклампсия создает нагрузку на сердце и другие органы и может вызвать серьезные осложнения. Это также может повлиять на кровоснабжение плаценты, ухудшить функцию печени и почек или вызвать накопление жидкости в легких. Белок в моче является признаком дисфункции почек.
Белок в моче является признаком дисфункции почек.
Насколько распространена преэклампсия?
Преэклампсия — это уникальное состояние беременности, которое осложняет до 8% всех родов во всем мире. В Соединенных Штатах это является причиной около 15% преждевременных родов (до 37 недель беременности).
Кто болеет преэклампсией?
Преэклампсия может быть более распространена у первородящих матерей. Медицинские работники не совсем уверены, почему у некоторых людей развивается преэклампсия.Некоторые факторы, которые могут подвергнуть вас более высокому риску:
Симптомы и причины
Каковы симптомы?
Многие люди с преэклампсией не имеют никаких симптомов. Для тех, кто это делает, одними из первых признаков преэклампсии являются высокое кровяное давление, белок в моче и задержка воды (это может вызвать увеличение веса и отек).
Другие признаки преэклампсии включают:
- Головные боли.
- Затуманенное зрение или чувствительность к свету.

- В поле зрения появляются темные пятна.
- Боль в животе справа.
- Отек рук и лица (отек).
- Одышка.
Очень важно сообщать лечащему врачу обо всех симптомах беременности. Многие люди не подозревают, что у них преэклампсия, пока их кровяное давление и моча не будут проверены на дородовом приеме.
Тяжелая преэклампсия может включать такие симптомы, как:
- Неотложная помощь при гипертонической болезни (артериальное давление 160/110 мм рт. ст. или выше).
- Снижение функции почек или печени.
- Жидкость в легких.
- Низкий уровень тромбоцитов в крови (тромбоцитопения).
- Снижение образования мочи
Если у вас тяжелая форма преэклампсии, вас могут госпитализировать для более тщательного наблюдения или родить ребенка как можно скорее. Ваш лечащий врач может дать вам лекарства от высокого кровяного давления или помочь развитию легких вашего ребенка перед родами.
Что вызывает преэклампсию?
Никто не может быть полностью уверен. Считается, что преэклампсия возникает из-за проблем со здоровьем плаценты (органа, который развивается в матке во время беременности и отвечает за обеспечение плода кислородом и питательными веществами). Кровоснабжение плаценты может быть снижено при преэклампсии, и это может привести к проблемам как у вас, так и у плода.
Считается, что преэклампсия возникает из-за проблем со здоровьем плаценты (органа, который развивается в матке во время беременности и отвечает за обеспечение плода кислородом и питательными веществами). Кровоснабжение плаценты может быть снижено при преэклампсии, и это может привести к проблемам как у вас, так и у плода.
Вызывает ли стресс преэклампсию?
Хотя стресс может влиять на кровяное давление, стресс не является одной из непосредственных причин преэклампсии. Хотя некоторый стресс во время беременности неизбежен, хорошей идеей будет избегать стрессовых ситуаций или научиться справляться со стрессом.
На какой неделе беременности начинается преэклампсия?
Преэклампсия обычно возникает после 20 недель беременности, но может наступить и раньше. В большинстве случаев преэклампсия возникает в доношенный срок или около него (37 недель беременности). Преэклампсия также может возникнуть после родов (послеродовая преэклампсия), которая обычно возникает в период от первых нескольких дней до одной недели после родов. В редких случаях она начинается через несколько недель после родов.
В редких случаях она начинается через несколько недель после родов.
Повлияет ли преэклампсия на моего ребенка?
Преэклампсия может вызвать преждевременные роды (вашему ребенку необходимо досрочное родоразрешение).Недоношенные дети подвергаются повышенному риску осложнений со здоровьем, таких как низкий вес при рождении и проблемы с дыханием.
Диагностика и тесты
Как это диагностируется?
Преэклампсия часто диагностируется во время плановых дородовых осмотров, когда ваш лечащий врач проверяет прибавку в весе, артериальное давление и анализ мочи.
При подозрении на преэклампсию ваш лечащий врач может:
- Закажите дополнительные анализы крови для проверки функции почек и печени.
- Предложите 24-часовой сбор мочи для выявления протеинурии.
- Проведите ультразвуковое исследование и другие виды мониторинга плода, чтобы определить размер вашего ребенка и оценить объем амниотической жидкости.
Преэклампсию можно разделить на легкую и тяжелую. У вас может быть диагностирована легкая преэклампсия, если у вас высокое кровяное давление плюс высокий уровень белка в моче.
У вас может быть диагностирована легкая преэклампсия, если у вас высокое кровяное давление плюс высокий уровень белка в моче.
У вас диагностирована тяжелая преэклампсия, если у вас есть симптомы легкой преэклампсии плюс:
- Признаки поражения почек или печени (видимые при анализе крови).
- Низкое количество тромбоцитов
- Жидкость в легких.
- Головные боли и головокружение.
- Нарушение зрения или пятна зрения.
Управление и лечение
Как лечится преэклампсия?
Ваш лечащий врач посоветует вам лучший способ лечения преэклампсии. Лечение обычно зависит от того, насколько серьезна ваша преэклампсия и на каком сроке беременности вы находитесь.
Если вы близки к полному сроку (37 недель беременности или больше), ваш ребенок, вероятно, родится раньше срока.У вас все еще могут быть вагинальные роды, но иногда рекомендуется кесарево сечение (кесарево сечение). Ваш поставщик медицинских услуг может дать вам лекарство, чтобы помочь развитию легких вашего ребенка и контролировать ваше кровяное давление, пока ребенок не сможет появиться на свет. Иногда безопаснее родить ребенка раньше, чем рисковать пролонгированием беременности.
Иногда безопаснее родить ребенка раньше, чем рисковать пролонгированием беременности.
Если преэклампсия разовьется на ранних сроках беременности, вы будете находиться под пристальным наблюдением, чтобы пролонгировать беременность и дать возможность плоду расти и развиваться.У вас будет больше пренатальных приемов, включая УЗИ, анализы мочи и забор крови. Вас могут попросить измерить артериальное давление дома. Если у вас диагностирована тяжелая преэклампсия, вы можете оставаться в больнице до родов.
Если преэклампсия ухудшится или станет более тяжелой, вашему ребенку потребуется родоразрешение.
Во время родов и после родов женщинам с преэклампсией часто вводят магний внутривенно (непосредственно в вену) для предотвращения развития эклампсии (приступов при преэклампсии).
Есть ли лекарство от преэклампсии?
Нет, от преэклампсии нет лекарства. Преэклампсию можно вылечить только родоразрешением. Ваш поставщик медицинских услуг по-прежнему захочет наблюдать за вами в течение нескольких недель после родов, чтобы убедиться, что ваши симптомы исчезли.
Профилактика
Как снизить риск развития преэклампсии?
Людям с факторами риска можно предпринять некоторые шаги до и во время беременности, чтобы снизить вероятность развития преэклампсии.Эти шаги могут включать:
- Потеря веса при избыточном весе/ожирении (до увеличения веса, связанного с беременностью).
- Контроль артериального давления и уровня сахара в крови (если до беременности у вас было высокое артериальное давление или диабет).
- Поддержание регулярных физических упражнений.
- Высыпаться.
- Употребление здоровой пищи с низким содержанием соли и отказ от кофеина.
Можно ли предотвратить преэклампсию?
Доказано, что ежедневный прием детского аспирина снижает риск развития преэклампсии примерно на 15%.Если у вас есть факторы риска преэклампсии, ваш врач может порекомендовать начать прием аспирина на ранних сроках беременности (до 12 недель беременности).
Перспективы/прогноз
Каковы наиболее частые осложнения преэклампсии?
При отсутствии лечения преэклампсия может быть потенциально смертельной как для вас, так и для вашего ребенка.
До родов наиболее частыми осложнениями являются преждевременные роды, низкий вес при рождении или отслойка плаценты.
Преэклампсия может вызвать HELLP-синдром (гемолиз, повышенный уровень ферментов печени и низкий уровень тромбоцитов).Это происходит, когда преэклампсия повреждает печень и эритроциты и препятствует свертыванию крови. Другими признаками синдрома HELLP являются расплывчатое зрение, боль в груди, головные боли и носовые кровотечения.
После родов у вас может быть повышенный риск:
- Болезни почек.
- Сердечный приступ.
- Инсульт.
- Развитие преэклампсии при будущих беременностях.
Проходит ли преэклампсия после родов?
Преэклампсия обычно проходит в течение нескольких дней или недель после родов.Иногда артериальное давление может оставаться высоким в течение нескольких недель после родов, что требует медикаментозного лечения. Ваш лечащий врач будет работать с вами после беременности, чтобы контролировать ваше кровяное давление. Люди с преэклампсией, особенно те, у кого это заболевание развивается на ранних сроках беременности, подвергаются большему риску высокого кровяного давления (гипертонии) и сердечных заболеваний в более позднем возрасте. Зная эту информацию, эти женщины могут работать со своим лечащим врачом, чтобы предпринять шаги для снижения этих рисков.
Люди с преэклампсией, особенно те, у кого это заболевание развивается на ранних сроках беременности, подвергаются большему риску высокого кровяного давления (гипертонии) и сердечных заболеваний в более позднем возрасте. Зная эту информацию, эти женщины могут работать со своим лечащим врачом, чтобы предпринять шаги для снижения этих рисков.
Жить с
Когда мне следует обратиться к поставщику медицинских услуг?
Преэклампсия может привести к летальному исходу во время беременности. Если вы лечитесь от этого состояния, обязательно посещайте своего лечащего врача для всех ваших назначений и анализов крови или мочи. Свяжитесь со своим акушером, если у вас есть какие-либо опасения или вопросы по поводу ваших симптомов.
Обратитесь в ближайшую больницу, если вы беременны и испытываете следующее:
- Симптомы судорожных подергиваний или конвульсий.
- Одышка.
- Острая боль в животе (особенно справа).
- Затуманенное зрение.

- Сильная головная боль, которая не проходит.
- Темные пятна в вашем зрении, которые не исчезают.
Какие вопросы я должен задать своему врачу?
Если ваш лечащий врач диагностировал у вас преэклампсию, это нормально. Вот некоторые распространенные вопросы, которые следует задать своему лечащему врачу:
- Нужно ли мне принимать лекарства?
- Нужно ли мне ограничивать свою деятельность?
- Какие изменения мне следует внести в свой рацион?
- Как вы планируете следить за мной и моим ребенком теперь, когда у меня преэклампсия?
- Нужно ли мне рожать ребенка раньше срока?
- Как лучше всего справиться с преэклампсией?
Часто задаваемые вопросы
В чем разница между преэклампсией и эклампсией?
Эклампсия — тяжелая преэклампсия, вызывающая судороги.Это считается осложнением преэклампсии, но может протекать без признаков преэклампсии. В редких случаях это может привести к коме, инсульту или смерти.
Что такое послеродовая преэклампсия?
Послеродовая преэклампсия — это развитие преэклампсии после рождения ребенка. Обычно это происходит в течение двух дней после родов, но может развиться и через несколько недель. Признаки послеродовой преэклампсии аналогичны преэклампсии и включают отек конечностей и конечностей, головные боли, зрительные пятна, боли в животе и тошноту.Это серьезное заболевание, которое может вызвать судороги, инсульт и повреждение органов.
Записка из клиники Кливленда
Преэклампсия — это серьезное заболевание, о котором вы можете даже не подозревать. Важно посещать все предродовые консультации и открыто рассказывать обо всех симптомах, которые вы чувствуете во время беременности. Когда преэклампсию обнаруживают на ранней стадии, ее можно лечить и управлять ею, чтобы вы и ваш ребенок были в безопасности и были здоровы. Большинство людей с преэклампсией рожают здоровых детей.
Симптомы, причины, лечение и профилактика
Обзор
Что такое преэклампсия?
Преэклампсия — это серьезное нарушение артериального давления, которое развивается во время беременности. Люди с преэклампсией часто имеют высокое кровяное давление (гипертонию) и высокий уровень белка в моче (протеинурия). Преэклампсия обычно развивается после 20-й недели беременности. Он также может поражать другие органы тела и быть опасным как для матери, так и для ее развивающегося плода (нерожденного ребенка).Из-за этих рисков преэклампсию должен лечить поставщик медицинских услуг.
Что происходит при преэклампсии?
При преэклампсии у вас повышено артериальное давление (выше 140/90 мм рт. ст.) и может быть высокий уровень белка в моче. Преэклампсия создает нагрузку на сердце и другие органы и может вызвать серьезные осложнения. Это также может повлиять на кровоснабжение плаценты, ухудшить функцию печени и почек или вызвать накопление жидкости в легких.Белок в моче является признаком дисфункции почек.
Насколько распространена преэклампсия?
Преэклампсия — это уникальное состояние беременности, которое осложняет до 8% всех родов во всем мире. В Соединенных Штатах это является причиной около 15% преждевременных родов (до 37 недель беременности).
Кто болеет преэклампсией?
Преэклампсия может быть более распространена у первородящих матерей. Медицинские работники не совсем уверены, почему у некоторых людей развивается преэклампсия.Некоторые факторы, которые могут подвергнуть вас более высокому риску:
Симптомы и причины
Каковы симптомы?
Многие люди с преэклампсией не имеют никаких симптомов. Для тех, кто это делает, одними из первых признаков преэклампсии являются высокое кровяное давление, белок в моче и задержка воды (это может вызвать увеличение веса и отек).
Другие признаки преэклампсии включают:
- Головные боли.
- Затуманенное зрение или чувствительность к свету.
- В поле зрения появляются темные пятна.
- Боль в животе справа.
- Отек рук и лица (отек).
- Одышка.
Очень важно сообщать лечащему врачу обо всех симптомах беременности. Многие люди не подозревают, что у них преэклампсия, пока их кровяное давление и моча не будут проверены на дородовом приеме.
Тяжелая преэклампсия может включать такие симптомы, как:
- Неотложная помощь при гипертонической болезни (артериальное давление 160/110 мм рт. ст. или выше).
- Снижение функции почек или печени.
- Жидкость в легких.
- Низкий уровень тромбоцитов в крови (тромбоцитопения).
- Снижение образования мочи
Если у вас тяжелая форма преэклампсии, вас могут госпитализировать для более тщательного наблюдения или родить ребенка как можно скорее. Ваш лечащий врач может дать вам лекарства от высокого кровяного давления или помочь развитию легких вашего ребенка перед родами.
Что вызывает преэклампсию?
Никто не может быть полностью уверен.Считается, что преэклампсия возникает из-за проблем со здоровьем плаценты (органа, который развивается в матке во время беременности и отвечает за обеспечение плода кислородом и питательными веществами). Кровоснабжение плаценты может быть снижено при преэклампсии, и это может привести к проблемам как у вас, так и у плода.
Вызывает ли стресс преэклампсию?
Хотя стресс может влиять на кровяное давление, стресс не является одной из непосредственных причин преэклампсии. Хотя некоторый стресс во время беременности неизбежен, хорошей идеей будет избегать стрессовых ситуаций или научиться справляться со стрессом.
На какой неделе беременности начинается преэклампсия?
Преэклампсия обычно возникает после 20 недель беременности, но может наступить и раньше. В большинстве случаев преэклампсия возникает в доношенный срок или около него (37 недель беременности). Преэклампсия также может возникнуть после родов (послеродовая преэклампсия), которая обычно возникает в период от первых нескольких дней до одной недели после родов. В редких случаях она начинается через несколько недель после родов.
Повлияет ли преэклампсия на моего ребенка?
Преэклампсия может вызвать преждевременные роды (вашему ребенку необходимо досрочное родоразрешение).Недоношенные дети подвергаются повышенному риску осложнений со здоровьем, таких как низкий вес при рождении и проблемы с дыханием.
Диагностика и тесты
Как это диагностируется?
Преэклампсия часто диагностируется во время плановых дородовых осмотров, когда ваш лечащий врач проверяет прибавку в весе, артериальное давление и анализ мочи.
При подозрении на преэклампсию ваш лечащий врач может:
- Закажите дополнительные анализы крови для проверки функции почек и печени.
- Предложите 24-часовой сбор мочи для выявления протеинурии.
- Проведите ультразвуковое исследование и другие виды мониторинга плода, чтобы определить размер вашего ребенка и оценить объем амниотической жидкости.
Преэклампсию можно разделить на легкую и тяжелую. У вас может быть диагностирована легкая преэклампсия, если у вас высокое кровяное давление плюс высокий уровень белка в моче.
У вас диагностирована тяжелая преэклампсия, если у вас есть симптомы легкой преэклампсии плюс:
- Признаки поражения почек или печени (видимые при анализе крови).
- Низкое количество тромбоцитов
- Жидкость в легких.
- Головные боли и головокружение.
- Нарушение зрения или пятна зрения.
Управление и лечение
Как лечится преэклампсия?
Ваш лечащий врач посоветует вам лучший способ лечения преэклампсии. Лечение обычно зависит от того, насколько серьезна ваша преэклампсия и на каком сроке беременности вы находитесь.
Если вы близки к полному сроку (37 недель беременности или больше), ваш ребенок, вероятно, родится раньше срока.У вас все еще могут быть вагинальные роды, но иногда рекомендуется кесарево сечение (кесарево сечение). Ваш поставщик медицинских услуг может дать вам лекарство, чтобы помочь развитию легких вашего ребенка и контролировать ваше кровяное давление, пока ребенок не сможет появиться на свет. Иногда безопаснее родить ребенка раньше, чем рисковать пролонгированием беременности.
Если преэклампсия разовьется на ранних сроках беременности, вы будете находиться под пристальным наблюдением, чтобы пролонгировать беременность и дать возможность плоду расти и развиваться.У вас будет больше пренатальных приемов, включая УЗИ, анализы мочи и забор крови. Вас могут попросить измерить артериальное давление дома. Если у вас диагностирована тяжелая преэклампсия, вы можете оставаться в больнице до родов.
Если преэклампсия ухудшится или станет более тяжелой, вашему ребенку потребуется родоразрешение.
Во время родов и после родов женщинам с преэклампсией часто вводят магний внутривенно (непосредственно в вену) для предотвращения развития эклампсии (приступов при преэклампсии).
Есть ли лекарство от преэклампсии?
Нет, от преэклампсии нет лекарства. Преэклампсию можно вылечить только родоразрешением. Ваш поставщик медицинских услуг по-прежнему захочет наблюдать за вами в течение нескольких недель после родов, чтобы убедиться, что ваши симптомы исчезли.
Профилактика
Как снизить риск развития преэклампсии?
Людям с факторами риска можно предпринять некоторые шаги до и во время беременности, чтобы снизить вероятность развития преэклампсии.Эти шаги могут включать:
- Потеря веса при избыточном весе/ожирении (до увеличения веса, связанного с беременностью).
- Контроль артериального давления и уровня сахара в крови (если до беременности у вас было высокое артериальное давление или диабет).
- Поддержание регулярных физических упражнений.
- Высыпаться.
- Употребление здоровой пищи с низким содержанием соли и отказ от кофеина.
Можно ли предотвратить преэклампсию?
Доказано, что ежедневный прием детского аспирина снижает риск развития преэклампсии примерно на 15%.Если у вас есть факторы риска преэклампсии, ваш врач может порекомендовать начать прием аспирина на ранних сроках беременности (до 12 недель беременности).
Перспективы/прогноз
Каковы наиболее частые осложнения преэклампсии?
При отсутствии лечения преэклампсия может быть потенциально смертельной как для вас, так и для вашего ребенка.
До родов наиболее частыми осложнениями являются преждевременные роды, низкий вес при рождении или отслойка плаценты.
Преэклампсия может вызвать HELLP-синдром (гемолиз, повышенный уровень ферментов печени и низкий уровень тромбоцитов).Это происходит, когда преэклампсия повреждает печень и эритроциты и препятствует свертыванию крови. Другими признаками синдрома HELLP являются расплывчатое зрение, боль в груди, головные боли и носовые кровотечения.
После родов у вас может быть повышенный риск:
- Болезни почек.
- Сердечный приступ.
- Инсульт.
- Развитие преэклампсии при будущих беременностях.
Проходит ли преэклампсия после родов?
Преэклампсия обычно проходит в течение нескольких дней или недель после родов.Иногда артериальное давление может оставаться высоким в течение нескольких недель после родов, что требует медикаментозного лечения. Ваш лечащий врач будет работать с вами после беременности, чтобы контролировать ваше кровяное давление. Люди с преэклампсией, особенно те, у кого это заболевание развивается на ранних сроках беременности, подвергаются большему риску высокого кровяного давления (гипертонии) и сердечных заболеваний в более позднем возрасте. Зная эту информацию, эти женщины могут работать со своим лечащим врачом, чтобы предпринять шаги для снижения этих рисков.
Жить с
Когда мне следует обратиться к поставщику медицинских услуг?
Преэклампсия может привести к летальному исходу во время беременности. Если вы лечитесь от этого состояния, обязательно посещайте своего лечащего врача для всех ваших назначений и анализов крови или мочи. Свяжитесь со своим акушером, если у вас есть какие-либо опасения или вопросы по поводу ваших симптомов.
Обратитесь в ближайшую больницу, если вы беременны и испытываете следующее:
- Симптомы судорожных подергиваний или конвульсий.
- Одышка.
- Острая боль в животе (особенно справа).
- Затуманенное зрение.
- Сильная головная боль, которая не проходит.
- Темные пятна в вашем зрении, которые не исчезают.
Какие вопросы я должен задать своему врачу?
Если ваш лечащий врач диагностировал у вас преэклампсию, это нормально. Вот некоторые распространенные вопросы, которые следует задать своему лечащему врачу:
- Нужно ли мне принимать лекарства?
- Нужно ли мне ограничивать свою деятельность?
- Какие изменения мне следует внести в свой рацион?
- Как вы планируете следить за мной и моим ребенком теперь, когда у меня преэклампсия?
- Нужно ли мне рожать ребенка раньше срока?
- Как лучше всего справиться с преэклампсией?
Часто задаваемые вопросы
В чем разница между преэклампсией и эклампсией?
Эклампсия — тяжелая преэклампсия, вызывающая судороги.Это считается осложнением преэклампсии, но может протекать без признаков преэклампсии. В редких случаях это может привести к коме, инсульту или смерти.
Что такое послеродовая преэклампсия?
Послеродовая преэклампсия — это развитие преэклампсии после рождения ребенка. Обычно это происходит в течение двух дней после родов, но может развиться и через несколько недель. Признаки послеродовой преэклампсии аналогичны преэклампсии и включают отек конечностей и конечностей, головные боли, зрительные пятна, боли в животе и тошноту.Это серьезное заболевание, которое может вызвать судороги, инсульт и повреждение органов.
Записка из клиники Кливленда
Преэклампсия — это серьезное заболевание, о котором вы можете даже не подозревать. Важно посещать все предродовые консультации и открыто рассказывать обо всех симптомах, которые вы чувствуете во время беременности. Когда преэклампсию обнаруживают на ранней стадии, ее можно лечить и управлять ею, чтобы вы и ваш ребенок были в безопасности и были здоровы. Большинство людей с преэклампсией рожают здоровых детей.
.
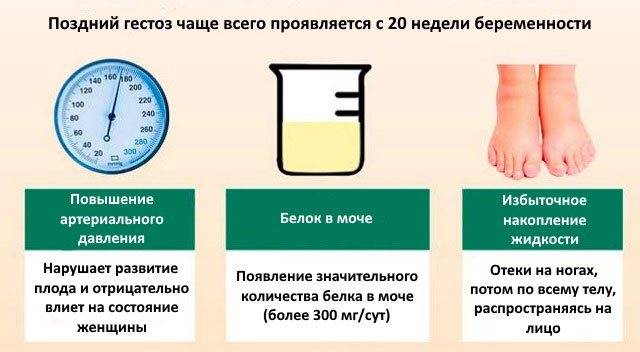


 В некоторых лабораториях этот показатель называют АПТВ (активированное парциальное тромбопластиновое время). АЧТВ — это время, необходимое для сворачивания плазмы крови после добавления к ней кальция, фосфолипидов и каолина.
В некоторых лабораториях этот показатель называют АПТВ (активированное парциальное тромбопластиновое время). АЧТВ — это время, необходимое для сворачивания плазмы крови после добавления к ней кальция, фосфолипидов и каолина.
 То есть его повышение говорит об активном процессе тромбообразования. В то же время этот показатель физиологически повышается при беременности.
То есть его повышение говорит об активном процессе тромбообразования. В то же время этот показатель физиологически повышается при беременности. , Ciuti G., Falciani M. Hemostatic changes in normal pregnancy // Hematol. Meet.Reports (formerly Haematol. Reports). 2009;1(10):1-5.
, Ciuti G., Falciani M. Hemostatic changes in normal pregnancy // Hematol. Meet.Reports (formerly Haematol. Reports). 2009;1(10):1-5. Женщина может ощущать легкое онемение пальцев.
Женщина может ощущать легкое онемение пальцев.

 Но поскольку высокое кровяное давление обычно не имеет симптомов, может быть трудно определить, когда оно началось.
Но поскольку высокое кровяное давление обычно не имеет симптомов, может быть трудно определить, когда оно началось.

 Это может привести к замедлению роста, известному как задержка роста плода, низкий вес при рождении или преждевременные роды.
Это может привести к замедлению роста, известному как задержка роста плода, низкий вес при рождении или преждевременные роды.

 Однако маловероятно, что женщины из Соединенных Штатов или других развитых стран будут страдать от дефицита кальция в той степени, в которой добавки с кальцием принесут им пользу.
Однако маловероятно, что женщины из Соединенных Штатов или других развитых стран будут страдать от дефицита кальция в той степени, в которой добавки с кальцием принесут им пользу. Обычно это проходит после родов.
Обычно это проходит после родов.




