Справочник по гормонам беременности | Pampers RU
На протяжении жизни наше здоровье и самочувствие зависят от гормонов — особых химических веществ, которые контролируют и координируют функции клеток и органов. В период беременности гормоны играют особо важную роль: они помогают плоду развиваться, а также готовят тело к родам и материнству. Каждый триместр встречает будущую маму изменениями на физическом уровне и колебаниями — на эмоциональном. За всем этим стоят именно гормоны.
Как гормональные изменения влияют на тело и эмоциональное состояние? Изучите наш гид по главным гормонам беременности, чтобы узнать, за что гормоны отвечают и как они влияют на самочувствие.
| Гормон | Период наибольшего подъема | Функция | Проявления |
|---|---|---|---|
| Лютеинизирующ ий гормон (ЛГ) | Овуляция | Увеличивает синтез эстрогенов (эстрадиола), и прогестерона, участвует в формировании желтого тела | |
| Фолликулостиму лирующий гормон (ФСГ) | Овуляция | Стимулирует рост фолликулов | |
| Хорионический гонадотропин человеческий (ХГЧ) | Первый триместр беременности | Увеличивает выработку эстрогена и прогестерона | «Светящийся» вид, утренняя тошнота |
| Эстроген | На протяжении всей взрослой жизни; возрастает в первый триместр | Стимулирует рост плаценты | Утренняя тошнота, перепады настроения |
| Прогестерон | На протяжении всей взрослой жизни; возрастает в первый триместр | Подготавливает матку к прикреплению зародыша; увеличивает кровоток к груди и области паха | Усталость, проблемы пищеварения, «светящийся» вид во время беременности, перепады настроения |
| Релаксин | Третий триместр | Открывает шейку матки и расслабляет связки таза для родов | Расслабленные связки, боль в области таза, раскрытие шейки матки во время родов |
| Окситоцин | Третий триместр и после беременности | Сопутствует развитию особой взаимной привязанности мамы и новорожденного; стимулирует выработку грудного молока.  Синтетические формы могут применяться для вызова родов. Также, он способствует сокращению матки сразу после родов. | Чувство любви и доверия, чувство близости, состояние эйфории после родов |
| Пролактин | Третий триместр и после беременности | Вызывает выработку грудного молока | Набухшая грудь, состояние эйфории после родов |
Гормоны играют важную роль в зачатии
Для репродуктивной способности женщины ключевую роль играют два гормона: лютеинизирующий (ЛГ) и фолликулостимулирующий (ФСГ). ЛГ регулирует уровень эстрогена в организме и вместе с ФСГ стимулирует созревание и выход яйцеклетки.
ХГЧ — гормон «Вы беременны»
Вскоре после того, как оплодотворенная яйцеклетка прикрепляется к эндометрию матки и начинает развиваться плод, ваш организм начинает вырабатывать хорионический гонадотропин человека. Это один из главных гормонов первого триместра беременности, и на первых неделях его количество удваивается каждые два дня. ХГЧ сообщает яичникам, что производить яйцеклетки больше не нужно, а также повышает выработку эстрогена и прогестерона. Этот гормон есть только у беременных, он содержится в крови и в моче, и именно по его уровню могут определить беременность домашние тесты. Имейте в виду, что если у вас еще очень маленький срок, то, скорее всего, уровень ХГЧслишком невысок, чтобы тест его показал. Повторите тест на беременность через неделю, если вы ощущаете симптомы беременности. Если вам интересно, сколько вы уже беременны, вы можете рассчитать срок с помощью калькулятора беременности Pampers. Помимо румянца, который можно объяснить усиленным кровотоком, многие беременные прямо «светятся», и причиной тому тоже ХГЧ. Повышение его выработки, а также прогестерона стимулирует работу сальных желез, поэтому кожа будущих мамочек как будто светится.
Некоторые врачи считают, что ХГЧ — это один из гормонов, который может вызывать утреннюю тошноту.
Это один из главных гормонов первого триместра беременности, и на первых неделях его количество удваивается каждые два дня. ХГЧ сообщает яичникам, что производить яйцеклетки больше не нужно, а также повышает выработку эстрогена и прогестерона. Этот гормон есть только у беременных, он содержится в крови и в моче, и именно по его уровню могут определить беременность домашние тесты. Имейте в виду, что если у вас еще очень маленький срок, то, скорее всего, уровень ХГЧслишком невысок, чтобы тест его показал. Повторите тест на беременность через неделю, если вы ощущаете симптомы беременности. Если вам интересно, сколько вы уже беременны, вы можете рассчитать срок с помощью калькулятора беременности Pampers. Помимо румянца, который можно объяснить усиленным кровотоком, многие беременные прямо «светятся», и причиной тому тоже ХГЧ. Повышение его выработки, а также прогестерона стимулирует работу сальных желез, поэтому кожа будущих мамочек как будто светится.
Некоторые врачи считают, что ХГЧ — это один из гормонов, который может вызывать утреннюю тошноту.
Некоторые гормоны беременности нам знакомы еще до беременности
Два главных гормона, которые вырабатываются во время беременности, эстроген и прогестерон, появляются в нашем организме с наступлением половой зрелости. Вместе они регулируют менструальный цикл и отвечают за развитие признаков, которые отличают девочку от женщины. В начале беременности уровень этих гормонов растет каждую неделю, в результате прекращается менструация и начинается рост плаценты. Эстроген и прогестерон помогают эпителию матки сформироваться, увеличивают кровоток в области таза и груди, расслабляют маточные мышцы. И именно гормоны беременности вызывают перепады настроения и сильную эмоциональность, которых вам вряд ли удастся избежать во время беременности. После рождения ребенка уровень этих гормонов снизится, что, в свою очередь, иногда может внести свой вклад в развитие послеродовой депрессии у некоторых женщин.
Проблемы с пищеварением и усталость тоже связывают с прогестероном.
Релаксин готовит ваше тело к родам
На поздних сроках беременности активно вырабатывается гормон релаксин — он готовит ваше тело к родам. Релаксин стимулирует расслабление связок и суставов в области таза, благодаря чему во время родов тазовые кости раздвигаются. Также он размягчает шейку матки.
Окситоцин и чувство материнской любви
Окситоцин называют «гормоном любви и доверия», так как он играет большую роль в возникновении особой связи между мамой и новорожденным. Когда вы почувствуете, что буквально влюбляетесь в своего ребенка, то знайте, этой эмоцией управляет окситоцин.
Хотя синтетическую форму гормона используют для вызова родов, доказательств, что окситоцин, выработанный вашим организмом, как-то влияет на роды — нет. А вот после родов он является одним из тех гормонов, которые стимулируют выработку грудного молока.
А вот после родов он является одним из тех гормонов, которые стимулируют выработку грудного молока.
Поблагодарим пролактин за грудное молоко
Пролактин отвечает за появление грудного молока, и ваш организм вырабатывает этот гормон во время и после беременности. Благодаря ему придет молоко, его количество будет увеличиваться, а само кормление — провоцировать большую выработку гормона.
За время беременности вы, скорее всего, заметите разнообразные изменения, спровоцированные гормонами. Изучите, как именно гормоны помогают вашему телу в этот удивительный период вашей жизни, и поделитесь этим с близким человеком, который поддерживает вас на протяжении беременности. Ведь, когда вы понимаете, что именно происходит с вашим организмом, вам будет гораздо легче пережить возможный физический или эмоциональный дискомфорт.
Гинекология — платный стационар в Москве
Гинеколог — один из самых важных специалистов в жизни женщины, ведь от его опыта и квалификации во многом зависит здоровье пациентки.
Врач акушер-гинеколог проводит профилактические и диагностические осмотры, помогает выбрать методы контрацепции, осуществляет медицинское наблюдение за течением беременности и в послеродовом периоде. проводит осмотры и консультации при менопаузе и в климактерический период, лечение различных гинекологических патологий.
Врачи клиники «Центравиамед» заботятся о сохранении женского здоровья на всех этапах жизни женщины – от пубертатного периода до менопаузы и климакса.
В каких случаях следует записаться к гинекологу?
На регулярной основе врача-гинеколога следует посещать с целью профилактики 1-2 раза в год, даже если у вас нет никаких жалоб. Записаться к гинекологу на внеочередной прием следует если:- у вас произошло нарушение цикла
- менструации проходят очень болезненно
- появились постоянные боли внизу живота
- вы испытываете дискомфорт во время полового акта
- появилось зуд или жжение во влагалище
- появились гормональные изменения (перепады настроения, снижение либидо, приливы, ночная потливость)
- появились обильные выделения нетипичного цвета или запаха
- наступила менопауза или климактерический период
- вы планируете беременность
- вы хотите подобрать метод контрацепции
- болезненность молочных желез
- отечный синдром
Врач — эксперт:
Петрова
Врач акушер-гинеколог,
врач ультразвуковой диагностики,
Заведующая гинекологическим отделением
Заболевания, которые лечит врач-гинеколог
- Кандидоз (молочница)
- Эктопия («эрозия») шейки матки
- Вульвовагинит, сальпиногоофорит, эндометрит, хламидиоз, уреаплазмоз, бактериальный вагиноз и другие воспалительные заболевания органов малого таза
- Аднексит
- Эндометриоз, миома матки и другие доброкачественные заболевания органов малого таза
- Кисты яичников (эндометриоидная, дерматоидная, киста желтого тела, функциональная киста и др.
 )
) - Синдром поликистозных яичников
- Нарушение менструального цикла
- Миома матки
- Нарушения менструального цикла (задержка менструаций, учащенные менструации)
Как проходит консультация врача-гинеколога в Центравиамед
Прием у гинеколога можно разделить на несколько последовательных этапов.Опрос. Как и любой врач, гинеколог начинает свой прием с подробного опроса пациентки о жалобах и проявившихся симптомах, регулярности цикла, половой жизни и пр. Таким образом специалист собирает гинекологический анамнез.
Наши врачи-гинекологи подготовили перечень основных вопросов, ответив на которые, вы сможете подготовиться к опросу и не упустить важные детали:
- В каком возрасте наступила первая менструация?
- С какого возраста началась половая жизнь?
- Менструальный цикл: регулярность, продолжительность, наличие/отсутствие выделений между менструациями?
- Есть ли болезненность во время менструации, приблизительный объем выделений?
- Когда была последняя менструация?
- Есть ли жалобы на выделения, зуд, жжение, ощущение дискомфорта в области половых органов?
- Беременность: если были, то сколько и как протекали?
- Были ли роды, аборты, гинекологические операции и как они протекали?
- Имеются вредные привычки или аллергии?
- Были ли ранее гинекологические заболевания?
- Испытываете ли дискомфорт/болезненные ощущения во время интимной близости?
- Какие средства контрацепции используете?
- Наследственные заболевания у ваших родственников?
- Наличие вредных привычек?
- Наличие хронических заболеваний?
- Были ли хирургические вмешательства?
- Есть ли у Вас аллергические реакции?
Осмотр.
 Во время приема врач-гинеколог обязательно проводит осмотр в гинекологическом кресле. Во время этой процедуры врач оценивает состояние наружных половых органов, влагалища и шейки матки с помощью гинекологического зеркала, пальпирует матку и яичники.
Во время приема врач-гинеколог обязательно проводит осмотр в гинекологическом кресле. Во время этой процедуры врач оценивает состояние наружных половых органов, влагалища и шейки матки с помощью гинекологического зеркала, пальпирует матку и яичники. Также на приеме врач-гинеколог может осматривать и пальпировать молочные железы, если есть жалобы и дискомфорт в них, для того, чтобы проверить их на наличие уплотнений и болезненности.
Обследования во время приема. Важным моментом на приеме у гинеколога является проведение диагностических исследований. На регулярных приемах врач проводит:
- забор мазков для проведения цитологического исследования (онко-скрининг рака шейки матки)
- УЗИ органов малого таза (абдоминально или трансвагинально)
- Кольпоскопию
Важно! При планировании визита к врачу-гинекологу стоит помнить, что лучше всего записываться на прием в определенные дни цикла. Специалисты рекомендуют запланировать визит на 5-9 день от начала менструального цикла (1-й день МЦ – 1-й день менструации).
Специалисты рекомендуют запланировать визит на 5-9 день от начала менструального цикла (1-й день МЦ – 1-й день менструации).
Диагностика в Гинекологическом отделении Центравиамед
- УЗИ органов малого таза
- Кольпоскопия
- Пайпель-биопсия эндометрия
- Биопсия шейки матки
- Комплексные исследования на инфекции, передающиеся половым путем
- Тест на вирус папилломы человека (ВПЧ)
- Лабораторная диагностика (гормоны, биохимические показатели крови и другие)
- Онко-скрининги РШМ (цитология и кольпоскопия)
Амбулаторная радиоволновая хирургия в гинекологии
Использование радиоволновой хирургии позволяет удалить доброкачественные образования (папилломы, кондиломы) на половых органах женщины. Также этот метод используется для лечения дисплазий шейки матки, полипов цервикального канала, влагалище и пр.
Также этот метод используется для лечения дисплазий шейки матки, полипов цервикального канала, влагалище и пр.В нашей клинике используется оборудование экспертного класса, что сводит риск осложнений к минимуму, а процесс восстановления проходит быстро и безболезненно.
Фраксипарин инструкция по применению: показания, противопоказания, побочное действие – описание Fraxiparine р-р д/п/к введения 9500 МЕ анти-Ха/1 мл: шприцы 1 мл 2 или 10 шт. (920)
Надропарин следует вводить п/к или в/в болюсно.
Лечение нестабильной стенокардии и инфаркта миокарда без зубца Q: первое введение — в/в.
Гемодиализ: введение в артериальную линию экстракорпорального контура гемодиализа. Не вводить в/м.
Профилактика тромбоэмболических осложнений
При общехирургических вмешательствах
Рекомендуемая доза Фраксипарина составляет 0.3 мл (2850 анти-Ха ME) п/к за 2-4 ч до операции. Затем препарат вводят 1 раз/сут в течение всего периода риска тромбообразования (но не менее 7 дней) и до перевода пациента на амбулаторный режим.
При ортопедических вмешательствах
Фраксипарин назначают п/к из расчета 38 анти-Ха МЕ/кг веса, доза зависит от массы тела пациента (указана в таблице 1 ниже) и может быть увеличена до 50% на 4-й послеоперационный день. Начальная доза назначается за 12 ч до операции, 2-я доза — через 12 ч после завершения операции. Далее Фраксипарин продолжают применять 1 раз/сут в течение всего периода риска тромбообразования до перевода пациента на амбулаторный режим. Минимальный срок терапии составляет 10 дней.
Таблица 1. Дозирование Фраксипарина при профилактике тромбоэмболических осложнений при ортопедических вмешательствах
| Масса тела пациента (кг) | Доза Фраксипарина, вводимого за 12 ч до и через 12 ч после операции, далее 1 раз/сут до 3-го дня после операции | Доза Фраксипарина, вводимого 1 раз/сут, начиная с 4-го дня после операции | ||
| Объем, мл | Анти-Ха ME | Объем, мл | Анти-Ха ME | |
| <50 | 0. 2 2 | 1900 | 0.3 | 2850 |
| 50-69 | 0.3 | 2850 | 0.4 | 3800 |
| ≥70 | 0.4 | 3800 | 0.6 | 5700 |
У пациентов с высоким риском тромбообразования (при острой дыхательной недостаточности и/или респираторной инфекции, и/или сердечной недостаточности), находящихся на постельном режиме в связи с острой терапевтической патологией или госпитализированных в отделения реанимации или интенсивной терапии
Фраксипарин назначают п/к 1 раз/сут. Доза зависит от массы тела пациента и указана в таблице 2 ниже. Фраксипарин применяют в течение всего периода риска тромбообразования.
Таблица 2. Дозирование Фраксипарина при профилактике тромбоэмболических осложнений у пациентов с высоким риском тромбообразования
| Масса тела пациента (кг) | Доза Фраксипарина, вводимого 1 раз/сут | |
| Объем Фраксипарина, мл | Анти-Ха ME | |
| ≤70 | 0.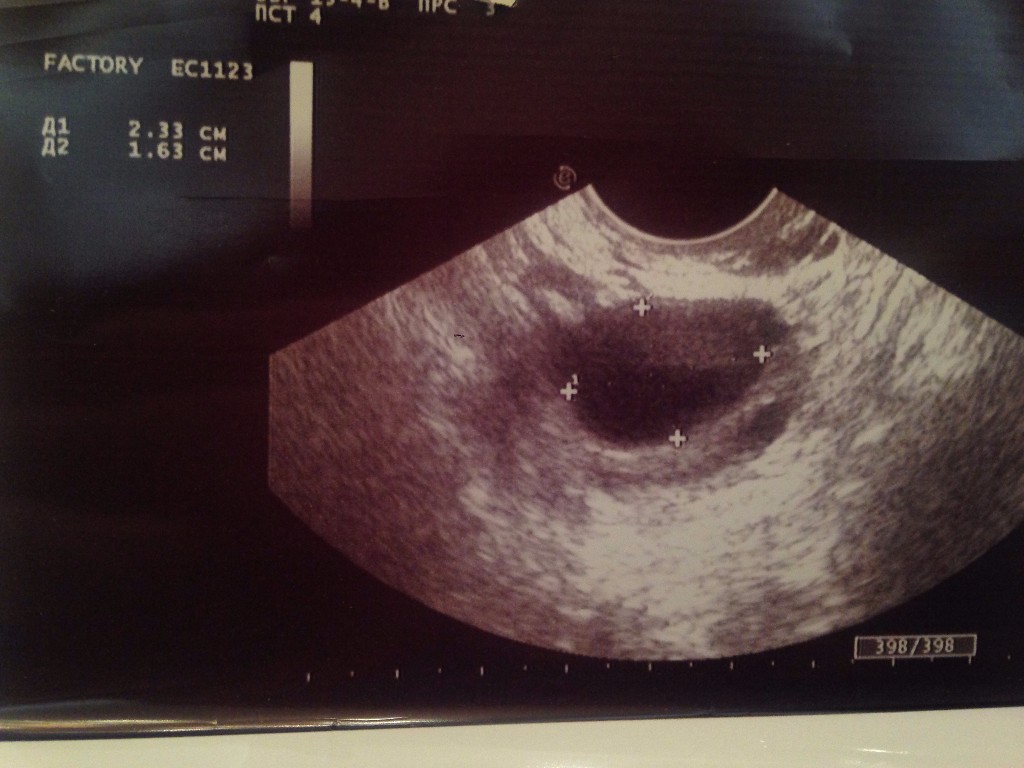 4 4 | 3800 |
| >70 | 0.6 | 5700 |
Для пожилых пациентов целесообразно снижение дозы до 0.3 мл (2 850 анти-Ха ME).
Лечение тромбоэмболии легочной артерии средней/тяжелой степени тяжести или проксимального тромбоза глубоких вен нижних конечностей
При отсутствии противопоказаний необходимо как можно раньше начать терапию пероральными антикоагулянтами. При лечении тромбоэмболии терапия Фраксипарином должна продолжаться до тех пор, пока не будут достигнуты целевые показатели МНО.
Фраксипарин назначают п/к 2 раза/сут (каждые 12 ч) в течение 10 дней. Доза зависит от массы тела пациента и указана в таблице 3 ниже (из расчета 86 анти-Ха МЕ/кг массы тела).
Таблица 3. Дозирование Фраксипарина при лечении тромбоэмболии легочной артерии средней/тяжелой степени тяжести или проксимального тромбоза глубоких вен нижних конечностей
| Масса тела пациента (кг) | Дважды в день, продолжительность 10 дней | |
| Объем (мл) | Анти-Ха ME | |
| <50 | 0. 4 4 | 3800 |
| 50-59 | 0.5 | 4750 |
| 60-69 | 0.6 | 5700 |
| 70-79 | 0.7 | 6650 |
| 80-89 | 0.8 | 7600 |
| ≥90 | 0.9 | 8550 |
Профилактика свертывания крови в системе экстракорпорального кровообращения при гемодиализе
Доза Фраксипарина должна быть установлена для каждого пациента индивидуально с учетом технических условий проведения диализа.
Фраксипарин вводится однократно в артериальную линию петли диализа в начале каждого сеанса. Для пациентов, не имеющих повышенного риска развития кровотечения, рекомендуются начальные дозы, достаточные для проведения 4-часового сеанса диализа в зависимости от массы тела (см. таблицу 4).
Таблица 4. Начальные дозы Фраксипарина при профилактике свертывания крови в системе экстракорпорального кровообращения при гемодиализе
| Масса тела пациента (кг) | Инъекция в артериальную линию петли диализа в начале сеанса диализа | |
| Объем (мл) | Анти-Ха ME | |
| <50 | 0. 3 3 | 2850 |
| 50-69 | 0.4 | 3800 |
| ≥70 | 0.6 | 5700 |
У пациентов с повышенным риском кровотечения рекомендовано применять половинную дозу препарата для проведения диализа.
В случае, если сеанс диализа продолжается дольше 4 ч, Фраксипарин может быть введен дополнительно в меньших дозах. При проведении последующих сеансов диализа доза должна подбираться индивидуально в зависимости от наблюдаемых эффектов. Следует наблюдать за пациентом в течение процедуры диализа в связи с возможным возникновением кровотечений или признаков тромбообразования в системе для диализа.
Лечение нестабильной стенокардии и инфаркта миокарда без зубца Q
Фраксипарин назначают п/к 2 раза/сут (каждые 12 ч). Продолжительность лечения обычно составляет 6 дней. В клинических исследованиях пациентам с нестабильной стенокардией/инфарктом миокарда без зубца Q Фраксипарин назначался в комбинации с ацетилсалициловой кислотой в дозе 325 мг/сут.
Начальная доза применяется как однократная в/в болюсная инъекция, последующие дозы вводятся п/к. Дозы зависит от массы тела пациента и указаны в таблице 5 ниже из расчета 86 анти-Ха МЕ/кг массы тела.
Таблица 5. Дозирование Фраксипарина при лечении нестабильной стенокардии и инфаркта миокарда без зубца Q
| Масса тела пациента (кг) | Начальная доза для в/в введения (болюсно) | П/к инъекция (каждые 12 ч) | Анти-Ха ME |
| <50 | 0.4 мл | 0.4 мл | 3800 |
| 50-59 | 0.5 мл | 0.5 мл | 4750 |
| 60-69 | 0.6 мл | 0.6 мл | 5700 |
| 70-79 | 0.7 мл | 0.7 мл | 6650 |
| 80-89 | 0.8 мл | 0.8 мл | 7600 |
| 90-99 | 0.9 мл | 0.9 мл | 8550 |
| ≥100 | 1.0 мл | 1.0 мл | 9500 |
Особые группы пациентов
Пациенты пожилого возраста
Профилактика тромбоэмболических осложнений при общехирургических вмешательствах, профилактика свертывания крови во время гемодиализа и лечение нестабильной стенокардии и инфаркта миокарда без зубца Q
У пациентов пожилого возраста коррекция доз не требуется, за исключением пациентов с почечной недостаточностью. До начала лечения Фраксипарином рекомендуется провести оценку функции почек.
До начала лечения Фраксипарином рекомендуется провести оценку функции почек.
Профилактика тромбоэмболических осложнений у пациентов с высоким риском тромбообразования (при острой дыхательной недостаточности и/или респираторной инфекции, и/или сердечной недостаточности), находящихся на постельном режиме или госпитализированных в отделения реанимации или интенсивной терапии
У пациентов пожилого возраста может потребоваться снижение дозы до 0.3 мл (2850 анти-Ха ME).
Почечная недостаточность
Профилактика тромбоэмболии
У пациентов с легкой степенью почечной недостаточности (КК ≥50 мл/мин) снижение дозы не требуется.
У пациентов с умеренной и тяжелой почечной недостаточностью наблюдается снижение экскреции надропарина, что приводит к повышенному риску возникновения тромбоэмболии и кровотечений.
Если, учитывая индивидуальные факторы риска развития кровотечений и тромбоэмболии у пациентов с умеренной почечной недостаточностью (КК ≥30 мл/мин и менее 50 мл/мин), лечащий врач принимает решение о снижении дозы, доза должна быть снижена на 25-33%.
Доза Фраксипарина должна быть снижена на 25-33% у пациентов с тяжелой почечной недостаточностью (КК менее 30 мл/мин).
Лечение тромбоэмболии, нестабильной стенокардии и инфаркта миокарда без зубца Q
У пациентов с легкой почечной недостаточностью (КК ≥50 мл/мин) снижение дозы не требуется.
У пациентов с умеренной и тяжелой почечной недостаточностью наблюдается снижение экскреции надропарина, что приводит к повышенному риску развития тромбоэмболии и кровотечений.
Если, учитывая индивидуальные факторы риска кровотечений и тромбоэмболии у пациентов с умеренной почечной недостаточностью (КК ≥30 мл/мин и менее 50 мл/мин), лечащий врач принимает решение о снижении дозы, доза должна быть снижена на 25-33%. Фраксипарин противопоказан пациентам с тяжелой почечной недостаточностью.
Пациенты с печеночной недостаточностью
Не проводилось специальных исследований для данной группы пациентов.
Общие указания
Особое внимание следует уделять конкретным инструкциям по применению для каждого лекарственного препарата, относящегося к классу низкомолекулярных гепаринов, т. к. для них могут быть использованы различные единицы дозирования (ME или мг). Именно поэтому при длительном лечении недопустимо чередование надропарина с другими НМГ. Необходимо обращать внимание на то, какой именно препарат используется — Фраксипарин или Фраксипарин Форте, т.к. это также влияет на режим дозирования.
к. для них могут быть использованы различные единицы дозирования (ME или мг). Именно поэтому при длительном лечении недопустимо чередование надропарина с другими НМГ. Необходимо обращать внимание на то, какой именно препарат используется — Фраксипарин или Фраксипарин Форте, т.к. это также влияет на режим дозирования.
Градуированные шприцы предназначены для подбора дозы в зависимости от массы тела пациента.
Фраксипарин не предназначен для в/м введения.
При лечении Фраксипарином должен проводиться клинический мониторинг измерения количества тромбоцитов (см. раздел «Особые указания»).
Необходимо следовать рекомендациям относительно времени дозирования Фраксипарина, если пациенту проводится спинальная/эпидуральная анестезия или люмбальная пункция (см. раздел «Особые указания»).
Инструкция по самостоятельному выполнению инъекции препарата Фраксипарин
Подготовка к инъекции и техника п/к введения
- Тщательно вымыть руки с водой и мылом и высушить полотенцем.

- Извлечь предварительно заполненный шприц из пачки и проверить, что:
- срок годности препарата не истек;
- шприц не был вскрыт и не поврежден.
- Принять положение сидя или лежа.
Выбрать место в нижней части живота, исключая область примерно 5 см вокруг пупка. Предпочтительно вводить препарат в правую и левую стороны передней брюшной стенки поочередно. Это поможет уменьшить дискомфорт в месте инъекции. Если введение в нижнюю часть живота невозможно, пациенту следует обратиться за советом к лечащему врачу или медицинской сестре.
- Обработать место инъекции тампоном, смоченным спиртом.
- Снять защитный колпачок, сначала прокрутив, а затем потянув его по прямой линии от защитного корпуса. Выбросить защитный колпачок.
Если объем раствора в шприце больше, чем необходимо для инъекции, необходимо удалить избыток раствора перед проведением инъекции.
- шприц следует держать иглой вниз;
- осторожно надавливайте на поршень до тех пор, пока нижняя часть поршня не окажется на линии объема, назначенного врачом;
- излишки раствора необходимо выбросить;
- теперь шприц готов к использованию.

Не следует прикасаться к игле после снятия колпачка и не допускать контакта иглы с любыми поверхностями.
В шприце можно заметить пузырьки воздуха. Не следует пытаться удалить пузырьки воздуха перед инъекцией — это может привести к потере части препарата.
- Аккуратно зажать кожу для формирования складки. Кожную складку необходимо удерживать большим и указательным пальцами до окончания введения препарата.
- Следует держать шприц крепко. Иглу следует вводить перпендикулярно, а не под углом, на всю длину в зажатую складку кожи.
- Ввести все содержимое шприца нажатием на поршень. Затем аккуратно удалить иглу и прижать место инъекции тампоном, смоченным спиртом. Не следует растирать место введения препарата после инъекции.
- После выполнения инъекции на использованный шприц устанавливается система защиты: удерживая использованный шприц в одной руке за защитный корпус, другой рукой потянуть за держатель для высвобождения защелки и сдвигания корпуса для защиты иглы до слышимого щелчка, обозначающего фиксацию защитного корпуса.

Использованный шприц следует утилизировать в соответствии с обычной процедурой утилизации медицинских отходов.
При применении препарата необходимо строго придерживаться рекомендаций, представленных в инструкции, а также указаний врача. При возникновении вопросов пациенту следует обратиться к врачу.
Зачатие ребенка — благоприятные дни, рассчитать, калькулятор, совместимость крови, таблица зачатия
Лютеиновая фаза
Лютеиновая фаза (фаза желтого тела) начинается с момента овуляции и длится около 12-16 дней.
На месте совулировавшего фолликула в течение нескольких дней после овуляции формируется желтое тело. Его основная функция – синтез прогестерона и эстрогенов для поддержания будущей беременности. Если беременность не наступает, то через 10-12 дней желтое тело подвергается обратному развитию, что приводит к падению уровня гормонов, после чего и начинается очередная менструация. Если беременность наступила – желтое тело продолжает функционировать и поддерживать беременность.
При отсутствии беременности уровень прогестерона достигает максимального значения примерно через неделю после овуляции – в это время и рекомендуется сдавать анализ крови на прогестерон для оценки функции желтого тела.
Как рассчитать наиболее удачные дни для зачатия?
О том, как важно вести календарь менструального цикла, девушкам твердят с юных лет. Не все внимают подобным советам гинекологов, а зря. Регулярное ведение календаря менструаций дает возможность точно установить длину цикла, вовремя заметить отклонения от нормы, обнаружить беременность и рассчитать благоприятные дни для зачатия и так называемые «безопасные» дни, когда вероятность близка к нулю.
Отметим сразу: календарный метод контрацепции крайне ненадежен, не способен полностью защитить вас от нежелательной беременности и уж тем более – от ИППП. Однако рассчитать дни, когда зачатие наиболее вероятно, он вам поможет.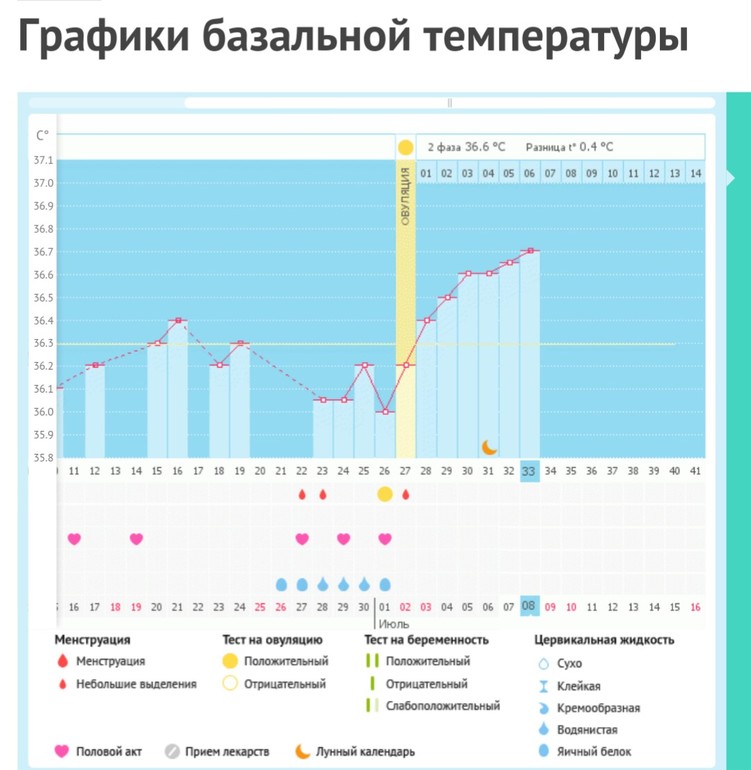 Главные условия в данном случае – ведение дневника менструации в течение 4-6 месяцев (чем дольше, тем лучше) и регулярность месячных.
Главные условия в данном случае – ведение дневника менструации в течение 4-6 месяцев (чем дольше, тем лучше) и регулярность месячных.
Женский цикл условно можно разделить на несколько отрезков:
- созревание яйцеклетки;
- овуляция;
- перемещение созревшей яйцеклетки в полость матки;
- менструация.
В норме цикл длится от 21 до 35 дней, из которых 2-7 суток приходятся на собственно менструацию. Особенности течения цикла очень индивидуальны, поэтому не стоит сравнивать свой организм с другими и руководствоваться опытом подруг. Если у вас вызывают беспокойство обильные или слишком скудные месячные, сильные боли в эти дни, выделения странного цвета (например, ярко-алого или темно-коричневого), стоит посетить гинеколога.
Наиболее благоприятными днями для зачатия считаются 4-5 дней до овуляции и 1-2 суток после нее. Овуляция (выход готовой к оплодотворению яйцеклетки) происходит примерно в середине цикла: например, при длительности 28 дней это 14 день.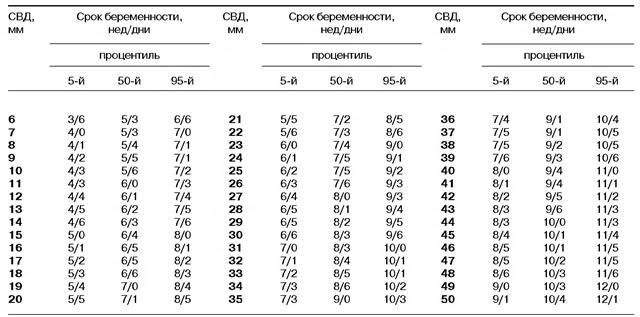 На ее приближение и наступление могут указывать обильные, похожие на белок слизистые выделения из влагалища, легкие ноющие боли в животе. Сегодня в аптеках продаются тесты на овуляцию, которые помогут уточнить ее наступление. Самая высокая вероятность зачатия – собственно в день овуляции. Если оплодотворение происходит, месячные не приходят в назначенный срок.
На ее приближение и наступление могут указывать обильные, похожие на белок слизистые выделения из влагалища, легкие ноющие боли в животе. Сегодня в аптеках продаются тесты на овуляцию, которые помогут уточнить ее наступление. Самая высокая вероятность зачатия – собственно в день овуляции. Если оплодотворение происходит, месячные не приходят в назначенный срок.
Важно!
Многие девушки, мечтающие забеременеть, начинают делать домашние струйные тесты еще за несколько дней до даты предполагаемых месячных, но это неправильно. Несмотря на то, что современная фармакология выпускает тесты с очень высокой чувствительностью, способной распознать беременность на ранних стадиях, для достоверности результата следует дождаться дня предполагаемых месячных. Если кровотечение не наступает, на следующий день с первой порции мочи (это важно, так как самая высокая доза ХГЧ содержится именно в ней) можно сделать тест. С каждым днем задержки уровень ХГЧ в моче возрастает, следовательно, увеличивается и точность результатов теста. Раньше всего беременность выявляет анализ крови на ХГЧ, так как в ней концентрация этого гормона в 2 раза больше, чем в моче. Поэтому особо нетерпеливым стоит посетить лабораторию за 1-2 дня до даты предполагаемых месячных.
Раньше всего беременность выявляет анализ крови на ХГЧ, так как в ней концентрация этого гормона в 2 раза больше, чем в моче. Поэтому особо нетерпеливым стоит посетить лабораторию за 1-2 дня до даты предполагаемых месячных.
Если зачатие не произошло, кровотечение приходит в срок, и начинается новый цикл.
На вероятность зачатия, помимо дня женского цикла, оказывают влияние и другие факторы, а именно:
- качество спермы партнера – при низкой жизнеспособности сперматозоидов половой контакт даже в благоприятные дни имеет очень низкие шансы на оплодотворение;
- состояние здоровья женщины в целом;
- наличие хронических заболеваний органов половой системы, инфекции и т. д.
Важно!
Календарный метод не является надежным способом контрацепции! На зачатие влияет огромное количество факторов, и учесть все их самостоятельно просто невозможно. У многих женщин беременность наступала в результате полового контакта на 4, 5, 7, 24, 26 день цикла, которые считаются относительно безопасными. Кроме того, один или два раза в год женский цикл может проходить без овуляции, и это считается нормой. Если вы пока не планируете стать мамой, подберите со своим гинекологом более надежный метод контрацепции.
Кроме того, один или два раза в год женский цикл может проходить без овуляции, и это считается нормой. Если вы пока не планируете стать мамой, подберите со своим гинекологом более надежный метод контрацепции.
Вся информация носит ознакомительный характер. Если у вас возникли проблемы со здоровьем, то необходима консультация специалиста.
youtube.com/embed/ZjtE2DXs6bg?feature=oembed» frameborder=»0″ allow=»accelerometer; autoplay; encrypted-media; gyroscope; picture-in-picture» allowfullscreen=»»/>
Продолжительность менструального цикла
Фолликулярная фаза может отличаться по продолжительности (как у разных женщин, так и у одной женщины в течение всей жизни). Обычно длина именно этой фазы цикла определяет длину всего менструального цикла и влияет на задержки менструаций – например, если созревание фолликула происходит быстрее или медленнее, чем обычно, или не происходит вовсе. Лютеиновая фаза обычно имеет постоянную продолжительность (от 12 до 16 дней)..jpg)
https://youtu.be/-BBmtFIlwVw
Можно ли узнать, произошло зачатие или нет
Возможных методик для оценки наступления гестации существует достаточное количество. Самые распространенные из них:
- внимательно следить за менструальным календарем. При успешном оплодотворении месячные не наступят еще долгое время;
- купите тест – полоску. Их эффективность оценивается как высокая только спустя 12 – 14 дней после предполагаемого зачатия;
- сдайте клинический анализ крови из вены на определение уровня ХГЧ. Его повышение означает наступившую беременность;
- ведите график базальной температуры. Во время овуляции нормальный показатель – 37 градусов, и если он держится длительное время – вы вполне можете быть беременны;
- есть народный способ: пролейте утром небольшое количество мочи на поверхность (лучше использовать бумагу), капните туда йод. Если оттенок, полученный в результате, будет синим – вероятность удачного оплодотворения очень высока.

При наступившей беременности часто отмечается ухудшение самочувствия: появляется желание спать, вялость, увеличение груди и небольшая раздражительность.
Пол ребенка
Пол будущего ребенка не зависит от расположения звезд на небе, меню будущих родителей или позы при зачатии. Пол ребенка зависит от того, какой тип сперматозоида оплодотворит яйцеклетку – несущий мужскую Y-хромосому или женскую X-хромосому. Сперматозоиды “мужского” пола, как правило, легче и шустрее двигаются, по сравнению с “женскими”, но более чувствительны к внешним условиям и неблагоприятным воздействиям. Сперматозоиды “женского” пола, наоборот, менее подвижны, но более выносливы. Таким образом, если половой акт происходит в день овуляции или позже – повышается вероятность рождения мальчика, а если половой акт происходит задолго до овуляции, то повышается вероятность рождения девочки и уменьшается вероятность зачатия. Однако, специалисты считают, что надежность этого метода не превышает 60%.
Совместимость пары для зачатия
Если вы планируете беременность, вам необходимо будет сдать определенные анализы.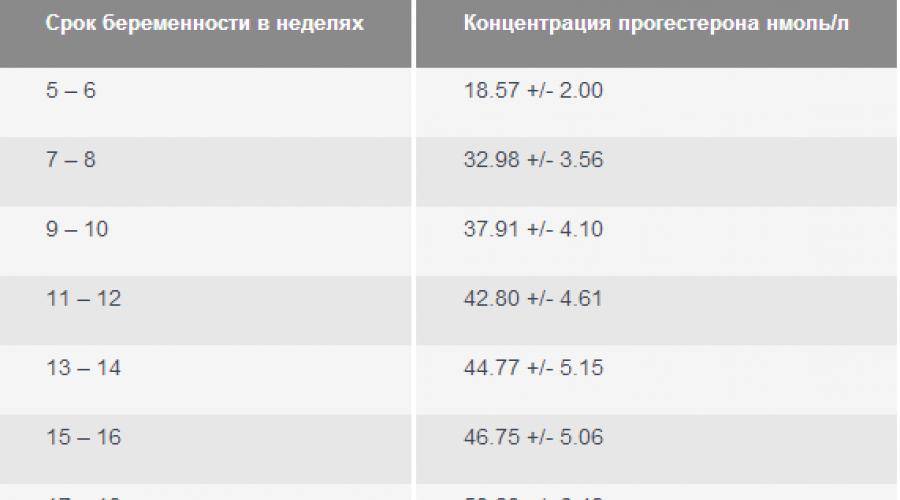 У женщины определяют уровень содержания гормонов, их возможность повлиять на менструацию и овуляцию. Мужчина обязательно сдает спермограмму, для оценки активности и дееспособности сперматозоидов.
У женщины определяют уровень содержания гормонов, их возможность повлиять на менструацию и овуляцию. Мужчина обязательно сдает спермограмму, для оценки активности и дееспособности сперматозоидов.
Влияние резус-фактора
Выявление резус – фактора и группы крови партнеров – очень важная процедура, которая играет немаловажную роль для наступления беременности. В обязательном порядке составляется анализ совместимости, который поможет определить возможность зачать малыша и существуют ли риски.
Согласно мнению специалистов, для точного оплодотворения лучше всего, если показатели резус – фактора будут совпадать. У многих людей резус положительный – это количество составляет примерно 85 % населения земного шара.
Если хоть у одного из партнеров отрицательный – существует риск выкидыша и проблем с зачатием. Женщина вынуждена будет постоянно наблюдаться, лежать в стационаре, принимать медицинскую помощь.
Если отрицательный RH у будущей матери – ситуация становится еще более проблематичной. При унаследовании генетики отца (с положительным резус – фактором), малыш может получить пороки и патологии в развитии, увеличивается угроза срыва и выкидыша, не говоря о проблемах с зачатием.
При унаследовании генетики отца (с положительным резус – фактором), малыш может получить пороки и патологии в развитии, увеличивается угроза срыва и выкидыша, не говоря о проблемах с зачатием.
Матка «считает» плод «несоответствующим», поэтому старается его отвергнуть.
Влияние группы крови
Для зачатия малыша важны показатели группы крови. Согласно статистике, ребенок может унаследовать группу матери в 90 % случаев. Самой распространенной является 1. При переливании и донорстве она подходит абсолютно всем.
Существуют правила зачатия мальчика и девочки
4 группа крови считается одной из самых адаптивных: переливать ее другим людям нельзя, а вот для носителя этого резуса подойдет любой тип.
Древние таблицы для предопределения пола
Нужные даты для совершения актов поможет назначить и китайская таблица зачатия ребенка по возрасту матери. Несмотря на некоторые споры, которые ведутся относительно ее достоверности, многие доверяют таким прогнозам. Считается, что она весьма древняя и в свое время помогала женам императоров зачать наследника. Китаянки и сегодня активно используют ее.
Считается, что она весьма древняя и в свое время помогала женам императоров зачать наследника. Китаянки и сегодня активно используют ее.
Таблица имеет перечень месяцев года в вертикальных столбцах, которые назначаются для зачатия и перечень возрастов женщины в горизонтальных. На пересечении этих критериев указано, ребенок какого пола может появиться при проведении акта в тот или иной месяц.
Китайская таблица зачатия ребенка
Потребуется найти графу со своим возрастом и просмотреть прогнозы на ближайшие месяцы. Если там обозначены нежелательные результаты, стоит отложить дату зачатия до «эффективного» месяца.
Таблица зачатия ребенка по возрасту мамы имеет неоднозначные отзывы. В частности, женщины уже имеющие детей, провели «проверку» на своем примере и результат оказался сомнительным – порядка 30% несовпадений. Потому решив использовать древний метод, не стоит отказывать и от научных методов, учитывая особенности сперматозоидов и момент выхода клетки.
Японская таблица зачатия
Несколько лучшие отзывы получила японская таблица подобного типа. Она имеет несколько сложную структуру и состоит из двух табличек. Работать по ней нужно таким образом:
Она имеет несколько сложную структуру и состоит из двух табличек. Работать по ней нужно таким образом:
- В первой таблице посмотреть контрольное число на пересечении дат рождения супругов.
- Во второй таблице найти столбец со своей цифрой. Посмотреть в нем месяцы и вероятность для развития женского или мужского эмбриона в каждом.
- Выбрать наиболее вероятные, прогнозирующие желаемый эффект.
Существуют и другие виды аналогичных прогнозов: известная таблица Ванги, прогноз пола по группам крови родителей и т .п. Использовать их или нет, решать каждому. В любом случае, подтвердить их прогнозы дополнительными расчетами будет не лишним.
Подготовка к беременности процесс сложный и родителям потребуется тщательно подготовиться, начиная с прохождения обследования в больнице. Зато, благодаря исследованиям ученых сегодня появилась возможность повлиять на пол своего малыша. Совокупно можно использовать дополнительные методы расчетов: онлайн-калькулятор, таблица зачатия ребенка. Но для большинства пар не имеет значения, какого пола малыш у них появится, главное, чтобы он был здоров и радовал своих родителей.
Но для большинства пар не имеет значения, какого пола малыш у них появится, главное, чтобы он был здоров и радовал своих родителей.
инструкция по применению таблеток, состав, дозировки
Внутрь. Таблетки следует принимать целиком, не разжевывая, желательно в первой половине дня между приемами пищи.
Таблетки препарата Гептрал® следует вынимать из блистера непосредственно перед приемом внутрь. В случае если таблетки имеют цвет, отличный от белого до белого с желтоватым оттенком (вследствие негерметичности алюминиевой фольги), препарат Гептрал® применять не рекомендуется.
Рекомендуемая доза составляет 10-25 мг адеметионина на 1 кг массы тела в сутки.
Обычно суточная доза составляет 1-2 таблетки в сутки (от 400-800 мг адеметионина в сутки) и может быть увеличена до 4 таблеток в сутки (до 1600 мг адеметионина в сутки).
Эффект обычно проявляется через 7-14 дней лечения и сохраняется при дальнейшем применении препарата.
При отсутствии положительного эффекта от проводимой в течение 2 недель терапии препаратом или ухудшении состояния следует обратиться к врачу.
Пациенты пожилого возраста
Клинический опыт применения препарата Гептрал® не выявил каких-либо различий в его эффективности у пациентов пожилого возраста и пациентов более молодого возраста. Однако, учитывая высокую вероятность имеющихся нарушений функции печени, почек или сердца, другой сопутствующей патологии или одновременной терапии с другими лекарственными средствами, дозу препарата Гептрал® пожилым пациентам следует подбирать с осторожностью, начиная применение препарата с нижнего предела диапазона доз.
Почечная недостаточность
Имеются ограниченные клинические данные о применении препарата Гептрал® у пациентов с почечной недостаточностью, в связи с этим рекомендуется соблюдать осторожность при применении препарата Гептрал® у таких пациентов.
Печеночная недостаточность
Параметры фармакокинетики адеметионина сходны у здоровых добровольцев и у пациентов с хроническими заболеваниями печени.
Дети и подростки до 18 лет
Применение препарата Гептрал® у детей и подростков до 18 лет противопоказано (эффективность и безопасность не установлены).
Определение пдр калькулятор. Рассчитать дату родов по последним месячным
К этому дню нужна особенная подготовка. Столько всего нужно купить, приготовить, изучить огромное количество литературы, продумать всё возможные варианты развития событий. И нам, женщинам, кажется, что будет обидно что-нибудь не учесть.
Вся беременность – это не только духовный настрой, а так же вполне материальные хлопоты, которые следует тщательно планировать.
В несложной формуле вычислений даты родов главная составляющая – срок беременности. Зачатие наступает чаще всего в дни овуляции, но не любая женщина знает, когда же наступают эти самые дни.
Все просто – ровно в середине менструального цикла, т.е. спустя 12-16 дней с первого дня последней менструации.
К примеру, последние месячные начались у вас 1 апреля, значит, яйцеклетка направится в свой сложный путь 12-16 апреля.
Этот расчет срока родов подходит для женщин с менструальным циклом средней продолжительности – 24-28 дней. При отклонениях по дням в ту или иную сторону, срок овуляции также меняется.
При отклонениях по дням в ту или иную сторону, срок овуляции также меняется.
Примем к расчетам, что зачатие произошло посередине последнего менструального цикла.С этого промежутка времени и начинаются долгие 40 недель вашей беременности.
Пробуем рассчитать срок родов по неделям
Некоторые женщины по ошибке прибавляют 9 месяцев и получают «предполагаемую» сокровенную дату. Это неверно, т.к. беременность длится чуть больше – приблизительно 280 дней или 40 недель.
Правда, врач быстро ликвидирует эту ошибку и помогает пациентке определиться при помощи специального календаря, который есть у любого гинеколога.
Этот календарь располагает самой легкой системой подсчета – от первого дня последней менструации нужно отнять 3 месяца (1 апреля минус 3 месяца = 1 января), далее нужно прибавить к получившейся дате 7 дней (1+7=8), полученный результат и является предполагаемым сроком родов, который ваш гинеколог и занесет в карточку.
Второй способ расчета – к первому дню менструального цикла нужно прибавить 280 дней.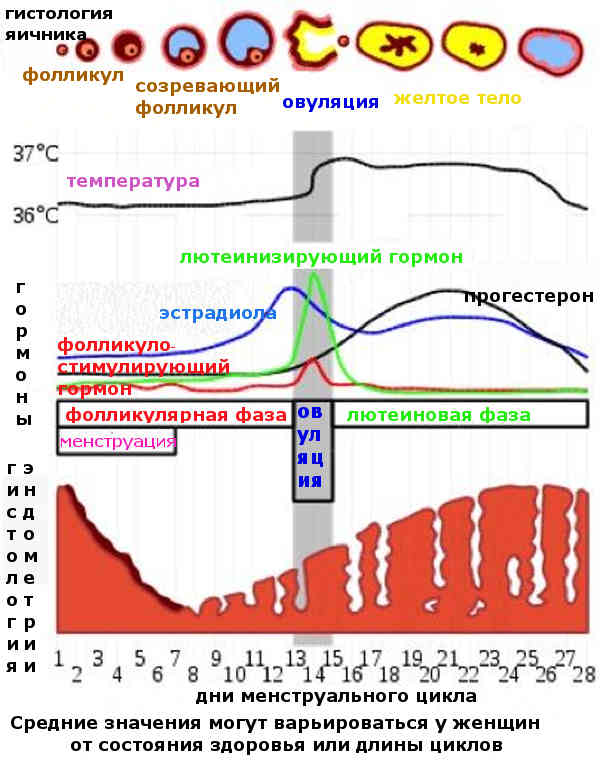
Но нельзя ориентироваться только на эти системы расчетов, потому что у некоторых доношенная беременность может длиться 38 недель, а у других – 42, все это – в пределах нормы.
Многоплодная беременность, как правило, заканчивается раньше вычисленной доктором даты.
Как правильно рассчитать срок родов по шевелениям. Народные приметы
Для определения срока родов можно пользоваться народной приметой, которая уже многие века, еще до развития медицины, помогала будущим матерям.
Ровно посередине беременности, первородящие женщины впервые чувствуют шевеления своего малыша – это значимое событие происходит, как правило, на 20й неделе.
Повторнородящие матери идентифицируют толчки уже на 18 неделе, т.к. стенки матки после родов становятся тоньше, а значит, и чувствительнее, следовательно, во второй/третий/четвертый раз внутриутробные движения воспринимаются лучше.
К моменту начала внутриутробных шевелений нужно прибавить 20 и 22 недели при первой и последующих беременностях соответственно.
Но и этот способ не очень точен, потому что девушки с разной комплекцией чувствуют толчки на разных неделях, худенькая женщина ощущает движения внутри себя уже на 15-16 неделях, а более плотная – на 21-22 неделях.
Стоит добавить, что не все будущие матери могут сразу же верно расценить непонятные шевеления внутри себя – некоторые путают это действо с расстройством кишечника, пардон, или движением мышц живота (слабой судорогой).
Также можно определить приближающиеся роды уже в последнем триместре – по опущению животика. Этот процесс немного облегчает самочувствие беременных и происходит за 2-4 недели до родов.
Рассчитываем срок родов по УЗИ
Еще один метод оценки срока родов – компьютерная диагностика, или проще – УЗИ. На ранних сроках (до 12 недель) ультразвук может с точностью до дня определить день зачатия, исходя из размеров головы и туловища эмбриона.
До определенного момента (примерно 3-4 месяцев беременности), все малыши развиваются одинаково, после этого сказывается уже генетическая предрасположенность, особенности питания и образа жизни матери.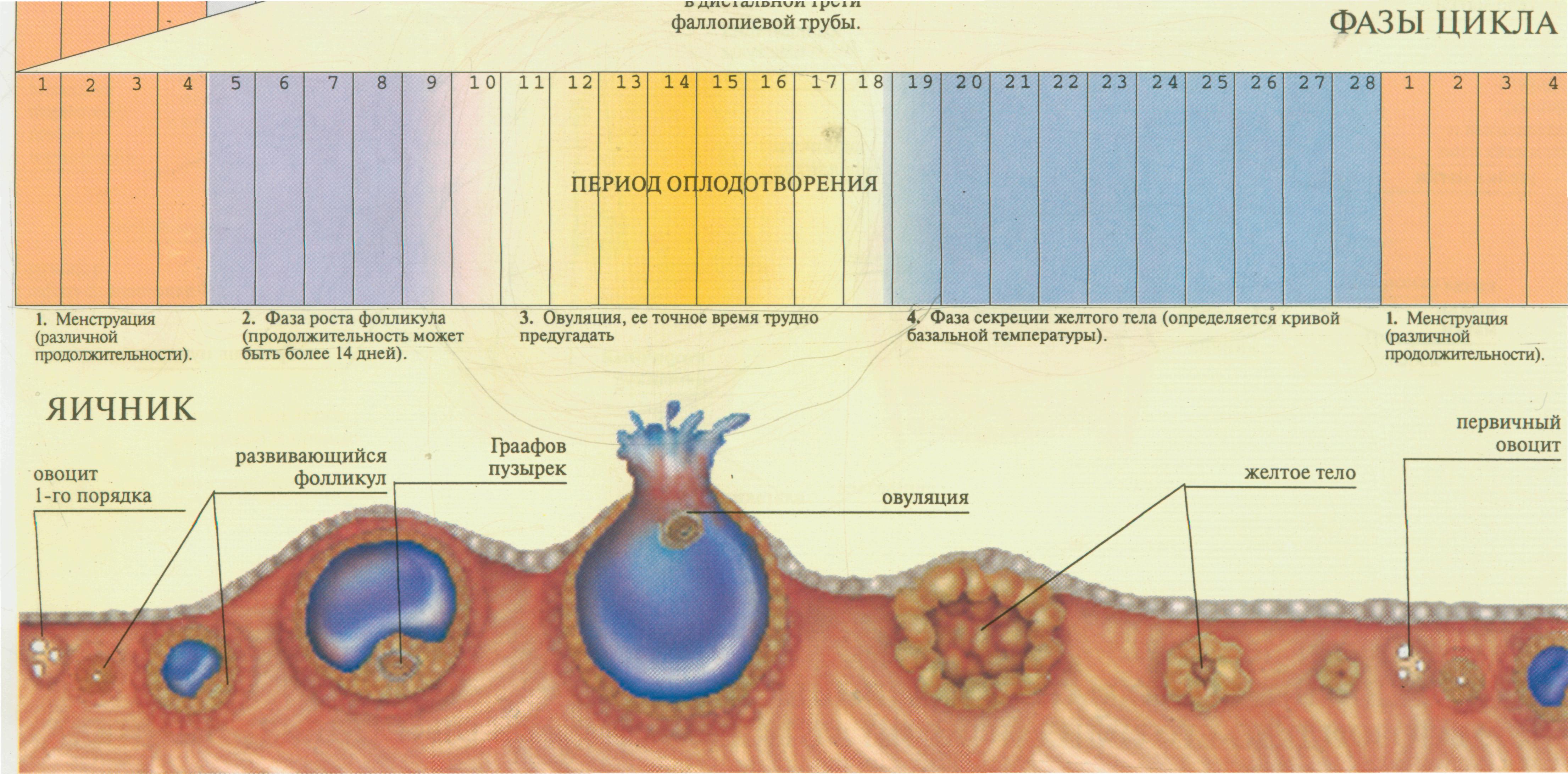
Ультразвуковое исследование во втором и третьем триместрах будет иметь погрешность до 2-3 недель, потому что детки разные и вес новорожденных может колебаться от 3 до 5 килограммов.
Неопытные гинекологи могут взять за основу дату, рассчитанную компьютером, и после «предполагаемых 40 недель», начать предпринимать ненужные меры в связи с «переношенной» беременностью.
Наконец, почти таким же точным способом, как и УЗИ, можно считать гинекологическое обследование на кресле.
Опытный врач по размерам и форме матки сможет на ощупь определить срок беременности, исходя из него будут производиться дальнейшие вычисления, которые мы определили в начале статьи.
Стоит учитывать, что нельзя на сто процентов полагаться ни на один из перечисленных методов, они приблизительны и дают результат, который может варьироваться на 2 недели в ту или иную сторону. Ориентироваться стоит на свои ощущения и природу, которая никогда не ошибается.
Менструация задерживается, а в тестах все явственней проступают две заветные полосочки? К гинекологу идти еще рано, а узнать, когда появится на свет малыш, который, кажется, уже обосновался в вашем животике, очень хочется? В таком случае воспользуйтесь помощью нашего сервиса, чтобы рассчитать дату родов.
Рассчитать дату родов онлайн
Методик вычисления ожидаемой даты наступления родов существует несколько. Все они основаны на том, что нормальная беременность продолжается в среднем около сорока недель, считая от начала последнего менструального кровотечения. Предполагаемая дата родов припадет на день, наступивший по истечении 280 суток или 40 недель после того, как начались последние месячные.
Рассчитать дату родов на нашем сервисе очень легко, удобно и быстро — это займет всего лишь несколько минут или даже секунд. Для этого необходимо заполнить окна калькулятора числами, соответствующими дате первого дня вашей последней менструации в следующем формате: день, месяц, год.
Всего лишь за мгновение калькулятор произведет подсчет — и выдаст результат на монитор.
Данный сервис работает по принципу вычисления длительности беременности, которая в большинстве случаев продолжается на протяжении 40 акушерских недель или 280 календарных дней. Дату родов можно рассчитать самостоятельно, если ко дню, когда у вас начались последние месячные, прибавить необходимое количество дней/недель. Но при помощи этого удобного калькулятора расчеты производятся легче, быстрее и без ошибок. Однако вы должны понимать, что это лишь приблизительная, ориентировочная дата, когда вы предположительно можете родить. На продолжительность беременности влияет большое множество факторов, поэтому она у разных женщин может длиться в течение неодинакового периода времени.
Но при помощи этого удобного калькулятора расчеты производятся легче, быстрее и без ошибок. Однако вы должны понимать, что это лишь приблизительная, ориентировочная дата, когда вы предположительно можете родить. На продолжительность беременности влияет большое множество факторов, поэтому она у разных женщин может длиться в течение неодинакового периода времени.
Рассчитать дату родов по дате зачатия
Если же вам достоверно известен день, когда наступило оплодотворение, то расчет даты родов по дате зачатия окажется еще более достоверным. Чтобы узнать, когда малыш появится на свет, необходимо ко дню, в который произошел заветный половой акт, прибавить 280 суток.
Следует понимать, что дата свершения полового акта (даже если вы практически на сто процентов уверенны в ее подлинности и даже если в этом месяце у вас был только единичный случай сексуальной близости) не всегда является датой зачатия ребенка. Все дело в том, что овуляция (выход готовой к оплодотворению яйцеклетки) может произойти через день-два и даже больше после секса, но сперматозоиды, попавшие во влагалище раньше, способны дождаться этого момента для слияния с яйцеклеткой и образования новой жизни.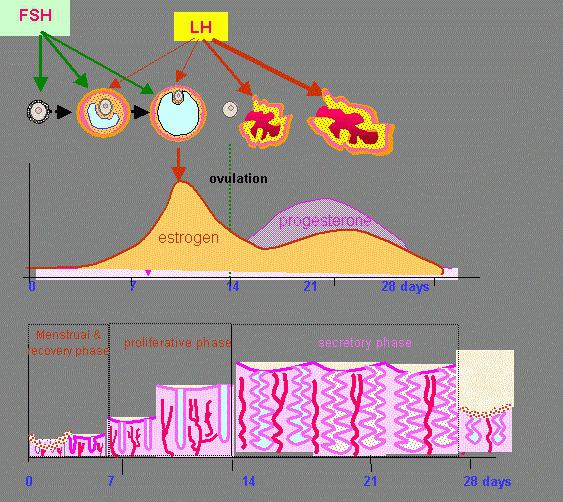 Таким образом, расчеты могут оказаться ошибочными в несколько дней. Но все равно дата зачатия может быть определена приблизительно.
Таким образом, расчеты могут оказаться ошибочными в несколько дней. Но все равно дата зачатия может быть определена приблизительно.
Рассчитать предполагаемую дату родов можно также по дню овуляции. Если вы ведете соответствующий график, то расчеты окажутся достаточно точными. Но вычислить тот самый день можно ориентировочно, даже не зная точную дату овуляции. Считается, что яйцеклетка созревает приблизительно в середине цикла. При 28-дневном менструальном цикле этот момент наступает на 12-15 сутки. Прибавив ко дню предполагаемой овуляции 280 дней, можно высчитать дату родов.
Ну а, получив результат, приступайте к приятным хлопотам и не забудьте вовремя посетить женскую консультацию, где будете наблюдаться следующие девять месяцев.
Врачи-гинекологи утверждают: на дату родов оказывает влияние длительность менструального цикла.
Стандартный цикл менструации равен 28 дням. Если цикл больше данного значения, то беременность протекает дольше положенного срока. Если меньше, то женщина может родить раньше предписанной даты.
Если меньше, то женщина может родить раньше предписанной даты.
Отклонение в сроке родов колеблется в пределах 5 дней.
В расчетах по определению даты родов можно ошибиться, если принять кровотечение после оплодотворения яйцеклетки за последние месячные.
Как определить дату родов по последним месячным
Таким способом расчета пользуются акушеры-гинекологи, так как он является наиболее точным и удобным.
От даты последней менструации считается акушерский срок беременности, который может отличаться от срока, рассчитанного по зачатию.
При подсчете даты родов по последней менструации срок беременности составляет 10 месяцев.
Необходимые данные для точного расчета
Необходимые данные для расчета:
- Продолжительность менструального цикла. Чтобы убедиться в точности показателя, нужно знать, сколько дней проходит между обозначенными датами месячных. Нормативное число — 28 дней.
 Реже цикл может длиться 21-33 дня;
Реже цикл может длиться 21-33 дня; - Характер менструальных выделений. Точно определить дату родов по последним месячным помогут параметры и длительность менструации. Нормой считается однородные по консистенции, средней обильности и ежемесячно повторяющиеся кровяные выделения;
- Цикличность. Расхождение между циклами могут быть в пределах 1-2 дня. Тогда они считаются регулярными. Если каждый раз сроки сдвигаются более, чем на 5 дней, то цикл считается нерегулярным. В таком случае расчет точной даты родов по последним месячным может быть неэффективным.
Для такого расчета используется формула, разработанная акушером Францем Негеле. Будущей матери необходимо точно знать период последней менструации.
Алгоритм расчета следующий: к 1-му дню последнего менструального цикла прибавляется 7 дней и вычитается 3 мес.
Например, дата 1-го дня последней менструации 20 марта. Значит 20 марта + 7 дней – 3 мес. = 27 декабря.
Такой способ можно применять и в домашних условиях, главное, чтобы у женщины был регулярный менструальный цикл длительностью в среднем 28 дней.
Определение дня овуляции в менструальном цикле
Для того чтобы наступила беременность, яйцеклетка в организме женщины должна созреть, чтобы быть основой для зародыша. Такое созревание наступает только в день овуляции.
Овуляция наступает на фертильной фазе менструального цикла , то есть период, когда созревает яйцеклетка и выходит из яичника. В течение 24 ч. самое благоприятное время для зачатия ребенка.
Методы определения овуляции:
| Фазы овуляции в женском организме | Основные характеристики |
| Зарождение фолликула | Продолжительность фазы — 11-17 дней. Нормой считается 14 дней при условии регулярного менструального цикла длительностью 28 дней. |
| Высвобождение фолликула и транспортировка к матке | Срок существования — 1 сутки без оплодотворения сперматозоидом. Поэтому для точного определения даты родов по последним месячным необходимо знать дату овуляции. |
| Появление желтого тела | Желтое тело – это железа, формирующаяся после овуляции и соединяющая гормоны эстроген и прогестерон. Играет важную роль после оплодотворения яйцеклетки. Жизнедеятельность желтого тела составляет 14 дней, в редких случаях — 12-13 дней. |
Чтобы высчитать овуляцию нужно вычесть из длительности менструального цикла число 14. А потом отсчитать от даты последних месячных получившееся число. Так как менструальный цикл у всех разный, то подсчет необходимо выполнять, опираясь только на свои индивидуальные данные.
Для того чтобы определить дату родов по овуляции необходимо знать ее дату и приплюсовать к ней 266 дней.
Расхождение в данных может быть 5 дней, это то время пока сперма живет в оболочке матки, то есть беременность может наступить и после овуляции.
Можно ли определить дату родов при нерегулярном цикле
Определить дату родов по последним месячным при нерегулярном цикле достаточно сложно, но возможно.
Основные способы выявления даты родов при нерегулярном цикле:
- определение по овуляции. Для этого за основу берется 28 дней – средний показатель. От первого дня менструации отсчитывают 14 дней. И это число будет считаться днем овуляции;
- определение даты родов по таблице.
Таблица определения даты родов по последним месячным
Необходимо найти в строке красного цвета 1-ый день последнего менструального цикла и в желтой строке будет ему соответствующая дата родов.
Например, дата 1-го дня последней менструации 5 января, то соответствующая этой дате 12 октября будет предположительной датой родов.
Даты с 1 по 15 день месяца
Даты с 16 по 31 день месяца
Определить дату родов по последним месячным моно при помощи данной таблицы.
Способы определения родовой даты по овуляции и последним месячным не дают стопроцентной гарантии, на них можно лишь ориентироваться.
Калькулятор – как рассчитать дату родов онлайн
Для удобства подсчета даты родов будущей матери нужно всего лишь найти в интернет-поиске онлайн-калькуляторы и вбить нужную информацию.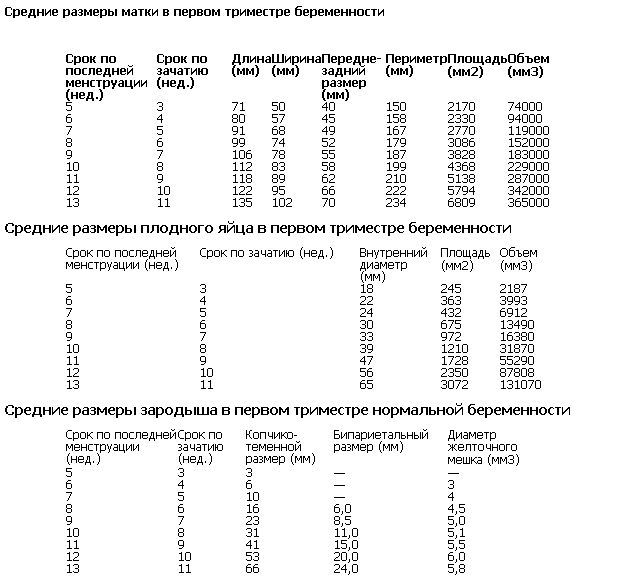
Какие существуют онлайн-калькуляторы для подсчета даты родов:
Онлайн-калькулятор будет полезен для определения даты родов по последним месячным и для тех девушек, у которых регулярность менструального цикла далека от идеала.
Для этого нужно сложить цифры последних менструальных циклов за 6 месяцев и рассчитать среднее арифметическое, поделив значение на 6.
Например: 31+28+30+26+32+27=174. А теперь 174 поделить на 6. В итоге получается 29. Это и есть средняя продолжительность цикла.
Теперь можно смело вводить необходимые данные в онлайн-калькулятор.
Почему результаты определения даты родов примерные
Способов по определению даты родов достаточно много, но точно выявить ее практически невозможно по ряду причин.
Отклонения в дате родов могут быть из-за следующих факторов:
Обратите внимание! Если рождение ребенка произошло позже или раньше на 1-2 недели запланированного срока, то это считается нормой.
Определить дату предстоящих родов не составит труда, если знать все нужные данные и иметь свободное время для ее расчета.
Даже приблизительная дата и период родов, в которые может появиться на свет ребенок, дает возможность подготовиться заранее и обзавестись всем необходимым.
Этот видеоролик поможет вам определить дату родов по последним месячным, а также другими способами.
Из данного видео вы узнаете, как можно вычислить срок беременности по последним месячным.
Предполагаемой датой родов (ПДР) считается день, когда срок беременности составляет ровно 40 недель. Хотя доношенной беременность считается уже по достижении полных 37 недель, а в некоторых случаях здоровый доношенный ребенок может родиться и в 42 недели беременности, все-таки принято ориентироваться на 40 недель, так как большинство родов начинается именно в этом сроке.
Важность вычисления предполагаемой даты рождения малыша не вызывает сомнений, и дело здесь не только в желании родителей подготовиться к появлению нового члена семьи. Важна и медицинская сторона дела. Перечислим причины, по которым врачу, ведущему беременность, нужно знать предполагаемую дату родов.
Важна и медицинская сторона дела. Перечислим причины, по которым врачу, ведущему беременность, нужно знать предполагаемую дату родов.
Рост и развитие плода . Врачу, наблюдающему течение беременности, важно знать, насколько развивающийся малыш по своим размерам соответствует сроку беременности (который рассчитывается исходя из предполагаемой даты родов), чтобы своевременно диагностировать такое серьезное осложнение, как задержка внутриутробного развития плода (ЗВУР), являющееся следствием плацентарной недостаточности (патологии, при которой плацента неполноценно выполняет функции по обеспечению плода всем необходимым для роста и развития). Своевременная адекватная диагностика, а следовательно, и лечение данного осложнения имеет большое значение для дальнейшего полноценного развития малыша.
Профилактика осложнений беременности . В процессе наблюдения врач-акушер помнит о том, что на различных этапах беременности возможно развитие тех или иных осложнений, в связи с чем определены сроки, в которые необходимо провести диагностические мероприятия для выявления осложнений, их профилактики и лечения (например, пренатальный скрининг – диагностика врожденных пороков развития плода – должен проводиться в четко установленные сроки беременности, и при несоблюдении этих сроков его диагностическая ценность резко снижается). При таких заболеваниях, как, например, сахарный диабет и гипертоническая болезнь – если течение болезни ухудшается или лечение не дает положительного эффекта – может возникнуть необходимость в родоразрешении до самостоятельного начала родов. Тогда врачу нужно знать, чтобы в данной клинической ситуации обеспечить максимально возможную степень зрелости плода.
При таких заболеваниях, как, например, сахарный диабет и гипертоническая болезнь – если течение болезни ухудшается или лечение не дает положительного эффекта – может возникнуть необходимость в родоразрешении до самостоятельного начала родов. Тогда врачу нужно знать, чтобы в данной клинической ситуации обеспечить максимально возможную степень зрелости плода.
Когда ехать в роддом
Если имеются показания для заблаговременной госпитализации перед родоразрешением, важно правильно определить сроки, в которые беременная должна ехать в роддом . Ведь при слишком поздней госпитализации (например, накануне планового кесарева сечения) имеется риск не успеть провести необходимый объем обследования и подготовки к родоразрешению, а слишком ранняя госпитализация не целесообразна, так как длительное нахождение будущей мамы в стационаре может привести к повышенному уровню тревожности, стрессу накануне родов. Сроки дородовой госпитализации при различных осложнениях в течение беременности могут различаться. Например, при сахарном диабете необходимо госпитализировать беременную не позднее 36 недель. При поперечном положении плода и предлежании плаценты будущая мама должна находиться в условиях стационара не позднее 37 недель (так как в этот период начинаются процессы подготовки организма к родам, что представляет большую опасность ввиду дородового излития околоплодных вод в случае поперечного положения плода и развития кровотечения при предлежании плаценты). Женщины с тазовым предлежанием и анатомически узким тазом направляются на дородовую госпитализацию в 38–39 недель беременности, чтобы успеть провести полное обследование, выбор способа родоразрешения, не допустить перенашивания беременности.
Например, при сахарном диабете необходимо госпитализировать беременную не позднее 36 недель. При поперечном положении плода и предлежании плаценты будущая мама должна находиться в условиях стационара не позднее 37 недель (так как в этот период начинаются процессы подготовки организма к родам, что представляет большую опасность ввиду дородового излития околоплодных вод в случае поперечного положения плода и развития кровотечения при предлежании плаценты). Женщины с тазовым предлежанием и анатомически узким тазом направляются на дородовую госпитализацию в 38–39 недель беременности, чтобы успеть провести полное обследование, выбор способа родоразрешения, не допустить перенашивания беременности.
Как рассчитать дату родов
Для определения предполагаемой даты родов используется несколько методов.
Акушерский срок (по дате последней менструации). Общепринято считать датой отсчета менструального цикла дату первого дня последней менструации – то есть полный менструальный цикл рассчитывается как интервал от первого дня менструации до первого дня следующей менструации.
Для расчета предполагаемой даты родов по дате месячных имеется два способа:
К дате первого дня последней менструации прибавляется 280 дней (такую продолжительность в среднем имеет беременность, считая от даты месячных).
Формула Негеле: от первого дня последней менструации отнимается 3 месяца и прибавляется 7 дней. Например, последняя менструация была 10 мая – отняв 3 месяца, мы получаем 10 февраля, и прибавляя 7 дней, получаем 17 февраля – это и будет предполагаемой датой родов по дате менструации (будем считать, что 17 февраля срок беременности будет составлять полных 40 недель, и следовательно, примерно в этом сроке должны начаться роды).
Эмбриональный срок (по дате зачатия или по овуляции). Вероятность наступления беременности максимальна в тот день, когда происходит овуляция – процесс выхода созревшей яйцеклетки из яичника. Это, как правило, происходит в середине менструального цикла (например, если менструальный цикл составляет 28 дней, то овуляция происходит на 14-й день, а если цикл 32 дня – то на 16-й день).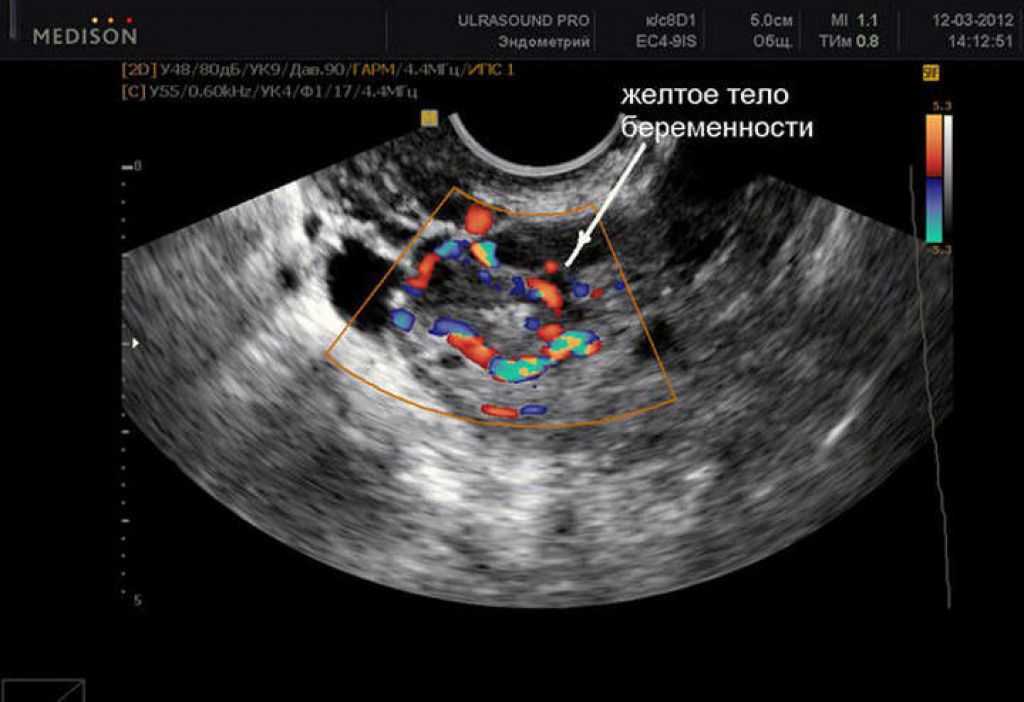
Учитывая, что яйцеклетка способна к оплодотворению в течение 24 часов после овуляции, а продолжительность жизни сперматозоида в среднем составляет 72 часа (в некоторых случаях может достигать 4-5 суток), то вероятность оплодотворения составляет не 1 сутки, а гораздо раньше – начиная с 9-10-го дня менструального цикла (при 28-дневном цикле). Данное обстоятельство значительно затрудняет установление предполагаемого срока родов по дате зачатия. Установить срок родов по зачатию возможно в тех случаях, когда женщина точно знает дату овуляции (например, вела наблюдение за базальной температурой или по медицинским показаниям проводился ультразвуковой контроль за фолликулогенезом – процессом созревания яйцеклетки). Для определения ПДР к дате зачатия прибавляют 266 дней (так как это и есть истинная продолжительность беременности) или 38 недель.
При регулярном менструальном цикле (продолжительностью 28 дней) разницы между вычислениями по дате последней менструации и дате зачатия нет, поэтому наиболее удобно и информативно определять по дате месячных.
По дате первой явки в женскую консультацию . Данный способ определения срока беременности и родов будет максимально информативен, если будущая мама обратится к врачу в сроке до 12 недель беременности. При постановке на учет, чтобы убедиться в факте наличия беременности и установить ее срок, врач произведет осмотр на гинекологическом кресле для определения величины матки. Она начинает увеличиваться с 5-6 недель беременности, приобретает шаровидную форму. Кроме того, во время беременности матка становится мягковатой (вне беременности матка имеет грушевидную форму и плотноватую консистенцию).
Определяя размеры матки во время гинекологического исследования, врач уточняет, какому сроку беременности соответствует увеличение матки. Например, в 5-6 недель матка становится величиной с куриное яйцо, в 7-8 недель – с гусиное яйцо, к 12 неделям она достигает размера головки новорожденного и ее дно (так называется верхняя часть матки) уже возможно пропальпировать (прощупать) через переднюю брюшную стенку, не прибегая к влагалищному исследованию. Начиная со второго триместра по высоте стояния дна матки можно примерно определить срок беременности: к 16 неделям дно матки находится на середине расстояния между лоном и пупком, к 24 неделям – на уровне пупка.
Начиная со второго триместра по высоте стояния дна матки можно примерно определить срок беременности: к 16 неделям дно матки находится на середине расстояния между лоном и пупком, к 24 неделям – на уровне пупка.
Важно помнить, что чем больше срок беременности, тем выше может быть погрешность при его определении по данному параметру, так как высота стояния дна матки зависит от множества индивидуальных особенностей: количества родов в анамнезе, величины плода, гинекологических заболеваний (например, при миоме матки размеры этого органа будут больше нормы для данного срока), анатомических особенностей организма будущей мамы и т. п. Поэтому наибольшее значение для определения ПДР по явке в женскую консультацию имеет осмотр, произведенный до 12 недель беременности, – тогда врач сможет установить срок беременности по размерам матки.
По данным УЗИ . Определение срока беременности и предполагаемой даты родов довольно точно можно произвести, если УЗИ проведено в I триместре беременности (в сроке до 12 недель). При проведении ультразвукового исследования на самых ранних сроках (а увидеть плодное яйцо по УЗИ возможно с 3-5 недель беременности, эмбрион же начинает отчетливо визуализироваться несколько позже – начиная с 5-6 недель беременности) измеряется средний внутренний диаметр плодного яйца и копчико-теменной размер КТР будущего ребенка. Для каждого срока беременности имеются определенные нормативы КТР, измеряемые в миллиметрах, сравнивая которые с полученными данными можно достаточно точно установить предполагаемую дату родов.
При проведении ультразвукового исследования на самых ранних сроках (а увидеть плодное яйцо по УЗИ возможно с 3-5 недель беременности, эмбрион же начинает отчетливо визуализироваться несколько позже – начиная с 5-6 недель беременности) измеряется средний внутренний диаметр плодного яйца и копчико-теменной размер КТР будущего ребенка. Для каждого срока беременности имеются определенные нормативы КТР, измеряемые в миллиметрах, сравнивая которые с полученными данными можно достаточно точно установить предполагаемую дату родов.
Во втором и третьем триместрах срок беременности устанавливается на основании измерения определенных размеров плода: таких как бипариетальный размер (расстояние между теменными буграми, или большой поперечный размер головки плода), окружность головки, окружность живота, диаметр грудной клетки и живота плода, длина бедренной кости. Полученные данные также позволяют судить о сроке беременности, но необходимо помнить, что чем он больше, тем больше вероятность погрешности. Это объясняется тем, что по мере развития плода в зависимости от особенностей течения беременности, наличия заболеваний матери, наследственных факторов, размеры плода, по которым судят о сроке беременности, будут существенно различаться. У одной мамы ребенок родится весом 2600 г и ростом 48 см, а у другой – 4500 г и ростом 57 см, что совершенно нормально, так как все люди имеют индивидуальные антропометрические особенности. Таким образом, максимально точно определить срок беременности по данным УЗИ возможно в I триместре беременности или в сроке около 20 недель, когда имеется наибольшее соответствие между размерами плода и сроком беременности.
Это объясняется тем, что по мере развития плода в зависимости от особенностей течения беременности, наличия заболеваний матери, наследственных факторов, размеры плода, по которым судят о сроке беременности, будут существенно различаться. У одной мамы ребенок родится весом 2600 г и ростом 48 см, а у другой – 4500 г и ростом 57 см, что совершенно нормально, так как все люди имеют индивидуальные антропометрические особенности. Таким образом, максимально точно определить срок беременности по данным УЗИ возможно в I триместре беременности или в сроке около 20 недель, когда имеется наибольшее соответствие между размерами плода и сроком беременности.
По дате первого шевеления плода. ПДР возможно определить и по такому параметру, как дата первого шевеления плода. В данной ситуации более правильно говорить о дате, когда беременная впервые ощутила шевеления плода, так как плод начинает активно двигаться в матке с 8 недель беременности, просто мама не ощущает этого в силу слишком малых размеров ребенка. Считается, что первородящие женщины впервые ощущают шевеления плода в среднем начиная с 20 недель беременности, а повторнородящие – с 18 недель, поэтому для определения предполагаемого срока родов по данному параметру к дате первого шевеления плода у первородящих прибавляют 20 недель, у повторнородящих – 22 недели.
Считается, что первородящие женщины впервые ощущают шевеления плода в среднем начиная с 20 недель беременности, а повторнородящие – с 18 недель, поэтому для определения предполагаемого срока родов по данному параметру к дате первого шевеления плода у первородящих прибавляют 20 недель, у повторнородящих – 22 недели.
Нужно отметить, что данный метод определения ПДР считается дополнительным, или вспомогательным, так как шевеления плода – ощущение весьма субъективное, к тому же не всегда будущие мамы впервые отмечают его в вышеуказанные сроки. Например, первородящие женщины могут впервые почувствовать шевеления плода в более поздние сроки беременности – ведь это еще незнакомое им ощущение, и поначалу они могут спутать его с перистальтикой кишечника или просто не заметить. Женщины с выраженным слоем подкожно-жировой клетчатки могут впервые почувствовать шевеления плода на 1-2 недели позже. Повторнородящие женщины, напротив, могут отметить первые движения в более ранние сроки (в 16-17 недель), так как уже знают, как это бывает. Данные обстоятельства могут снижать точность определения предполагаемого срока родов по дате первого шевеления плода.
Данные обстоятельства могут снижать точность определения предполагаемого срока родов по дате первого шевеления плода.
Зачем рассчитывать ПДР по нескольким параметрам?
Необходимость высчитывать предполагаемую дату родов по нескольким методикам одновременно обусловлена следующими факторами. Во-первых, несмотря на наличие современнейших методов оценки срока беременности, предсказать, когда у женщины начнутся роды (с точностью до дня) практически невозможно. Во-вторых, некоторые данные, по которым принято производить вычисление предполагаемой даты родов, в силу различных причин могут быть неинформативны. Например, при нерегулярном менструальном цикле расчет ПДР по дате последней менструации будет не точен, а при поздней первой явке в женскую консультацию, наличии гинекологических заболеваний (миома матки) или избыточном весе будет затруднено определение срока беременности по величине матки. Учитывая данные обстоятельства, врач устанавливает предполагаемый срок родов по максимальному количеству данных для уточнения интервала времени, в который с наибольшей степенью вероятности начнутся роды.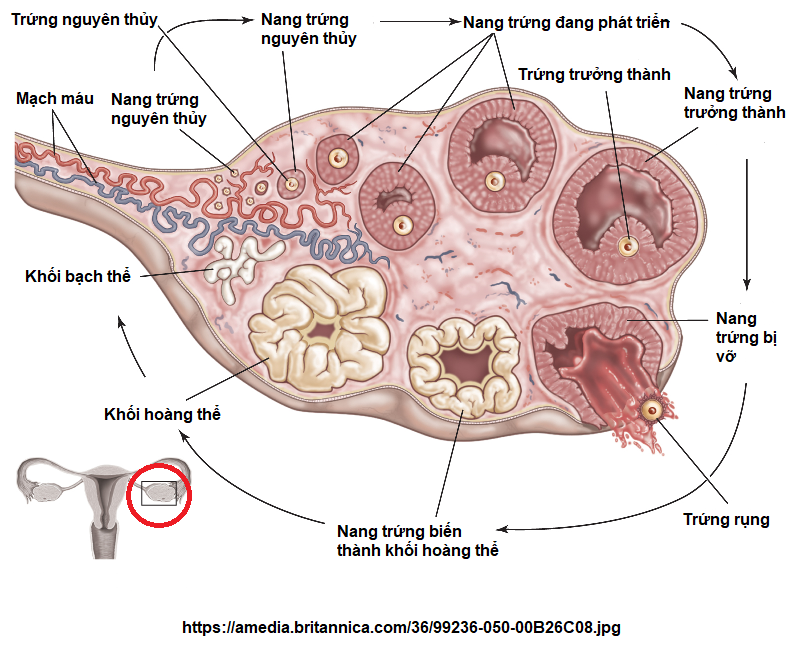 В результате предполагаемый срок родов чаще всего определяется не как одно конкретное число (например, 15 января), а как временной промежуток (например, с 12 по 17 января).
В результате предполагаемый срок родов чаще всего определяется не как одно конкретное число (например, 15 января), а как временной промежуток (например, с 12 по 17 января).
Тем не менее, даже в правильно рассчитанный по всем данным предполагаемый срок роды начинаются далеко не у всех беременных, так как продолжительность беременности в каждом случае зависит от многих факторов. Именно поэтому дата родов и называется предполагаемой.
Продолжительность беременности , а следовательно, и срок, когда разовьется регулярная родовая деятельность, являются индивидуальными, к тому же вычисляется исходя из того, что роды начнутся по достижении полных 40 недель, но беременность считается доношенной после 37 недель, поэтому роды могут начаться за 2-3 недели до предполагаемого срока родов. Вариантом нормы является и развитие родовой деятельности в 41-ю неделю беременности.
Таким образом, на продолжительность беременности и срок наступления родов оказывают влияние множество факторов, среди которых важную роль играют особенности анамнеза – возраст будущей мамы, количество предшествующих родов, наличие выкидышей, преждевременных родов и / или абортов в прошлом, имеющиеся хронические заболевания. Помимо этих особенностей, на срок наступления родов влияют и особенности течения данной беременности. Например, при многоплодной беременности роды часто начинаются раньше, чем при одноплодной, причем срок вынашивания обратно пропорционален количеству плодов (чем больше плодов, тем срок меньше), что обусловлено перерастяжением матки. При развитии плацентарной недостаточности (патологии течения беременности, при которой нарушаются одна или несколько функций плаценты, приводя к недостаточному обеспечению плода всем необходимым для роста и развития) возможно как раннее развитие родовой деятельности, так и увеличение продолжительности беременности на 1-2 недели.
Помимо этих особенностей, на срок наступления родов влияют и особенности течения данной беременности. Например, при многоплодной беременности роды часто начинаются раньше, чем при одноплодной, причем срок вынашивания обратно пропорционален количеству плодов (чем больше плодов, тем срок меньше), что обусловлено перерастяжением матки. При развитии плацентарной недостаточности (патологии течения беременности, при которой нарушаются одна или несколько функций плаценты, приводя к недостаточному обеспечению плода всем необходимым для роста и развития) возможно как раннее развитие родовой деятельности, так и увеличение продолжительности беременности на 1-2 недели.
Несмотря на невозможность абсолютно точного определения даты родов, правильно рассчитывать ПДР все-таки необходимо. Ориентируясь на ожидаемый срок родов, степень биологической готовности организма будущей мамы к родам (определяется врачом по ряду признаков, одним из основных является степень зрелости шейки матки – наличие биологической готовности к родам является залогом физиологического течения родов и благоприятного исхода для матери и плода) и состояние плода, врач сможет своевременно решить вопрос о необходимости проведения подготовки к родам, дородовой госпитализации, медикаментозном лечении и т. п.
п.
Возможно, вам будут интересны статьи
Вопрос о том, как определить дату родов, часто вызывает среди беременных женщин обсуждения и споры. Разница между собственными подсчетами, сроками, которые ставят при УЗИ обследовании и теми, которые пишет в твоей карточке врач, окончательно сбивает с толку. Специально, чтобы хоть немного, но все же облегчить жизнь беременным женщинам, мы разработали программу, которая самостоятельно производит подсчет ориентировочной даты родов. Теперь тебе вовсе не обязательно посещать врача или утруждать себя математическими подсчетами, только для того, чтобы вычислить дату появления на свет вашего малыша, достаточно лишь ввести в нужной графе калькулятора число, когда у тебя началась последняя менструация.
Формула Негеле — задачка в два действия.
В основе программы, позволяющей рассчитать дату родов, заложена формула Негеле, названная именем немецкого акушера, впервые предложившего использовать этот несложный способ вычисления. Известно, что беременность длится в среднем 40 недель с начала последней менструации или 38 с момента зачатия. Негеле упростил вычисления, сведя их к нескольким простым арифметическим действиям — вспомни дату начала менструации, предшествовавшей беременности и вычти 3 месяца. К получившейся цифре нужно прибавить 7 дней — это число и есть та самая дата родов.
Известно, что беременность длится в среднем 40 недель с начала последней менструации или 38 с момента зачатия. Негеле упростил вычисления, сведя их к нескольким простым арифметическим действиям — вспомни дату начала менструации, предшествовавшей беременности и вычти 3 месяца. К получившейся цифре нужно прибавить 7 дней — это число и есть та самая дата родов.
Часто возникает вопрос — почему расчет даты родов нужно производить, отталкиваясь именно от даты последней менструации? Это общепринятая в акушерстве традиция оправдана, ведь далеко не все женщины знают точно день овуляции, в то время как большинство ведет календарь менструаций. Закономерно и недоумение — ведь в первые, так называемые «недели беременности» еще даже не произошло зачатия. Да, это действительно так, и этот период относится к сроку беременности условно, для удобства акушеров-гинекологов, согласно стандартам. Плод начинает свое существование, когда уже позади около 14 дней беременности. Если вам достоверно известно число, когда произошло оплодотворение, ты можешь рассчитать дату родов самостоятельно, прибавив 266 дней — столько в среднем составляет срок вынашивания плода.
Отклонение от расчетной даты — это норма?
Стоит отметить, что предполагаемая дата родов для тебя не более чем ориентир. На самом деле около 17% женщин рожают в день икс, остальные 83% чуть раньше или позже. Предсказать начало родовой деятельности не под силу ни одному специалисту. Более того, нормальными, срочными родами, то есть родами, произошедшими в физиологические сроки, считают те, что случились с 38 до 42 недели беременности. Нередко встречается непредсказуемое перенашивание или недонашивание беременности. Спровоцировать начало преждевременной родовой деятельности могут отклонения развития плода, патологические процессы в материнском организме, стрессовые ситуации, наследственные факторы и многие другие причины. Поэтому очень важно понимать, что расчет даты родов — понятие очень условное, вне зависимости от используемого способа
Однако существует некоторая закономерность, учитывая которую можно предполагать развитие ситуации при здоровой беременности — чем больше месячный цикл, тем больше длится беременность.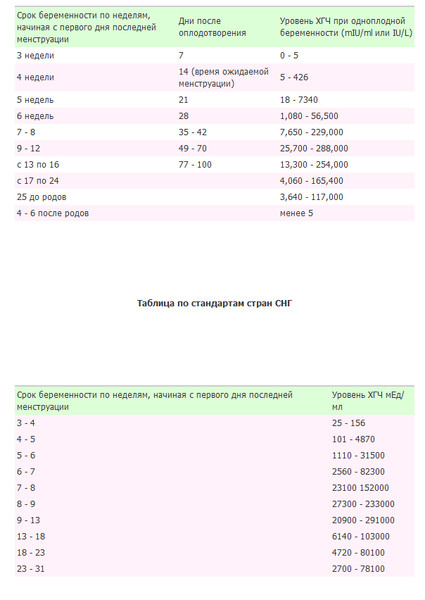 Перед тем, как определить дату родов с учетом твоих индивидуальных особенностей, вспомни продолжительность своего менструального цикла — от первого дня одних месячных до первого дня других. Если цикл больше стандартных 28 дней, вероятно и беременность будет длиться более 40 недель, и наоборот. Имей в виду, что речь идет о переносе ориентировочной даты родов не более, чем на 5 дней.
Перед тем, как определить дату родов с учетом твоих индивидуальных особенностей, вспомни продолжительность своего менструального цикла — от первого дня одних месячных до первого дня других. Если цикл больше стандартных 28 дней, вероятно и беременность будет длиться более 40 недель, и наоборот. Имей в виду, что речь идет о переносе ориентировочной даты родов не более, чем на 5 дней.
Калькулятор поможет тебе рассчитать дату родов по месячным настолько точно, насколько это возможно, но следует помнить о том, что данные, полученные при медицинском обследовании, имеют решающее значение, как более достоверные. Причина такого подхода в том, что месячные легко спутать с кровотечением, открывшимся уже после зачатия и самопроизвольно прекратившимся. Также при осмотре в третьем триместре или УЗИ матки, врач может наблюдать степень зрелости плаценты, положение головы плода по отношению к входу в малый таз, открытие шейки матки, признаки доношенности плода и многие другие данные, имеющие важное значение.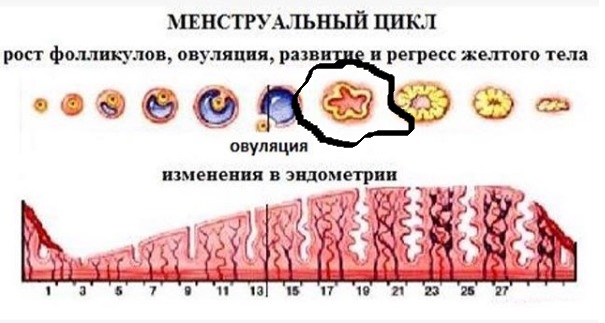 По всем этим параметрам можно судить о готовности плода и матки к родам и вероятности скорого их начала. Кроме того, ориентируясь на размеры и пропорции плода при ультразвуковом исследовании, врач устанавливает возраст плода в соответствии с .
По всем этим параметрам можно судить о готовности плода и матки к родам и вероятности скорого их начала. Кроме того, ориентируясь на размеры и пропорции плода при ультразвуковом исследовании, врач устанавливает возраст плода в соответствии с .
Желтое тело при беременности
Многие женщины даже и не подозревают о том, что в их организме существует некое желтое тело, пока не пройдут ультразвуковое исследование во время беременности. Между тем, это самое тело присутствует в организме женщины не постоянно, хотя и образуется в каждом менструальном цикле.
Желтым его называют из-за оттенка наполняющего тело содержимого, который ему придает лютенизирующий гормоном. Во время прохождения первого УЗИ специалист непременно оценит состояние и размер желтого тела, потому что эти показатели имеют большое значение для благополучного течения беременности.
Желтое тело при беременности: значение и функции
Всякий раз, когда у девушки или женщины происходит овуляция, из клеток разорвавшегося после выхода яйцеклетки фолликула образуется особая ткань, называемая желтым телом.
Оно является временной железой внутренней секреции в женском организме. С момента образования железа начинает активно продуцировать женские половые гормоны, в частности и с особым усердием — прогестерон, называемый еще гормоном беременности.
Прогестерон необходим для наступления беременности, а также ее сохранения и развития, в случае если зачатие состоялось. Он создает и поддерживает все условия, необходимые для закрепления и роста плодного яйца: препятствует маточным сокращениям, расслабляя гладкую мускулатуру женского органа, способствует наращиванию маточного эндометрия, блокирует процесс созревания и выхода очередной яйцеклетки и т.д. Кроме прочего, прогестерон в течение всего срока вынашивания ребенка подготавливает грудь будущей матери к вскармливанию малыша, а ее нервную систему — к материнству в целом.
Если беременность в этом цикле не состоялась, то желтое тело по ненадобности постепенно атрофируется и рассасывается. Да и не может оно больше существовать, потому что поддерживает его жизнеспособность особый гормон — хорионический гонадотропин человека (ХГЧ), а вырабатывать его способен только хорион (то есть оболочка) плодного яйца, образовавшегося в момент зачатия вследствие слияния яйцеклетки и сперматозоида.
Да и не может оно больше существовать, потому что поддерживает его жизнеспособность особый гормон — хорионический гонадотропин человека (ХГЧ), а вырабатывать его способен только хорион (то есть оболочка) плодного яйца, образовавшегося в момент зачатия вследствие слияния яйцеклетки и сперматозоида.
Таким образом, когда созревшая в данном цикле яйцеклетка оплодотворяется и происходит зачатие, то желтое тело продолжает интенсивно вырабатывать прогестерон до момента, когда созревшая в процессе развития беременности плацента перебирает на себя данные функции. Это происходит в период с 10 по 16 недели беременности. Впрочем, в редких случаях данная железа сохраняется и живет вплоть до самих родов, что также является абсолютной нормой.
Иногда узист обнаруживает сразу два желтых тела в организме беременной. Это значит, что в данном случае существует высокая вероятность развития многоплодной беременности, при этом зарождаются разнояйцевые близнецы. Но напомним: это только вероятность, а не гарантия.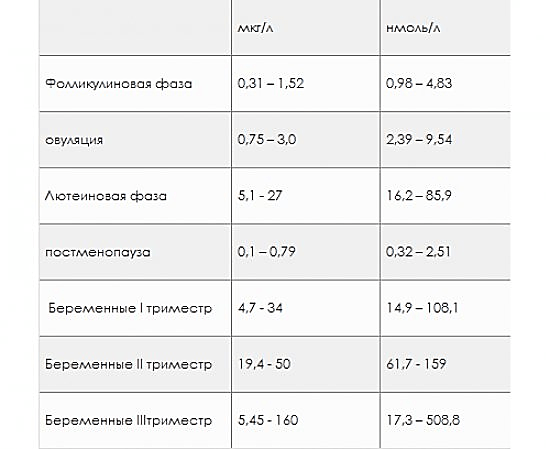
Размер желтого тела при беременности
Во время первого УЗИ специалист среди прочих показателей непременно оценит также и размер желтого тела. Его параметры дадут возможность косвенно судить о благополучии беременности. Отклонение размеров от принятых норм должно стать поводом для усиленного врачебного наблюдения за состоянием женщины и, возможно, назначения медицинской терапии для сохранения и поддержания ее беременности.
По мере увеличения срока будут также возрастать и размеры желтого тела, но в норме его длина должна составлять от 10 до 30 мм. Размеры меньше нормы говорят о недостаточности желтого тела. Превышение указанных параметров могут быть признаком кистозного образования в железе. Оба состояния нежелательны, но при правильной тактике и лекарственной поддержке беременность можно сохранить и благополучно выносить до конца.
Функциональная недостаточность желтого тела при беременности
О недостаточности желтого тела говорят при его недостаточных размерах. Это обозначает, что оно недоразвито, а потому не способно продуцировать гормон прогестерон в нужном количестве. Такое состояние является реальной угрозой для беременности, ведь из-за дефицита прогестерона плод будет отторгаться маткой, то есть возникает высокий риск прерывания беременности. Опасным состоянием, которое может развиться на фоне такой кисты, является также плацентарная недостаточность, из-за чего тоже может случиться выкидыш.
Это обозначает, что оно недоразвито, а потому не способно продуцировать гормон прогестерон в нужном количестве. Такое состояние является реальной угрозой для беременности, ведь из-за дефицита прогестерона плод будет отторгаться маткой, то есть возникает высокий риск прерывания беременности. Опасным состоянием, которое может развиться на фоне такой кисты, является также плацентарная недостаточность, из-за чего тоже может случиться выкидыш.
Но хорошая новость состоит в том, что оптимальный уровень прогестерона можно поддержать искусственно путем введения в организм беременной содержащих его аналог лекарственных препаратов. Женщине придется находиться под тщательным врачебным наблюдением, чаще обследоваться, сдавать кровь для определения уровня прогестерона и проведения контроля над этим показателем. Однако такой простой и эффективный метод поможет поддержать функции недостаточно активного желтого тела, пока это будет необходимо.
Киста желтого тела при беременности
Подозрения на то, что в желтом теле образовалась киста, возникают, если во время ультразвукового исследования специалист диагностирует превышение допустимых норм ее размеров.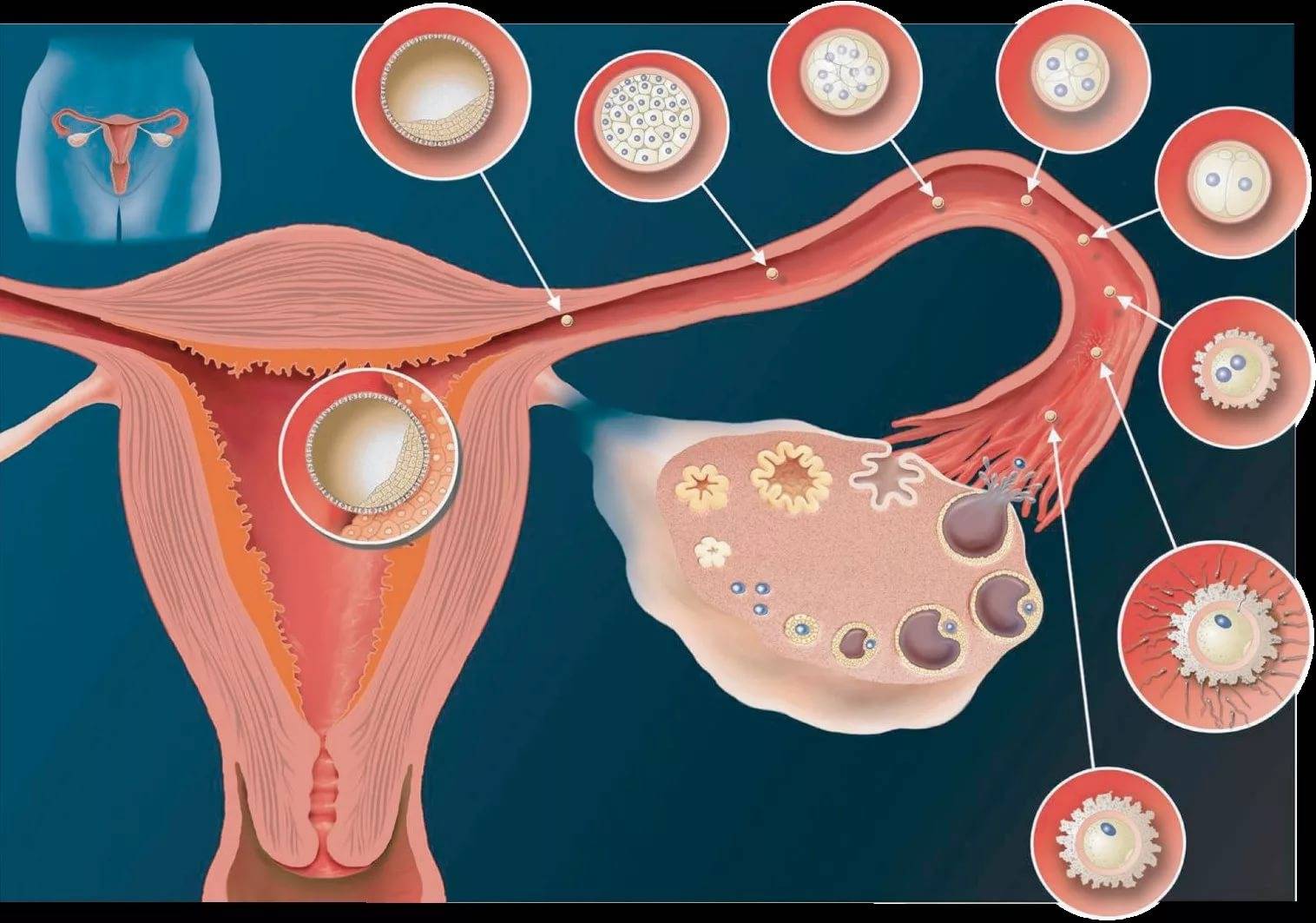
Пусть Вас не пугает подобное заключение: киста является временным доброкачественным образованием, она не представляет опасности здоровью и жизни ни матери, ни ребенка, не является угрозой для самой беременности и самостоятельно исчезает вместе с желтым телом с началом второго триместра или же после родов.
Тем не менее, наличие такой кисты женщина может ощущать дискомфортом в области нижней части живота и даже болью. Эти ощущения усиливаются при физических нагрузках и после занятий сексом, а потому в интимной близости придется проявлять сдержанность и деликатность. Кроме того, существует риск разрыва или перекручивания кисты, так что лишняя осторожность не помешает. Но даже если придется провести операцию по удалению кисты, волноваться совершенно незачем: это абсолютно безопасная для будущего ребенка и его матери процедура.
Специально для nashidetki. net- Елена Семенова
net- Елена Семенова
Точная формула для использования
Когда дело доходит до беременности, все отслеживание гормонов и расчеты иногда кажутся чем-то вроде домашней работы. Независимо от того, оптимистично ли вы оцениваете дату родов или планируете идеальное время для полового акта, вы не можете не заниматься математикой.
К счастью, достаточно простой математики, чтобы рассчитать важную часть цикла — лютеиновую фазу. Ваша лютеиновая фаза может быть важным показателем фертильности, и для ее определения достаточно простой формулы.Читайте дальше, чтобы узнать, как определить свою лютеиновую фазу и почему вам нужно знать эту информацию в своем путешествии по фертильности.
Калькулятор лютеиновой фазы
Менструальный цикл варьируется от женщины к женщине и может длиться от 21 до 35 дней. Поскольку менструация происходит достаточно регулярно, вы можете рассчитать свою лютеиновую фазу, отслеживая свой цикл и отмечая важные даты (например, первый день последней менструации и день овуляции).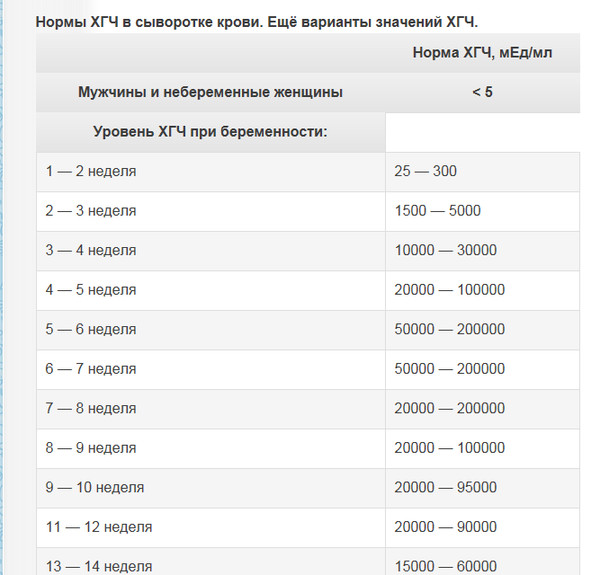 Подставив эти числа в простую формулу, можно определить продолжительность вашей лютеиновой фазы.
Подставив эти числа в простую формулу, можно определить продолжительность вашей лютеиновой фазы.
Что нужно знать
Чтобы определить продолжительность вашей лютеиновой фазы, вам нужно знать пару важных дат, прежде чем вы сможете что-либо вычислить:
- Дата овуляции перед менструацией
- Дата начала менструального цикла
Зная эти даты, вы можете подставить их в приведенную ниже формулу, чтобы определить продолжительность вашей лютеиновой фазы.
Как рассчитать лютеиновую фазу
Лютеиновая фаза — это количество дней между овуляцией и началом кровотечения, которое можно рассчитать по простой формуле.
Дата менструального цикла – дата овуляции = количество дней в лютеиновой фазе
Чтобы рассчитать продолжительность вашей лютеиновой фазы, вы просто вычитаете дату своего менструального цикла из даты овуляции, и у вас остается количество дней в вашей лютеиновой фазе. Например, если ваша дата овуляции была 14 апреля, а менструация началась 28 апреля, расчет будет выглядеть так: 28–14 = 14. В этом примере лютеиновая фаза длится 14 дней.
В этом примере лютеиновая фаза длится 14 дней.
Хитрость при расчете лютеиновой фазы заключается в том, чтобы знать, когда у вас овуляция.Это можно сделать либо с помощью традиционных методов, таких как календари овуляции, либо, точнее, с помощью трекера фертильности, такого как цифровой анализатор фертильности Mira.
Что такое нормальная лютеиновая фаза?
Нормальная лютеиновая фаза может длиться 11-17 дней и является важным маркером фертильности. Все, что выходит за пределы этого диапазона, считается ненормальным и может негативно повлиять на вашу фертильность. Именно на этом этапе происходит имплантация, и оплодотворенной яйцеклетке нужно для этого достаточно времени.
Что делать, если лютеиновая фаза короткая?
Лютеиновая фаза менее 10 дней считается короткой и может быть признаком дефицита лютеиновой фазы. Короткая лютеиновая фаза может повлиять на вашу фертильность, поскольку она не дает организму возможности развиться достаточно, чтобы поддерживать беременность. Это может быть связано с дефицитом выработки прогестерона.
Это может быть связано с дефицитом выработки прогестерона.
Прогестерон не только подготавливает организм к беременности, но и гарантирует, что вы сможете забеременеть и сохранить беременность, утолщая слизистую оболочку матки для имплантации оплодотворенной яйцеклетки.Короткая лютеиновая фаза не дает слизистой оболочке матки возможности развить достаточную толщину, чтобы принять и поддерживать эмбрион, что затрудняет сохранение беременности.
Что делать, если лютеиновая фаза длинная?
Пока вы находитесь в пределах нормы, продолжительность вашей лютеиновой фазы не должна вызывать беспокойства. Отслеживая свой цикл, вы будете лучше понимать, когда что-то кажется неправильным или выходящим за рамки допустимого. Конечно, длинная лютеиновая фаза также может означать, что вы беременны, но еще не осознали этого.Если вы испытываете другие тревожные симптомы, такие как необычно обильные месячные или боль во время секса, возможно, пришло время обратиться к врачу.
Что такое лютеиновая фаза?
Менструальный цикл делится на две фазы: фолликулярную и лютеиновую.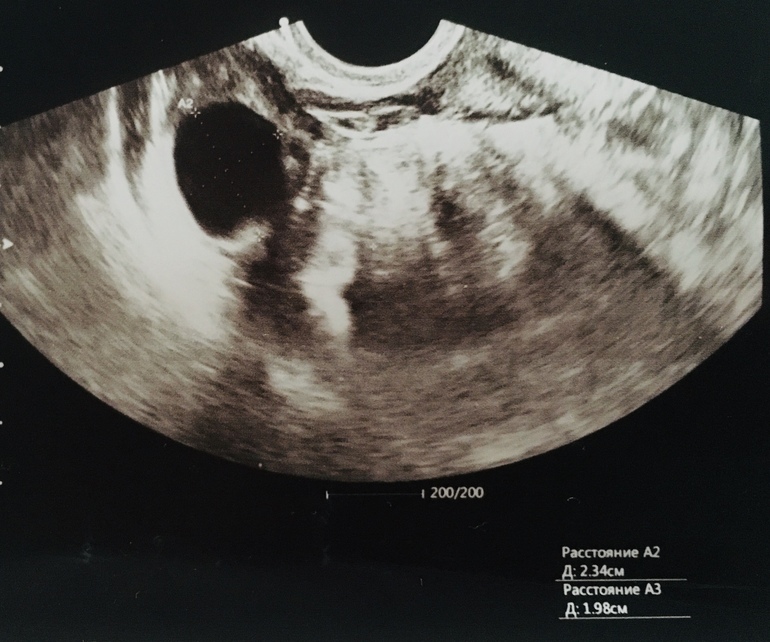 Часть менструального цикла, начинающаяся сразу после овуляции, называется лютеиновой фазой. Названная в честь структуры, которая образуется вместо разорвавшегося фолликула, из которого вышла яйцеклетка, или желтого тела, лютеиновая фаза следует за фолликулярной фазой и заканчивается, когда начинается следующее кровотечение.В лютеиновую фазу прогестерон значительно выше, чем в фолликулярную фазу цикла.
Часть менструального цикла, начинающаяся сразу после овуляции, называется лютеиновой фазой. Названная в честь структуры, которая образуется вместо разорвавшегося фолликула, из которого вышла яйцеклетка, или желтого тела, лютеиновая фаза следует за фолликулярной фазой и заканчивается, когда начинается следующее кровотечение.В лютеиновую фазу прогестерон значительно выше, чем в фолликулярную фазу цикла.
Лютеиновая фаза может быть важным показателем фертильности, поэтому полезно знать, что должно происходить во время этой фазы и как это проявляется в вашем собственном цикле. Отслеживание вашего менструального цикла и отслеживание признаков фертильности в вашем организме поможет вам определить свою лютеиновую фазу, чтобы вы могли использовать эту информацию в своих интересах в своем путешествии по фертильности.
Лютеиновая фаза: продолжительность, симптомы и расчет
Знаете ли вы, что в вашем менструальном цикле есть фаза, которая следует за овуляцией и является столь же важной частью цикла при подготовке вашего организма к беременности? Читайте дальше, чтобы узнать все о лютеиновой фазе, что это такое, что происходит во время этой фазы и как долго она длится.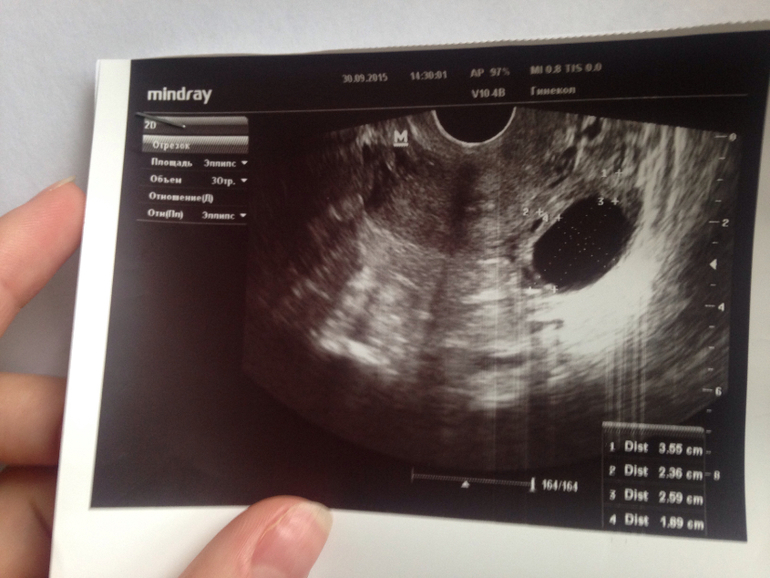 Кроме того, узнайте, указывает ли ваша базальная температура тела (БТТ) на то, что вы вступили в лютеиновую фазу, как короткая лютеиновая фаза влияет на ваши шансы на зачатие и многое другое!
Кроме того, узнайте, указывает ли ваша базальная температура тела (БТТ) на то, что вы вступили в лютеиновую фазу, как короткая лютеиновая фаза влияет на ваши шансы на зачатие и многое другое!
Что такое лютеиновая фаза?
Менструальный цикл состоит из четырех фаз:
- Менструация
- Фолликулярная фаза
- Овуляция
- Лютеиновая фаза.
Лютеиновая фаза менструального цикла — это время между овуляцией и следующей менструацией.Во время лютеиновой фазы прогестерон, вырабатываемый желтым телом (пустым фолликулом, оставшимся в яичнике после выхода яйцеклетки), способствует утолщению слизистой оболочки матки в процессе подготовки к приему оплодотворенной яйцеклетки.
Что происходит во время лютеиновой фазы?
- Как только яйцеклетка выходит из яичника и перемещается по фаллопиевой трубе, фолликул, в котором созревает яйцеклетка, становится структурой, известной как желтое тело.
- Желтое тело вырабатывает прогестерон в течение двух недель, а затем погибает, если не происходит зачатия.

- Прогестерон, вырабатываемый во время лютеиновой фазы, вызывает утолщение слизистой оболочки матки (матки), готовя оплодотворенную яйцеклетку к имплантации в слизистую оболочку.
- Если яйцеклетка оплодотворяется спермой, она прикрепляется к слизистой оболочке матки.
- Если зачатие не произойдет, желтое тело сожмется и отомрет, а уровень прогестерона упадет, что приведет к отторжению утолщенной слизистой оболочки матки, и тогда начнется следующая менструация.
Когда это начинается и как долго длится?
Лютеиновая фаза — это время между овуляцией и первым днем менструации.Итак, что это означает с точки зрения того, как далеко в вашем менструальном цикле это происходит? Что ж, по определению учебника лютеиновая фаза длится примерно с 15 по 28 день 28-дневного цикла. Но на самом деле все немного сложнее.
День начала лютеиновой фазы зависит от дня, когда происходит овуляция, и даже в типичном 28-дневном цикле часто бывают разные даты, когда именно происходит овуляция. Хотя наиболее распространенным днем овуляции является 15-й день менструального цикла, исследование Soumpasis et al (2020) 1 показало, что в циклах продолжительностью 28 дней фактический день овуляции колебался в пределах 10 дней.Вдобавок ко всему, только у 12,4% женщин в исследовании был типичный 28-дневный цикл.
Хотя наиболее распространенным днем овуляции является 15-й день менструального цикла, исследование Soumpasis et al (2020) 1 показало, что в циклах продолжительностью 28 дней фактический день овуляции колебался в пределах 10 дней.Вдобавок ко всему, только у 12,4% женщин в исследовании был типичный 28-дневный цикл.
Другое исследование, проведенное Crawford et al (2018) 2 , также показало изменение продолжительности лютеиновой фазы от 7 до 19 дней у женщин с 28-дневным циклом при средней продолжительности 14 дней.
Это еще не все: продолжительность лютеиновой фазы может варьироваться у одной и той же женщины от цикла к циклу, что означает, что женщина может овулировать в разные дни каждого цикла и, таким образом, входить в лютеиновую фазу в разные дни.
Симптомы лютеиновой фазы
Вы можете войти в лютеиновую фазу цикла и не заметить никаких симптомов. Однако после овуляции уровень гормонов в организме меняется, поскольку желтое тело высвобождает прогестерон до тех пор, пока оно не сморщится и не умрет (если зачатия не произойдет). Это означает, что к концу лютеиновой фазы на вас может повлиять снижение уровня прогестерона.
Это означает, что к концу лютеиновой фазы на вас может повлиять снижение уровня прогестерона.
Изменение уровня прогестерона по мере приближения менструации может вызвать симптомы ПМС (предменструальный синдром), такие как:
- Перепады настроения
- Раздражительность
- Беспокойство
- Усталость
- Вздутие живота
- Нежная грудь
- Головные боли
- Прорывы или пятна
- Изменения аппетита
- Изменения полового влечения.
Как влияет базальная температура тела во время лютеиновой фазы
Прогестерон, вырабатываемый желтым телом после овуляции, вызывает незначительное повышение базальной температуры тела (БТТ) женщины примерно на 0,3–0,6 градуса Цельсия (0,5–1 градус по Фаренгейту). Она будет оставаться повышенной до тех пор, пока не наступит менструация, когда она вернется к исходной температуре вашего тела. Если вы забеременеете, ваша БТ может оставаться повышенной после того дня, когда вы ожидали начала менструации.
Измерение базальной температуры тела на протяжении всего цикла может помочь определить, была ли у вас уже овуляция и лютеиновая фаза.
Короткая и длинная лютеиновая фаза
Лютеиновая фаза важна, потому что в это время слизистая оболочка матки имеет возможность утолщаться, готовясь к имплантации оплодотворенной яйцеклетки. Короткая лютеиновая фаза определяется как длительность 11 дней или менее от дня овуляции до первого дня следующей менструации. Основная проблема с короткой лютеиновой фазой заключается в том, что она может не дать слизистой оболочке матки достаточно времени для достаточного утолщения, чтобы поддерживать имплантацию оплодотворенной яйцеклетки.
Однако исследование, проведенное в 2018 г. 2 , показало, что хотя женщины с короткой лютеиновой фазой демонстрировали более низкую фертильность в краткосрочной перспективе, в течение 12 месяцев их шансы на зачатие были сопоставимы с женщинами с нормальной продолжительностью лютеиновой фазы (длительность 12-14 дней)./the-steps-of-ovulation--a-primordial-follicle-grows-and-matures--before-being-released-by-the-ovary-into-the-fallopian-tube--141483857-5a39652a0d327a0037fa0016.jpg)
Длинные лютеиновые фазы (дольше 14 дней) могут быть связаны с гормональным дисбалансом, например, наблюдаемым при синдроме поликистозных яичников (СПКЯ). Однако, если у вас овуляция произошла более 14 дней назад, а менструации до сих пор нет, вы можете быть беременны.
Причины дефекта лютеиновой фазы: что это такое, симптомы и лечение
Дефект лютеиновой фазы (ДЛФ) (иногда называемый дефицитом лютеиновой фазы или недостаточностью лютеиновой фазы) относится к состоянию, при котором наблюдается аномалия в развитии эндометрия (самой внутренней оболочки матки). Проще говоря, если у женщины есть LPD, ее слизистая оболочка матки не утолщается должным образом каждый месяц, что затрудняет вынашивание беременности.
Что вызывает дефект лютеиновой фазы?
Точная причина все еще обсуждается.Однако одной из возможных причин является слишком низкое количество прогестерона, секретируемого желтым телом. Другая возможная причина заключается в том, что эндометрий не реагирует нормально на прогестерон.
Каковы симптомы дефекта лютеиновой фазы?
Возможные симптомы LPD:
- Лютеиновая фаза продолжительностью 11 дней или менее
- Любые кровянистые выделения из влагалища перед менструацией
- Медленное или незначительное повышение БТ после овуляции
- Проблемы с зачатием
- Повторный выкидыш
Чтобы поставить диагноз, ваш врач может порекомендовать дальнейшее обследование при подозрении на LPD, хотя имейте в виду, что саму LPD нельзя диагностировать с помощью одного теста.
Как лечить дефект лютеиновой фазы?
Если у вас есть LPD, лечение действительно зависит от вашей конкретной ситуации, и только ваш врач может посоветовать правильный курс действий. Однако для лечения БЛД использовались следующие методы лечения:
- Стимуляция роста фолликулов с помощью таких препаратов, как цитрат кломифена или человеческие менопаузальные гонадотропины (ЧМГ)
- Назначение дополнительного ХГЧ для улучшения секреции прогестерона желтым телом
- Назначение дополнительного прогестерона (путем инъекций, пероральных или вагинальных суппозиториев) после овуляции.

Часто задаваемые вопросы
Как вы себя чувствуете во время лютеиновой фазы?
Вы можете находиться в лютеиновой фазе и не замечать ничего другого, хотя нередко ощущаете симптомы ПМС на последних стадиях лютеиновой фазы по мере снижения уровня прогестерона. Симптомы могут включать:
• раздражительность
• беспокойство
• болезненность молочных желез
• утомляемость
• вздутие живота.Можно ли забеременеть в лютеиновую фазу?
Да, однако после овуляции яйцеклетка может прожить только 12-24 часа, забеременеть можно только в первый день лютеиновой фазы.
Сколько длится нормальная лютеиновая фаза?
Средняя продолжительность лютеиновой фазы составляет 14 дней, но она может быть больше или меньше в зависимости от продолжительности вашего цикла и времени овуляции во время цикла.
Как рассчитать лютеиновую фазу?
Если вы используете тест на овуляцию, вы будете знать, когда увидите всплеск ЛГ, что у вас будет овуляция в течение следующих 24–36 часов.
 Это означает, что вы войдете в лютеиновую фазу примерно через 24–36 часов.В качестве альтернативы, если вы отслеживаете свою БТТ, когда она увеличивается, это указывает на то, что у вас уже произошла овуляция и вы вступаете в лютеиновую фазу.
Это означает, что вы войдете в лютеиновую фазу примерно через 24–36 часов.В качестве альтернативы, если вы отслеживаете свою БТТ, когда она увеличивается, это указывает на то, что у вас уже произошла овуляция и вы вступаете в лютеиновую фазу.Лютеиновая фаза длится от овуляции до дня, предшествующего началу менструации.
Лютеиновая фаза начинается в день овуляции?
Лютеиновая фаза начинается на следующий день после овуляции и заканчивается за день до начала менструации.
Как увеличить лютеиновую фазу естественным путем?
Если у вас короткая лютеиновая фаза и вы беспокоитесь, что это может повлиять на ваши шансы забеременеть, поговорите со своим врачом о вариантах лечения и о том, существуют ли какие-либо природные средства, которые могут удлинить вашу лютеиновую фазу.
Суть
Лютеиновая фаза играет важную роль на ранних сроках беременности, поскольку это время, когда матка готовится к имплантации оплодотворенной яйцеклетки.
Лютеиновая фаза длится со дня после овуляции до дня перед началом менструации. Эксперты говорят, что средняя продолжительность лютеиновой фазы составляет 14 дней, но существует широкий диапазон того, что считается нормальным. Имейте в виду, что продолжительность лютеиновой фазы может быть разной от женщины к женщине, а также от цикла к циклу.Это может варьироваться в зависимости от продолжительности вашего менструального цикла и того, в какой момент вы овулируете во время цикла.
Желтое тело — wikidoc
Главный редактор: C. Майкл Гибсон, MS, MD [1]
Обзор
corpus luteum (лат. «желтое тело») (множественное число corpora lutea ) представляет собой временную эндокринную структуру у млекопитающих, участвующую в производстве прогестагенов, необходимых для поддержания беременности.
Разработка и структура
Желтое тело развивается из фолликула яичника во время лютеиновой фазы менструального цикла или эстрального цикла после выхода зрелой яйцеклетки (яйцеклетки) из фолликула во время овуляции. Фолликул сначала образует геморрагическое тело, а затем становится желтым телом, но этот термин просто относится к видимому скоплению крови, оставшемуся после разрыва фолликула, и не имеет функционального значения. В то время как ооцит (позже зигота) проходит фаллопиевы трубы в матку, желтое тело остается в яичнике.
Фолликул сначала образует геморрагическое тело, а затем становится желтым телом, но этот термин просто относится к видимому скоплению крови, оставшемуся после разрыва фолликула, и не имеет функционального значения. В то время как ооцит (позже зигота) проходит фаллопиевы трубы в матку, желтое тело остается в яичнике.
Желтое тело обычно очень велико по сравнению с размером яичника; у человека размер структуры колеблется от менее 2 см до 6 см в диаметре. [1]
Его клетки развиваются из фолликулярных клеток, окружающих фолликул яичника:
Функция
Необходим для установления и сохранения беременности у женщин.
В яичнике желтое тело секретирует эстрогены и прогестерон, которые являются стероидными гормонами, ответственными за утолщение эндометрия, его развитие и поддержание соответственно.
Когда яйцеклетка не оплодотворена
Если яйцеклетка не оплодотворена, желтое тело перестает выделять прогестерон и распадается (примерно через 14 дней у человека). Затем он дегенерирует в белое тело, представляющее собой массу фиброзной рубцовой ткани.
Затем он дегенерирует в белое тело, представляющее собой массу фиброзной рубцовой ткани.
Слизистая оболочка матки отслаивается без прогестерона и выбрасывается через влагалище (у людей и некоторых человекообразных обезьян, которые проходят через менструальный цикл). В цикле эструса слизистая оболочка возвращается к нормальному размеру.
Когда яйцо оплодотворено
Однако при оплодотворении эмбрион выделяет гормон хорионический гонадотропин человека (ХГЧ) или аналогичный гормон у других видов.
Этот гормон сигнализирует желтому телу о продолжении секреции прогестерона, тем самым поддерживая толстую оболочку (эндометрий) матки и создавая область, богатую кровеносными сосудами, в которой могут развиваться зиготы. С этого момента желтое тело называется corpus luteum graviditatis .
Введение гормона простагландина в этот момент вызывает дистрофию желтого тела и аборт плода. Однако у плацентарных животных, таких как человек, плацента в конечном итоге берет на себя производство прогестерона, и желтое тело деградирует до белого тела без потери эмбриона/плода.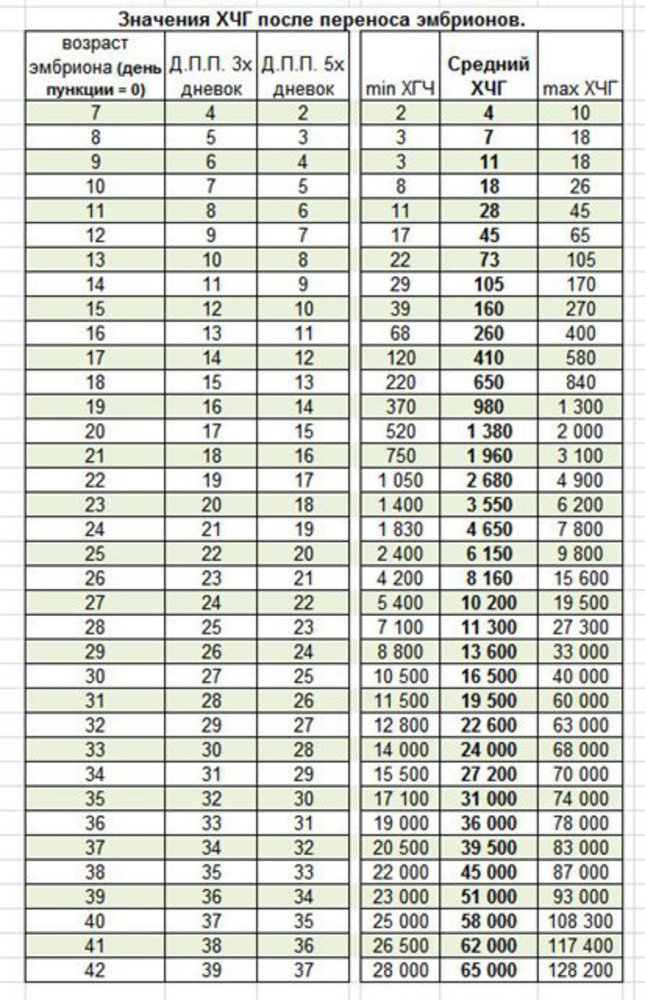
Дополнительные изображения
Порядок изменений яичника
Внешние ссылки
Артикул
Шаблон:Женская репродуктивная система Шаблон: Эндокринная система
он:גופיף צהוב
de: Гельбкерпер
lt: Гелтонкунис
мк:Жолто тело
sv: Гулькропп
Шаблон: Исходники WikiDoc
Участие лимфатической системы в исчезновении стероидогенных клеток из желтого тела во время лютеолиза
Abstract
У млекопитающих желтое тело (ЖТ) является важной железой внутренней секреции для установления и поддержания беременности.Если беременность не установлена, КЛ регрессирует и быстро исчезает из яичника. Возможное объяснение быстрого исчезновения КЛ заключается в том, что лютеиновые клетки транспортируются из яичника по лимфатическим сосудам. Здесь мы сообщаем о наличии клеток, положительных по 3β-гидроксистероиддегидрогеназе (3β-HSD), ферменту, участвующему в синтезе прогестерона, в просвете лимфатических сосудов на регрессирующей лютеиновой стадии и в лимфатической жидкости, собранной от ножки яичника ипсилатерально к регрессирующий CL. Положительные по 3β-HSD клетки были живыми и содержали липидные капли. 3β-HSD-положительные клетки в лимфатической жидкости были наиболее многочисленны на 22-24 день после овуляции. Эти данные показывают, что живые стероидогенные клетки находятся в лимфатических сосудах, дренируемых из КЛ. Отток стероидогенных клеток начинается на регрессирующей лютеиновой стадии и продолжается после очередной овуляции. Общие данные свидетельствуют о том, что полное исчезновение КЛ при лютеолизе связано с оттоком лютеиновых клеток из КЛ через лимфатические сосуды яичников.
Положительные по 3β-HSD клетки были живыми и содержали липидные капли. 3β-HSD-положительные клетки в лимфатической жидкости были наиболее многочисленны на 22-24 день после овуляции. Эти данные показывают, что живые стероидогенные клетки находятся в лимфатических сосудах, дренируемых из КЛ. Отток стероидогенных клеток начинается на регрессирующей лютеиновой стадии и продолжается после очередной овуляции. Общие данные свидетельствуют о том, что полное исчезновение КЛ при лютеолизе связано с оттоком лютеиновых клеток из КЛ через лимфатические сосуды яичников.
Образец цитирования: Абэ Х., Аль-зиаби М.О., Секизава Ф., Акоста Т.Дж., Скарзински Д.Дж., Окуда К. (2014)Лимфатическое участие в исчезновении стероидогенных клеток из желтого тела во время лютеолиза. ПЛОС ОДИН 9(2): е88953. https://doi.org/10.1371/journal.pone.0088953
Редактор: Stephen Franks, Imperial College London, United Kingdom
Получено: 25 сентября 2013 г. ; Принято: 16 января 2014 г .; Опубликовано: 20 февраля 2014 г.
; Принято: 16 января 2014 г .; Опубликовано: 20 февраля 2014 г.
Авторские права: © 2014 Abe et al.Это статья с открытым доступом, распространяемая в соответствии с лицензией Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии указания оригинального автора и источника.
Финансирование: Это исследование было поддержано Challenging Exploratory Research (№ 25660212) Японского общества содействия науке (JSPS) (http://www.jsps.go.jp/english/index.html). и по Программе помощи в области исследований инновационных технологий для разведения, воспроизводства животных и разработки вакцин (REP-1002) от Министерства сельского, лесного и рыбного хозяйства Японии.Спонсоры не участвовали в разработке исследования, сборе и анализе данных, принятии решения о публикации или подготовке рукописи.
Конкурирующие интересы: Авторы заявили об отсутствии конкурирующих интересов.
Введение
У млекопитающих желтое тело (ЖТ), образующееся после овуляции, является важным эндокринным органом для установления и поддержания беременности [1]. Если беременность не установлена, КЛ быстро регрессирует. Регрессия CL необходима для сброса овариального цикла, чтобы млекопитающие получили еще один шанс забеременеть.
Регрессия CL (лютеолиз) состоит из двух фаз: функционального лютеолиза и структурного лютеолиза [2]. Функциональный лютеолиз определяется как снижение продукции прогестерона (P4). Структурный лютеолиз характеризуется уменьшением объема КЛ за счет потери лютеиновых клеток. У коров структурный лютеолиз индуцируется маточным простагландином F2α (PGF2α), для уменьшения размеров КЛ требуется 4–5 дней [3]. Это исчезновение ткани КЛ при структурном лютеолизе обычно объясняется апоптозом лютеиновых клеток и фагоцитозом внутрилютеиновыми макрофагами [2], [4], [5].В соответствии с этой концепцией количество макрофагов увеличивается на регрессирующей лютеиновой стадии (Penny et al. , 1999). С другой стороны, через 24 ч после введения PGF2α на 10-й день после овуляции объем КЛ уменьшается менее чем вдвое по сравнению с исходным размером [6]. Однако количество макрофагов, наблюдаемое в регрессирующем КЛ при спонтанном и индуцированном PGF2α лютеолизе, практически одинаково [7]. Таким образом, механизмы, участвующие в быстром исчезновении КЛ из яичника, остаются загадкой для ученых-репродуктологов.
, 1999). С другой стороны, через 24 ч после введения PGF2α на 10-й день после овуляции объем КЛ уменьшается менее чем вдвое по сравнению с исходным размером [6]. Однако количество макрофагов, наблюдаемое в регрессирующем КЛ при спонтанном и индуцированном PGF2α лютеолизе, практически одинаково [7]. Таким образом, механизмы, участвующие в быстром исчезновении КЛ из яичника, остаются загадкой для ученых-репродуктологов.
Лимфатическая сосудистая система, которая считается второй системой кровообращения организма, необходима для транспортировки интерстициальной жидкости, макромолекул (белков, липидов) и клеток [8]. Яичник имеет богатую сеть лимфатических сосудов. Предполагается, что лимфатическая система связана с фолликулогенезом [9]. КЛ приматов и коров имеют лимфатические сосуды [10], [11]. Однако функция лимфатических сосудов в КЛ неясна.
При большинстве видов рака человека лимфатические сосуды служат основным путем метастатического распространения опухолевых клеток в регионарные лимфатические узлы [8].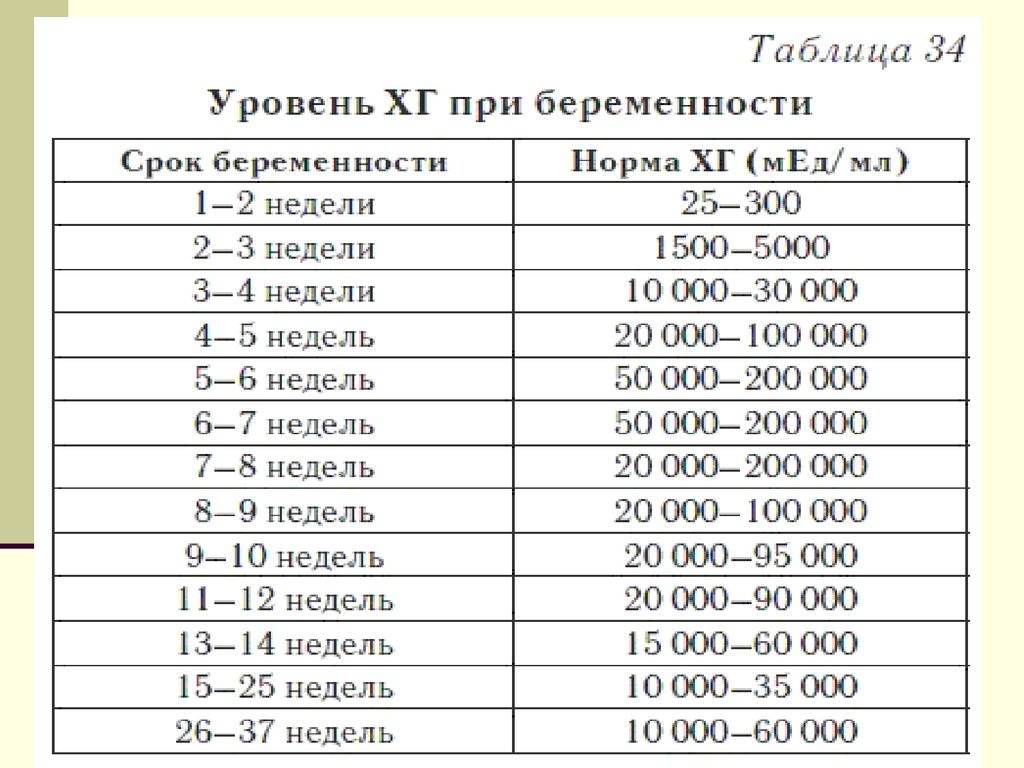 В предварительном эксперименте мы обнаружили крупные лимфатические сосуды рядом с дегенеративными артериолами в регрессирующем КЛ. Поэтому мы предположили, что при структурном лютеолизе бычьего КЛ большое количество лютеиновых клеток вытекает из КЛ через лимфатические сосуды, подобно току раковых клеток в лимфатических сосудах. Цель настоящего исследования заключалась в проверке вышеизложенной гипотезы. Если это подтвердится, это может дать новое объяснение быстрому уменьшению размера CL во время структурного лютолиза.
В предварительном эксперименте мы обнаружили крупные лимфатические сосуды рядом с дегенеративными артериолами в регрессирующем КЛ. Поэтому мы предположили, что при структурном лютеолизе бычьего КЛ большое количество лютеиновых клеток вытекает из КЛ через лимфатические сосуды, подобно току раковых клеток в лимфатических сосудах. Цель настоящего исследования заключалась в проверке вышеизложенной гипотезы. Если это подтвердится, это может дать новое объяснение быстрому уменьшению размера CL во время структурного лютолиза.
Материалы и методы
Заявление об этике
В этом исследовании мы не проводили никаких экспериментов на животных. Яичники собирали у нестельных и стельных (120-180 дней беременности) коров голштинской породы на местной бойне (Мясной центр Цуяма) в соответствии с протоколами, утвержденными местным учреждением по уходу за животными. Гестационный возраст определяли по длине макушки-крестца плода и делили на 60–90 дней (6–20 см), 120–180 дней (25–45 см) и 210–270 дней (50–80 см) [12].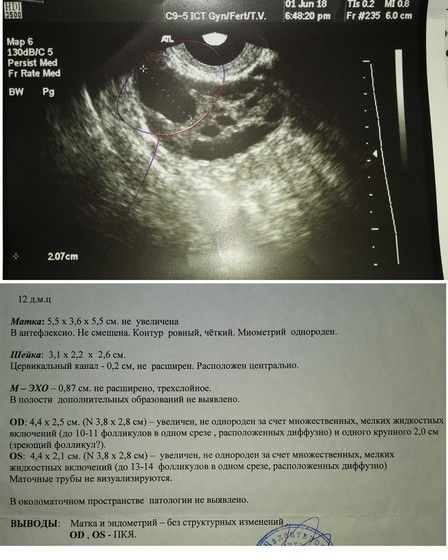 Все образцы и данные, проанализированные в настоящем исследовании, были получены с разрешения вышеуказанного центра.
Все образцы и данные, проанализированные в настоящем исследовании, были получены с разрешения вышеуказанного центра.
Сбор яичников с КЛ и лимфатической жидкостью
CL крупного рогатого скота и лимфатическая жидкость, слитая из яичника, были получены с местной бойни в соответствии с протоколами, одобренными местным комитетом по уходу и использованию животных. У коровы овуляция происходит случайным образом в каждом яичнике. Следовательно, возможно, что свежий и регрессирующий КЛ находятся в яичнике или также в каждом яичнике.Чтобы идентифицировать источник клеток в лимфатической жидкости, лимфатическую жидкость собирали из яичника только с одним CL. Образцы ХЛ и лимфатической жидкости получали в течение 30 мин после обескровливания и доставляли в лабораторию в течение 1–1,5 ч на льду. У коров овуляция обычно происходит каждые 21 день. Лютеиновые стадии классифицировали как раннюю (2–3 дни после овуляции), развивающуюся (5–7 дни), среднюю (8–12 дни), позднюю (15–17 дни), регрессирующую (19–21 дни) [13]. , [14].Дни предыдущего КЛ рассчитывали на основе лютеиновых стадий активного КЛ на контралатеральном яичнике. Для сбора лимфатической жидкости лимфатические сосуды сразу после обескровливания перевязывали на расстоянии 15 см от ворот яичника, чтобы обеспечить скопление лимфатической жидкости (рис. 1В). Кровеносные и лимфатические сосуды матки перерезали сразу после перевязки. Затем лимфатические сосуды иссекали от соединительной ткани и с помощью иглы и шприца собирали скопившуюся в сосудах лимфатическую жидкость.Для подтверждения того, что лимфатические сосуды были дренированы из КЛ, непосредственно в КЛ вводили 2 мл 0,1% раствора для окрашивания Evans Blue (рис. 1).
, [14].Дни предыдущего КЛ рассчитывали на основе лютеиновых стадий активного КЛ на контралатеральном яичнике. Для сбора лимфатической жидкости лимфатические сосуды сразу после обескровливания перевязывали на расстоянии 15 см от ворот яичника, чтобы обеспечить скопление лимфатической жидкости (рис. 1В). Кровеносные и лимфатические сосуды матки перерезали сразу после перевязки. Затем лимфатические сосуды иссекали от соединительной ткани и с помощью иглы и шприца собирали скопившуюся в сосудах лимфатическую жидкость.Для подтверждения того, что лимфатические сосуды были дренированы из КЛ, непосредственно в КЛ вводили 2 мл 0,1% раствора для окрашивания Evans Blue (рис. 1).
Рисунок 1. Анатомия лимфатических сосудов яичника.
A: Широкая связка имеет как минимум два лимфатических пути: один от яичника, а другой от матки. Для сбора лимфатической жидкости лимфатические сосуды перевязывали на позиции 15 (черная стрелка). Во избежание смешения яичниковой и маточной лимфатической жидкости лимфатический сосуд, дренирующий матку, перерезали. B: Чтобы подтвердить, что собранная лимфатическая жидкость была дренирована из CL, в CL было введено 2 мл 0,1% раствора синего Эванса (EB) (C). C: ЭТ, введенный в CL, дренированный через лимфатические сосуды (D). C: БЭ не наблюдался в кровеносных сосудах (белые стрелки). D: Лимфатическая жидкость, скопившаяся в лимфатических сосудах, была аспирирована с помощью иглы и шприца. Черная стрелка показывает точку перевязки.
B: Чтобы подтвердить, что собранная лимфатическая жидкость была дренирована из CL, в CL было введено 2 мл 0,1% раствора синего Эванса (EB) (C). C: ЭТ, введенный в CL, дренированный через лимфатические сосуды (D). C: БЭ не наблюдался в кровеносных сосудах (белые стрелки). D: Лимфатическая жидкость, скопившаяся в лимфатических сосудах, была аспирирована с помощью иглы и шприца. Черная стрелка показывает точку перевязки.
https://doi.org/10.1371/journal.pone.0088953.g001
Иммуногистохимия
CL были зафиксированы 4% (об./об.) параформальдегида (PFA) в PBS.Срезы размером 4 мкм помещали на предметные стекла, предварительно покрытые силаном (S3003; Dako, Glostrup, Дания), депарафинированные и регидратированные. Выделение антигена осуществляли с помощью буфера Tris-EDTA pH 9,0 с использованием микроволновой печи в течение 15 минут при 600 Вт. Срезы погружали в метанол с 3% (об./об.) h3O2 на 30 минут и инкубировали с 10% (об./об.) нормальной лошадиной сывороткой.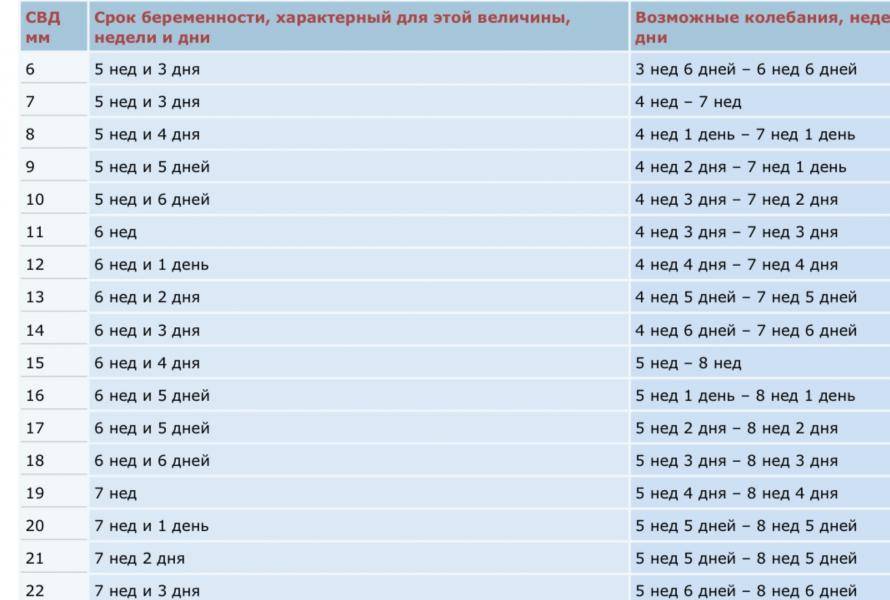 (MP-7500; Vector Laboratories Inc, Бурлингейм, Калифорния, США) для блокировки. Затем срезы инкубировали с антителом LYVE-1 (ab33682; abcam, Кембридж, Великобритания) в качестве специфического маркера лимфатических эндотелиальных клеток [10], [15], [16], разбавленных при 1∶4000 PBS, в течение 1 ч при комнатной температуре. температура (КТ).Отрицательные контрольные срезы инкубировали с нормальной кроличьей сывороткой, разбавленной PBS. Затем срезы инкубировали с реагентом ImmPRESS UNIVERSAL, антимышиным/кроличьим Ig (MP-7500; Vector Laboratories Inc, Берлингейм, Калифорния, США) в течение 30 мин в соответствии с инструкциями производителя. Окрашивание визуализировали с помощью 0,05% (вес/объем) 3,3′-диаминобензидина (343-00901; Доджиндо, Кумамото, Япония), содержащего 0,01% (об/об) h3O2, а затем контрастно окрашивали гематоксилином. Изображения в светлом поле были получены с помощью FSX100 (Olympus, Токио, Япония) и объединены с помощью CellSens (Olympus, Токио, Япония).
(MP-7500; Vector Laboratories Inc, Бурлингейм, Калифорния, США) для блокировки. Затем срезы инкубировали с антителом LYVE-1 (ab33682; abcam, Кембридж, Великобритания) в качестве специфического маркера лимфатических эндотелиальных клеток [10], [15], [16], разбавленных при 1∶4000 PBS, в течение 1 ч при комнатной температуре. температура (КТ).Отрицательные контрольные срезы инкубировали с нормальной кроличьей сывороткой, разбавленной PBS. Затем срезы инкубировали с реагентом ImmPRESS UNIVERSAL, антимышиным/кроличьим Ig (MP-7500; Vector Laboratories Inc, Берлингейм, Калифорния, США) в течение 30 мин в соответствии с инструкциями производителя. Окрашивание визуализировали с помощью 0,05% (вес/объем) 3,3′-диаминобензидина (343-00901; Доджиндо, Кумамото, Япония), содержащего 0,01% (об/об) h3O2, а затем контрастно окрашивали гематоксилином. Изображения в светлом поле были получены с помощью FSX100 (Olympus, Токио, Япония) и объединены с помощью CellSens (Olympus, Токио, Япония).
Двойная флуоресцентная иммуногистохимия
Срезы размером 4 мкм помещали на предметные стекла, предварительно покрытые силаном, депарафинированные и регидратированные. Извлечение антигена осуществляли с помощью буфера Tris-EDTA pH 9 с использованием микроволнового излучения в течение 15 минут при 600 Вт, затем срезы инкубировали с 10% (об./об.) нормальной лошадиной сывороткой для блокирования. Срезы инкубировали с антителом LYVE-1, разведенным в 1∶2000 с PBS, и антителом 3β-HSD (ab75710; Abcam, Кембридж, Великобритания) в качестве маркера стероидогенных клеток, разведенным в 1∶1000 с PBS, в течение 1 ч при комнатной температуре.Отрицательные контрольные срезы инкубировали с нормальной кроличьей сывороткой и нормальной мышиной сывороткой, разбавленной PBS. Затем срезы инкубировали с козьим антителом Alexa Fluor 488 против кроличьего IgG (A-11008; Life Technologies, Карлсбад, Калифорния, США) и козьим антителом Alexa Fluor 594 против мышиного IgG (A-11005 Life Technologies, Карлсбад, Калифорния). , США) в течение 1 ч при комнатной температуре. Ядра визуализировали с использованием ProLong Gold, включая DAPI (P36935; Life Technologies, Карлсбад, Калифорния, США).
Извлечение антигена осуществляли с помощью буфера Tris-EDTA pH 9 с использованием микроволнового излучения в течение 15 минут при 600 Вт, затем срезы инкубировали с 10% (об./об.) нормальной лошадиной сывороткой для блокирования. Срезы инкубировали с антителом LYVE-1, разведенным в 1∶2000 с PBS, и антителом 3β-HSD (ab75710; Abcam, Кембридж, Великобритания) в качестве маркера стероидогенных клеток, разведенным в 1∶1000 с PBS, в течение 1 ч при комнатной температуре.Отрицательные контрольные срезы инкубировали с нормальной кроличьей сывороткой и нормальной мышиной сывороткой, разбавленной PBS. Затем срезы инкубировали с козьим антителом Alexa Fluor 488 против кроличьего IgG (A-11008; Life Technologies, Карлсбад, Калифорния, США) и козьим антителом Alexa Fluor 594 против мышиного IgG (A-11005 Life Technologies, Карлсбад, Калифорния). , США) в течение 1 ч при комнатной температуре. Ядра визуализировали с использованием ProLong Gold, включая DAPI (P36935; Life Technologies, Карлсбад, Калифорния, США).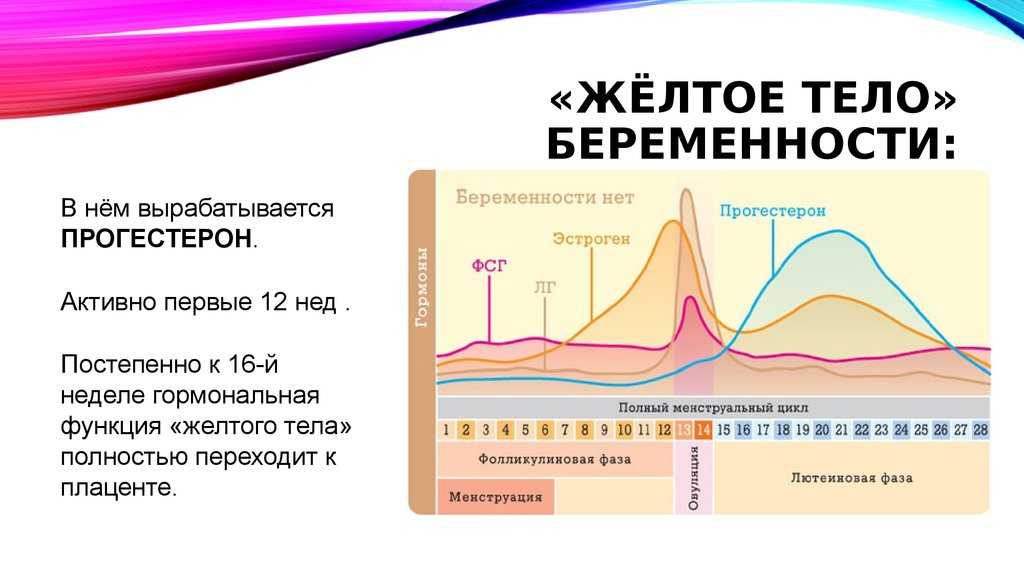 Флуоресцентные изображения были получены с помощью FSX100 и объединены с помощью CellSens (Olympus, Токио, Япония).
Флуоресцентные изображения были получены с помощью FSX100 и объединены с помощью CellSens (Olympus, Токио, Япония).
Мазок лимфатической жидкости и окраска
Для определения жизнеспособности клеток, обнаруженных в лимфатической жидкости, раствор трипанового синего разводили в лимфатической жидкости до 0,12% окончательно. Непосредственно клетки в лимфатической жидкости наблюдали с помощью микроскопа со световым полем. Мазки лимфатической жидкости для каждой окраски выполняли в соответствии с общим руководством по биопсии. Лимфатические жидкости, нанесенные на предметные стекла, предварительно покрытые силаном, немедленно высушивали и регидратировали с помощью PBS.Затем мазки погружали в 4% (об./об.) PFA в PBS на 10 мин при комнатной температуре.
Для флуоресцентного окрашивания мазки инкубировали в 0,1% растворе тритона Х-100 в течение 5 мин. Для ингибирования неспецифического окрашивания мазки инкубировали с 10% (об./об.) нормальной лошадиной сывороткой в течение 30 мин. Чтобы продемонстрировать присутствие лютеиновых клеток в лимфатической жидкости, мазок инкубировали с антителом к 3β-HSD, разбавленным PBS до 1∶500, в течение 30 мин при комнатной температуре. Затем мазок инкубировали с Alexa Fluor 488 Goat anti-mouse IgG (A-11001; Life Technologies, Карлсбад, Калифорния, США), разбавленным до 1∶1000 PBS, в течение 30 минут при комнатной температуре.Мазок инкубировали с Bodipy 493/503 (D-3922; Life Technologies, Карлсбад, Калифорния, США), используемым для окрашивания капель липидов [17], разбавленным при 1∶200 PBS в течение 20 минут при комнатной температуре. Ядра всех клеток в мазке визуализировали с помощью ProLong Gold, включая DAPI (P36935; Life Technologies, Карлсбад, Калифорния, США), а затем исследовали с помощью FSX100. При этом окрашивании в качестве отрицательного контроля использовали культивированные стромальные клетки бычьей матки.
Чтобы продемонстрировать присутствие лютеиновых клеток в лимфатической жидкости, мазок инкубировали с антителом к 3β-HSD, разбавленным PBS до 1∶500, в течение 30 мин при комнатной температуре. Затем мазок инкубировали с Alexa Fluor 488 Goat anti-mouse IgG (A-11001; Life Technologies, Карлсбад, Калифорния, США), разбавленным до 1∶1000 PBS, в течение 30 минут при комнатной температуре.Мазок инкубировали с Bodipy 493/503 (D-3922; Life Technologies, Карлсбад, Калифорния, США), используемым для окрашивания капель липидов [17], разбавленным при 1∶200 PBS в течение 20 минут при комнатной температуре. Ядра всех клеток в мазке визуализировали с помощью ProLong Gold, включая DAPI (P36935; Life Technologies, Карлсбад, Калифорния, США), а затем исследовали с помощью FSX100. При этом окрашивании в качестве отрицательного контроля использовали культивированные стромальные клетки бычьей матки.
Количественное определение лютеиновых клеток в лимфатической жидкости
Для расчета соотношения лютеиновых клеток и целых клеток в мазке лимфатической жидкости случайным образом выбирали 3 поля на мазок. Клетки с положительным иммуноокрашиванием антителом 3β-HSD и ядерным окрашиванием DAPI подсчитывали три независимых наблюдателя. Процент лютеиновых клеток в лимфатической жидкости рассчитывали как X/Y×100, где X — общее количество положительных по иммуноокрашиванию клеток, а Y — общее количество DAPI-положительных клеток в выбранных полях.
Клетки с положительным иммуноокрашиванием антителом 3β-HSD и ядерным окрашиванием DAPI подсчитывали три независимых наблюдателя. Процент лютеиновых клеток в лимфатической жидкости рассчитывали как X/Y×100, где X — общее количество положительных по иммуноокрашиванию клеток, а Y — общее количество DAPI-положительных клеток в выбранных полях.
Статистический анализ
Статистическую значимость различий процентного содержания лютеиновых клеток в лимфатических жидкостях оценивали с помощью дисперсионного анализа (ANOVA) с последующей защищенной процедурой наименьших значимых различий Фишера (PLSD) в качестве теста множественных сравнений и поправкой Бонферрони.
Результаты
Локализация лимфатических сосудов и стероидогенных клеток
При регрессирующем КЛ крупные лимфатические сосуды были обнаружены вблизи артериол путем окрашивания антителом LYVE-1 (рис. 2А). Много 3β-HSD-позитивных клеток было обнаружено в просвете лимфатических сосудов (рис. 2Д). Антитело LYVE-1 реагировало с 3β-HSD-положительными клетками (рис. 2C, D и E).
2Д). Антитело LYVE-1 реагировало с 3β-HSD-положительными клетками (рис. 2C, D и E).
Рис. 2. Иммуногистохимическое окрашивание регрессирующей ткани бычьего КЛ.
A: Крупные лимфатические сосуды (черные стрелки) наблюдались вокруг артериол (желтые стрелки).B: Отрицательный контроль. C: Лимфатические сосуды были визуализированы с помощью антитела LYVE-1 и козьего антитела против кроличьего IgG, меченного Alexa 488 (белые стрелки). D: Стероидогенные клетки были обнаружены с помощью 3β-HSD-антитела и козьего анти-мышиного IgG-антитела, меченного Alexa 594 (синие стрелки). E: Многие 3β-HSD-положительные клетки наблюдались в просвете положительного сосуда LYVE-1 (объединение C и D). Антитело LYVE-1 положительно реагировало с положительными по 3β-HSD клетками (красные стрелки). F: отрицательный контроль. Ядра окрашивали с помощью DAPI.Все масштабные линейки, 50 мкм.
https://doi.org/10.1371/journal.pone.0088953.g002
Характеристика клеток в лимфатической жидкости
Объемы лимфатической жидкости, собранной из лимфатических сосудов, колебались от 10 до 200 мкл. Большая часть лимфатической жидкости накапливалась в течение 15 мин после лигирования. Цвет жидкости был от прозрачного до желтого. Много желтых клеток было обнаружено в лимфатической жидкости (рис. 3А). Размеры этих клеток составляли около 20 мкм, а в цитоплазме наблюдались гранулы (рис.3G). Желтые клетки положительно реагировали с Bodipy (493/503) и антителом 3β-HSD (рис. 3B и C). Ядра желтых клеток наблюдались на маргинальной клеточной мембране (рис. 3Е). Трипановый синий не окрашивал большинство желтых клеток (рис. 3G и H), что указывает на то, что клетки были живыми.
Большая часть лимфатической жидкости накапливалась в течение 15 мин после лигирования. Цвет жидкости был от прозрачного до желтого. Много желтых клеток было обнаружено в лимфатической жидкости (рис. 3А). Размеры этих клеток составляли около 20 мкм, а в цитоплазме наблюдались гранулы (рис.3G). Желтые клетки положительно реагировали с Bodipy (493/503) и антителом 3β-HSD (рис. 3B и C). Ядра желтых клеток наблюдались на маргинальной клеточной мембране (рис. 3Е). Трипановый синий не окрашивал большинство желтых клеток (рис. 3G и H), что указывает на то, что клетки были живыми.
Рисунок 3. Окрашивание мазка лимфатической жидкости.
A: Изображение клеток в лимфатической жидкости в светлом поле. B: Капли липидов в клетках окрашивали Bodipy 493/503. C: Те же клетки показывают положительный сигнал для 3β-HSD.D: Ядра в клетках визуализировали с помощью DAPI. E: Объединение изображений B, C и D. Ядро было расположено у маргинальной клеточной мембраны (белая стрелка). F: В качестве отрицательного контроля использовали культивированные стромальные клетки бычьего эндометрия. G: Многие липидные капли наблюдались в виде гранул в цитоплазме (черная стрелка). Большинство клеток в лимфатической жидкости не окрашивались раствором трипанового синего. Все масштабные линейки, 20 мкм.
G: Многие липидные капли наблюдались в виде гранул в цитоплазме (черная стрелка). Большинство клеток в лимфатической жидкости не окрашивались раствором трипанового синего. Все масштабные линейки, 20 мкм.
https://doi.org/10.1371/journal.pone.0088953.g003
Изменения соотношения 3β-HSD-позитивных клеток в лимфатической жидкости
Процент 3β-HSD-позитивных клеток по отношению к целым клеткам, присутствующим в лимфатической жидкости, был значительным (P<0.05) выше на 22–24-й день, чем на других лютеиновых стадиях, включая середину беременности (рис. 4). Кроме того, на 26–28-й день после овуляции соотношение 3β-HSD-позитивных клеток было значительно (P<0,05) выше, чем на 8–12-й и 15–17-й дни после овуляции (рис. 4).
Рисунок 4. 3β-HSD-положительные клетки в лимфатической жидкости во время эстральных циклов и беременности.
Различные надстрочные буквы указывают на значимое различие (P<0,05) по сравнению с другими лютеиновыми стадиями по оценке ANOVA с последующей защищенной процедурой наименьших значимых различий Фишера (PLSD) в качестве теста множественного сравнения (n = 3/лютеиновая стадия). Процент 3β-HSD-позитивных клеток в лимфатической жидкости значительно увеличивался на 22–24-й день после овуляции.
Процент 3β-HSD-позитивных клеток в лимфатической жидкости значительно увеличивался на 22–24-й день после овуляции.
https://doi.org/10.1371/journal.pone.0088953.g004
Обсуждение
Основной функцией лимфатических сосудов является транспорт жидкости, макромолекул и клеток, включая моноциты и лимфоциты, из тканей в кровоток [8]. В большинстве случаев рака лимфатические сосуды служат основным путем метастатического распространения опухолевых клеток [8].Таким образом, лимфатические сосуды в КЛ могут быть путем транспортировки лютеиновых клеток за пределы КЛ. В настоящем исследовании мы использовали антитело к рецептору гиалуроновой кислоты лимфатического эндотелия (LYVE-1) и антитело 3β-HSD, специфический маркер стероидогенных клеток. Двойная флуоресцентная иммуногистохимия выявила клетки, реагирующие с антителами к 3β-HSD, в просвете лимфатических сосудов при регрессирующем КЛ. Неожиданно антитело LYVE-1 реагировало с положительными по 3β-HSD клетками. Антитело LYVE-1 связывается с гиалуронановым рецептором на лимфатических эндотелиальных клетках [18].Нам неизвестны какие-либо сообщения о том, что лютеиновые клетки экспрессируют гиалуронановый рецептор. Поэтому мы проверили специфичность антитела LYVE-1 к лимфатическим эндотелиальным клеткам и специфичность антитела 3β-HSD к лютеиновым клеткам, используя срезы ворот яичника и срезы середины CL (рис. S1). Мы подтвердили, что антитела были специфичны для каждой клетки-мишени. Таким образом, бычьи лютеиновые клетки, по-видимому, экспрессируют рецептор гиалуроновой кислоты. Однако роль рецептора гиалуроновой кислоты в лютеиновых клетках неясна.
Антитело LYVE-1 связывается с гиалуронановым рецептором на лимфатических эндотелиальных клетках [18].Нам неизвестны какие-либо сообщения о том, что лютеиновые клетки экспрессируют гиалуронановый рецептор. Поэтому мы проверили специфичность антитела LYVE-1 к лимфатическим эндотелиальным клеткам и специфичность антитела 3β-HSD к лютеиновым клеткам, используя срезы ворот яичника и срезы середины CL (рис. S1). Мы подтвердили, что антитела были специфичны для каждой клетки-мишени. Таким образом, бычьи лютеиновые клетки, по-видимому, экспрессируют рецептор гиалуроновой кислоты. Однако роль рецептора гиалуроновой кислоты в лютеиновых клетках неясна.
Много желтых клеток было обнаружено в лимфатической жидкости, дренируемой из яичников при регрессирующем КЛ. Подобные желтые клетки были отделены от регрессирующего CL коллагеназой (рис. S2). Эти данные свидетельствуют о том, что регрессирующий CL был источником желтых клеток. Эти желтые клетки положительно реагировали с антителами к 3β-HSD. Лютеиновые клетки содержат липидные капли для синтеза стероидных гормонов [19]. Окрашивание Bodipy (493/503), реагентом для окрашивания липидных капель [17], подтвердило, что большинство 3β-HSD-позитивных клеток, обнаруженных в лимфатической жидкости, хранят липидные капли в своей цитоплазме.Их ядра в основном располагались на краю цитоплазмы. Ядра зрелых белых адипоцитов, содержащих много липидных капель, также располагаются по краю цитоплазмы [20]. Лютеиновые клетки регрессирующего КЛ, секретирующие лишь небольшое количество Р4, сохраняют липидные капли в своей цитоплазме [21], [22]. Эти данные свидетельствуют о том, что 3β-HSD-положительные клетки с большим количеством липидных капель произошли от регрессирующего CL. Диаметр большинства 3β-HSD-позитивных клеток в лимфатической жидкости составлял 15–20 мкм. В лютеиновых клетках в суспензии крупные лютеиновые клетки имели диаметр 23–57 мкм, а мелкие лютеиновые клетки имели диаметр 12.5–23 мкм [19]. Основываясь на предыдущих результатах [17], [19], [20]–[22] и наших текущих результатах, 3β-HSD-положительные клетки в лимфатических сосудах, по-видимому, представляют собой небольшие лютеиновые клетки, дренированные из CL.
Лютеиновые клетки содержат липидные капли для синтеза стероидных гормонов [19]. Окрашивание Bodipy (493/503), реагентом для окрашивания липидных капель [17], подтвердило, что большинство 3β-HSD-позитивных клеток, обнаруженных в лимфатической жидкости, хранят липидные капли в своей цитоплазме.Их ядра в основном располагались на краю цитоплазмы. Ядра зрелых белых адипоцитов, содержащих много липидных капель, также располагаются по краю цитоплазмы [20]. Лютеиновые клетки регрессирующего КЛ, секретирующие лишь небольшое количество Р4, сохраняют липидные капли в своей цитоплазме [21], [22]. Эти данные свидетельствуют о том, что 3β-HSD-положительные клетки с большим количеством липидных капель произошли от регрессирующего CL. Диаметр большинства 3β-HSD-позитивных клеток в лимфатической жидкости составлял 15–20 мкм. В лютеиновых клетках в суспензии крупные лютеиновые клетки имели диаметр 23–57 мкм, а мелкие лютеиновые клетки имели диаметр 12.5–23 мкм [19]. Основываясь на предыдущих результатах [17], [19], [20]–[22] и наших текущих результатах, 3β-HSD-положительные клетки в лимфатических сосудах, по-видимому, представляют собой небольшие лютеиновые клетки, дренированные из CL.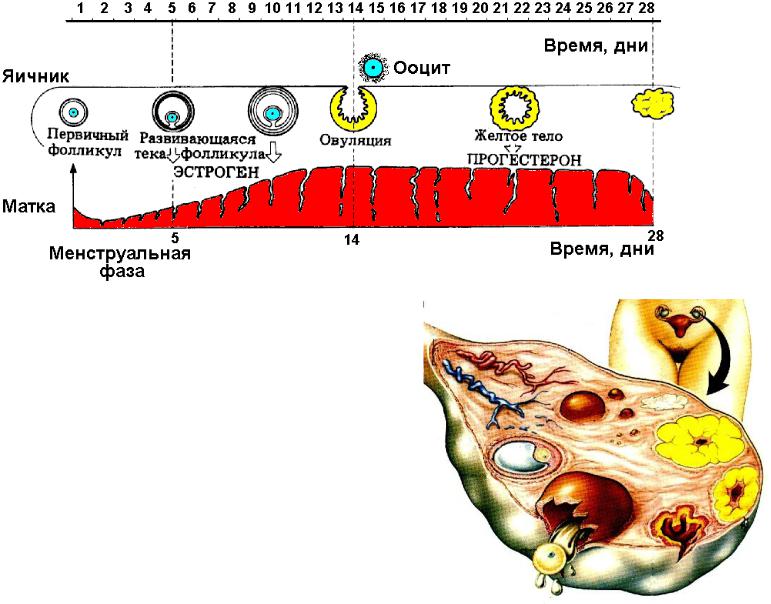
Если стероидогенные клетки, обнаруженные в лимфатической жидкости, представляют собой мелкие лютеиновые клетки, остается вопрос, почему крупные лютеиновые клетки не выходят в лимфатические сосуды. Возможное объяснение заключается в том, что только крупные лютеиновые клетки могут избирательно исчезать из КЛ путем апоптоза и фагоцитоза или других механизмов.Необходимы дальнейшие исследования для идентификации стероидогенных клеток, дренированных из яичника.
При регрессирующем КЛ микроциркуляторное русло исчезает, но остаются артериолы с гладкой мускулатурой [23]. Точно так же крупные лимфатические сосуды с гладкой мускулатурой остаются в пределах регрессирующего КЛ после исчезновения лимфатических капилляров [8]. Лютеиновые клетки КЛ могут переноситься в крупные лимфатические сосуды неизвестным путем. Необходимы дальнейшие исследования, чтобы понять, как лютеиновые клетки попадают в лимфатические сосуды.
Сообщается, что количество иммунных клеток в КЖ крупного рогатого скота увеличивается во время лютеолиза [7]. Однако нам неизвестны какие-либо сообщения о количестве иммунных клеток в лимфатической жидкости, дренируемой из КЛ. Количество этих клеток также может увеличиваться во время лютеолиза. Фактически, в настоящем исследовании количество 3β-HSD-отрицательных клеток (которые могут быть иммунными клетками) увеличивалось во время лютеолиза, а количество 3β-HSD-положительных клеток также увеличивалось во время лютеолиза. Однако, поскольку соотношение 3β-HSD-положительных клеток увеличивалось во время лютеолиза, количество 3β-HSD-положительных клеток, по-видимому, увеличивается больше, чем количество 3β-HSD-отрицательных клеток.
Однако нам неизвестны какие-либо сообщения о количестве иммунных клеток в лимфатической жидкости, дренируемой из КЛ. Количество этих клеток также может увеличиваться во время лютеолиза. Фактически, в настоящем исследовании количество 3β-HSD-отрицательных клеток (которые могут быть иммунными клетками) увеличивалось во время лютеолиза, а количество 3β-HSD-положительных клеток также увеличивалось во время лютеолиза. Однако, поскольку соотношение 3β-HSD-положительных клеток увеличивалось во время лютеолиза, количество 3β-HSD-положительных клеток, по-видимому, увеличивается больше, чем количество 3β-HSD-отрицательных клеток.
В настоящем исследовании процент 3β-HSD-позитивных клеток в лимфатической жидкости был выше на 22–24-й и 26–28-й дни после овуляции, чем на других стадиях лютеина, что указывает на то, что отток стероидогенных клеток в лимфатические сосуды увеличивается после начало следующего эстрального цикла. Сообщалось, что ткань бычьего КЛ не исчезает полностью перед следующей овуляцией, и что регрессирующий КЛ от предыдущего эстрального цикла остается примерно на 20% своего объема по сравнению с размером среднего КЛ [3].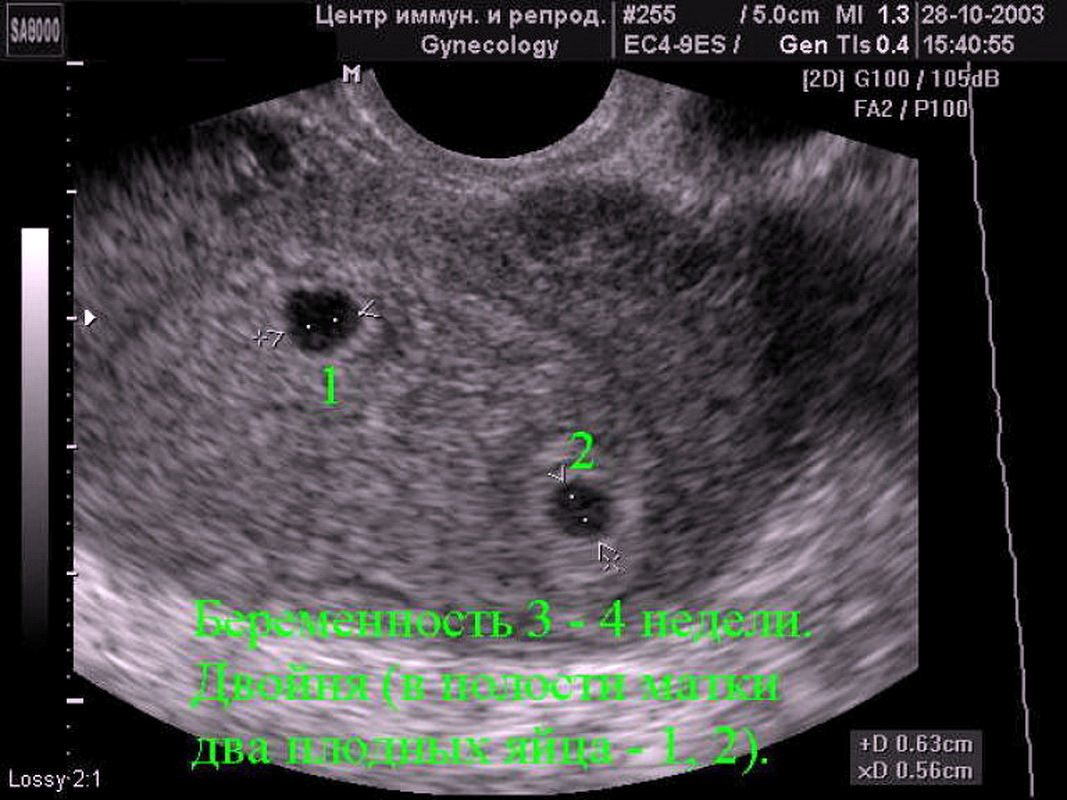 Действительно, в настоящем исследовании на поверхности яичников в течение 22–28 дней после овуляции наблюдали регрессию ХЛ. Таким образом, КЛ полностью исчезает из яичников примерно через 26–28 дней после овуляции. В этом исследовании доля 3β-HSD-позитивных клеток была меньше на 26–28-й день, чем на 22–24-й день. Эти данные позволяют предположить, что возможный отток стероидогенных клеток из КЛ в лимфатические сосуды начинается на регрессирующей лютеиновой стадии (19–21-й день) и продолжается примерно до 30-го дня после овуляции.Отток стероидогенных клеток по лимфатическим сосудам, по-видимому, приводит к полному исчезновению КЛ из яичника. Интересно, что некоторые 3β-HSD-позитивные клетки были обнаружены в лимфатической жидкости, дренируемой из яичника при КЛ беременной, и доля этих клеток была менее 10%. Соотношение 3β-HSD-позитивных клеток было таким же, как на 8–12-й день (средняя лютеиновая стадия) и 15–17-й день (поздняя лютеиновая стадия). Неясно, почему стероидогенные клетки были удалены из активной КЛ до начала структурного лютеолиза.
Действительно, в настоящем исследовании на поверхности яичников в течение 22–28 дней после овуляции наблюдали регрессию ХЛ. Таким образом, КЛ полностью исчезает из яичников примерно через 26–28 дней после овуляции. В этом исследовании доля 3β-HSD-позитивных клеток была меньше на 26–28-й день, чем на 22–24-й день. Эти данные позволяют предположить, что возможный отток стероидогенных клеток из КЛ в лимфатические сосуды начинается на регрессирующей лютеиновой стадии (19–21-й день) и продолжается примерно до 30-го дня после овуляции.Отток стероидогенных клеток по лимфатическим сосудам, по-видимому, приводит к полному исчезновению КЛ из яичника. Интересно, что некоторые 3β-HSD-позитивные клетки были обнаружены в лимфатической жидкости, дренируемой из яичника при КЛ беременной, и доля этих клеток была менее 10%. Соотношение 3β-HSD-позитивных клеток было таким же, как на 8–12-й день (средняя лютеиновая стадия) и 15–17-й день (поздняя лютеиновая стадия). Неясно, почему стероидогенные клетки были удалены из активной КЛ до начала структурного лютеолиза. Возможное объяснение заключается в том, что клетки истощаются из активной ткани по мере обновления клеток.
Возможное объяснение заключается в том, что клетки истощаются из активной ткани по мере обновления клеток.
Уменьшение размера КЛ после спонтанной секреции PGF2α из матки занимает 4–5 дней [3]. С другой стороны, через 24 часа после введения PGF2α на 10-й день после овуляции объем КЛ уменьшился менее чем наполовину от исходного размера [6]. Однако количество макрофагов, наблюдаемое в регрессирующем КЛ при спонтанном и индуцированном PGF2α лютеолизе, практически одинаково [7]. Следовательно, механизм, лежащий в основе быстрого структурного лютеолиза, вызванного введением PGF2α, неясен.Мы предполагаем, что количество лютеиновых клеток, дренируемых из CL, больше во время лютеолиза, вызванного введением PGF2α, чем во время спонтанного лютеолиза. Для проверки этой гипотезы необходимы дальнейшие исследований in vivo .
Наши результаты показывают, что живые стероидогенные клетки находятся в лимфатических сосудах, дренируемых из CL. Эти данные свидетельствуют о том, что структурный лютеолиз включает не только апоптоз лютеиновых клеток и фагоцитоз, но и отток лютеиновых клеток из КЛ в лимфатические сосуды. Этот механизм может обеспечить окончательное исчезновение ткани КЛ при структурном лютеолизе. Возможные механизмы структурного лютеолиза через лимфатические сосуды показаны на рисунке 5.
Этот механизм может обеспечить окончательное исчезновение ткани КЛ при структурном лютеолизе. Возможные механизмы структурного лютеолиза через лимфатические сосуды показаны на рисунке 5.
Рисунок 5. Возможные механизмы структурного лютеолиза через лимфатические сосуды.
Спонтанный лютеолиз крупного рогатого скота вызывается PGF2α из матки. Во время структурного лютеолиза лютеиновые клетки погибают в результате апоптоза, а макрофаги одновременно проникают в КЛ, чтобы удалить лютеиновые клетки путем фагоцитоза.Сразу после начала фагоцитоза лютеиновые клетки начинают поступать в лимфатические сосуды. Лютеолиз переходит в фазу следующей овуляции. После овуляции отток лютеиновых клеток продолжается, что обеспечивает окончательное исчезновение ткани КЛ из яичника.
https://doi.org/10.1371/journal.pone.0088953.g005
Вспомогательная информация
Рисунок S1.
Специфичность антител LYVE-1 и 3β-HSD. Срез ворот яичника инкубировали с антителом LYVE-1, которое окрашивает лимфатические эндотелиальные клетки, а срез средней части КЛ инкубировали с антителом 3β-HSD, которое окрашивает лютеиновые клетки. A: Черные стрелки показывают клетки, положительные к антителу LYVE-1, что указывает на лимфатические сосуды. Антитело LYVE-1 не реагировало с эндотелиальными клетками сосудов (желтые стрелки). Сосудистые сосуды идентифицировали по эритроцитам в сосудах (синяя стрелка). B: Отрицательный контроль для подтверждения специфичности антитела LYVE-1. C: Лютеиновые клетки в середине CL были окрашены антителом 3β-HSD (красные стрелки). D: Отрицательный контроль для подтверждения специфичности антитела к 3β-HSD. Все полосы, 50 мкм. Эти результаты показывают, что антитела, использованные в этом исследовании, работали хорошо.
A: Черные стрелки показывают клетки, положительные к антителу LYVE-1, что указывает на лимфатические сосуды. Антитело LYVE-1 не реагировало с эндотелиальными клетками сосудов (желтые стрелки). Сосудистые сосуды идентифицировали по эритроцитам в сосудах (синяя стрелка). B: Отрицательный контроль для подтверждения специфичности антитела LYVE-1. C: Лютеиновые клетки в середине CL были окрашены антителом 3β-HSD (красные стрелки). D: Отрицательный контроль для подтверждения специфичности антитела к 3β-HSD. Все полосы, 50 мкм. Эти результаты показывают, что антитела, использованные в этом исследовании, работали хорошо.
https://doi.org/10.1371/journal.pone.0088953.s001
(TIF)
Рисунок S2.
Желтые клетки в лимфатической жидкости и при регрессе КЛ. Для выявления происхождения желтых клеток в лимфатической жидкости, дренируемой из яичника, мы ферментативно выделили клетки регрессирующей КЛ. A: Использовался регрессирующий CL (на 26–28 день после овуляции; черная стрелка). B: Желтые клетки были отделены от регрессирующего CL коллагеназой (красные стрелки). C: Подобные желтые клетки были обнаружены в лимфатической жидкости, дренированной из яичника при этом регрессирующем КЛ (красные стрелки).Все масштабные линейки, 20 мкм. Приведенные выше результаты подтверждают нашу гипотезу о том, что источником желтых клеток в лимфатической жидкости был регрессирующий CL. В настоящем исследовании мы показали, что желтые клетки экспрессируют 3β-HSD и содержат липидные капли.
B: Желтые клетки были отделены от регрессирующего CL коллагеназой (красные стрелки). C: Подобные желтые клетки были обнаружены в лимфатической жидкости, дренированной из яичника при этом регрессирующем КЛ (красные стрелки).Все масштабные линейки, 20 мкм. Приведенные выше результаты подтверждают нашу гипотезу о том, что источником желтых клеток в лимфатической жидкости был регрессирующий CL. В настоящем исследовании мы показали, что желтые клетки экспрессируют 3β-HSD и содержат липидные капли.
https://doi.org/10.1371/journal.pone.0088953.s002
(TIF)
Благодарности
Мы глубоко благодарны Мясному центру Цуяма за предоставленные образцы для исследований.
Авторские взносы
Задумал и спроектировал эксперименты: HA MOA KO.Выполнены опыты: ГА МОА ФС. Проанализированы данные: ХА КО. Предоставленные реагенты/материалы/инструменты для анализа: TJA DJS. Написал газету: ХА КО.
Каталожные номера
- 1.
Шамс Д.
 , Бериша Б. (2004) Регуляция функции желтого тела у крупного рогатого скота – обзор. Reprod Domest Anim 39: 241–251.
, Бериша Б. (2004) Регуляция функции желтого тела у крупного рогатого скота – обзор. Reprod Domest Anim 39: 241–251. - 2. Sugino N, Okuda K (2007) Видовые различия в механизме апоптоза во время структурного лютеолиза. J Reprod Dev 53: 977–986.
- 3.Миямото А., Ширасуна К., Виджаягунавардане М.П., Ватанабэ С., Хаяши М. и др. (2005) Кровоток: ключевой регулирующий компонент функции желтого тела у коровы. Domest Anim Endocrinol 29: 329–339.
- 4. Хенке К.Е., Кристенсон Л.К., Форд С.П., Тейлор М. (1994)Инфильтрация макрофагов в желтое тело свиньи во время индуцированного простагландином F2 альфа лютеолиза. Биол Репрод 50: 10–15.
- 5. Пейт Дж.Л., Лэндис Киз П. (2001)Иммунные клетки в желтом теле: друзья или враги? Репродукция 122: 665–676.
- 6.
Acosta TJ, Yoshizawa N, Ohtani M, Miyamoto A (2002)Локальные изменения кровотока в желтом теле раннего и среднего цикла после инъекции простагландина F (2 альфа) корове.
 Биол Репрод 66: 651–658.
Биол Репрод 66: 651–658. - 7. Пенни Л.А., Армстронг Д., Брэмли Т.А., Уэбб Р., Коллинз Р.А. и соавт. (1999)Иммунные клетки и продукция цитокинов в желтом теле крупного рогатого скота на протяжении эстрального цикла и после индуцированного лютеолиза. J Reprod Fertil 115: 87–96.
- 8. Wang Y, Oliver G (2010)Современные взгляды на функцию лимфатических сосудов в норме и при болезнях.Гены Дев 24: 2115–2126.
- 9. Браун Х.М., Робкер Р.Л., Рассел Д.Л. (2010)Развитие и гормональная регуляция лимфатической сосудистой сети яичников. Эндокринология 151: 5446–5455.
- 10. Нитта А., Ширасуна К., Ханэда С., Мацуи М., Симидзу Т. и др. (2011)Возможное участие IFNT в лимфангиогенезе в желтом теле во время периода распознавания матери у коровы. Репродукция 142: 879–892.
- 11. Сюй Ф, Стоуффер Р.Л. (2009)Существование лимфатической системы в желтом теле приматов.Lymphat Res Biol 7: 159–168.
- 12.
 Эли Р.М., Тэтчер В.В., Базер Ф.В., Уилкокс С.Дж., Беккер Р.Б. и др. (1978) Развитие зачатия у крупного рогатого скота. J Dairy Sci 61: 467–473.
Эли Р.М., Тэтчер В.В., Базер Ф.В., Уилкокс С.Дж., Беккер Р.Б. и др. (1978) Развитие зачатия у крупного рогатого скота. J Dairy Sci 61: 467–473. - 13. Miyamoto Y, Skarzynski DJ, Okuda K (2000)Является ли фактор некроза опухоли альфа триггером для инициации высвобождения эндометриального простагландина F(2alpha) при лютеолизе у крупного рогатого скота? Биол Репрод 62: 1109–1115.
- 14. Окуда К., Кито С., Суми Н., Сато К. (1988) Исследование центральной полости желтого тела крупного рогатого скота.Ветеринарная рекомендация 123: 180–183.
- 15. Banerji S, Ni J, Wang SX, Clasper S, Su J и др. (1999) LYVE-1, новый гомолог гликопротеина CD44, является лимфоспецифическим рецептором гиалуроновой кислоты. J Cell Biol 144: 789–801.
- 16.
Prevo R, Banerji S, Ferguson DJ, Clasper S, Jackson DG (2001)Мышь LYVE-1 представляет собой эндоцитарный рецептор гиалуроновой кислоты в лимфатическом эндотелии. J Biol Chem 276: 19420–19430.

- 17. Spangenburg EE, Pratt SJ, Wohlers LM, Lovering RM (2011) Использование BODIPY (493/503) для визуализации внутримышечных капель липидов в скелетных мышцах.J Biomed Biotechnol 2011: 598358.
- 18. Бериша Б., Шилффарт С., Кеннготт Р., Синоватц Ф., Мейер Х.Х. и др. (2013) Экспрессия членов семейства лимфангиогенных факторов роста эндотелия сосудов в желтом теле крупного рогатого скота. Анат Хистол Эмбриол 42: 292–303.
- 19. Weber DM, Fields PA, Romrell LJ, Tumwasorn S, Ball BA, et al. (1987) Функциональные различия между мелкими и крупными лютеиновыми клетками позднебеременных и небеременных коров. Биол Репрод 37: 685–697.
- 20. Марзолла В., Армани А., Зеннаро М.С., Синти Ф., Мамми С. и др. (2012) Роль рецептора минералокортикоидов в биологии адипоцитов и жировом обмене. Mol Cell Endocrinol 350: 281–288.
- 21.
Дин Х.В., Хэй М.Ф., Мур Р.М., Роусон Л.Е., Шорт Р.В. (1966) Желтое тело овцы: взаимосвязь между морфологией и функцией во время эстрального цикла.
 Acta Endocrinol (Копенг) 51: 245–263.
Acta Endocrinol (Копенг) 51: 245–263. - 22. Дональдсон Л., Хансель В. (1965) Гистологическое исследование желтых тел крупного рогатого скота.J Dairy Sci 48: 905–909.
- 23. Ходжо Т., Аль-Зиаби М.О., Скарзински Д.Дж., Акоста Т.Дж., Окуда К. (2009)Изменения в сосудистой сети желтого тела крупного рогатого скота во время эстрального цикла и вызванный простагландином F2альфа лютеолиз. J Reprod Dev 55: 512–517.
Жизненный цикл желтого тела
‘) var buybox = документ.querySelector(«[data-id=id_»+ метка времени +»]»).parentNode ;[].slice.call(buybox.querySelectorAll(«.вариант-покупки»)).forEach(initCollapsibles) функция initCollapsibles(подписка, индекс) { var toggle = подписка.querySelector(«.цена-варианта-покупки») подписка.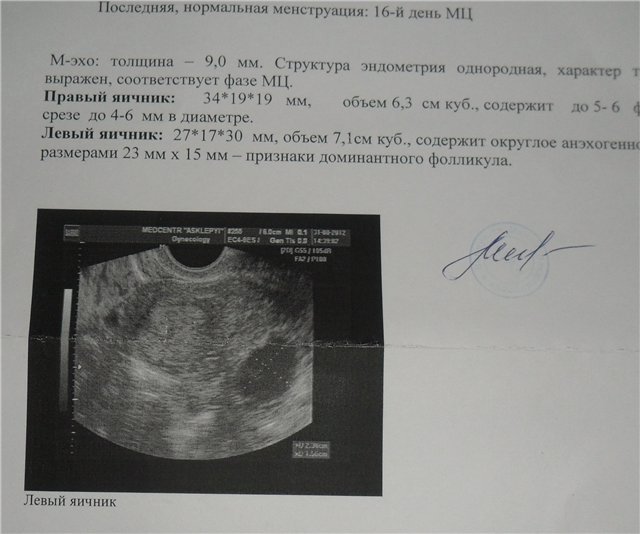 classList.remove(«расширенный»)
var form = подписка.querySelector(«.форма-варианта-покупки»)
если (форма) {
var formAction = форма.получить атрибут («действие»)
form.setAttribute(«действие», formAction.replace(«/checkout», «/cart»))
document.querySelector(«#ecommerce-scripts»).addEventListener(«load», bindModal(form, formAction, timestamp, index), false)
}
var priceInfo = подписка.querySelector(«.Информация о цене»)
var PurchaseOption = toggle.parentElement если (переключить && форма && priceInfo) {
переключать.setAttribute(«роль», «кнопка»)
toggle.setAttribute(«tabindex», «0») toggle.addEventListener («щелчок», функция (событие) {
var expand = toggle.
classList.remove(«расширенный»)
var form = подписка.querySelector(«.форма-варианта-покупки»)
если (форма) {
var formAction = форма.получить атрибут («действие»)
form.setAttribute(«действие», formAction.replace(«/checkout», «/cart»))
document.querySelector(«#ecommerce-scripts»).addEventListener(«load», bindModal(form, formAction, timestamp, index), false)
}
var priceInfo = подписка.querySelector(«.Информация о цене»)
var PurchaseOption = toggle.parentElement если (переключить && форма && priceInfo) {
переключать.setAttribute(«роль», «кнопка»)
toggle.setAttribute(«tabindex», «0») toggle.addEventListener («щелчок», функция (событие) {
var expand = toggle. getAttribute(«aria-expanded») === «true» || ложный
toggle.setAttribute(«aria-expanded», !expanded)
form.hidden = расширенный
если (! расширено) {
покупкаВариант.classList.add («расширенный»)
} еще {
покупкаOption.classList.remove(«расширенный»)
}
priceInfo.hidden = расширенный
}, ложный)
}
} функция bindModal (форма, formAction, метка времени, индекс) {
var weHasBrowserSupport = window.fetch && Array.from функция возврата () {
var Buybox = EcommScripts ? EcommScripts.Ящик для покупок: ноль
var Modal = EcommScripts ? EcommScripts.Modal : ноль
if (weHasBrowserSupport && Buybox && Modal) {
var modalID = «ecomm-modal_» + метка времени + «_» + индекс
var modal = новый модальный (modalID)
modal.
getAttribute(«aria-expanded») === «true» || ложный
toggle.setAttribute(«aria-expanded», !expanded)
form.hidden = расширенный
если (! расширено) {
покупкаВариант.classList.add («расширенный»)
} еще {
покупкаOption.classList.remove(«расширенный»)
}
priceInfo.hidden = расширенный
}, ложный)
}
} функция bindModal (форма, formAction, метка времени, индекс) {
var weHasBrowserSupport = window.fetch && Array.from функция возврата () {
var Buybox = EcommScripts ? EcommScripts.Ящик для покупок: ноль
var Modal = EcommScripts ? EcommScripts.Modal : ноль
if (weHasBrowserSupport && Buybox && Modal) {
var modalID = «ecomm-modal_» + метка времени + «_» + индекс
var modal = новый модальный (modalID)
modal. domEl.addEventListener («закрыть», закрыть)
функция закрыть () {
форма.querySelector(«кнопка[тип=отправить]»).фокус()
} форма.setAttribute(
«действие»,
formAction.replace(«/checkout», «/cart?messageOnly=1»)
)
form.addEventListener(
«Отправить»,
Buybox.interceptFormSubmit(
Буйбокс.fetchFormAction(окно.fetch),
Buybox.triggerModalAfterAddToCartSuccess(модальный),
консоль.лог,
),
ложный
)
document.
domEl.addEventListener («закрыть», закрыть)
функция закрыть () {
форма.querySelector(«кнопка[тип=отправить]»).фокус()
} форма.setAttribute(
«действие»,
formAction.replace(«/checkout», «/cart?messageOnly=1»)
)
form.addEventListener(
«Отправить»,
Buybox.interceptFormSubmit(
Буйбокс.fetchFormAction(окно.fetch),
Buybox.triggerModalAfterAddToCartSuccess(модальный),
консоль.лог,
),
ложный
)
document. body.appendChild(modal.domEl)
}
}
} функция initKeyControls() {
документ.addEventListener(«keydown», функция (событие) {
if (document.activeElement.classList.contains(«цена-варианта-покупки») && (event.code === «Пробел» || event.code === «Enter»)) {
если (document.activeElement) {
событие.preventDefault()
документ.activeElement.click()
}
}
}, ложный)
} функция InitialStateOpen() {
var узкаяBuyboxArea = покупная коробка.смещениеШирина -1
;[].slice.call(buybox.querySelectorAll(«.опция покупки»)).forEach(функция (опция, индекс) {
var toggle = option.
body.appendChild(modal.domEl)
}
}
} функция initKeyControls() {
документ.addEventListener(«keydown», функция (событие) {
if (document.activeElement.classList.contains(«цена-варианта-покупки») && (event.code === «Пробел» || event.code === «Enter»)) {
если (document.activeElement) {
событие.preventDefault()
документ.activeElement.click()
}
}
}, ложный)
} функция InitialStateOpen() {
var узкаяBuyboxArea = покупная коробка.смещениеШирина -1
;[].slice.call(buybox.querySelectorAll(«.опция покупки»)).forEach(функция (опция, индекс) {
var toggle = option. querySelector(«.цена-варианта-покупки»)
var form = option.querySelector(«.форма-варианта-покупки»)
var priceInfo = option.querySelector(«.Информация о цене»)
если (allOptionsInitiallyCollapsed || узкаяBuyboxArea && индекс > 0) {
переключать.setAttribute («ария-расширенная», «ложь»)
form.hidden = «скрытый»
priceInfo.hidden = «скрытый»
} еще {
переключить.щелчок()
}
})
} начальное состояниеОткрыть() если (window.buyboxInitialized) вернуть
window.buyboxInitialized = истина initKeyControls()
})()
querySelector(«.цена-варианта-покупки»)
var form = option.querySelector(«.форма-варианта-покупки»)
var priceInfo = option.querySelector(«.Информация о цене»)
если (allOptionsInitiallyCollapsed || узкаяBuyboxArea && индекс > 0) {
переключать.setAttribute («ария-расширенная», «ложь»)
form.hidden = «скрытый»
priceInfo.hidden = «скрытый»
} еще {
переключить.щелчок()
}
})
} начальное состояниеОткрыть() если (window.buyboxInitialized) вернуть
window.buyboxInitialized = истина initKeyControls()
})()Репродуктивный цикл лошадей – содержание и кормление
На деятельность яичников часто воздействуют введением гормонов, чтобы облегчить составление графика спаривания и ограничить количество случек в период эструса. Спаривания должны быть распределены между жеребцами, размножающими большие книги кобыл с естественным покровом, чтобы использование спермы было оптимальным. Географическое расположение и транспортные ограничения также могут потребовать планового осеменения. Во многих ситуациях может помочь программа контроля овуляции. (См. также Гормональный контроль эструса Гормональный контроль эструса подробнее .)
Спаривания должны быть распределены между жеребцами, размножающими большие книги кобыл с естественным покровом, чтобы использование спермы было оптимальным. Географическое расположение и транспортные ограничения также могут потребовать планового осеменения. Во многих ситуациях может помочь программа контроля овуляции. (См. также Гормональный контроль эструса Гормональный контроль эструса подробнее .)
Введение простагландина (PGF 2α ), в/м, кобыле в диэструс вызывает лютеолиз и позволяет фолликулу созревать и овулировать.Желтому телу должно быть 5–14 дней, чтобы оно реагировало на PGF 2α . У кобылы наступает течка через 2–5 дней после введения PGF 2α . Время до овуляции варьируется (3–10 дней) и зависит от стадии текущей фолликулярной волны у кобылы, а также от размера и характера фолликулов во время введения PGF 2α . Рекомендуется исследовать яичники кобылы с помощью пальпации и ультразвукового исследования непосредственно перед введением PGF 2α , чтобы оптимизировать прогнозирование овуляции.
Динопрост, встречающийся в природе PGF 2α (1 мг/45,5 кг, в/м), может вызывать преходящие побочные эффекты, такие как снижение температуры тела, учащение пульса и дыхания, потливость, мышечные спазмы, колики, атаксия и слабость. Симптомы появляются в течение 15 минут и обычно исчезают в течение 1 часа. Синтетические препараты, например, клопростенол натрия (0,55 мкг/кг, внутримышечно), вызывают меньше побочных эффектов.
Аналог гонадолиберина замедленного высвобождения дезлорелина ацетат (1,8 мг, в/м) вызывает овуляцию в течение 48 часов после введения у эстральной кобылы с развивающимся фолликулом 30–40 мм.Этот препарат дезлорелина, одобренный FDA, устраняет необходимость использования хорионического гонадотропина человека (ХГЧ) не по прямому назначению, который вводили в дозе 2500–5000 МЕ, в/в или в/м, чтобы вызвать овуляцию через 36–48 часов при преовуляторном приеме. фолликул ≥35 мм присутствовал.
Овуляция может быть точно рассчитана по следующему протоколу (не утвержденному FDA): На 110-й день ежедневно в/м вводят 10 мг эстрадиола 17-бета и 150 мг прогестерона.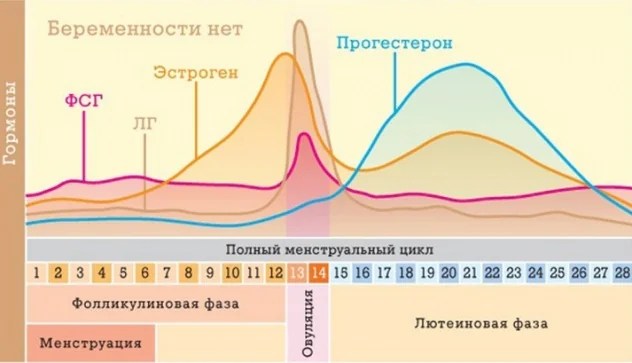 На 10-й день также вводят динопрост (1 мг/45,5 кг, в/м).На 16-й день у кобыл наступает течка, и осеменение следует проводить на 19-й или 20-й день. Большинство (85%) кобыл овулируют на 20-й, 21-й или 22-й день. , доминантный фолликул
На 10-й день также вводят динопрост (1 мг/45,5 кг, в/м).На 16-й день у кобыл наступает течка, и осеменение следует проводить на 19-й или 20-й день. Большинство (85%) кобыл овулируют на 20-й, 21-й или 22-й день. , доминантный фолликул
Альтреногест представляет собой синтетический прогестин, который подавляет рецептивное половое поведение во время эструса. Альтреногест вводят в дозе 0,44 мг/кг перорально с помощью дозирующего шприца или добавляют в корм в течение 12–15 дней. Эструс наступает через 4–5 дней после окончания лечения, при этом время овуляции варьируется (8–15 дней).Хотя альтреногест эффективно подавляет течку, он не всегда контролирует интервал времени до овуляции.
Формирование и характеристика липидных капель желтого тела крупного рогатого скота
Micks, E., Raglan, G.B. & Schulkin, J. Связывание прогестагенов при беременности и предотвращение беременности. Эндокр. Соединять. 4 , Р81-92 (2015).
КАС пабмед ПабМед Центральный Google ученый
Стокко, К., Теллерия, К. и Гибори, Г. Молекулярный контроль образования, функции и регрессии желтого тела. Эндокр. 28 , 117–149 (2007).
КАС пабмед Google ученый
Стрикер, Р. и др. Определение подробных референсных значений лютеинизирующего гормона, фолликулостимулирующего гормона, эстрадиола и прогестерона в разные фазы менструального цикла на анализаторе Abbott ARCHITECT. клин. хим. лаборатория Мед. 44 , 883–887 (2006).
КАС пабмед Google ученый
Сартори, Р., Хаугиан, Дж. М., Шейвер, Р. Д., Роза, Г. Дж. М. и Уилтбанк, М. С. Сравнение функции яичников и циркулирующих стероидов в эстральных циклах голштинских телок и лактирующих коров. J. Dairy Sci. 87 , 905–920 (2004).
КАС пабмед Google ученый
Ху, Дж., Zhang, Z., Shen, WJ & Azhar, S. Доставка клеточного холестерина, внутриклеточная обработка и использование для биосинтеза стероидных гормонов. Нутр. Метаб. 7 , 47 (2010).
Google ученый
Talbott, H. A. & Davis, J. S. Капли липидов и метаболические пути регулируют стероидогенез в желтом теле. In The Life Cycle of the Corpus Luteum (изд. Meidan, R.) 57–78 (Springer International Publishing, Берлин, 2017).https://doi.org/10.1007/978-3-319-43238-0_4.
Глава Google ученый
Фуджимото Т. и Партон Р. Г. Не только жир: структура и функция липидной капли. Гавань Колд Спринг. Перспектива. биол. 3 , 1–17 (2011).
Google ученый
Юань Ю., Ли П. и Йе Дж. Гомеостаз липидов и образование пенистых клеток макрофагов при атеросклерозе. Protein Cell 3 , 173–181 (2012).
Protein Cell 3 , 173–181 (2012).
КАС пабмед ПабМед Центральный Google ученый
Zhang, X., Wang, Y. & Liu, P. Исследования Omic выявили патогенные белки липидных капель при неалкогольной жировой болезни печени. Protein Cell 8 , 4–13 (2017).
КАС пабмед Google ученый
Натараджан С.К. и др. Структура, функция и метаболизм липидных капель печени и жировой ткани: последствия алкогольной болезни печени. Курс. Мол. Фармакол. (2015).
Крамер, Н., Фарезе, Р. В. и Вальтер, Т. С. Балансировка жира: капли липидов и болезни человека. EMBO Мол. Мед. 5 , 905–915 (2013).
КАС ПабМед Центральный Google ученый
Миллер, В.L. Нарушения на начальных этапах синтеза стероидных гормонов. J. Steroid Biochem. Мол. биол. https://doi.org/10.1016/j.jsbmb.2016.03.009 (2016 г.).
Нарушения на начальных этапах синтеза стероидных гормонов. J. Steroid Biochem. Мол. биол. https://doi.org/10.1016/j.jsbmb.2016.03.009 (2016 г.).
Артикул пабмед Google ученый
Дин, Х. В. и Эндрюс, Дж. С. Сравнение окрашивания липидных капель в яичниках мышей с помощью реакции Шиффа и карбонильной реакции Ашбеля-Селигмана. J. Histochem. Цитохим. 1 , 283–295 (1953).
КАС пабмед Google ученый
Strauss, JF, Seifter, E., Lien, E.L., Goodman, D.B. & Stambaugh, R.L. Метаболизм липидов при регрессии желтого тела крыс во время беременности. J. Lipid Res. 18 , 246–258 (1977).
КАС пабмед Google ученый
Waterman, R. A. Изменения содержания липидов и состава жирных кислот в желтых телах овец во время эстрального цикла и на ранних сроках беременности. биол. Воспр. 38 , 605–615 (1988).
биол. Воспр. 38 , 605–615 (1988).
КАС пабмед Google ученый
Парри, Д. М., Уиллкокс, Д. Л. и Торберн, Г. Д. Ультраструктурное и цитохимическое исследование желтого тела крупного рогатого скота. J. Изд. Плодородный. 60 , 349–357 (1980).
КАС пабмед Google ученый
Блур, В. Р., Окей, Р.& Corner, GW. Отношение липидов к физиологической активности I. Изменения в липидном составе желтого тела свиноматки. J. Biol. хим. 86 , 291–306 (1930).
КАС Google ученый
Капур, К., Сингх, О. и Патхак, Д. Изменения распределения липидов на разных стадиях циклического желтого тела индийского буйвола. Дж. Аним. Рез. 8 , 379–385 (2018).
Google ученый
Классон, Л.Количественная связь между гонадотропной стимуляцией и изменениями липидов в интерстициальной железе яичника кролика. Acta Physiol. Сканд. Доп. 31 , 23–51 (1954).
КАС пабмед Google ученый
Дорликар А.В., Дхамани А.А., Шарде П.Н. и Мохите А.С. Ультраструктура преантральных фолликулов яичников и желтого тела индийской летучей лисицы Pteropus giganteus (Brünnich). Эдориум Дж.Клеточная биол. 1 , 1–11 (2014).
Google ученый
Seachord, C.L., VandeVoort, C. & Duffy, D.M. Белок, связанный с дифференцировкой жировой ткани: белок, регулируемый гонадотропином и простагландином, в периовуляторных фолликулах приматов. биол. Воспр. 72 , 1305–1314 (2005).
КАС пабмед Google ученый
Грин, Дж.А. и Макео М. Ультраструктура яичников человека. I. Лютеиновая клетка во время менструального цикла. утра. Дж. Обст. Гинекол. 92 , 946–957 (1965).
КАС пабмед Google ученый
Гурая, С. С. Гистохимическое исследование гранулезы и внутренней теки во время развития фолликулов, овуляции, образования и регрессии желтого тела в яичнике человека. утра. Дж. Обст. Гинекол. 101 , 448–457 (1968).
КАС пабмед Google ученый
Hafs, H. D. & Armstrong, D. T. Рост желтого тела и синтез прогестерона во время эстрального цикла крупного рогатого скота. Дж. Аним. науч. 27 , 134 (1968).
КАС пабмед Google ученый
Армстронг, Д. Т. и Флинт, А. П. Выделение и свойства гранул для хранения сложных эфиров холестерина из тканей яичников. Биохим. J. 134 , 399–406 (1973).
Биохим. J. 134 , 399–406 (1973).
КАС пабмед ПабМед Центральный Google ученый
Heath, E., Weinstein, P., Merritt, B., Shanks, R. & Hixon, J. Влияние простагландинов на желтое тело крупного рогатого скота: гранулы, липидные включения и секреция прогестерона. биол. Воспр. 29 , 977–985 (1983).
КАС пабмед Google ученый
Хокинс, Д.Е. и др. Повышение уровня липидов в сыворотке увеличивает содержание лютеиновых липидов и изменяет скорость выведения прогестерона у коров. Дж. Аним. науч. 73 , 541–545 (1995).
КАС пабмед Google ученый
Мейдан Р., Гирш Э., Блюм О. и Абердам Э. Дифференциация in vitro тека- и гранулезных клеток крупного рогатого скота в мелкие и крупные лютеиноподобные клетки: морфологические и функциональные характеристики. биол. Воспр. 43 , 913–921 (1990).
биол. Воспр. 43 , 913–921 (1990).
КАС пабмед Google ученый
Ромерейм, С. М. и др. Профилирование экспрессии генов в фолликулярных и лютеиновых клетках яичников крупного рогатого скота дает представление о клеточной идентичности и функциях. Мол. Клетка. Эндокринол. 439 , 379–394 (2017).
КАС пабмед Google ученый
Хор В.К. и др. Протеом липидных капель, обогащенных эфиром холестерина, по сравнению с обогащенными триацилглицерином липидными каплями. PLoS ONE 9 , e105047 (2014).
ОБЪЯВЛЕНИЕ пабмед ПабМед Центральный Google ученый
Барц, Р. и др. Lipidomics показывает, что адипосомы хранят эфирные липиды и опосредуют движение фосфолипидов.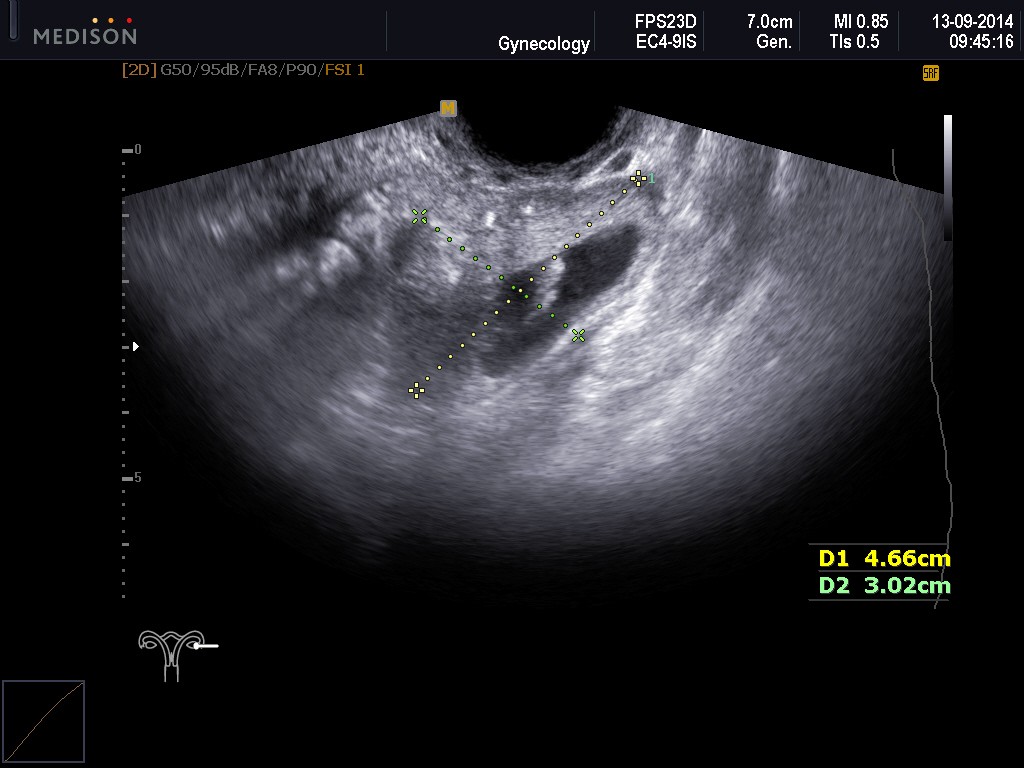 J. Lipid Res. 48 , 837–847 (2007).
J. Lipid Res. 48 , 837–847 (2007).
КАС пабмед Google ученый
Дин Ю., Ву Ю., Цзэн Р. и Ляо К. Протеомное профилирование белков, связанных с липидными каплями, в первичных адипоцитах нормальной мыши и мыши с ожирением. Акта Биохим. Биофиз. Грех. (Шанхай) 44 , 394–406 (2012).
КАС Google ученый
Кхантхусаенг, В. и др. Капли липидов в культивируемых лютеиновых клетках небеременных овец, получавших различные виды питания. Acta Histochem. 118 , 553–559 (2016).
КАС пабмед Google ученый
Лей, З. М., Чегини, Н. и Рао, К. В. Количественный клеточный состав желтого тела человека и крупного рогатого скота при различных репродуктивных состояниях. биол. Воспр. 44 , 1148–1156 (1991).
КАС пабмед Google ученый
Spanel-Borowski, K. Разнообразие ультраструктур различных фенотипов культивируемых эндотелиальных клеток микрососудов, выделенных из желтого тела крупного рогатого скота. Рез. клеточной ткани. 266 , 37–49 (1991).
КАС пабмед Google ученый
Shen, W.-J., Azhar, S. & Kraemer, F.B. Капли липидов и стероидогенные клетки. Экспл. Сотовый рез. 340 , 209–214 (2016).
КАС пабмед Google ученый
Kimmel, A. R. & Sztalryd, C. Perilipin 5, белок липидных капель, адаптированный к митохондриальному использованию энергии. Курс. мнение липид. 25 , 1 (2014).
Google ученый
Стоун, С. Дж. и др. Фермент эндоплазматического ретикулума DGAT2 обнаружен в митохондриально-ассоциированных мембранах и имеет митохондриальный нацеливающий сигнал, который способствует его ассоциации с митохондриями. J. Biol. хим. 284 , 5352–5361 (2009).
Дж. и др. Фермент эндоплазматического ретикулума DGAT2 обнаружен в митохондриально-ассоциированных мембранах и имеет митохондриальный нацеливающий сигнал, который способствует его ассоциации с митохондриями. J. Biol. хим. 284 , 5352–5361 (2009).
КАС пабмед ПабМед Центральный Google ученый
Вэнс, Дж.E. МАМ (ассоциированные с митохондриями мембраны) в клетках млекопитающих: липиды и не только. Биохим. Биофиз. Acta 1841 , 595–609 (2014).
КАС пабмед Google ученый
Бенадор И.Ю., Велиова М., Лиеса М. и Ширихай О.С. Митохондрии, связанные с каплями липидов: динамика митохондрий регулирует накопление и использование липидов. Клеточный метаб. 29 , 827–835 (2019).
КАС пабмед ПабМед Центральный Google ученый
Брасамле, Д.Л., Долиос Г., Шапиро Л. и Ван Р. Протеомный анализ белков, связанных с липидными каплями базальных и липолитически стимулированных адипоцитов 3T3-L1. J. Biol. хим. 279 , 46835–46842 (2004).
КАС пабмед Google ученый
Wang, H., Lei, M., Hsia, R. & Sztalryd, C. Анализ капель липидов в сердечной мышце. Методы Cell Biol. 116 , 129–149 (2013).
КАС пабмед Google ученый
Гурайя С.С. Гистохимическое исследование предовуляторных и постовуляторных фолликулов в яичнике кролика. J. Изд. Плодородный. 15 , 381–387 (1968).
КАС пабмед Google ученый
Гензель, В., Алила, Х.В., Дауд, Дж.П. и Милве, Р.А. Дифференциальное происхождение и механизмы контроля в малых и больших лютеиновых клетках крупного рогатого скота. J. Изд. Плодородный. Доп. 43 , 77–89 (1991).
J. Изд. Плодородный. Доп. 43 , 77–89 (1991).
КАС пабмед Google ученый
Армстронг Д. Т., Ли Т. П. и Миллер Л. С. Стимуляция биосинтеза прогестерона в желтых телах крупного рогатого скота лютеинизирующим гормоном в присутствии ингибитора синтеза холестерина. биол. Воспр. 2 , 29–36 (1970).
КАС пабмед Google ученый
Читраджу, К. и др. Липидомный анализ капель липидов из мышиных гепатоцитов выявляет отчетливые признаки пищевого стресса. J. Lipid Res. 53 , 2141–2152 (2012).
КАС пабмед ПабМед Центральный Google ученый
Читраджу, К. и др. Влияние генетического стресса при дефиците ATGL на липидом липидных капель мышиных гепатоцитов. J. Lipid Res. 54 , 2185–2194 (2013).
54 , 2185–2194 (2013).
КАС пабмед ПабМед Центральный Google ученый
Нестлер, Дж. Э., Бамбергер, М., Ротблат, Г. Х. и Штраус, Дж. Ф. Метаболизм липопротеинов высокой плотности, восстановленных с помощью [3H]холестерилового эфира и [14C]холестерина, у крыс с особой ссылкой на яичники. Эндокринология 117 , 502–510 (1985).
КАС пабмед Google ученый
Янгквист, Р.С., Гарверик, Х.А. и Кейслер, Д.Х. Использование зажимов для пуповины при овариэктомии у коров. Дж. Ам. Вет. Мед. доц. 207 , 474–475 (1995).
КАС пабмед Google ученый
Саммерс, А.Ф. и др. Изменение экспрессии генов тека- и кумулюсного комплекса ооцитов, остановка фолликулов и снижение фертильности у коров с избытком андрогенов в фолликулярной жидкости доминантного фолликула. PLoS ONE 9 , e110683 (2014).
PLoS ONE 9 , e110683 (2014).
ОБЪЯВЛЕНИЕ пабмед ПабМед Центральный Google ученый
Килкенни, К., Браун, В., Катхилл, И.С., Эмерсон, М. и Альтман, Д.Г. Исследования на животных: отчеты об экспериментах in vivo: рекомендации ARRIVE. Бр. Дж. Фармакол. 160 , 1577–1579 (2010).
КАС пабмед ПабМед Центральный Google ученый
Шнайдер, Калифорния, Расбанд, В. С. и Элисейри, К. В. NIH Image to ImageJ: 25 лет анализа изображений. Нац. Методы 9 , 671–675 (2012).
КАС пабмед ПабМед Центральный Google ученый
Evans, H. E. & Sack, W. O. Пренатальное развитие домашних и лабораторных млекопитающих: кривые роста, внешняя еда и избранные ссылки. Анат. гистол. Эмбриол. 2 , 11–45 (1973).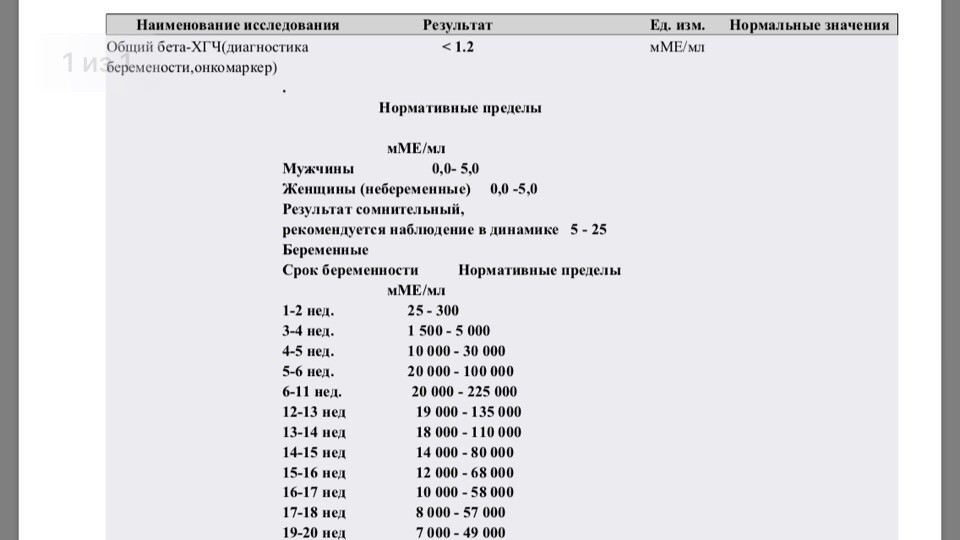
КАС Google ученый
Мао Д. и др. Экспрессия ATF3 в желтом теле: возможная роль в лютеиновой регрессии. Мол. Эндокринол. 27 , 2066–2079 (2013).
КАС пабмед ПабМед Центральный Google ученый
Мамлюк Р., Чен Д., Гребер Ю., Дэвис Дж. С. и Мейдан Р. Характеристика экспрессии информационной рибонуклеиновой кислоты для рецепторов простагландина F2 альфа и лютеинизирующего гормона в различных типах лютеиновых клеток крупного рогатого скота. биол. Воспр. 58 , 849–856 (1998).
КАС пабмед Google ученый
Ирландия, Дж. Дж., Мерфи, Р. Л. и Коулсон, П. Б. Точность прогнозирования стадий эстрального цикла крупного рогатого скота по внешнему виду желтого тела. J. Dairy Sci. 63 , 155–160 (1980).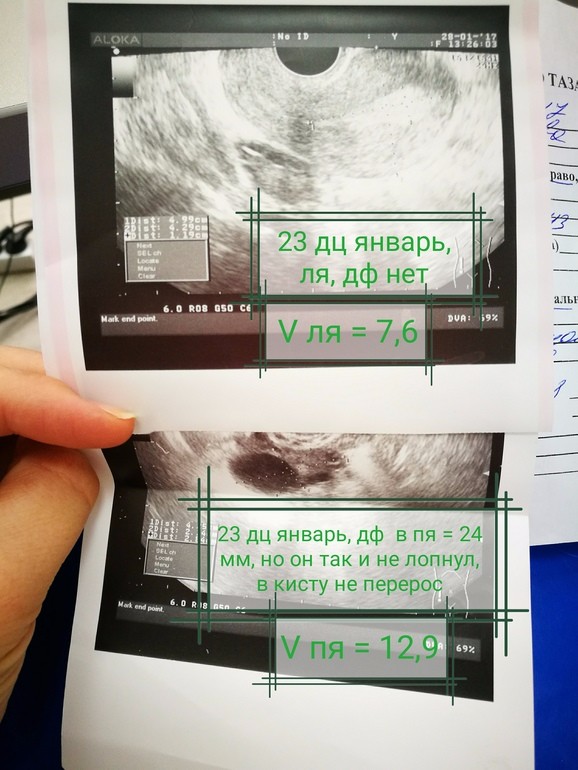
КАС пабмед Google ученый
Брасамле, Д.Л. и Волинс, Н. Е. Выделение липидных капель из клеток с помощью центрифугирования в градиенте плотности. Курс. протокол Клеточная биол. 72 , 1–13 (2016).
Google ученый
Bligh, E.G. & Dyer, WJ. Экспресс-метод экстракции и очистки общих липидов. Кан. Дж. Биохим. Физиол. 37 , 911–917 (1959).
КАС пабмед Google ученый
Мангольд, Х.К. и Малинс, Д. С. Фракционирование жиров, масел и восков на тонких слоях кремниевой кислоты. Дж. Ам. Нефть хим. соц. 37 , 383–385 (1960).
КАС Google ученый
Риццо, В. Б. и др. Аномальный метаболизм жирных спиртов в культивируемых кератиноцитах пациентов с синдромом Шегрена-Ларссона.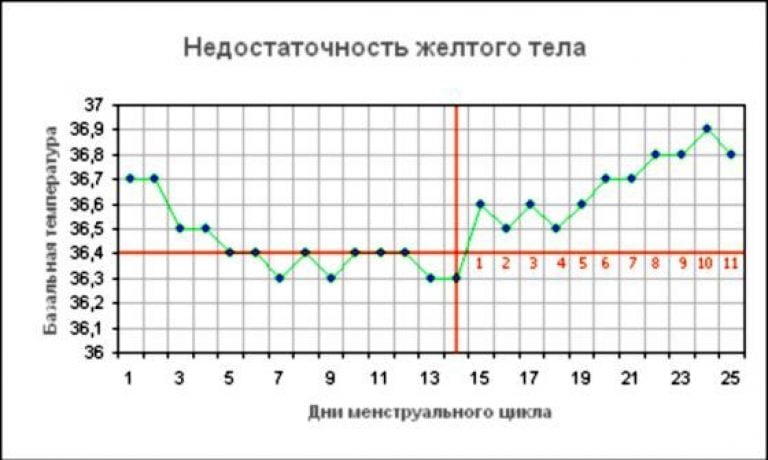

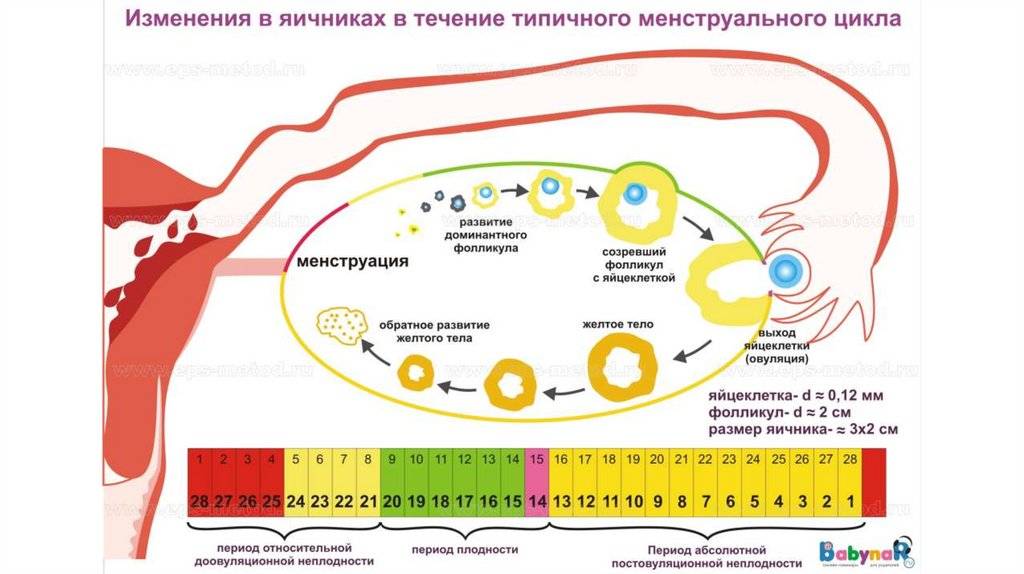 )
)


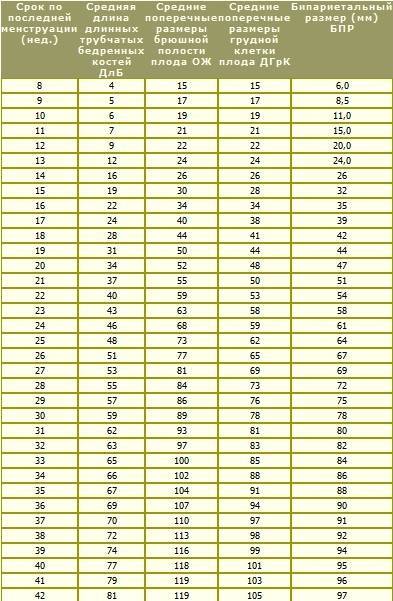
 Реже цикл может длиться 21-33 дня;
Реже цикл может длиться 21-33 дня;
 Это означает, что вы войдете в лютеиновую фазу примерно через 24–36 часов.В качестве альтернативы, если вы отслеживаете свою БТТ, когда она увеличивается, это указывает на то, что у вас уже произошла овуляция и вы вступаете в лютеиновую фазу.
Это означает, что вы войдете в лютеиновую фазу примерно через 24–36 часов.В качестве альтернативы, если вы отслеживаете свою БТТ, когда она увеличивается, это указывает на то, что у вас уже произошла овуляция и вы вступаете в лютеиновую фазу. , Бериша Б. (2004) Регуляция функции желтого тела у крупного рогатого скота – обзор. Reprod Domest Anim 39: 241–251.
, Бериша Б. (2004) Регуляция функции желтого тела у крупного рогатого скота – обзор. Reprod Domest Anim 39: 241–251. Биол Репрод 66: 651–658.
Биол Репрод 66: 651–658. Эли Р.М., Тэтчер В.В., Базер Ф.В., Уилкокс С.Дж., Беккер Р.Б. и др. (1978) Развитие зачатия у крупного рогатого скота. J Dairy Sci 61: 467–473.
Эли Р.М., Тэтчер В.В., Базер Ф.В., Уилкокс С.Дж., Беккер Р.Б. и др. (1978) Развитие зачатия у крупного рогатого скота. J Dairy Sci 61: 467–473.
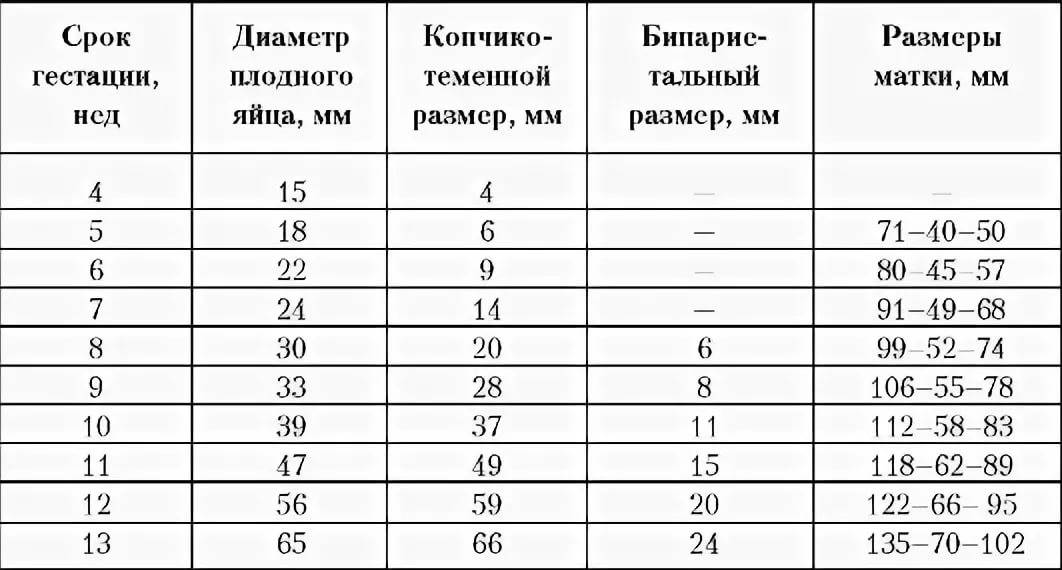 Acta Endocrinol (Копенг) 51: 245–263.
Acta Endocrinol (Копенг) 51: 245–263.