Прожилки крови в кале у грудничка
Около месяца назад консультировала одного из своих маленьких пациентов. Мама с ребенком пришли ко мне по рекомендации, после долгих скитаний по разным врачам. Пришли с огромным списком диагнозов, рекомендованных анализов и еще большим списком назначенных лекарств.
И ко мне эта бедная мама пришла в надежде помочь ей во всем этом ворохе разобраться.
Итак, что мы имели. Ребенок 2 месяца, который находится на исключительно грудном вскармливании. В течение 2-3 недель мама наблюдала прожилки крови в кале ребенка. Причем эти прожилки крови в кале мама наблюдала регулярно (то есть ежедневно).
Каких только диагнозов бедному ребенку ни наставили и целиакия, и колит, и синдром раздраженного кишечника, и лактазная недостаточность и прочие. Но последней каплей в море (которая и заставила маму обратиться ко мне) была рекомендация участкового педиатра и гастроэнтеролога – отлучать ребенка от груди.
Причем эта рекомендация была основана только на том, что есть прожилки крови в кале у грудничка и в копрограмме количество лейкоцитов 70.
Почему появляются прожилки крови в кале у грудничка?
Медицинская информация для мам: Прожилки крови в кале у грудничка (особенно если это сопровождается большим количеством лейкоцитов в кале) свидетельствует чаще всего о непереносимости белка коровьего молока. И единственным адекватным способом лечения, если есть прожилки крови в кале у ребенка, является отказ матери от молочных продуктов. Причем от абсолютно всех молочных продуктов (включая сыр, масло, чай с молоком и пр.).
Таким образом не применяя никаких назначенных другими врачами лекарств, сохраняя грудное вскармливание и соблюдая диету, через неделю у ребенка исчезли прожилки крови в кале.
И мне как-то стало даже обидно за бедного ребенка, которого хотели из-за своей некомпетентности напичкать десятками ненужных лекарств, но что самое страшное оторвать от материнской груди.
Поэтому прежде чем начать лечить своего ребенка кучей препаратов, проводить ему кучу ненужных обследований – убедитесь в компетентности врача. А лучше обратитесь к другому врачу (или даже двум).
А лучше обратитесь к другому врачу (или даже двум).
Если статья была вам полезной, то нажимайте «мне нравится» под статьей. Делитесь в социальных сетях полезной информацией.
Обсуждение в настоящее время закрыто, но вы можете послать
с Вашего собственного сайта.
Пищевая аллергия у детей раннего возраста!
Пищевая аллергия у детей раннего возраста!
Пищевая аллергия у детей раннего возраста!
Каждая мама, вспоминает спокойные дни беременности, где можно было употреблять в рацион питания различные продукты, не придерживаясь диеты. Основной стол в период беременности, должен быть максимально сбалансированным, витаминизированным и необходимое соотношение белков, жиров, углеводов. Наступает счастливый момент в жизни, это рождение малыша.
Очень часто молодые родители сталкиваются с первыми трудностями в период новорожденности (такие как кишечные колики),в раннем детском возрасте такие проявлениями как высыпания на теле, нарушение стула (жидкий стул/запор).
Самые часто задаваемые вопросы родителей мы рассмотрим в данной статье:
- Как проявляет себя пищевая аллергия?
2. Какая длительность проявления внешних признаков?
3. Стоит ли отказаться от грудного вскармливания в пользу искусственного (гидролизованные и аминокислотные смеси) или переход на козье молоко?
4. Прожилки крови в стуле: стоит ли обращаться в инфекционную больницу за стационарной помощью?
Пищевая аллергия — это вызванная приемом пищевого продукта , вызываю патологическую реакцию, в основе которой лежат иммунные механизмы (специфические IgE-опосредованные реакции, клеточный иммунный ответ (не IgE-опосредованные) или их сочетание — реакция смешенного типа).
В качестве пищевого аллергена, могут быть любые вещества, чаще всего белковой природы, стимулирующие выработку IgE.
Самые часто встречаемые продукты, которые вызывают аллергические реакции: коровье молоко, куриное яйцо, арахис, орехи, рыба, морепродукты, пшеница, соя, а также говядина.
Самый значимым аллергеном является Белок Коровьего молока у согласно клиническим рекомендациям, составляет 2-3% среди грудных детей. С возрастном развивается толерантность у 80% больных детей, к возрасту 6 лет заболеваемость снижается менее 1%.
Пищевая аллергия представляет собой симптомокомлекс заболеваний и не является нозологическим диагнозом.
Поэтому учитывают клиническую и этиологическую значимость пищевой аллергия, включают в полный клинический диагноз после обозначения нозологической формы.
- Атопический дерматит
- Аллергическая крапивница
- Аллергический гастроэнтерит и колит
Лабораторная диагностика:
- Определение уровня IgE (sIgE) — иммуноглобулин Е, специфический иммуноглобулин
Основная функция IgE – обеспечение индивидуального иммунного ответа организма на внедрение раздражителя (антигена), обладающего определенной биологической активностью
- Пищевая панель
При пищевой аллергии детям раннего возраста, чаще встречаются проявления в виде постоянного зуда (характерен для любой возрастного периода), кожный синдром. Атопический дерматит у детей раннего возраста носит младенческий период, в этот период преобладает экссудативная форма заболевания. Клиническая картина представлена эритематозными пятнами, папулами, везикулами на лбу, щеках, волосистой части головы, сопровождающимися интенсивным зудом, отечностью, мокнутьем. Выраженный красный дермографизм.
Длительность высыпаний, зависит от своевременного начала лечения, а также полного исключения аллергенов (продуктов питания). У детей первого года жизни, чаще всего высокий аллерген это на Белок коровьего молока.
У детей на грудном вскармливание развивается клинически значимая аллергия, к БКМ за счет проникновения пищевых белков в грудное молоко. Часто вижу удивление в глазах молодых мам и отказ от рекомендации исключения белка коровьего молока. Встречные вопросы: что именно употреблять в рацион питания маме ? Дорогие мамы, сбалансированное питание кормящей мамы должно быть разнообразным, полноценным и максимально натуральным. Употребление каш (рис, гречка, кукурузная, овсяная и.т.д), супы, мясные продукты (индейка, курица, свинина) , перепелиные или куриные яйца , фрукты зеленого цвета и.т.д. Поэтому отсутствие цельного коровьего молока, никаким образом не скажется на вашем разнообразии меню.
Действительно, очень часто мамы задают такие вопросы. Мой ответ нет! Грудное вскармливание является залогом полноценного развития ребенка. Только в том случае, когда грудное вскармливание невозможно (полная гипогалактия матери, невозможность ГВ по врожденным заболеваниям (пример: врожденный порок развития расщелина верхней губы и неба), наличие хронических инфекционных заболеваний у мамы — угрожающие для жизни ребенка.
В том случае, когда невозможно сохранить ГВ. В рекомендациях используют гидролизованные смеси, либо аминокислотные!
Гипоаллергенные смеси не относятся к лечебному питанию, назначаются только для детей склонным к развитию аллергии (учитывая анамнез и наследственность).
Переход на козье молоко не является разумным способом. Так как в этом случае, козье молоко может выступить как перекрестный аллерген, вызывая перекрестно-аллергические реакции у больных с аллергией к БКМ, так и является самостоятельным аллергеном, вызывая тяжелые реакции у пациентов, толерантных к коровьему молоку. А также основные аллергены молока практически не теряют свою биологическую активность после кипячения, пастеризации, ультравысокой температурной обработки .
А также основные аллергены молока практически не теряют свою биологическую активность после кипячения, пастеризации, ультравысокой температурной обработки .
Прожилки крови в стуле: стоит ли обращаться в инфекционную больницу за стационарной помощью?
Гастроинстенальные проявления — это проявления со стороны органов пищеварения. Пищевая аллергия это нетолько, когда есть высыпания на теле. Аллерген, который проходит через ЖКТ может вызвать диспепсические проявления (срыгивания, кишечные колики, боли в животе, рвота, прожилки крови в стуле). Такие детки очень часто попадают в инфекционную больницу. Получают симптоматическую терапию, которые приносит только временное улучшение. Если вовремя не диагностировать, к сожалению это может привести к необратимым последствиям.
Если у вашего малыша отсутствует субфебрильная/фебрильная температура тела, на протяжении длительного времени не наблюдается улучшение после курса медикаментозного назначения вашим лечащем врачом, наличие в стуле прожилок крови, слизи, изменение цвета, тогда вероятнее всего у вашего ребенка Гастроинстенальная форма пищевой аллергии.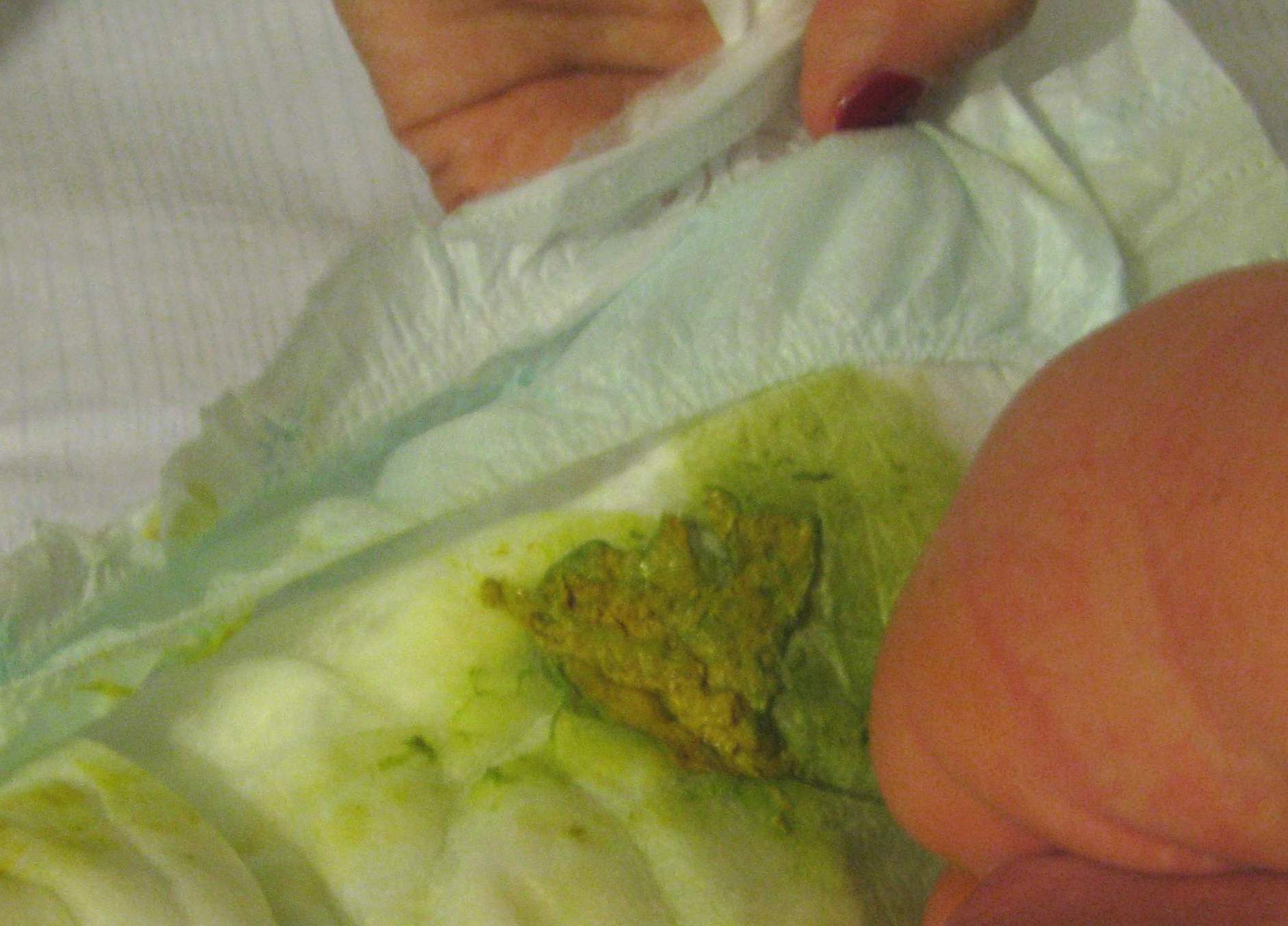
Гастроинстенальная форма пищевой аллергии может возникнуть как и на грудном вскармливание, так и на искусственном.
Для мамы соблюдения лечебной диеты с полным исключением БКМ. Детям с искусственным вскармливанием, переход на лечебное питание. Эффект при своевременном лечении наступает быстро. Соблюдение диеты в дальнейшем, приводит к быстрому восстановлению ЖКТ.
С уважением, врач педиатр ГАУЗ КО КГДКБ № 1
Рязанова Светлана Сергеевна
194
Назад
Почему в стуле ребёнка кровь?
Перевод: Алёна Потехина, редакция: Мария Сорокина.
Нередко не удаётся объяснить причину появления крови в стуле грудничков. Если ребёнок хорошо себя чувствует и нормально развивается, как правило, кровь в стуле исчезает сама по себе, однако всё равно необходимо проконсультироваться у врача.
По цвету крови в стуле можно определить её происхождение. Кровь из толстой или прямой кишки обычно ярко-красного цвета в виде полоски по краю стула. Если источник кровотечения находится выше по ЖКТ — кровь более тёмная (тёмно-коричневая/бордовая, чёрная) и смешана со стулом, т.е. не локализуется с внешней стороны.
Кровь из толстой или прямой кишки обычно ярко-красного цвета в виде полоски по краю стула. Если источник кровотечения находится выше по ЖКТ — кровь более тёмная (тёмно-коричневая/бордовая, чёрная) и смешана со стулом, т.е. не локализуется с внешней стороны.
Вот некоторые причины появления крови в стуле:
Нужна ли скорая медицинская помощь при обнаружении крови в стуле?
Если вы обнаружили кровь в стуле ребёнка , то необходимо обязательно проконсультироваться с врачом, однако вызывать ли скорую помощь – зависит от состояния ребёнка. Если ребёнок весёлый и выглядит здоровым, позвоните врачу и запишитесь на приём. Если ребёнок испытывает боль в животе, в стуле большое количество крови, диарея, рвота и/или высокая температура, необходимо оказание срочной медицинской помощи. По мнению доктора Джея Гордона, «Если вы наблюдаете постоянное присутствие или увеличение количества крови в стуле, или наличие в стуле крови со слизью (в статьях такой стул упоминается как «стул, похожий на смородиновое варенье»), необходимо срочно позвонить вашему лечащему врачу!».
Распространённой причиной появления крови в стуле грудничка является небольшая трещинка в прямой кишке (разрыв), возникающая, когда ребенок «тужится» при дефекации. Небольшое количество крови, выделяющееся из анальной трещины, выглядит как полоска ярко-красного цвета по краю стула.
Другой частой причиной появления крови в стуле младенцев часто является пищевая аллергия. Самыми частыми аллергенами являются коровье молоко и соя. Более подробно см. в статье «Молочные продукты и другие аллергены в питании грудничков».
Третья частая причина: если у матери имеется трещина на соске или другие ранки, ребёнок может проглотить немного материнской крови, которая потом проявится в стуле младенца (для ребёнка это не опасно).
Иногда кровь в стуле появляется из-за избытка грудного молока. По словам доктора Джека Ньюмена, прожилки крови в стуле некоторых малышей полностью пропадают после нормализации количества материнского молока.
 Нормализовать количество молока можно, следуя обычным правилам для этого случая; может также помочь техника сжатия груди, благодаря которой ребёнок получает более жирное молоко во время кормления.
Нормализовать количество молока можно, следуя обычным правилам для этого случая; может также помочь техника сжатия груди, благодаря которой ребёнок получает более жирное молоко во время кормления.В некоторых случаях в стуле грудничков была обнаружена слизь и/или кровь после начала приема витаминных/фторсодержащих капель, которая исчезала после их отмены.
Кровь в стуле может обнаруживаться в случае временной лактазной недостаточности или кишечного гриппа.
Некоторые виды бактерий, вызывающих инфекционную диарею, могут стать причиной кровянистого стула, такие как сальмонелла и клостридиум диффициле. Клостридиум диффициле – это бактерия, которая начинает активно размножаться в кишечнике, если был нарушен бактериальный баланс; токсины, выделяемые этими бактериями, могут приводить к повреждению слизистой оболочки и появлению крови в стуле. Дети, находящиеся на грудном вскармливании, меньше страдают от проявления таких заболеваний, чем дети на искусственном вскармливании, так как грудное молоко замедляет размножение бактерий.

Различные виды колитов, инвагинация кишок или другие заболевания ЖКТ могут стать причиной появления крови в стуле.
Дополнительная информация
Статьи в журналах по этой теме
Allergic Proctocolitis in the Exclusively Breastfed Infant. Academy of Breastfeeding Medicine Protocol #24, from Breastfeeding Medicine ( 2011) Volume 6, Number 6, pp. 435-440.
Walker M. Breastfeeding Management for the Clinician: Using the Evidence. Boston: Jones and Bartlett, 2006: 335-336.
Lawrence R, Lawrence R. Breastfeeding: A Guide for the Medical Profession, 6th ed. Philadelphia, Pennsylvania: Mosby, 2005: 521-523, 549.
Riordan J. Breastfeeding and Human Lactation, 3rd ed. Boston and London: Jones and Bartlett, 2004: 576-579.
Mohrbacher N, Stock J. The Breastfeeding Answer Book, Third Revised Edition. Schaumburg, Illinois: La Leche League International, 2003: 131-133.
Последний раз статья редактировалась: 13 января 2018 года
Источник: https://kellymom.com/health/baby-health/bloodystool/
Copyright © [13.01.2018] kellymom.com. Reprinted with permission from kellymom.com, which does not endorse any particular uses of this translated document. kellymom.com is not responsible for the completeness or the accuracy of the translation.
Copyright © [13.01.2018] kellymom.com. Перепечатано с разрешения kellymom.com, что однако не предполагает использования данного документа в каких-либо целях. kellymom.com не отвечает за полноту и качество перевода.
причины у грудничка, кровь в стуле, какашки с кровью
Такой симптом, как появление крови в кале, способен напугать любую маму. Причины его возникновения бывают разными, включая опасные для здоровья малышей заболевания. Чтобы знать, как действовать, обнаружив какашки с кровью, родителям нужно знать, при каких патологиях такое бывает и в каких случаях нужно срочно показать малыша врачу.
Причины его возникновения бывают разными, включая опасные для здоровья малышей заболевания. Чтобы знать, как действовать, обнаружив какашки с кровью, родителям нужно знать, при каких патологиях такое бывает и в каких случаях нужно срочно показать малыша врачу.
Как выглядит стул с кровью
Кровянистый стул у ребенка может выглядеть по-разному. Из прямой кишки малыша может появиться чистая кровь или кровяные сгустки. Кал может быть покрыт кровью или равномерно с ней перемешан.
При некоторых патологиях в каловых массах появляется много слизи, а из-за крови такой стул приобретает схожесть со смородиновым или малиновым желе. Также встречается понос с примесью крови, а при некоторых видах кровотечения стул с кровью становится темным и липким (напоминающим деготь). Такие каловые массы называют меленой.
Цвет крови в кале
Для выявления причины дефекации с кровью важно оценить окраску каловых масс, поскольку в случае кровотечения оттенок крови поможет понять, из какого отдела пищеварительного тракта оно началось.
Ярко-красный
Если кровь в кале алая, это зачастую подтверждает, что ее источник находится в нижней части кишечника. При таких выделениях мама обычно видит кровь и какашки отдельно (они не смешиваются между собой).
Наиболее частыми причинами ярко-красной крови в испражнениях ребенка являются трещины анального отверстия и геморрой. При трещине ребенок будет жаловаться на боль в области заднего прохода во время дефекации, а на туалетной бумаге будут следы крови. Такая проблема у детей обычно обусловлена слишком твердым калом или трудностями с его выделением (запорами).
При геморрое кровь может капать из анального отверстия и попадать на испражнения, а ребенок жалуется на зуд, боль, ощущение инородного тела в заднем проходе. Наиболее часто геморрой в детском возрасте провоцируется запорами, длительным пребыванием на горшке, долгим частым плачем, низкой активностью или врожденными особенностями строения геморроидальных вен.
Про причины гемороя у грудничков вы можете узнать из передачи доктора Комаровского.
Также причинами попадания красной крови в каловые массы детей выступают:
- Полипы в прямой кишке.
- Язвенный колит.
- Дивертикул Меккеля.

- Проктиты.
- Опухоли в толстом кишечнике.
- Болезнь Крона.
Посмотрите полезное видео, подготовленное Союзом педиатров России, в котором даются практические советы родителям и подсказывающее, что нужно делать при обнаружении в кале ребенка кровь:
Темный
Если содержимое памперса или горшка приобрело темную окраску, а кровь с калом перемешана равномерно, это более неблагоприятный признак, поскольку может указывать на кровотечение в верхних отделах пищеварительной системы, например, в желудке.
Кровь, которая выделяется при подобных кровотечениях, во время прохождения по ЖКТ подвергается воздействию ферментов и микробной флоры, в результате чего кал темнеет (становится черным).
Если малыш перенес недавно операцию, темный стул с кровью является настораживающим признаком, который появляется при возникновении внутреннего кровотечения. При этом у крохи будут и другие признаки кровотечения, например, бледность, слабость, головокружение.
Причины у грудничка
У грудных младенцев появление крови в кале зачастую бывает связано с запорами, которые провоцирует либо питание кормящей мамы, либо неправильно подобранная смесь, либо нарушение правил введения прикорма. Также у ребенка первого года нередко встречаются кишечные инфекции, при которых в испражнения может попадать кровь, а сами каловые массы становятся жидкими.
Советуем посмотреть видео, в котором знаменитый детский доктор Евгений Комаровский рассказывает о детских кишечных инфекциях:
youtube.com/embed/QiLSpa2Myyg?modestbranding=1&iv_load_policy=3&rel=0″/>
Кровь в жидком стуле
Примеси крови в каловых массах у детей нередко наблюдаются при поносе. Такая клиническая картина может встречаться при инфекционном процессе в толстом кишечнике, например, вызванном кишечной палочкой, попавшей в детский организм через немытые руки или загрязненную пищу.
Инфекция, симптомом которой будет диарея с кровью, может быть также вызвана вирусами (к примеру, ротавирусом).
Выделение кала с кровью и слизью характерно для дизентерии. При такой инфекции у ребенка помимо нарушений стула отмечают повышенную температуру, головные боли, слабость, схваткообразные боли в животе, учащенные позывы к дефекации.
Кроме того, разжижение кала и примеси крови в нем встречаются при:
- Пищевом отравлении.
- Паразитарной инфекции.
- Поражении кишечника лекарственными препаратами.
- Аллергических реакциях.
- Воспалительных болезнях кишечника.
- Хирургических болезнях, к примеру, непроходимости кишечника.
Что делать
Заметив прожилки крови в содержимом горшка или красноватый оттенок каловых масс, лучше всего обратиться к педиатру. Помните, что приобретение каловыми массами ребенка красного цвета встречается не только при кровотечениях, а может быть и при неопасных причинах, например, после употребления свеклы или конфет с красным красителем. Маме визуально сложно отличить, окрашен ли кал малютки из-за продуктов питания или выступает симптомом кровотечения, поэтому лучшим выходом при обнаружении красных испражнений является обращение к врачу.
Если кровь в каловых массах связана с воспалительной болезнью пищеварительного тракта, мама отметит ухудшение самочувствие ребенка и снижение массы тела. При серьезных заболеваниях кровь в кале будет сопровождаться повышением температуры, выраженными болями в животе, приступами рвоты и другими неблагоприятными признаками. При таких симптомах особенно важно вызвать педиатра ребенку младше года, ведь обезвоживание у грудничков наступает довольно быстро и представляет большую опасность.
Чтобы доктор быстро и точно поставил диагноз, родителям следует рассказать ему в подробностях об изменениях стула и самочувствия дочки или сына. Врачу понадобится информация о том, как именно выглядели каловые массы, был ли у ребенка перед дефекацией запор, присутствовали ли в стуле еще какие-то примеси, какие еще появились жалобы. До приезда врача не следует давать малышу никакие лекарства, а также кормить ребенка.
Врачебная тактика при дефекации ребенка с кровью будет определяться причиной такого симптома. К примеру, если всему виной трещина заднего прохода, терапия поможет ее быстрому заживлению, а при кишечной инфекции лечение будет направлено на устранение обезвоживания и борьбу с возбудителем. В некоторых случаях, например, при кровотечении, спровоцированном дивертикулом Меккеля, показано хирургическое лечение.
Кровь в кале прожилки у грудничка на гв — Вопрос педиатру
Если вы не нашли нужной информации среди ответов на этот вопрос, или же ваша проблема немного отличается от представленной, попробуйте задать дополнительный вопрос врачу на этой же странице, если он будет по теме основного вопроса. Вы также можете задать новый вопрос, и через некоторое время наши врачи на него ответят. Это бесплатно. Также можете поискать нужную информацию в похожих вопросах на этой странице или через страницу поиска по сайту. Мы будем очень благодарны, если Вы порекомендуете нас своим друзьям в социальных сетях.
Это бесплатно. Также можете поискать нужную информацию в похожих вопросах на этой странице или через страницу поиска по сайту. Мы будем очень благодарны, если Вы порекомендуете нас своим друзьям в социальных сетях.Медпортал 03online.com осуществляет медконсультации в режиме переписки с врачами на сайте. Здесь вы получаете ответы от реальных практикующих специалистов в своей области. В настоящий момент на сайте можно получить консультацию по 73 направлениям: специалиста COVID-19, аллерголога, анестезиолога-реаниматолога, венеролога, гастроэнтеролога, гематолога, генетика, гепатолога, гериатра, гинеколога, гинеколога-эндокринолога, гомеопата, дерматолога, детского гастроэнтеролога, детского гинеколога, детского дерматолога, детского инфекциониста, детского кардиолога, детского лора, детского невролога, детского нефролога, детского офтальмолога, детского психолога, детского пульмонолога, детского ревматолога, детского уролога, детского хирурга, детского эндокринолога, дефектолога, диетолога, иммунолога, инфекциониста, кардиолога, клинического психолога, косметолога, липидолога, логопеда, лора, маммолога, медицинского юриста, нарколога, невропатолога, нейрохирурга, неонатолога, нефролога, нутрициолога, онколога, онкоуролога, ортопеда-травматолога, офтальмолога, паразитолога, педиатра, пластического хирурга, подолога, проктолога, психиатра, психолога, пульмонолога, ревматолога, рентгенолога, репродуктолога, сексолога-андролога, стоматолога, трихолога, уролога, фармацевта, физиотерапевта, фитотерапевта, флеболога, фтизиатра, хирурга, эндокринолога.
Мы отвечаем на 97.47% вопросов.
Оставайтесь с нами и будьте здоровы!
Анализ кала на скрытую кровь
Анализ кала на скрытую кровь – анализ кала, проводимый в целях выявления скрытого кровотечения из различных отделов желудочно-кишечного тракта. Он позволяет обнаружить измененный гемоглобин эритроцитов даже в том случае, когда сами эритроциты при микроскопическом исследовании кала не определяются.
Синонимы русские
Исследование кала на скрытую кровь.
Синонимы английские
Occult blood test, fecal occult blood test.
Метод исследования
Проба Грегерсена (бензидиновая проба).
Какой биоматериал можно использовать для исследования?
Кал.
Как правильно подготовиться к исследованию?
- Исключить из рациона мясо, рыбу, зеленые овощи, томаты в течение 72 часов до исследования.
- Исключить прием слабительных препаратов, введение ректальных свечей, масел, ограничить прием медикаментов, влияющих на перистальтику кишечника (белладонны, пилокарпина и др.
 ) и на окраску кала (железа, висмута, сернокислого бария), в течение 72 часов до сбора кала.
) и на окраску кала (железа, висмута, сернокислого бария), в течение 72 часов до сбора кала. - Исследование проводить до выполнения ректороманоскопии и других диагностических манипуляций в области кишечника и желудка.
Общая информация об исследовании
Анализ кала на скрытую кровь является крайне важным лабораторным исследованием при диагностике именно скрытых кровотечений из различных отделов ЖКТ. Такие кровотечения – один из ранних симптомов целого ряда тяжелых заболеваний ЖКТ, в том числе онкологических. При скрытом кровотечении, даже длительно существующем, определить наличие крови в кале как визуально, так и микроскопически очень трудно, а чаще всего просто невозможно.
При обильных кровотечениях из различных отделов ЖКТ кровь настолько изменяет внешний вид кала, что ее наличие часто можно определить визуально. Если кровотечение из нижних отделов кишечника (толстая кишка, прямая кишка), то кровь будет алого цвета, возможно, в виде сгустков или примесей. Если же источник кровотечения – в верхних отделах ЖКТ (часть тонкого кишечника, пищевод, желудок), то кал превращается в черный, «дегтеобразный» за счет взаимодействия крови и особых ферментов, продуцируемых в данных отделах ЖКТ. Как правило, если имеются визуальные признаки ЖКТ-кровотечения, то ситуация острая и требует экстренных мер (неотложной помощи). Однако при менее выраженных нарушениях целостности слизистой оболочки ЖКТ, с вовлечением в процесс малого количества сосудов, цвет и консистенция кала не меняются, но эритроциты в кале будут видны при микроскопическом исследовании. Если же микроскопически эритроциты не видны, а подозрение на скрытое кровотечение есть, в таком случае и требуется анализ кала на скрытую кровь. Данное исследование осуществляется с помощью измерения количества измененного гемоглобина (а не самих эритроцитов).
Если же источник кровотечения – в верхних отделах ЖКТ (часть тонкого кишечника, пищевод, желудок), то кал превращается в черный, «дегтеобразный» за счет взаимодействия крови и особых ферментов, продуцируемых в данных отделах ЖКТ. Как правило, если имеются визуальные признаки ЖКТ-кровотечения, то ситуация острая и требует экстренных мер (неотложной помощи). Однако при менее выраженных нарушениях целостности слизистой оболочки ЖКТ, с вовлечением в процесс малого количества сосудов, цвет и консистенция кала не меняются, но эритроциты в кале будут видны при микроскопическом исследовании. Если же микроскопически эритроциты не видны, а подозрение на скрытое кровотечение есть, в таком случае и требуется анализ кала на скрытую кровь. Данное исследование осуществляется с помощью измерения количества измененного гемоглобина (а не самих эритроцитов).
Положительная реакция кала на скрытую кровь означает, что у человека имеются болезни желудочно-кишечного тракта, вызывающие нарушение целостности слизистой, когда в просвет желудка или кишки выделяется небольшое количество крови. Это может происходить при язве желудка или двенадцатиперстной кишки, неспецифическом язвенном колите, болезни Крона, полипах, инвазиях гельминтами. Так как опухоли, первичные и метастатические, вызывают поражения слизистой ЖКТ даже при незначительных размерах, исследование используется на первом этапе выявления опухолей ЖКТ. Особенно важно определение скрытой крови при диагностике рака толстой кишки, поскольку именно при опухолях в данном отделе кишечника скрытое кровотечение начинается на самых ранних стадиях.
Это может происходить при язве желудка или двенадцатиперстной кишки, неспецифическом язвенном колите, болезни Крона, полипах, инвазиях гельминтами. Так как опухоли, первичные и метастатические, вызывают поражения слизистой ЖКТ даже при незначительных размерах, исследование используется на первом этапе выявления опухолей ЖКТ. Особенно важно определение скрытой крови при диагностике рака толстой кишки, поскольку именно при опухолях в данном отделе кишечника скрытое кровотечение начинается на самых ранних стадиях.
Кровь в кале может обнаруживаться и при носовых кровотечениях, кровотечениях из десен и глотки, у больных с варикозно-расширенными венами пищевода, эрозивным эзофагитом, при геморрое и других заболеваниях, так что необходимо обязательно учитывать это при оценке результатов анализа.
Достоверность анализа наиболее высока при его повторном проведении. Отрицательные результаты теста не исключают возможного наличия у пациента эрозивно-язвенного или опухолевого поражения ЖКТ. Важно, что результаты должны оцениваться в комплексе с другими инструментальными и лабораторными исследованиями, так как сами по себе не могут быть единственным критерием для постановки диагноза.
Важно, что результаты должны оцениваться в комплексе с другими инструментальными и лабораторными исследованиями, так как сами по себе не могут быть единственным критерием для постановки диагноза.
Иногда все исследования кала на скрытую кровь ошибочно называют пробой или реакцией Грегерсена, ошибочно – потому что реакция Грегерсена (бензидиновая проба) – это самый распространенный, но не единственный метод обнаружения скрытой крови в кале, моче, рвотных массах и т. д.
Для чего используется исследование?
- Для диагностики заболеваний ЖКТ, сопровождающихся нарушениями целостности слизистой оболочки (язвенная болезнь желудка и двенадцатиперстной кишки, первичные и метастатические опухоли пищевода, желудка, толстого и тонкого кишечника, дуоденального сосочка, туберкулез кишечника, неспецифический язвенный колит, гельминтозы).
- Чтобы оценить степень повреждения слизистой оболочки ЖКТ.
- Чтобы оценить адекватность терапии язвенной болезни желудка, НЯК, болезни Крона, туберкулеза кишечника.

- Чтобы оценить тяжесть заболевания ЖКТ и дать его прогноз.
Когда назначается исследование?
- При болях в животе, изжоге, тошноте, рвоте.
- При частом кашицеобразном стуле, ложных позывах к дефекации, запорах, болях в животе, потере веса, потере аппетита, повышении температуры тела.
- При выявленных опухолях ЖКТ (инструментальными методами) для исключения скрытых кровотечений ЖКТ.
- При обнаружении гельминтов – для оценки повреждения слизистых ЖКТ.
- Если у пациента ранее была диагностирована язва желудка (неспецифический язвенный колит, болезнь Крона, полипоз, туберкулез кишечника).
Что означают результаты?
Референсные значения: отрицательно.
Причины положительного результата:
- колоректальный рак,
- первичные и метастатические опухоли пищевода, желудка, кишечника, дуоденального сосочка,
- язвенная болезнь желудка и двенадцатиперстной кишки,
- неспецифический язвенный колит,
- туберкулез кишечника,
- гельминтозы, травмирующие стенку кишечника,
- расширение вен пищевода при циррозе печени и тромбофлебите селезеночной вены,
- болезнь Рандю – Ослера,
- эрозивный эзофагит,
- носовые кровотечения,
- стоматиты, пародонтоз,
- геморрой.

Отрицательный результат не является диагностически значимым.
Что может влиять на результат?
- При некоторых методах определения скрытой крови употребление в пищу определенных продуктов и препаратов, окрашивающих стул, дает ложноположительную реакцию.
Понос у грудничка: причины и решения
Диарея — одна из самых распространенных проблем с пищеварением ребенка. Она проявляется в разжижении стула и отличается от обычного стула по цвету и консистенции. И знать эти различия особенно важно, поскольку у младенцев при грудном вскарaмливании довольно жидкий стул — это норма.
Чаще всего инфекционная диарея случается летом, но иногда происходит и в другое время года. Как правило, инфекционные заболевания длятся несколько дней, то есть, чтобы диарея прошла, обычно нужно просто подождать.
Также причиной диареи может стать отравление, сильная аллергическаaя реакция и различные патологии желудочно-кишечного тракта. Понос у младенца — повод обратить внимание на общее состояние ребенка, его питание, а также, возможно, проконсультироваться с педиатром.
Понос у младенца — повод обратить внимание на общее состояние ребенка, его питание, а также, возможно, проконсультироваться с педиатром.
Не допускайте обезвоживания малыша
Важно давать ребенку много жидкости, даже если у него нет аппетита или жажды. Если приступы диареи не сильные — продолжайте кормить малыша. В течение дня давайте ему небольшие порции пюрированных продуктов, содержащих пектин. Попробуйте предложить ребенку рис, бананы, яблочное или картофельное пюре.
Если вы кормите ребенка смесью, добавьте туда чуть больше воды, чтобы смесь была более жидкой. Не давайте ребенку чаев, так как они не содержат необходимых солей, и фруктовых соков (где они в избытке), которые только увеличивают потерю жидкости. Если стул ребенка очень частый и жидкий (например, он испражняется каждый час, и подгузник при этом промокает), немедленно обратитесь к врачу, чтобы избежать интоксикации и обезвоживания организма.
Обратитесь за помощью
Если понос у младенца не проходит, обратитесь к врачу. Давать ребенку лекарства от диареи без предварительной консультации с врачом может быть опасно. Самостоятельное лечение может привести к подавлению деятельности кишечника!
Давать ребенку лекарства от диареи без предварительной консультации с врачом может быть опасно. Самостоятельное лечение может привести к подавлению деятельности кишечника!
К сведению родителей: При диарее почти всегда возникает раздражение в области, закрытой подгузником. Чаще меняйте подгузники и наносите на кожу вазелин или мазь с содержанием оксида цинка. Также можно использовать подгузники, внутренний слой которых уже пропитан вазелином — для защиты от раздражающих свойств жидкого стула.
Когда у младенца понос, сложно определить, когда пора звонить врачу, но если у ребенка есть хотя бы один из этих симптомов, звонить нужно немедленно:
сухость во рту, мало слез, темная моча или общий больной вид
стул с гноем или кровью, а также черный или зеленый стул
рвота, сопровождающая диарею больше 6 часов
высокая температура или боли в животе помимо диареи
Если ваш малыш родился совсем недавно, а консистенция стула вызывает у вас опасения, проконсультируйтесь с врачом, чтобы знать, какой стул считать нормой, а какой нет. Понос у новорожденного может быть вариантом нормы, если каких-то других неприятных симптомов вы не наблюдаете. Что делать при поносе у новорожденного? Во-первых, продолжайте кормить малыша. Если ребенок находится на грудном вскармливании, прикладывайте ребенка чаще, по требованию. Во-вторых, постарайтесь вместе с врачом разобраться в причинах диареи, а также выяснить, является ли это состояние отклонением от нормы. В любом случае, очень важно смотреть на общее состояние малыша.
Понос у новорожденного может быть вариантом нормы, если каких-то других неприятных симптомов вы не наблюдаете. Что делать при поносе у новорожденного? Во-первых, продолжайте кормить малыша. Если ребенок находится на грудном вскармливании, прикладывайте ребенка чаще, по требованию. Во-вторых, постарайтесь вместе с врачом разобраться в причинах диареи, а также выяснить, является ли это состояние отклонением от нормы. В любом случае, очень важно смотреть на общее состояние малыша.
Небольшие жалобы на боль в животе бывают у маленьких детей часто. Важно уметь грамотно справляться с ними дома, не вызывая скорую помощь по делу и без, а также знать, как можно облегчить состояние ребенка. Следуйте этим несложным рекомендациям, и ваш малыш быстро поправится!
Табурет — Кровь в
Это симптом вашего ребенка?
- Кровь в кале или на стуле
- Кровь также может выделяться отдельно
- Кровь в кале преимущественно ярко-красная
- Кровь при кровотечении в желудке становится черной как смола
- Включено: Кровь при запорах и анальной трещине (слеза)
Причины появления крови в стуле
- Анальная трещина.
 Если нет диареи, у большинства таких детей есть небольшая слеза в заднем проходе.Это называется анальной трещиной. Анальные трещины обычно вызваны прохождением большого или твердого стула. Это является причиной появления крови в стуле у 90% детей.
Если нет диареи, у большинства таких детей есть небольшая слеза в заднем проходе.Это называется анальной трещиной. Анальные трещины обычно вызваны прохождением большого или твердого стула. Это является причиной появления крови в стуле у 90% детей. - Стрептококковая кожная инфекция. Стрептококковая кожная инфекция вокруг заднего прохода также может вызывать стул с прожилками крови.
- Бактериальная диарея. Если также имеется кровавый понос, причиной может быть кишечная бактериальная инфекция. Примерами являются Shigella, Salmonella, E.Coli 0157 или Campylobacter.
- Колит коровьего молока. Начинается в течение первых 2 месяцев жизни. Вызывает жидкий, слизистый стул. Может быть с прожилками крови. Лечение: необходимо избегать смесей на коровьем молоке.
- Кровь быстро и широко распространяется в воде. Выделение стула с несколькими прожилками крови часто окрашивает туалетную воду в розовый цвет.
 Это не означает большой потери крови.
Это не означает большой потери крови.
Причины красного стула, но не крови
Перечисленные ниже вещества также могут вызывать красный цвет стула, который выглядит как кровь:
- Некоторые продукты (например, помидоры или свекла) -Aid)
- Некоторые лекарства (такие как амоксициллин или омницеф)
Анальные трещины или разрывы
- Анальные трещины являются наиболее частой причиной появления крови в стуле.
- Вызывает кровь на поверхности стула. Кровь также может быть обнаружена на туалетной бумаге после вытирания.
- Кровь всегда ярко-красная.
- Видно только несколько полос или пятен.
- Вы можете увидеть неглубокую слезу на отметке 6 или 12 часов на заднем проходе.
- Вызывается обильным или твердым стулом.
Когда вызывать стул — кровь в
Позвоните 911 сейчас
- Потерял сознание (обморок) или слишком слаб, чтобы стоять
- Вы считаете, что у вашего ребенка неотложная помощь, опасная для жизни
Позвоните врачу или обратитесь за медицинской помощью сейчас
- зеленый)
- Кровь при диарее
- Моча розового или чайного цвета
- Боль в животе или плач также присутствуют
- Ушибы на коже, не вызванные травмой
- Возраст менее 12 недель
- После травмы заднего прохода или прямой кишки Ребенок из группы высокого риска (например, с нарушением свертываемости крови или болезнью Крона)
- Ваш ребенок выглядит или ведет себя очень больным
- Вы считаете, что ваш ребенок нуждается в осмотре, а проблема носит срочный характер
Свяжитесь с врачом в течение 24 часов
- Небольшое количество крови в стуле.
 Ни один из вышеперечисленных симптомов. Причина: скорее всего анальная трещина или надрыв. Это требует участия врача.
Ни один из вышеперечисленных симптомов. Причина: скорее всего анальная трещина или надрыв. Это требует участия врача. - Примечание: попробуйте сохранить образец «крови» для тестирования.
Пункты неотложной помощи детям в Сиэтле
Если болезнь или травма вашего ребенка опасны для жизни, позвоните по номеру 911.
Рекомендации по уходу при анальной трещине
- Что следует знать об анальных трещинах:
- Анальная трещина является наиболее частой причиной появления крови в стуле.
- Это называется анальной трещиной.
- Вызывает кровь на поверхности стула.
- Кровь также может быть обнаружена на туалетной бумаге после вытирания.
- Вызывается твердым или крупным стулом.
- Вот несколько советов по уходу, которые должны помочь, пока вы не поговорите со своим врачом.

- Теплые солевые ванны:
- Принимайте ванну с теплой соленой водой в течение 20 минут.
- Добавьте 2 унции (60 мл) поваренной соли в ванну с теплой водой.Вы также можете использовать пищевую соду.
- Применять 2 раза в день в течение 1 дня, чтобы очистить область и ускорить заживление.
- Стероидная мазь:
- Если анус кажется красным, используйте 1% гидрокортизоновую мазь (например, Cortaid). Рецепт не нужен.
- Нанесите немного вокруг ануса.
- Используйте 2 раза в день в течение 1 дня для ускорения заживления.
- Диета с высоким содержанием клетчатки:
- Для детей старше 1 года измените диету.
- Увеличение количества фруктов, овощей и злаков (клетчатка).
- Сократите потребление молочных продуктов до 3 порций в день.
- Если причиной является запор, см. руководство по уходу.
- Чего ожидать:
- Чаще всего анальные разрывы быстро заживают при домашнем лечении.

- Чаще всего анальные разрывы быстро заживают при домашнем лечении.
- Позвоните своему врачу обратитесь к врачу, если у вашего ребенка разовьется какой-либо из симптомов «Позвоните своему врачу».
Отказ от ответственности: эта медицинская информация предназначена только для образовательных целей. Вы, читатель, берете на себя полную ответственность за то, как вы решите его использовать.
Последнее рассмотрение: 21.01.2022
Последняя редакция: 13.01.2022
Copyright 2000-2022. ООО «Педиатрические рекомендации Шмитта».
Кровь в детском стуле: что делать
Ниже приведены распространенные причины появления крови в детском стуле.
Пищевая аллергия
Кровь в стуле младенца может быть признаком того, что ребенок страдает аллергическим колитом, состоянием, при котором у ребенка возникает аллергическая реакция на белок, который попадает в грудное молоко после того, как мать выпивает молоко и кормит ребенка грудью.
 младенец.
младенец.В зависимости от того, насколько ребенок чувствителен к молоку, аллергическая реакция может привести к воспалению толстой кишки, при котором небольшое количество крови попадает в стул ребенка. Несмотря на то, что коровье молоко является наиболее распространенным источником колита, известно, что козье молоко и соевое молоко также вызывают аллергию.
Анальные трещины
Анальные трещины или разрывы являются одной из наиболее частых причин появления крови в стуле ребенка. Когда у ребенка слишком твердый или жидкий стул, он может разрушить хрупкую ткань, которая выстилает задний проход ребенка.Во многих случаях диета, состоящая только из молока, приводит к жидкому стулу.
Лечение анальных трещин в домашних условиях обычно эффективно, они заживают в течение нескольких дней. Если они заживают слишком долго, врач может назначить лечение, чтобы ускорить процесс заживления. Анальные трещины не приводят к другим серьезным проблемам со здоровьем. Однако, если кровь в стуле сохраняется, обратитесь к врачу.

Инфекция кишечника
Инфекция кишечника может быть вызвана любой из множества бактерий, включая Campylobacter jejuni, кишечную палочку, сальмонеллу, шигеллу, стафилококк и иерсиниоз.Воспаление, вызванное этими инфекциями, может привести к крошечным разрывам, что, в свою очередь, приведет к появлению крови в стуле вашего ребенка. Обратите внимание, что бактерии в стуле инфицированного ребенка могут быть переданы другому человеку, если он не соблюдает правила гигиены.
Кровь матери
Кровь в детском стуле может быть из воспаленных, потрескавшихся сосков матери. Материнская кровь при родах также может быть причиной появления крови в стуле младенцев. Кровь появляется в стуле после того, как ребенок проглатывает немного крови матери во время кормления грудью.Материнская кровь не токсична для ребенка.
Кишечные расстройства
Причины и действия
Вы когда-нибудь замечали кровь или слизь в стуле вашего ребенка во время смены подгузника? Вы беспокоитесь, что может быть что-то серьезное?
Часто ваши заботы будут просто заботами.
 Однако могут быть моменты, когда вы заметите что-то необычное и сможете обнаружить проблему на ранней стадии, прежде чем она станет серьезной проблемой.
Однако могут быть моменты, когда вы заметите что-то необычное и сможете обнаружить проблему на ранней стадии, прежде чем она станет серьезной проблемой.Когда речь идет о каких-либо проблемах со здоровьем вашего ребенка, всегда приятно найти причину и решение.И если вы заметили кровь или слизь в стуле вашего ребенка, вполне естественно, что вы хотите разобраться в этом.
Стул со слизью
Если подгузник вашего ребенка выглядит так, будто он покрыт слизью, вероятно, это слизь. Стул любого цвета с блестящими нитями, которые немного растягиваются, означает наличие слизи.
Иногда этому может быть очень простое объяснение или могут быть другие основные проблемы.
Если у вашего ребенка сильное слюнотечение или насморк, то, что вы обнаружили в стуле, могло быть связано с непереваренной слизью, которая была в слюне или носовых ходах.Это связано с тем, что в пищеварительном тракте ребенка все может проходить очень быстро, особенно когда он получает грудное молоко.

Еще одна вещь, о которой следует подумать, если вы кормите ребенка грудью, это вероятность того, что ваш ребенок получает слишком много переднего молока и недостаточно заднего.
В переднем молоке меньше жира и больше лактозы. Он обеспечивает углеводы, белки и витамины. В заднем молоке гораздо больше жира и больше калорий, и вашему ребенку нужны и те, и другие для роста.
Недостаток заднего молока может привести к тому, что стул вашего ребенка будет содержать слизь.Чтобы предотвратить это, убедитесь, что ваш ребенок полностью опорожняет грудь во время кормления. Если этого не произойдет, в следующий раз начните кормить ребенка той грудью, с которой вы закончили в последний раз.
Нередко можно увидеть слизь в стуле ребенка в течение первых нескольких недель жизни, а затем при слюнотечении и прорезывании зубов, а также при грудном вскармливании или при инфекции дыхательных путей с обильными выделениями из носа. Наличие слизи обычно безвредно, но иногда это может быть признаком чего-то большего, чем инфекция или пищевая аллергия.
 Поэтому, если ваш ребенок кажется больным, плохо ест или у него есть другие признаки, а также наличие слизи в стуле, сохраните подгузник и обратитесь за советом к педиатру.
Поэтому, если ваш ребенок кажется больным, плохо ест или у него есть другие признаки, а также наличие слизи в стуле, сохраните подгузник и обратитесь за советом к педиатру.Стул с кровью
Обнаружение крови в стуле вашего ребенка может быть весьма тревожным. Последнее, что вы, вероятно, захотите сделать, — это внимательно изучить кал вашего ребенка, но он может дать вам несколько очень важных подсказок о том, что может происходить, и помочь вам найти ответ. Вот несколько очень обобщенных описаний того, что вы можете увидеть.
1. Стул с ярко-красной кровью
- Нормальный стул со слизью с примесью крови, и ваш ребенок выглядит нормально: Очень часто это является результатом аллергии на молочный белок.
- Большие, твердые какашки с небольшим количеством красной крови, и ваш ребенок с трудом пытается испражняться: Это может быть результатом разрыва анального отверстия. Обычно это проявляется в виде полосы крови, прилипшей к внешней стороне твердого стула, или в виде маленьких ярко-красных пятен на подгузнике.

- Диарея с примесью красной крови, и ваш ребенок выглядит больным: Это может быть результатом бактериальной инфекции.
- Большее количество ярко-красной крови всякий раз, когда вы меняете подгузник, и ваш ребенок выглядит нормально: Это может быть вызвано тем, что вы давали ребенку свекольный сок, красное желе или что-то с красным пищевым красителем (что не рекомендуется), или это также может быть от аномалии пищеварительной системы, вызывающей кровотечение из нижней части кишечника.
2. Стул с черноватой кровью
Если вы заметили кровь в стуле вашего ребенка, которая на самом деле почти черного цвета, это обычно означает, что это переваренная кровь из немного выше в кишечном тракте.
- Кровь из сосков: Вы можете подумать, что это немного странно, но если вы кормите грудью, есть простой ответ. Это происходит, когда у вас есть трещины или кровоточащие соски, и ваш ребенок переваривает кровь.
 Это очень часто проявляется в виде черных семян или пятнышек внутри какашек. И обычно это будет видно в первые несколько недель после рождения, когда вы оба приспосабливаетесь к жизни грудного вскармливания.
Это очень часто проявляется в виде черных семян или пятнышек внутри какашек. И обычно это будет видно в первые несколько недель после рождения, когда вы оба приспосабливаетесь к жизни грудного вскармливания. - Другое кровотечение: В редких случаях это может быть результатом некоторого кровотечения из верхних отделов пищеварительного тракта из-за аномалии или порока развития кишечника.Этот тип кровотечения обычно происходит в большем количестве и чаще.
Всегда лучше перестраховаться, чем сожалеть, поэтому, если вы столкнетесь с чем-либо из этого или если вы вообще обеспокоены, обратитесь к врачу вашего ребенка за дополнительной информацией.
причины появления крови или слизи
Причин появления крови или слизи в стуле вашего ребенка может быть множество, но большинство из них не слишком серьезны. Есть несколько причин, которые представляют большую угрозу, чем другие, и дают вам ощущение, что что-то не так (1) .
- Инфекция: Кровь или слизь могут быть результатом кишечной инфекции, такой как сальмонелла, шигелла или кишечная палочка.
 В этом случае вы увидите, что ваш ребенок болен и плохо ест. Другими признаками, которые вы заметите, являются диарея, лихорадка и рвота.
В этом случае вы увидите, что ваш ребенок болен и плохо ест. Другими признаками, которые вы заметите, являются диарея, лихорадка и рвота. - Трещины заднего прохода: Кровь может присутствовать в стуле вашего ребенка, если на слизистой оболочке заднего прохода есть крошечная трещина. Эта область очень чувствительна у младенцев и может быть разорвана при прохождении крупного твердого стула.Вы можете даже не заметить этого, пока очень внимательно не посмотрите на область между складками анального отверстия.
- Проблемы с желудочно-кишечным трактом/толстой кишкой: Если кровь кажется непрерывной или ее количество больше, скорее всего, это проблема с пищеварительным трактом или толстой кишкой. Иногда во время развития что-то может пойти не так, когда формируется кишечный тракт. Первым признаком этого может быть кровотечение. Иногда расстройство имеет семейный характер, или у ребенка была связанная проблема, такая как длительные тяжелые запоры, или хроническое заболевание.

- Инвагинация: Это когда одна часть кишечника выворачивается в другую. Обычно это начинается с внезапных громких приступов плача и болей в животе, повторяющихся эпизодами продолжительностью 15 или 30 минут с периодами улучшения между ними. Это серьезная ситуация, требующая немедленной медицинской помощи.
Инвагинацию кишечника традиционно считают болью в животе, связанной со стулом в виде «смородинового желе», при котором стул выглядит как желе из красной смородины.
Примечание редактора:
Dr.Джина Яншески, доктор медицины, FAAP - Колит: Аллергический колит — это когда иммунная система вашего ребенка чрезмерно реагирует на определенные белки, вызывая воспаление и изъязвление слизистой оболочки толстой кишки. Основной причиной этого у младенцев является белок коровьего молока. Это может быть из смеси или даже из рациона мамы, если вы кормите грудью.

- Грудное вскармливание: Если вы кормите грудью и у вас есть кровотечение или трещина на соске, возможно, кровь из этого проглотит ваш ребенок и появится в стуле.Это безвредно для ребенка, хотя вам определенно больно!
- Добавка железа: Как правило, это не проблема для очень маленьких детей, но полезно знать, что прием железа иногда может привести к тому, что кал станет темно-зеленым или черноватым.
Это чрезвычайная ситуация?
Кровь или слизь в стуле могут вызывать тревогу, и полезно знать, что может быть их причиной.
Если вы заметили кровь или слизь в стуле, но ваш ребенок нормально ест и ведет себя как обычно, просто позвоните врачу вашего ребенка, чтобы сообщить ему и узнать, хочет ли он предпринять дальнейшие действия.
Если есть кровь или слизь, а ваш ребенок плохо ест или выглядит больным, лучше сразу же обратиться к детскому врачу или посетить отделение неотложной помощи для осмотра.

Не паникуйте
Может быть страшно осознавать, что с вашим ребенком что-то не так, но постарайтесь сохранять спокойствие. Если вам нужно посетить отделение неотложной помощи, обратитесь к другу или члену семьи, чтобы вам не пришлось терпеть это в одиночку. Небольшая поддержка может иметь большое значение.
Итог
Обнаружение крови или слизи в стуле вашего ребенка является поводом для беспокойства.Несмотря на простое объяснение, в конце концов, появление крови или слизи в стуле не является нормальным явлением, поэтому может быть что-то не совсем правильное. Врач вашего ребенка должен быть в состоянии диагностировать проблему и помочь вам понять, какими должны быть ваши следующие шаги.
Если ваш ребенок плохо ест, у него повышена температура или вам кажется, что он испытывает боль, вам лучше немедленно обратиться за медицинской помощью, чтобы выяснить, есть ли серьезная проблема.
Сохраните подгузник
Всегда сохраняйте образец подгузника, чтобы принести его врачу.
 Или, если вы не можете этого сделать, просто сделайте снимок на телефон. Это всегда помогает на самом деле увидеть, что происходит, а не работать по описанию.
Или, если вы не можете этого сделать, просто сделайте снимок на телефон. Это всегда помогает на самом деле увидеть, что происходит, а не работать по описанию.Кажется, что воспитание детей всегда полно сюрпризов, например, необходимость анализировать какашки во время смены подгузника. Иногда небольшое расследование того, что происходит в подгузнике, может дать вам больше информации о благополучии вашего ребенка, чем вы могли себе представить.
Источники:
Педиатрия: Кровавый стул у трехдневного доношенного ребенка (2)
Medscape: желудочно-кишечные кровотечения у детей (3)
NBCI: подход к лечению аллергии на молочный белок у детей раннего возраста (4)
Ректальное кровотечение у детей (обследование, причины и лечение)
Ректальное кровотечение у детей встречается реже, чем у взрослых.Это может вызвать сильное беспокойство у родителей и поэтому требует соответствующей оценки, объяснения и заверения.
 Подавляющее большинство ректальных кровотечений у детей доброкачественные, но могут указывать на серьезную основную патологию.
Подавляющее большинство ректальных кровотечений у детей доброкачественные, но могут указывать на серьезную основную патологию.Эпидемиология
Частота и распространенность ректальных кровотечений у детей плохо документированы. Некоторые причины, такие как анальная трещина, распространены в общей практике. В целом это не обычная картина у детей, посещающих больницу.
Анамнез
Вопросы о кровотечении
- Является ли кровотечение острым или хроническим?
- Какого цвета кровь? Он яркий или темный?
- Мелена, а не ярко-красная кровь указывает на кровотечение выше в кишечнике (обычно дуоденальное или выше).
- Аноректальные расстройства, анальные трещины и дистальные полипы вызывают ярко-красное кровотечение. Темная кровь или кровь, смешанная с калом, указывают на более близкий источник кровотечения.
- Имейте в виду, что массивное кровотечение из верхних отделов желудочно-кишечного тракта может вызвать ярко-красное ректальное кровотечение у детей, если время транзита короткое.

- Каков объем кровотечения?
Вопросы о других симптомах
Либо сопутствующие, либо предшествующие кровотечению:
- Есть ли рвота? На инфекционную причину указывают диарея и рвота, лихорадка, болезни других людей, недавнее путешествие и т. д.
- Было ли напряжение?
- Какой характер стула? Запор и обильный твердый стул предрасполагают к трещинам. Сопутствующая диарея и признаки непроходимости предполагают инвагинацию кишечника, заворот кишечника и, в некоторых группах, даже некротизирующий энтероколит. Острая кровавая диарея у детей требует неотложной медицинской помощи.
- Были ли боли в животе?
- Была ли травма?
Вопросы об общем состоянии здоровья
- Ребенок ест и чувствует себя хорошо?
- Имеются ли какие-либо заболевания в анамнезе, включая желтуху, заболевания крови, внутриутробные или неонатальные состояния?
Вопросы по семейному анамнезу
- Имеются ли в анамнезе желудочно-кишечные заболевания (острые или хронические)?
- Имеются ли в анамнезе гематологические заболевания?
- Есть ли в семейном анамнезе полипы [1] ?
Вопросы о лекарствах
В частности, использование:
- Нестероидные противовоспалительные препараты.

- Стероиды.
- Добавки железа.
- Любые вещества, способные окрашивать стул (лакрица, висмут и т. д.).
Осмотр
- Ищите признаки шока.
- Ищите признаки кровотечения из других областей (ротоглотки, носа и т. д.).
- Осмотр кожи может выявить признаки системных заболеваний (например, пурпура Шенлейна-Геноха и синдром Пейтца-Егерса).
- Осмотрите брюшную полость. Ищите признаки запора.Гиперактивные звуки кишечника могут возникать при кровотечении из верхних отделов желудочно-кишечного тракта.
- Осмотрите перианальную область. Ищите признаки трещин или свищей и оценивайте перианальную кожу.
- Рассмотреть ректальное исследование. Это может выявить полипы, новообразования или скрытую кровь.
Дифференциальный диагноз
Вероятные причины ректального кровотечения у детей зависят от возраста.
- Проглоченная материнская кровь:
- Встречается у новорожденных.
- Также содержится в отрыгнутом молоке младенцев, находящихся на грудном вскармливании.
 Соски матери могут быть потрескавшимися и воспаленными.
Соски матери могут быть потрескавшимися и воспаленными.
- Анальная трещина:
- Встречается у новорожденных и младенцев, а также у детей старшего возраста.
- Ярко-красная кровь и боль являются признаками этого состояния.
- При осмотре видна трещина, дальнейшее обследование не требуется.
- Смягчители стула могут потребоваться, если у ребенка запор.
Крупный план анальной трещины
- У новорожденных это проявляется внезапным появлением мелены и рвоты желчью.
- У младенцев также может возникать заворот, проявляющийся признаками, включающими рвоту и вздутие живота.
- Ректальное кровотечение возникает относительно поздно при развитии гангренозного поражения кишечника.
- Классическим простым рентгенологическим признаком заворота средней кишки является двойной пузырь. Также можно использовать ультразвук.
- Инвагинация:
- Возникает чаще всего между 4 и 10 месяцами [2] .

- Характерны боль (приступы примерно через каждые 10-20 мин схваткообразной боли в животе), вздутие, рвота и образование колбасовидной массы, выделение крови и слизи в виде красносмородинового желеобразного стула.
- Рентген брюшной полости — может показать расширенный, заполненный газом проксимальный отдел кишечника, скудное количество газа в дистальном отделе и множественные уровни жидкости (но может быть нормальным на ранних стадиях).
- Ультразвук — может показать признаки пончика или мишени, вид псевдопочки/сэндвича. Это очень эффективный метод, и многие считают его предпочтительным исследованием.
- Возникает чаще всего между 4 и 10 месяцами [2] .
- Полипы:
- Обычно вызывают безболезненные рецидивирующие кровотечения [1] .
- У младенцев и до подросткового возраста это чаще всего ювенильные полипы, которые аутоампутируются и обычно не требуют лечения.
- Другие синдромы полипоза диагностируются при колоноскопии [3] . Синдромы включают ювенильные полипы и полипоз, полипоз Пейтца-Егерса и семейный аденоматозный полипоз.

- Дивертикулит Меккеля:
- Чаще встречается у детей в возрасте до 2 лет и у мальчиков [4, 5] .
- Пациент обычно сообщает о ярко-красной крови в стуле. Количество может варьироваться от минимальных повторяющихся эпизодов до больших кровоизлияний, вызывающих шок. Дивертикул Меккеля всегда следует исключать у ребенка с массивным безболезненным ректальным кровотечением.
- Воспалительное заболевание кишечника (ВЗК) [6] :
- Это становится более распространенным в возрасте старше 2 лет.
- Кровотечение реже возникает при болезни Крона, чем при язвенном колите, но оба заболевания могут вызывать кровавую диарею.
- Ректальное кровотечение обычно возникает у детей с известным ВЗК, а не как проявление ВЗК.
- Инфекционная диарея:
- Включает диарею, вызванную Clostridium difficile и вызывающую кровотечение, связанное с профузной диареей.
- Гастроэнтерит многих разновидностей (чаще Campylobacter spp.
 ).
).
- Некротизирующий энтероколит:
- Возникает у новорожденных, обычно в возрасте 3–10 дней.
- Рецидивирующее кровотечение у младенца, выздоравливающего от этого состояния, может указывать на рецидив или стриктуру.
- Сексуальное насилие может сопровождаться ректальным кровотечением.
 Высокий индекс подозрительности у клинициста будет вызван необычными особенностями в анамнезе или осмотре.
Высокий индекс подозрительности у клинициста будет вызван необычными особенностями в анамнезе или осмотре. - Энтероколит Гиршпрунга [7] .
- Синдром солитарной язвы прямой кишки:
- Обычно проявляется у детей старшего возраста (≥8 лет) [8] .
- Часто наблюдаются мукорея, запор, тенезмы и выпадение прямой кишки.
- Сосудистые поражения:
- Включает ряд гемангиом, артериовенозных мальформаций и ангиодисплазий, которые трудно обнаружить с помощью колоноскопии или артериографии [9] . Однако капсульная эндоскопия иногда более эффективна и безопасна для детей [10, 11] .
- Пурпура Шенлейна-Геноха.
- Гемолитический уремический синдром.
- Приобретенная тромбоцитопения.
- Анальные трещины и геморрой.

- Полипы толстой кишки.
- Гастроэнтерит.
- ИБД.
- ОСК — анемия или тромбоцитопения.
- Исследования на свертываемость крови – подозрение на нарушение свертываемости крови.
- ЛФЦ — заболевания печени.
- Визуализация – обычно это не является необходимым или полезным, но может быть необходимо, когда необходимо исключить более необычные причины кровотечения (у больных детей или детей со значительным или рецидивирующим кровотечением).
- Эндоскопическое исследование у детей обычно проводится под общей анестезией детскими гастроэнтерологами-специалистами [12] .
- Анальные трещины: Эти небольшие разрывы являются наиболее частой причиной ректального кровотечения у детей. Они могут возникать при прохождении большого или твердого стула, который растягивает слизистую оболочку ануса до тех пор, пока она не порвется, или когда частая диарея раздражает слизистую оболочку.
 Слезы могут вызывать боль или зуд в этой области, особенно во время и после дефекации (BM).
Слезы могут вызывать боль или зуд в этой области, особенно во время и после дефекации (BM).Трещины очень распространены у младенцев и обычно полностью заживают при элементарном уходе. У детей старшего возраста и подростков порезы могут заживать несколько недель или дольше, а иногда снова разрываются. Три F (жидкость, клетчатка и физическая форма) и, в некоторых случаях, размягчители стула могут помочь облегчить прохождение BM. Содержание области в чистоте и применение мазей может облегчить боль и ускорить заживление.
- Запор : Болезненный (твердый, сухой и необычно большой) или менее частый стул.Три «F» — жидкости, клетчатка и фитнес — могут помочь предотвратить и контролировать большинство случаев запоров.
- Геморрой: Частая жалоба беременных женщин, но не распространенная среди детей, это варикозное расширение вен ануса или прямой кишки. Они могут кровоточить, зудеть или жалить, особенно во время или после дефекации.
 Опять же, жидкости, клетчатка и фитнес могут помочь предотвратить запоры (основная причина геморроя) и контролировать многие случаи геморроя.
Опять же, жидкости, клетчатка и фитнес могут помочь предотвратить запоры (основная причина геморроя) и контролировать многие случаи геморроя. - Полипы: Эти небольшие разрастания ткани в слизистой оболочке прямой или толстой кишки могут кровоточить во время или после дефекации.
- Воспалительное заболевание кишечника (ВЗК) , которое относится к двум хроническим заболеваниям, вызывающим воспаление кишечника: язвенный колит и болезнь Крона. Оба могут вызывать частую диарею, поэтому в стуле часто появляется кровь. В тяжелых случаях продолжающаяся небольшая потеря крови может привести к анемии.
- Кишечные инфекции, вызванные бактериями (такими как шигеллы, сальмонеллы и кампилобактеры), вирусами или паразитами.Многие из них можно предотвратить, если правильно мыть руки и соблюдать правила безопасности пищевых продуктов.
Черный или смолистый стул
Присутствие крови при диарее
Боль в животе
Обморок или слабость, чтобы стоять
Боль в животе и чрезмерный плач
Ушибы кожи, не вызванные травмой
Возраст до 12 недель
После травмы заднего прохода или прямой кишки
Более редкие причины ректального кровотечения у детей
Необходимо учитывать редкие причины.Опять же, насколько редко встречается та или иная причина, может меняться с возрастом. Иногда необходимо рассматривать кровотечение из верхних отделов желудочно-кишечного тракта (включая все причины, такие как прием лекарств, желудочно-пищеводный рефлюкс, стрессовые язвы и т. д.) как причину ректального кровотечения, как и у взрослых. Более короткое время транзита у детей делает это особенно заслуживающим внимания, когда причина в нижних отделах желудочно-кишечного тракта не очевидна, а также у больных детей с массивным кровотечением.
Дети старшего возраста/подростки
У подростков картина заболевания и возможные причины начинают больше напоминать картину у взрослых.Кровотечения из нижних отделов желудочно-кишечного тракта чаще всего вызывают:
Исследования
Большинство случаев ректального кровотечения у детей доброкачественные и самокупирующиеся. Большинство дел не требуют расследования. При значительном или рецидивирующем кровотечении следует учитывать:
Лечение
Лечение будет зависеть от причины и степени кровотечения.Поскольку большинство случаев будут простыми, самоограничивающимися и безобидными, руководство сосредоточится на объяснении, заверении и «подстраховке». Когда кровотечение обильное или рецидивирующее, лечение должно быть сосредоточено на реанимации, обследовании и последующем устранении причины.
Когда кровотечение обильное или рецидивирующее, лечение должно быть сосредоточено на реанимации, обследовании и последующем устранении причины.
от А до Я Симптом: ректальное кровотечение (для родителей)
Ректальное кровотечение относится к любой крови, которая выходит из заднего прохода (там, где стул или какашки выходят из организма).Он может проявляться в стуле, на туалетной бумаге или в унитазе и может иметь цвет от ярко-красного до почти черного.
Ректальное кровотечение у детей может быть по разным причинам, большинство из которых несерьезны.
Дополнительная информация
Причины
Ректальное кровотечение могут вызывать разные факторы; вот некоторые из наиболее распространенных:
Более серьезные причины ректального кровотечения включают:
Иногда пищевая аллергия и проблемы со свертываемостью крови также могут привести к ректальному кровотечению.
Лечение
Обильное питье, употребление продуктов с клетчаткой и регулярные физические упражнения могут помочь в лечении и профилактике запоров, геморроя и анальных трещин. Содержание области в чистоте и применение мазей может облегчить боль и ускорить заживление. В редких случаях трещина не заживает, и врач может порекомендовать операцию.
Имейте в виду
Заболевания, вызывающие более серьезные случаи ректального кровотечения, лечат врачи. Например, ВЗК — это хроническое (долговременное) состояние, требующее постоянного ухода для облегчения симптомов.
Все словарные статьи от А до Я регулярно проверяются медицинскими экспертами KidsHealth.
Проверено: Медицинские эксперты KidsHealth
Кровь в кале у ребенка до двух лет: что это значит?
Кровь в стуле вашего малыша может вызывать тревогу, но причины этого не всегда могут быть серьезными. На самом деле, это довольно распространено.
На самом деле, это довольно распространено.
Причины появления крови в стуле
Анальная трещина: Это крошечные разрывы в анусе, обычно вызванные твердым стулом. Они являются наиболее распространенной причиной крови в стуле малыша.
Стрептококковая кожная инфекция: Кожная инфекция вокруг ануса может быть еще одной причиной стула с прожилками крови.
Бактериальная диарея: Если у вашего ребенка диарея с кровью, она может быть вызвана кишечной бактериальной инфекцией.Примерами являются Shigella, Salmonella, E.Coli или Campylobacter. Ротавирус – распространенная вирусная инфекция. Giardia lamblia — распространенный паразит, поражающий людей всех возрастов.
Непереносимость белка коровьего молока: Начинается в течение первых двух месяцев жизни. Вызывает жидкий, слизистый стул. Стул может быть с прожилками крови.
ЧИТАЙТЕ ТАКЖЕ | Смотрите: Магия куркумы и другие советы по повышению иммунитета от диетолога
Воспалительное заболевание кишечника: Воспалительное заболевание кишечника (ВЗК) — это хроническое заболевание, вызывающее воспаление в кишечнике.Существует два основных типа ВЗК, оба из которых связаны с нарушением работы иммунной системы:
Анальный абсцесс и свищ: Дети раннего возраста с частыми запорами или диареей в анамнезе подвержены повышенному риску развития абсцессов. Оба могут быть очень болезненными.
ЧИТАЙТЕ ТАКЖЕ | 10 способов повысить иммунитет у детей
Полипы: Полипы кишечника чаще встречаются у взрослых, чем у детей.
Красный/черный стул (кроме крови)
ЧИТАЙТЕ ТАКЖЕ | Беспокоитесь о запоздалой иммунизации вашего ребенка? Вот что вам нужно знать
Лечение
Лечение зависит от причины кровотечения. Домашние средства могут помочь облегчить дискомфорт, вызванный анальными трещинами, а также лечить и предотвращать запоры.
Домашние средства могут помочь облегчить дискомфорт, вызванный анальными трещинами, а также лечить и предотвращать запоры.
Предотвращение запоров
Лучше всего использовать «три F», которые означают жидкость, клетчатку и фитнес. Регулярные упражнения, соответствующие возрасту, также могут способствовать более регулярному опорожнению кишечника, что также снижает риск образования анальных трещин.
ЧИТАЙТЕ ТАКЖЕ | Как защитить ребенка от инфекций в современном мире
Поддерживайте чистоту
Если у вашего ребенка анальная трещина, очистка области вокруг ануса после дефекации может помочь снизить риск заражения.Аккуратно промойте и высушите область после каждой дефекации.
Сидячая ванна: Это неглубокая ванна с теплой водой, используемая для очищения промежности.
Нанесение крема или вазелина: Нанесение вазелина или крема с оксидом цинка вокруг ануса может помочь в заживлении анальной трещины.
Противомикробные препараты: При необходимости педиатр пропишет противопаразитарные препараты и антибиотики.
Когда обратиться к педиатру
Немедленно обратитесь к педиатру вашего ребенка, если ваш ребенок выглядит очень больным или у него:
Наконец, кровь в кале у малышей чаще всего возникает из-за анальных трещин из-за запоров.Кровь из-за трещины, как правило, не является серьезной и ее можно лечить дома. Однако при наличии крови в стуле малыша всегда следует проконсультироваться с педиатром.
Однако при наличии крови в стуле малыша всегда следует проконсультироваться с педиатром.
(автор — директор и HOD — педиатрия и неонатология, больница Fortis Flt. лейтенант Раджан Дхолл, Васант Кундж)
The Pediatric Infectious Disease Journal
4-месячная девочка была доставлена матерью в детский диагностический центр нашего учреждения в середине декабря с жалобами на 10-дневную диарею.У младенца развилась лихорадка 39,4 ° C за 1 неделю до ее поступления, и ее лечащий врач диагностировал средний отит, который прописал амоксициллин. Сначала состояние улучшилось, но затем у нее усилился жидкий стул. За последние 3 дня мать отметила кровь в кале, количество крови увеличилось в день обращения. Кроме того, у младенца снизился аппетит и усилилась вялость. В анамнезе не было кашля, ринореи или рвоты.Ее история болезни показала, что младенец был продуктом доношенных родов без осложнений во время беременности или родов и ранее не госпитализировался. Все прививки были текущими. У младенца была 1 старшая сестра женского пола, которая была здорова. Мать отрицала какие-либо недавние поездки, контакты с животными или употребление непастеризованных молочных продуктов. Младенец посещал домашний детский сад, но другие дети в детском саду не болели.
Все прививки были текущими. У младенца была 1 старшая сестра женского пола, которая была здорова. Мать отрицала какие-либо недавние поездки, контакты с животными или употребление непастеризованных молочных продуктов. Младенец посещал домашний детский сад, но другие дети в детском саду не болели.
Физикальное обследование выявило встревоженного, но плохо выглядящего младенца с температурой 36.9°С, ЧСС 161 уд/мин, ЧДД 36 дыханий/мин, АД 107/71 мм рт.ст. Ее передний родничок был открытым, мягким и плоским. У нее были влажные слизистые оболочки и чистые барабанные перепонки. У нее была легкая тахикардия с регулярным ритмом, а аускультация брюшной полости выявила слегка гиперактивные звуки кишечника. Живот безболезненный при пальпации, гепатоспленомегалии не отмечается. Кожа имела нормальный тургор.
Лабораторные исследования показали количество лейкоцитов (WBC) 37 800/мкл с разницей в 37% сегментоядерных нейтрофилов, 27% лимфоцитов, 23% палочек, 9% моноцитов, 3% эозинофилов и 1% базофилов. Гемоглобин был 13,1 г/дл, количество тромбоцитов 764 000/мм 3 . Анализ мазка периферической крови не выявил морфологических отклонений. Химический анализ и функциональные пробы печени были нормальными, за исключением уровня натрия 130 мг/дл. С-реактивный белок был 19,8 мг/дл. Анализ мочи показал содержание белка 30 мг/дл с 3–5 лейкоцитами и умеренными бактериями в поле микроскопа с большим увеличением. Экспресс-тесты на вирус гриппа и респираторно-синцитиальный вирус были отрицательными. Люмбальная пункция выявила прозрачную и бесцветную спинномозговую жидкость с 1 лейкоцитами/мкл, 10 эритроцитов/мкл, белком 12 мг/дл, глюкозой 64 мг/дл и отрицательной окраской по Граму.Рентгенограмма брюшной полости была нормальной. Анализ кала на яйца и паразитов, бактериальный посев и определение токсинов Clostridium difficile были отрицательными.
Гемоглобин был 13,1 г/дл, количество тромбоцитов 764 000/мм 3 . Анализ мазка периферической крови не выявил морфологических отклонений. Химический анализ и функциональные пробы печени были нормальными, за исключением уровня натрия 130 мг/дл. С-реактивный белок был 19,8 мг/дл. Анализ мочи показал содержание белка 30 мг/дл с 3–5 лейкоцитами и умеренными бактериями в поле микроскопа с большим увеличением. Экспресс-тесты на вирус гриппа и респираторно-синцитиальный вирус были отрицательными. Люмбальная пункция выявила прозрачную и бесцветную спинномозговую жидкость с 1 лейкоцитами/мкл, 10 эритроцитов/мкл, белком 12 мг/дл, глюкозой 64 мг/дл и отрицательной окраской по Граму.Рентгенограмма брюшной полости была нормальной. Анализ кала на яйца и паразитов, бактериальный посев и определение токсинов Clostridium difficile были отрицательными.
Пациент был госпитализирован и начал эмпирическую терапию цефтриаксоном, а также поддерживающую внутривенную инфузию. На следующий день после поступления посев крови позволил поставить диагноз.
На следующий день после поступления посев крови позволил поставить диагноз.
Развязку см. на с. 664.
Развязка
Продолжение с.660.
В посевах крови, взятых при поступлении, впоследствии вырос Yersinia enterocolitica, Грамотрицательная палочка из группы Enterobacteriaciae . Y. enterocolitica является редкой причиной энтероколита у детей раннего возраста и редкой причиной младенческого сепсиса. Заболеваемость инфекцией Y. enterocolitica в Соединенных Штатах намного ниже, чем в других странах, и исторически септицемия, вызванная Y. enterocolitica , наблюдалась почти исключительно у пациентов с перегрузкой железом. Тем не менее, за последние 2 десятилетия в небольших сериях задокументировано заражение Y. enterocolitica , связанное с переливанием эритроцитов и воздействием продуктов из свинины, таких как цыплята (кишечник свиньи). Дополнительный клинический анамнез, полученный от матери нашей пациентки, показал, что воспитатель на дому приготовил цыплят к праздничному сезону, и это, как предполагалось, было источником ее необычной инфекции.
Тем не менее, за последние 2 десятилетия в небольших сериях задокументировано заражение Y. enterocolitica , связанное с переливанием эритроцитов и воздействием продуктов из свинины, таких как цыплята (кишечник свиньи). Дополнительный клинический анамнез, полученный от матери нашей пациентки, показал, что воспитатель на дому приготовил цыплят к праздничному сезону, и это, как предполагалось, было источником ее необычной инфекции.
Впервые описан в 1939 году как человеческий патоген, Y.enterocolitica с тех пор была установлена как важная причина энтероколита во всем мире, при этом показатели инфицирования приближаются к таковым для Salmonella spp. и Campylobacter spp. и превосходящие 0″> Shigella spp. в некоторых географических регионах в зимние месяцы. 1,2 Этот микроорганизм колонизирует большое количество видов млекопитающих, а также связан с фекальным загрязнением воды и молочных продуктов. Бактериемия и септицемия, вызванная Y.enterocolitica может следовать за первичной желудочно-кишечной инфекцией и чаще всего возникает у пациентов с диабетом, хроническими заболеваниями печени, перегрузкой железом и иммуносупрессией. 3
Y. enterocolitica имеет более 50 подгрупп, с подгруппами O:1,2a,3; О:3; О:5,27; О:8; и O:9, вызывающий большинство инфекций человека. 4 Серогруппа O:8 исторически была наиболее распространенной причиной гастроэнтерита в Соединенных Штатах, при этом серогруппы O:3 и O:9 преобладали в Европе.Однако несколько исследований в настоящее время задокументировали появление серогруппы O:3 в качестве основной серогруппы среди клинически значимых ovid.com/mrws/1.0″> изолятов Y. enterocolitica в Соединенных Штатах. 2,5,6 Эти результаты совпали с появлением свиней в качестве важного источника переносчиков Y. enterocolitica , особенно с учетом того, что ротоглотка и желудочно-кишечный тракт свиней повсеместно колонизированы патогенными серотипами O:3, O :8, О:9 и О:5,27.
Заболевание, связанное с переливанием крови, связанное с Y.enterocolitica была впервые зарегистрирована в 1975 году, и с тех пор в Соединенных Штатах регистрировались спорадические случаи. В период с ноября 1985 г. по ноябрь 1996 г. Центры по контролю за заболеваниями задокументировали 21 случай сепсиса, связанного с переливанием крови, вызванного Y. enterocolitica , который, как предполагалось, был связан с субклинической бактериемией у доноров крови. 7 Способность Y. enterocolitica выживать и размножаться при температурах ниже, чем допустимые для большинства бактерий, хорошо известна.После начальной лаг-фазы в хранимых эритроцитах, продолжающейся от 4 дней до нескольких недель, Y. enterocolitica может размножаться и продуцировать эндотоксин. Смертность, связанная с Y. enterocolitica связанным с трансфузией сепсисом и шоком, достигает 50%.
7 Способность Y. enterocolitica выживать и размножаться при температурах ниже, чем допустимые для большинства бактерий, хорошо известна.После начальной лаг-фазы в хранимых эритроцитах, продолжающейся от 4 дней до нескольких недель, Y. enterocolitica может размножаться и продуцировать эндотоксин. Смертность, связанная с Y. enterocolitica связанным с трансфузией сепсисом и шоком, достигает 50%.
Колонизация желудочно-кишечного тракта свиней патогенными серогруппами Y. enterocolitica привела к вспышкам пищевого происхождения, связанным с употреблением в пищу недоваренной свинины. 8 В Соединенных Штатах сезонные вспышки пищевого происхождения в значительной степени связаны с приготовлением читерлингов, приготовленных кишок свиней. Эти инфекции в основном поражают младенцев в возрасте до 6 месяцев из семей, которые традиционно готовят цыплят как часть своих праздничных блюд на День Благодарения, Рождество или Новый год, что объясняет пик зарегистрированных случаев гастроэнтерита и сепсиса, вызванного Y. enterocolitica , во время месяцев с ноября по январь. 2,5,9 Перенос организмов с рук лиц, осуществляющих уход, и контакт с кухонными поверхностями, загрязненными в процессе приготовления, рассматриваются как пути передачи.Младенцы могут быть особенно склонны к кишечным бактериальным инфекциям из-за их незрелой и незатронутой иммунной системы, и некоторые исследования показали, что Y. enterocolitica является удивительно частой причиной кишечных инфекций у младенцев, уступая Campylobacter и ovid.com/mrws/1.0″> Salmonella , но хорошо впереди Shigella , Listeria и Escherichia coli O157. 10 В данном случае последующий допрос воспитателя детского сада показал, что она приготовила цыплят на День Благодарения за 2 недели до презентации младенца.Это соответствует относительно широкому инкубационному периоду от 1 дня до 1 месяца для инфекции Y. enterocolitica , при этом среднее время инкубации составляет 4–5 дней. Воспитатель не могла вспомнить ни одного конкретного случая, когда младенец соприкасался с сырыми свиными кишками во время приготовления, но она признала, что бутылочки и посуда, которыми пользовался младенец, мылись с одной стороны двойной кухонной раковины, пока свиные внутренности замачивались. с другой стороны раковины.
Эти инфекции в основном поражают младенцев в возрасте до 6 месяцев из семей, которые традиционно готовят цыплят как часть своих праздничных блюд на День Благодарения, Рождество или Новый год, что объясняет пик зарегистрированных случаев гастроэнтерита и сепсиса, вызванного Y. enterocolitica , во время месяцев с ноября по январь. 2,5,9 Перенос организмов с рук лиц, осуществляющих уход, и контакт с кухонными поверхностями, загрязненными в процессе приготовления, рассматриваются как пути передачи.Младенцы могут быть особенно склонны к кишечным бактериальным инфекциям из-за их незрелой и незатронутой иммунной системы, и некоторые исследования показали, что Y. enterocolitica является удивительно частой причиной кишечных инфекций у младенцев, уступая Campylobacter и ovid.com/mrws/1.0″> Salmonella , но хорошо впереди Shigella , Listeria и Escherichia coli O157. 10 В данном случае последующий допрос воспитателя детского сада показал, что она приготовила цыплят на День Благодарения за 2 недели до презентации младенца.Это соответствует относительно широкому инкубационному периоду от 1 дня до 1 месяца для инфекции Y. enterocolitica , при этом среднее время инкубации составляет 4–5 дней. Воспитатель не могла вспомнить ни одного конкретного случая, когда младенец соприкасался с сырыми свиными кишками во время приготовления, но она признала, что бутылочки и посуда, которыми пользовался младенец, мылись с одной стороны двойной кухонной раковины, пока свиные внутренности замачивались. с другой стороны раковины.
Гастроэнтерит, связанный с Y.enterocolitica часто вызывает диарею, кровавый стул, рвоту и лихорадку. Инфекция может поражать мезентериальные лимфатические узлы или вызывать сепсис. В серии гастроэнтеритов, связанных с Y. enterocolitica , сообщалось о сепсисе как осложнении в 7–28% случаев, 1,5 , а у младенцев статистически повышен риск развития бактериемии. Хотя Y. enterocolitica септицемия у взрослых связана с высокой смертностью, исход адекватно леченного сепсиса у младенцев очень хороший.
Варианты лечения Y. enterocolitica зависят от продукции 2 типов β-лактамаз, специфичных для серогруппы. Серогруппы O:3 и O:9 продуцируют оба типа β-лактамаз, придающих устойчивость к ампициллину, цефалотину, карбенициллину и пенициллину. 11 В недавнем исследовании чувствительности к антибиотикам 184 изолятов Yersinia enterocolitica , полученных от детей с гастроэнтеритом за 12-летний период, большинство изолятов были устойчивы к ампициллину, тикарциллину и цефазолину, но чувствительны к цефотаксиму, цефтриаксону, цефепиму. , гентамицин, тобрамицин, триметоприм-сульфаметоксазол, имипенем и ципрофлоксацин. 12
11 В недавнем исследовании чувствительности к антибиотикам 184 изолятов Yersinia enterocolitica , полученных от детей с гастроэнтеритом за 12-летний период, большинство изолятов были устойчивы к ампициллину, тикарциллину и цефазолину, но чувствительны к цефотаксиму, цефтриаксону, цефепиму. , гентамицин, тобрамицин, триметоприм-сульфаметоксазол, имипенем и ципрофлоксацин. 12
Тест на чувствительность к противомикробным препаратам в данном случае показал, что микроорганизм, выделенный от нашего пациента, был устойчив к ампициллину и цефазолину, но чувствителен к цефтриаксону и триметоприму-сульфаметоксазолу. На фоне адекватной антимикробной терапии цефтриаксоном клиническое состояние ребенка улучшилось, нормализовался уровень лейкоцитов. Она была выписана через 5 дней после поступления для завершения дополнительных 10 дней терапии триметопримом-сульфаметоксазолом дома.
Этот случай подчеркивает восприимчивость младенцев к сепсису ovid.com/mrws/1.0″> Y. enterocolitica , особенно тех, кто контактировал с сырыми продуктами из свинины. Врачи должны знать, что пик случаев детского сепсиса, вызванного Y. enterocolitica , приходится на сезон отпусков. Ожидание подтверждающих посевов может задержать соответствующее лечение, и поэтому важно учитывать инфекцию Y. enterocolitica при начальной дифференциальной диагностике у младенца с возможным сепсисом.Тщательный сбор анамнеза, включая оценку контакта с продуктами из свинины, может помочь запустить соответствующую стратегию эмпирического антимикробного лечения.
ССЫЛКИ
1. Накви С.Х., Сверкош Э., Джерард Дж. и др. Презентация энтерита Yersinia enterocolitica у детей. Pediatr Infect Dis J . 1993; 12: 386–389. 2. Ли Л.А., Тейлор Дж., Картер Г.П. и соавт. Совместная исследовательская группа Yersinia enterocolitica . Yersinia enterocolitica O:3: новая причина детского гастроэнтерита в Соединенных Штатах. J Заразить Dis . 1991; 163: 660–663.
3. Нактин Дж., Бивис К.Г. Yersinia enterocolitica и Yersinia pseudotuberculosis . Clin Lab Med . 1999; 19: 523–536.
4. Биссет М.Л., Пауэрс С., Эбботт С.Л. и соавт. Эпидемиологические исследования Yersinia enterocolitica и родственных видов: источники, частота и распределение серогрупп. ovid.com/mrws/1.0″> Дж Клин Микробиол . 1990; 28:910–912.
5. Ли Л.А., Гербер А.Р., Лонсвей Д.Р. и соавт. Yersinia enterocolitica О:3 Инфекции у младенцев и детей, связанные с бытовым приготовлением цыплят. N Английский J Med . 1990; 322: 984–987.
6. Метчок Б., Лонсвей Д.Р., Картер Г.П. и соавт. Yersinia enterocolitica : частый сезонный изолят стула от детей в городской больнице на юго-востоке США. Дж Клин Микробиол .1991; 29: 2868–2869.
7. Центры по контролю и профилактике заболеваний. Переливание эритроцитарной массы, зараженной Yersinia enterocolitica — Соединенные Штаты, 1991–1996 годы, и начало национального исследования по выявлению связанных с бактериями трансфузионных реакций.
2. Ли Л.А., Тейлор Дж., Картер Г.П. и соавт. Совместная исследовательская группа Yersinia enterocolitica . Yersinia enterocolitica O:3: новая причина детского гастроэнтерита в Соединенных Штатах. J Заразить Dis . 1991; 163: 660–663.
3. Нактин Дж., Бивис К.Г. Yersinia enterocolitica и Yersinia pseudotuberculosis . Clin Lab Med . 1999; 19: 523–536.
4. Биссет М.Л., Пауэрс С., Эбботт С.Л. и соавт. Эпидемиологические исследования Yersinia enterocolitica и родственных видов: источники, частота и распределение серогрупп. ovid.com/mrws/1.0″> Дж Клин Микробиол . 1990; 28:910–912.
5. Ли Л.А., Гербер А.Р., Лонсвей Д.Р. и соавт. Yersinia enterocolitica О:3 Инфекции у младенцев и детей, связанные с бытовым приготовлением цыплят. N Английский J Med . 1990; 322: 984–987.
6. Метчок Б., Лонсвей Д.Р., Картер Г.П. и соавт. Yersinia enterocolitica : частый сезонный изолят стула от детей в городской больнице на юго-востоке США. Дж Клин Микробиол .1991; 29: 2868–2869.
7. Центры по контролю и профилактике заболеваний. Переливание эритроцитарной массы, зараженной Yersinia enterocolitica — Соединенные Штаты, 1991–1996 годы, и начало национального исследования по выявлению связанных с бактериями трансфузионных реакций. ЯМА. 1997; 278:196–197.
8. Tauxe RV, Vandepitte J, Wauters G, et al. Инфекции Yersinia enterocolitica и свинина: недостающее звено. Ланцет . 1987; 1: 1129–1132.9. Центры по контролю за заболеваниями. Yersinia enterocolitica заражение во время праздников в семьях чернокожих—-Грузия. MMWR Morb Mortal Wkly Rep. 1990; 39: 819–820.
10. Келер К.М., Ласки Т., Фейн С.Б. и соавт. Популяционная заболеваемость некоторыми бактериальными кишечными патогенами у детей в возрасте до пяти лет, 1996–1998 гг. Pediatr Infect Dis J . 2006; 25: 129–134.
11. Корнелис Г. Распределение бета-лактамаз А и В в некоторых группах ovid.com/mrws/1.0″> Yersinia enterocolitica и их роль в резистентности. J Gen Microbiol . 1975; 91: 391–402.
12. Абдель-Хак Н.М., Пападополь Р., Асмар Б.И. и соавт. Чувствительность к антибиотикам штамма Yersinia enterocolitica , выявленного у детей в течение 12 лет. Противомикробные агенты Int J . 2006; 27: 449–452.
.
ЯМА. 1997; 278:196–197.
8. Tauxe RV, Vandepitte J, Wauters G, et al. Инфекции Yersinia enterocolitica и свинина: недостающее звено. Ланцет . 1987; 1: 1129–1132.9. Центры по контролю за заболеваниями. Yersinia enterocolitica заражение во время праздников в семьях чернокожих—-Грузия. MMWR Morb Mortal Wkly Rep. 1990; 39: 819–820.
10. Келер К.М., Ласки Т., Фейн С.Б. и соавт. Популяционная заболеваемость некоторыми бактериальными кишечными патогенами у детей в возрасте до пяти лет, 1996–1998 гг. Pediatr Infect Dis J . 2006; 25: 129–134.
11. Корнелис Г. Распределение бета-лактамаз А и В в некоторых группах ovid.com/mrws/1.0″> Yersinia enterocolitica и их роль в резистентности. J Gen Microbiol . 1975; 91: 391–402.
12. Абдель-Хак Н.М., Пападополь Р., Асмар Б.И. и соавт. Чувствительность к антибиотикам штамма Yersinia enterocolitica , выявленного у детей в течение 12 лет. Противомикробные агенты Int J . 2006; 27: 449–452.
.

 Нормализовать количество молока можно, следуя обычным правилам для этого случая; может также помочь техника сжатия груди, благодаря которой ребёнок получает более жирное молоко во время кормления.
Нормализовать количество молока можно, следуя обычным правилам для этого случая; может также помочь техника сжатия груди, благодаря которой ребёнок получает более жирное молоко во время кормления.

 ) и на окраску кала (железа, висмута, сернокислого бария), в течение 72 часов до сбора кала.
) и на окраску кала (железа, висмута, сернокислого бария), в течение 72 часов до сбора кала.

 Если нет диареи, у большинства таких детей есть небольшая слеза в заднем проходе.Это называется анальной трещиной. Анальные трещины обычно вызваны прохождением большого или твердого стула. Это является причиной появления крови в стуле у 90% детей.
Если нет диареи, у большинства таких детей есть небольшая слеза в заднем проходе.Это называется анальной трещиной. Анальные трещины обычно вызваны прохождением большого или твердого стула. Это является причиной появления крови в стуле у 90% детей. Это не означает большой потери крови.
Это не означает большой потери крови. Ни один из вышеперечисленных симптомов. Причина: скорее всего анальная трещина или надрыв. Это требует участия врача.
Ни один из вышеперечисленных симптомов. Причина: скорее всего анальная трещина или надрыв. Это требует участия врача.

 младенец.
младенец.
 Однако могут быть моменты, когда вы заметите что-то необычное и сможете обнаружить проблему на ранней стадии, прежде чем она станет серьезной проблемой.
Однако могут быть моменты, когда вы заметите что-то необычное и сможете обнаружить проблему на ранней стадии, прежде чем она станет серьезной проблемой.
 Поэтому, если ваш ребенок кажется больным, плохо ест или у него есть другие признаки, а также наличие слизи в стуле, сохраните подгузник и обратитесь за советом к педиатру.
Поэтому, если ваш ребенок кажется больным, плохо ест или у него есть другие признаки, а также наличие слизи в стуле, сохраните подгузник и обратитесь за советом к педиатру.
 Это очень часто проявляется в виде черных семян или пятнышек внутри какашек. И обычно это будет видно в первые несколько недель после рождения, когда вы оба приспосабливаетесь к жизни грудного вскармливания.
Это очень часто проявляется в виде черных семян или пятнышек внутри какашек. И обычно это будет видно в первые несколько недель после рождения, когда вы оба приспосабливаетесь к жизни грудного вскармливания. В этом случае вы увидите, что ваш ребенок болен и плохо ест. Другими признаками, которые вы заметите, являются диарея, лихорадка и рвота.
В этом случае вы увидите, что ваш ребенок болен и плохо ест. Другими признаками, которые вы заметите, являются диарея, лихорадка и рвота.


 Или, если вы не можете этого сделать, просто сделайте снимок на телефон. Это всегда помогает на самом деле увидеть, что происходит, а не работать по описанию.
Или, если вы не можете этого сделать, просто сделайте снимок на телефон. Это всегда помогает на самом деле увидеть, что происходит, а не работать по описанию. Подавляющее большинство ректальных кровотечений у детей доброкачественные, но могут указывать на серьезную основную патологию.
Подавляющее большинство ректальных кровотечений у детей доброкачественные, но могут указывать на серьезную основную патологию.

 Соски матери могут быть потрескавшимися и воспаленными.
Соски матери могут быть потрескавшимися и воспаленными.

 ).
). Высокий индекс подозрительности у клинициста будет вызван необычными особенностями в анамнезе или осмотре.
Высокий индекс подозрительности у клинициста будет вызван необычными особенностями в анамнезе или осмотре.
 Слезы могут вызывать боль или зуд в этой области, особенно во время и после дефекации (BM).
Слезы могут вызывать боль или зуд в этой области, особенно во время и после дефекации (BM). Опять же, жидкости, клетчатка и фитнес могут помочь предотвратить запоры (основная причина геморроя) и контролировать многие случаи геморроя.
Опять же, жидкости, клетчатка и фитнес могут помочь предотвратить запоры (основная причина геморроя) и контролировать многие случаи геморроя.