история о том, как будущая мать боролась с болезнью Лайма
Детки, сейчас я расскажу вам страшную сказочку. В одном темном-темном лесу, остановилась одна темная-темная машина. В темной-темной машине сидела темна…, хотя нет, светлая женщина. Она была на пятом месяце беременности, и нужда заставила ее выйти из машины…
А теперь вопрос: Что вы знаете о клещах?
Я – все! Нет, я не лесник, не зоолог и не клещевед (есть вообще такая профессия?). Просто меня на двадцатой неделе беременности укусил заразный клещ. Информации о том, как действовать в таком положении, на просторах интернета нет. Естественно, мы с мужем сделали все неправильно (спойлер: конец истории счастливый). Я собрала свой опыт в одну статью, вдруг кому пригодится (но лучше нет).
Обо всем по порядку:
1. Самое главное — вытащить клеща живым, а не смывать его с криками «ой, ма-мо-чки» в унитаз (как это сделал мой муж). По-хорошему, лучше обратиться к врачу, он сделает все правильно и быстро.
Как вы поняли, мой клещ был отправлен бороздить просторы канализации. Возможно, он выжил, мутировал и теперь говорящая крыса учит его кунг-фу для борьбы против сил зла. Возможно, в Голливуде об этом снимут фильм. Но не это самое страшное. Самое страшное, что без клеща выявить болезнь можно только по симптомам. Кровь на анализ сдать получится через две недели после укуса. Иначе в организме не накопится достаточного количества антител, и результат будет неверный.
Врач в инфекционной больнице выслушал мой рассказ и спросил, каким был клещ.
— В смысле каким? Отвратительным!
— Я имею в виду размер.
Интерес к размерам клеща у врача возник не просто так. Оказывается, чем толще Максим (так я назвала клеща), тем больше времени прошло с момента укуса. Чем дольше контакт зараженного паукообразного с кожей, тем выше шанс заразиться. Максим был плоским (в этом мы с ним похожи), а значит, я и мой ребенок с большей вероятностью могли быть здоровы.
2. Что делать дальше? Вначале разберемся, что мы лечим. Клещевой энцефалит – это вирусное заболевание. Вирусы, как известно не лечат (почти), их профилактируют. Если вы живете в регионе, где часто фиксируют этот недуг (эндемичный регион), или собираетесь провести там какое-то время, то рекомендуется сделать прививку. Подумать об этом нужно заранее, потому что прививки делают в несколько этапов в конце зимы, до прихода тепла.
Если вы не были привиты и с момента укуса прошло не более трех суток, вам предложат сделать экстренную профилактику клещевого энцефалита.![]() По-простому — укол специфического иммуноглобулина, который нейтрализует вирус в организме.
По-простому — укол специфического иммуноглобулина, который нейтрализует вирус в организме.
Боррелиоз (он же болезнь Лайма) – заболевание, вызываемое бактериями, а значит, лечится антибиотиками. Некоторые врачи рекомендуют пропить профилактический курс антибиотиков сразу после укуса. Другие склоняются пить антибиотики только после подтверждения диагноза.
Учитывая не эндемичный по энцефалиту регион, где я подцепила клеща, и мое интересное положение, инфекционист решает не делать экстренной профилактики и не назначать без причины антибиотики. Мой Максим мог оказаться здоровым парнем без вредных привычек.
Я отправляюсь домой наблюдать за состоянием, температурой и местом укуса. Клещевой энцефалит начинается остро. Вначале повышается температура тела до 38-40°С, возникает озноб, общее недомогание, головная боль, ломящие и тянущие боли в мышцах, разбитость, нарушение сна. Похожие симптомы и у боррелиоза. Все вышеперечисленное (не считая высокой температуры) и так сопровождает беременную женщину.
Следующие две недели прошли как в тумане. Я прислушивалась к себе и часто измеряла температуру. Мне казалось, что я умираю. Причем не от возможной болезни, а потому что ПРОСТО ОБИДНО: все детство и юность я бегала босиком по лесу, жила в палатках, но именно во время беременности меня укусил Максим.
Ровно через две недели (как по методичке) вокруг места укуса стало образовываться красное кольцо. Оно росло и обретало четкие очертания. Это так называемая мигрирующая эритема — главный признак боррелиоза. Я взяла себя в руки, прикрыла «кольцо всевластия» штаниной и пошла в Мордор инфекционную больницу.
Диагноз подтвердился. Заболевание это очень нехорошее, может привести к инвалидности, параличу и даже смерти, но на ранних стадиях лечится быстро и легко. 10 дней я пила антибиотики, насколько это возможно совместимые с беременностью. Через две недели пересдала анализ и оказалась здорова.
К слову, моей дочери уже два с половиной года. Если не считать патологической любви к туалетным ершикам, то она вполне здоровый и веселый ребенок. Но все могло быть куда печальнее.
Чтобы не подцепить никаких Максимов в лесу, вот простые правила:
1. При поездке в лес одевайтесь правильно! На однотонной светлой одежде паразитов быстрее заметишь. Плотные резинки брюк, кофта с рукавами плотными у кистей, головной убор – лучшие друзья людей в лесу.
2. Осматривайте себя каждые 15-20 минут. Клещи не впиваются в тело сразу. Они ищут тонкую кожу с хорошим кровоснабжением, поэтому у вас есть время сбросить гада до момента укуса.
3. Пользуйтесь специальными репеллентами.
4. Не писайте в лесу!
5. Если сил терпеть нет, то выбирайте хвойный. Там клещи почти не встречаются, ну и освежитель «Хвойный лес» не понадобится.
Что делать при укусе клеща
 Для грибников это самое опасное время, поскольку в лесу их поджидают клещи. Кто такие иксодовые клещи? Ixodes scapularis Иксодовые клещи (лат. Ixodidae) — семейство паразитиформных клещей отряда Acariformes. Длина 1-10мм. Насчитывают свыше 1000 видов. Паразиты, среди которых встречаются переносчики возбудителей ряда инфекционных болезней животных (пироплазмозы) и человека (клещевой энцефалит, боррелиоз и др.). Встречаются во многих регионах, особенно много их в тропиках и субтропиках. В процессе развития иксодовый клещ проходит следующие стадии: яйцо → личинка → нимфа → взрослый клещ. Личинка вылупляется из яйца. У нее 6 ног. После того, как она напьется крови, происходит линька и личинка превращается в нимфу. У нимфы уже 8 ног. Нимфа насасывается крови, линяет и превращается во взрослого клеща.
Для грибников это самое опасное время, поскольку в лесу их поджидают клещи. Кто такие иксодовые клещи? Ixodes scapularis Иксодовые клещи (лат. Ixodidae) — семейство паразитиформных клещей отряда Acariformes. Длина 1-10мм. Насчитывают свыше 1000 видов. Паразиты, среди которых встречаются переносчики возбудителей ряда инфекционных болезней животных (пироплазмозы) и человека (клещевой энцефалит, боррелиоз и др.). Встречаются во многих регионах, особенно много их в тропиках и субтропиках. В процессе развития иксодовый клещ проходит следующие стадии: яйцо → личинка → нимфа → взрослый клещ. Личинка вылупляется из яйца. У нее 6 ног. После того, как она напьется крови, происходит линька и личинка превращается в нимфу. У нимфы уже 8 ног. Нимфа насасывается крови, линяет и превращается во взрослого клеща.Обычно, личинки и нимфы питаются на мелких животных, но, иногда, могут нападать и на людей. Взрослые клещи питаются кровью, нападают как на крупных животных, так и на людей. Самка клеща откладывает яйца только после того, как напьется крови.

Если клещ будет вовремя замечен, то укуса можно избежать. Выбрав место укуса, клещ прокусывает кожу хелицерами и вставляет в ранку гипостом (специальный вырост глотки похожий на гарпун). Гипостом покрыт хитиновыми зубчиками, которые удерживают клеща. Поэтому клеща сложно вытащить. Мало кто способен ощутить момент укуса клеща, поскольку клещ хорошо обезболивает место укуса. Со слюной клещ вводит различные вещества препятствующие сворачиванию крови, усиливающие кровоток. Чем грозит укус клеща? Активность клещей начинается в конце апреля и заканчивается с наступлением морозов. Пик активности приходится на май-июнь, но укусы клещей возможны с апреля по октябрь. Когда почва прогревается до 5-7 градусов, первые пострадавшие от укусов начинают обращаться за помощью. Иксодовые клещи переносят болезни человека и животных: клещевой энцефалит, боррелиоз, эрлихиоз и многие другие. Безусловно, лучший способ профилактики этих инфекций — защита от укусов клещей.
Следует помнить, что клещи обитают не только в лесах, но и в парках, и на садовых участках. Могут быть клещи и в городах: на газонах, в траве вдоль обочин дорог. Клещи сидят на земле, на траве или на не высоких кустах. Клещи могут быть занесены домой животными; на ветках, на дачных или лесных цветочных букетах, вениках или траве; на одежде, в которой Вы гуляли в лесу. Дома клещ может укусить любого члена семьи, причем даже несколько суток спустя.
Укусил клещ: что делать?
Вы вернулись из лесу и обнаружили на теле впившегося клеща. Что делать? Паниковать не нужно — вовремя принятые правильные меры помогут предотвратить возможные негативные последствия.1. Удаляем клеща. Если присасывание клеща все же произошло, первичную консультацию всегда можно получить по телефону 03 (в Минске — 103). Человеку, пострадавшему от укуса клеща, необходимо обратиться за медицинской помощью в территориальную поликлинику по месту жительства, в районную СЭС или районный травмпункт для удаления клеща и доставки его на исследование, а также для организации медицинского наблюдения, с целью своевременной постановки диагноза клещевой инфекции и решения вопроса о назначении профилактического лечения.
Если по какой-то причине у вас нет возможности обратиться за помощью в медицинское учреждение, то клеща придется удалять самостоятельно, причем, чем раньше Вы удалите впившегося паразита, тем лучше. Как удалить клеща самостоятельно? Существует несколько способов удаления клещей. Они отличаются только инструментом которым удаляется клещ. Удобнее всего удалять клеща изогнутым пинцетом или хирургическим зажимом, в принципе подойдет и любой другой пинцет. При этом клеща нужно захватить как можно ближе к хоботку, затем его аккуратно подтягивают, при этом вращая вокруг своей оси в удобную сторону. Обычно через 1-3 оборота клещ извлекается целиком вместе с хоботком. Если же клеща попытаться выдернуть, то велика вероятность его разрыва. В продаже есть специальные крючки для удаления клещей.
Такой крючок похож на изогнутую двузубую вилку. Клещ вставляется между зубьями и также выкручивается. Для удаления клещей существуют специальные приспособления, имеющие преимущество перед зажимами или пинцетами, поскольку тело клеща не сдавливается, что исключает выдавливание в ранку содержимого клеща, и уменьшает риск заражения клещевыми инфекциями. Обычно такие приспособления можно приобрести в аптеках. Если под рукой нет ни пинцета, ни специальных приспособлений для удаления клещей, то клеща можно удалить при помощи нитки. Прочную нитку завязывают в узел, как можно ближе к хоботку клеща, затем клеща извлекают, не спеша пошатывая в стороны и подтягивая его вверх. Резкие движения недопустимы. Если под рукой нет ни пинцета, ни нитки, следует обхватить клеща пальцами (пальцы лучше обернуть чистым бинтом) как можно ближе к коже. Чуть потяните клеща и вращайте его вокруг свой оси. Давить клеща руками не надо. После удаления клеща надо обязательно вымыть руки. Ранку необходимо обработать дома антисептиком. Удаление клеща необходимо производить с осторожностью, не сдавливая его тело, поскольку при этом возможно выдавливание содержимого клеща вместе с возбудителями болезней в ранку. Важно не разорвать клеща при удалении — оставшаяся в коже часть может вызвать воспаление и нагноение. При этом стоит учесть, что при отрыве головки клеща процесс инфицирования может продолжаться, так как в слюнных железах и протоках присутствует значительная концентрация вируса клещевого энцефалита.
Обычно такие приспособления можно приобрести в аптеках. Если под рукой нет ни пинцета, ни специальных приспособлений для удаления клещей, то клеща можно удалить при помощи нитки. Прочную нитку завязывают в узел, как можно ближе к хоботку клеща, затем клеща извлекают, не спеша пошатывая в стороны и подтягивая его вверх. Резкие движения недопустимы. Если под рукой нет ни пинцета, ни нитки, следует обхватить клеща пальцами (пальцы лучше обернуть чистым бинтом) как можно ближе к коже. Чуть потяните клеща и вращайте его вокруг свой оси. Давить клеща руками не надо. После удаления клеща надо обязательно вымыть руки. Ранку необходимо обработать дома антисептиком. Удаление клеща необходимо производить с осторожностью, не сдавливая его тело, поскольку при этом возможно выдавливание содержимого клеща вместе с возбудителями болезней в ранку. Важно не разорвать клеща при удалении — оставшаяся в коже часть может вызвать воспаление и нагноение. При этом стоит учесть, что при отрыве головки клеща процесс инфицирования может продолжаться, так как в слюнных железах и протоках присутствует значительная концентрация вируса клещевого энцефалита. Если при извлечении клеща оторвалась его головка, которая имеет вид черной точки, место присасывания протирают ватой или бинтом, смоченными спиртом, а затем удаляют головку стерильной иглой (предварительно прокаленной на огне) так, как Вы удаляете обычную занозу. Не имеют под собой никаких оснований некоторые надуманные советы о том, что для лучшего удаления следует накладывать на присосавшегося клеща мазевые повязки или использовать масляные растворы. Масло может закупорить дыхательные отверстия клеща, и клещ умрет, так и оставшись в коже.
Если при извлечении клеща оторвалась его головка, которая имеет вид черной точки, место присасывания протирают ватой или бинтом, смоченными спиртом, а затем удаляют головку стерильной иглой (предварительно прокаленной на огне) так, как Вы удаляете обычную занозу. Не имеют под собой никаких оснований некоторые надуманные советы о том, что для лучшего удаления следует накладывать на присосавшегося клеща мазевые повязки или использовать масляные растворы. Масло может закупорить дыхательные отверстия клеща, и клещ умрет, так и оставшись в коже.
Капать на клеща маслом, керосином, прижигать клеща – бессмысленно и опасно. Органы дыхания у клеща закупорятся, и клещ отрыгнет содержимое, что увеличит риск попадания инфекции. После удаления клеща кожу в месте его присасывания обрабатывают настойкой йода или спиртом, либо другим доступным антисептиком для кожи. Наложения повязки, как правило, не требуется. В дальнейшем ранка обрабатывается йодом до заживления. Много йода лить не надо, так как можно сжечь кожу. Если все нормально, то ранка заживает за неделю. Руки и инструмент после удаления клеща надо тщательно вымыть.
Если все нормально, то ранка заживает за неделю. Руки и инструмент после удаления клеща надо тщательно вымыть.
При удалении клеща не надо: — прикладывать к месту укуса едкие жидкости (нашатырный спирт, бензин, и др.). — прижигать клеща сигаретой. — резко дергать клеща — он оборвется — ковырять в ранке грязной иголкой — прикладывать к месту укуса различные компрессы — давить клеща пальцами 2. По возможности, проверяем здоровье клеща. Чем грозит укус клеща? Клещ может быть источником довольно большого спектра заболеваний. Удаленного клеща можно уничтожить, но лучше оставить его для проведения лабораторного исследования на наличие клещевых инфекций. В течение двух дней клеща надо отвезти в лабораторию для исследования на зараженность боррелиозом, энцефалитом и, по возможности, другими инфекциями. Обычно анализ можно сделать в инфекционной больнице или специальной лаборатории. К сожалению, по внешнему виду клеща нельзя судить энцефалитный он, или нет. Клещ заражается при кормлении на инфицированном животном. Вирус может содержаться и в самках, и в самцах, и в нимфах, и в личинках. Процент энцефалитных клещей мал, и отличается в разных регионах, поэтому большинство укушенных не заболевают энцефалитом. Некоторые центры соглашаются брать на анализ только целого клеща. Ответ выдают через несколько часов, максимум через двое суток. Клеща следует поместить в небольшую стеклянную банку вместе с кусочком ваты или салфетки, слегка смоченной водой.
Вирус может содержаться и в самках, и в самцах, и в нимфах, и в личинках. Процент энцефалитных клещей мал, и отличается в разных регионах, поэтому большинство укушенных не заболевают энцефалитом. Некоторые центры соглашаются брать на анализ только целого клеща. Ответ выдают через несколько часов, максимум через двое суток. Клеща следует поместить в небольшую стеклянную банку вместе с кусочком ваты или салфетки, слегка смоченной водой.
Обязательно закройте банку плотной крышкой и храните в холодильнике. Для микроскопической диагностики клеща нужно доставить в лабораторию живым. Для ПЦР-диагностики пригодны даже отдельные фрагменты клеща. Однако последний метод не имеет широкого распространения даже в крупных городах. Даже если укус клеща был кратковременным, риск заражения клещевыми инфекциями не исключается. Однако, следует понимать, что наличие инфекции у клеща еще не значит, что заболеет человек. Анализ клеща нужен для спокойствия в случае отрицательного результата и бдительности — в случае положительного. Если результат исследования положительный – не надо паниковать: во-первых, даже при заражении болезнь развивается не всегда, а во-вторых, в большинстве случаев заканчивается выздоровлением.Если же результаты анализов пограничные или сомнительные, лучше сделать повторный анализ через 1–2 недели. Желательно, чтобы человек, пострадавший от укуса клеща, наблюдался врачом-инфекционистом в течение месяца, который в случае необходимости назначит необходимые меры профилактики или лечения.
Если результат исследования положительный – не надо паниковать: во-первых, даже при заражении болезнь развивается не всегда, а во-вторых, в большинстве случаев заканчивается выздоровлением.Если же результаты анализов пограничные или сомнительные, лучше сделать повторный анализ через 1–2 недели. Желательно, чтобы человек, пострадавший от укуса клеща, наблюдался врачом-инфекционистом в течение месяца, который в случае необходимости назначит необходимые меры профилактики или лечения.
Если прошло уже более 2 месяцев после укуса клеща, можно не волноваться. 3. Успокаиваем себя, развеиваем поздние сомнения. Самый верный способ определить наличие заболевания – сдать анализ крови. Сдавать кровь сразу после укуса клеща не имеет смысла, поскольку анализы ничего не покажут. Должно пройти, как минимум, 10 дней, тогда можно исследовать кровь на клещевой энцефалит и боррелиоз методом ПЦР. Для проверки на антитела (IgM) к вирусу клещевого энцефалита кровь следует сдавать через две недели после укуса клеща, для проверки на антитела (IgM) к боррелиям (клещевой боррелиоз) — через три недели после укуса. Если результат анализа положительный – следует обратиться к инфекционисту. После того как клещ извлечен необходимо:- принимать таблетки, по схеме назначенной врачом (если были назначены). Если при обследовании клеща возбудители инфекций не были найдены, профилактика все равно продолжается по назначенной схеме. — следить за самочувствием и температурой- наблюдать за местом укуса. При появлении покраснения в месте укуса, при повышении температуры, появлении головной боли, головокружения, рвоты, болей в мышцах туловища и конечностей, необходимо обратиться к врачу-инфекционисту.
Если результат анализа положительный – следует обратиться к инфекционисту. После того как клещ извлечен необходимо:- принимать таблетки, по схеме назначенной врачом (если были назначены). Если при обследовании клеща возбудители инфекций не были найдены, профилактика все равно продолжается по назначенной схеме. — следить за самочувствием и температурой- наблюдать за местом укуса. При появлении покраснения в месте укуса, при повышении температуры, появлении головной боли, головокружения, рвоты, болей в мышцах туловища и конечностей, необходимо обратиться к врачу-инфекционисту.
Покраснение может быть как симптомом боррелиоза, так и аллергической реакции на укус — небольшая краснота вокруг ранки в первые дни после укуса клеща, обычно, является реакцией на укус и проходит без последствий. Если в ранку попала грязь, то покраснение может быть следствием развития гнойной инфекции. У большинства заболевших симптомы появляются во вторую неделю после укуса, но могут появиться раньше или позже (до 21 дня клещевой энцефалит, до месяца боррелиоз).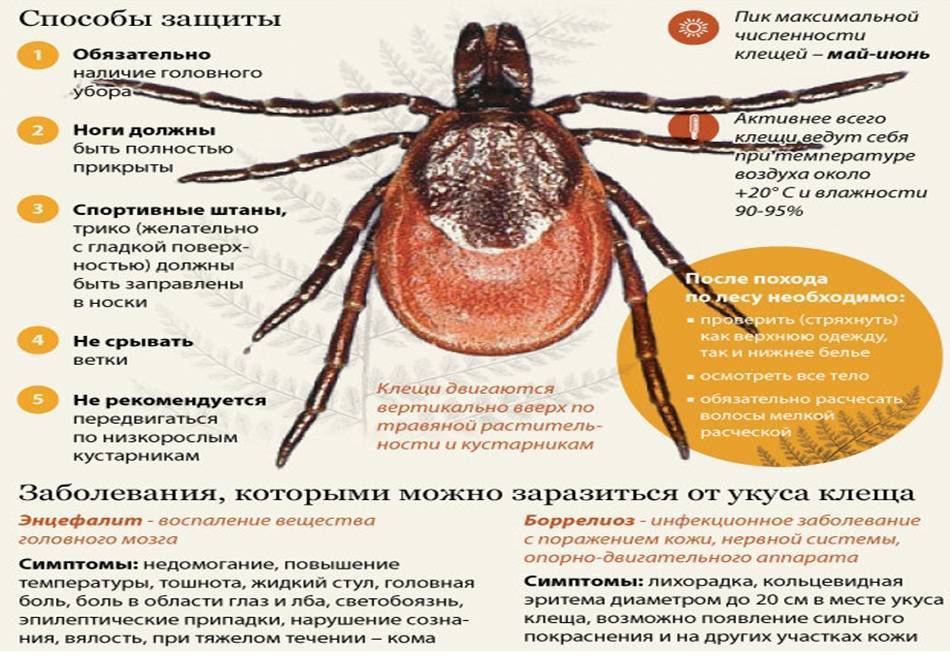 Если с момента укуса прошел 21 день, то клещевой энцефалит уже не разовьется. У клещевого боррелиоза инкубационный период может быть до месяца. Появление любого из этих симптомов не означает, что развилось заболевание, связанное с укусом клеща, но проконсультироваться у инфекциониста надо обязательно. Клещевой энцефалит – очень опасная клещевая инфекция. Экстренная профилактика клещевого энцефалита должна быть проведена как можно раньше, лучше — в первые сутки. Назначить такую профилактику должен врач. При укусе энцефалитного клеща вирус со слюной попадает в кровь. В дальнейшем события могут развиваться по-разному. Если укушенный был вакцинирован и уровень антител достаточен, то вирус сразу связывается и болезнь не развивается.
Если с момента укуса прошел 21 день, то клещевой энцефалит уже не разовьется. У клещевого боррелиоза инкубационный период может быть до месяца. Появление любого из этих симптомов не означает, что развилось заболевание, связанное с укусом клеща, но проконсультироваться у инфекциониста надо обязательно. Клещевой энцефалит – очень опасная клещевая инфекция. Экстренная профилактика клещевого энцефалита должна быть проведена как можно раньше, лучше — в первые сутки. Назначить такую профилактику должен врач. При укусе энцефалитного клеща вирус со слюной попадает в кровь. В дальнейшем события могут развиваться по-разному. Если укушенный был вакцинирован и уровень антител достаточен, то вирус сразу связывается и болезнь не развивается.
Развитие вирусного энцефалита могут остановить и другие факторы противовирусной защиты, такие как система интерферона. Поэтому даже если клещ был энцефалитным, укушенный может не заболеть. Наличие вируса в клеще не значит, что разовьется болезнь. Количество людей укушенных энцефалитными клещами значительно превышает число заболевших клещевым энцефалитом. Но и один укус может привести к тяжелой болезни. Лучшая защита от энцефалитных клещей — это правильная одежда, репелленты и вакцинация. Клещевой боррелиоз является опасным и наиболее распространенным и заболеванием, передаваемым клещами. Экстренную профилактику клещевого боррелиоза, как правило, не проводят. Для лечения боррелиоза обычно назначают курс мощного антибиотика. Не надо заниматься самолечением, если есть сомнения – обратитесь к доктору! Не следует излишне зацикливаться на укусе и прислушиваться к организму. Есть люди, которые, заметив укус клеща, тут же находят у себя все симптомы. В то же время, надо помнить о том, что укус имел место, и, в случае ухудшения самочувствия, незамедлительно обратиться к врачу.
Но и один укус может привести к тяжелой болезни. Лучшая защита от энцефалитных клещей — это правильная одежда, репелленты и вакцинация. Клещевой боррелиоз является опасным и наиболее распространенным и заболеванием, передаваемым клещами. Экстренную профилактику клещевого боррелиоза, как правило, не проводят. Для лечения боррелиоза обычно назначают курс мощного антибиотика. Не надо заниматься самолечением, если есть сомнения – обратитесь к доктору! Не следует излишне зацикливаться на укусе и прислушиваться к организму. Есть люди, которые, заметив укус клеща, тут же находят у себя все симптомы. В то же время, надо помнить о том, что укус имел место, и, в случае ухудшения самочувствия, незамедлительно обратиться к врачу.
Доктор осмотрит пациента, соберет анамнез и на его основании выдаст заключение о том, что следует делать дальше. Назначения врача зависят от многих факторов, например: непереносимость антибиотиков, беременность, сфера деятельности пострадавшего и его возраст; район, в котором был обнаружен клещ, время, которое клещ пребывал на теле человека и т. п. Профилактика. Лучший способ профилактики клещевых инфекций — защита от укусов клещей. При посещении мест, в которых могут быть клещи, лучше одеть закрытую обувь (сапоги, ботинки, кроссовки) — Перед походом в лес постарайтесь защитить от нападения клеща тело, особенно шею, руки, ноги. Носите одежду, максимально защищающую кожные покровы от контакта с клещом. Застегните рукава, брюки заправьте в носки или в обувь. Брюки лучше всего одеть длинные, с затяжками на штанинах, либо можно заправить штанины в носки, чтобы клещ не мог заползти под брюки. Куртка должна быть с затяжками на рукавах. Есть специальные костюмы, сделанные из плотной ткани и снабженные затяжками, которые достаточно надежно защищают от клещей (особенно при правильном использовании репеллентов). — В аптеках, в хозяйственных и больших магазинах, на автозаправчоных станциях обычно можно приобрести различные репелленты, отпугивающие насекомых (комаров, мошек, слепней) и клещей. Их наносят их на кожу и смывают после посещения леса.
п. Профилактика. Лучший способ профилактики клещевых инфекций — защита от укусов клещей. При посещении мест, в которых могут быть клещи, лучше одеть закрытую обувь (сапоги, ботинки, кроссовки) — Перед походом в лес постарайтесь защитить от нападения клеща тело, особенно шею, руки, ноги. Носите одежду, максимально защищающую кожные покровы от контакта с клещом. Застегните рукава, брюки заправьте в носки или в обувь. Брюки лучше всего одеть длинные, с затяжками на штанинах, либо можно заправить штанины в носки, чтобы клещ не мог заползти под брюки. Куртка должна быть с затяжками на рукавах. Есть специальные костюмы, сделанные из плотной ткани и снабженные затяжками, которые достаточно надежно защищают от клещей (особенно при правильном использовании репеллентов). — В аптеках, в хозяйственных и больших магазинах, на автозаправчоных станциях обычно можно приобрести различные репелленты, отпугивающие насекомых (комаров, мошек, слепней) и клещей. Их наносят их на кожу и смывают после посещения леса.
Время защиты, способ применения и противопоказания указаны на упаковке. Для защиты от клещей, одежду обрабатывают препаратами, содержащими акарициды (вещества убивающие клещей). Такие препараты защищают от клещей неделю и более. После контакта с одеждой, обработанной антиклещевым препаратом, клещ погибает в течение нескольких минут. Обычно, такие препараты нельзя наносить на кожу. Используйте противоклещевые репелленты согласно инструкции по их применению. — В лесу каждые два часа осматривайте себя и детей, особенно участки самой тонкой кожи, куда предпочитает присасываться клещ. Клещ долго ищет место для укуса, поэтому регулярно осматривайте одежду и тело. На одежде светлых тонов увидеть клеща легче.
Проводите само- и взаимоосмотры кожных покровов. Размеры не напитавшегося кровью клеща 1- 3 мм, напитавшегося – до 1 см. — Не ходите по тропам под низкими зарослями, по кустам, по высокой траве. — Вернувшись из леса или парка, снимите одежду, хорошо просмотрите ее — клещ может находиться в складках и швах. Внимательно осмотрите все тело — клещ может присосаться в любом месте. Душ смоет не присосавшихся клещей. — Осматривайте домашних животных после прогулок, не позволяйте им ложится на постель. Клещей домой могут принести собаки, кошки и любые другие животные. Помните: обнаруженных клещей нельзя давить руками, так как можно заразиться. — При частом посещении мест обитания клещей желательно сделать прививку от клещевого энцефалита. Вакцина защищает минимум 3 года. Чтобы снизить численность клещей на садово-огородном участке, проводите своевременную очистку территории участка и прилегающей территории – уберите валежник и сухостой, вырубите ненужные кустарники, скосите траву. Очень полезно высевание растительных антогонистов, таких, как чабрец и шалфей.
Внимательно осмотрите все тело — клещ может присосаться в любом месте. Душ смоет не присосавшихся клещей. — Осматривайте домашних животных после прогулок, не позволяйте им ложится на постель. Клещей домой могут принести собаки, кошки и любые другие животные. Помните: обнаруженных клещей нельзя давить руками, так как можно заразиться. — При частом посещении мест обитания клещей желательно сделать прививку от клещевого энцефалита. Вакцина защищает минимум 3 года. Чтобы снизить численность клещей на садово-огородном участке, проводите своевременную очистку территории участка и прилегающей территории – уберите валежник и сухостой, вырубите ненужные кустарники, скосите траву. Очень полезно высевание растительных антогонистов, таких, как чабрец и шалфей.
защита, опасность, что делать при укусе
Пришло долгожданное тепло и принесло много забытых за зиму развлечений и видов отдыха. Но, к сожалению, времяпрепровождение на открытом воздухе может принести не только приятные ощущения.
Как защититься от клещей
Об опасности «подцепить» клеща весной и летом на природе, особенно в лесу, известно многим. Какие же меры предосторожности стоит предпринимать и как защитить себя и своих близких?
О чем стоит помнить: клещи не всегда являются носителями болезней – большинство их укусов безвредно, но некоторые из них могут переносить различные заболевания. Кроме того, укус клеща может вызвать аллергическую реакцию.
Самыми излюбленными местами для охоты клещей являются влажные места: леса, овраги, обочины дорог, и это особенно актуально, так как в Москве и ближайшем Подмосковье их предостаточно. Поэтому, если Вы решили прогуляться, необходимо:
- Закрывать одеждой руки, ноги и голову. Особенно важно закрывать именно ноги, потому что клещи часто поджидают свою жертву, взобравшись на стебли травы или низкие кустарники. Интересно, что клещи практически лишены зрения, но у них все отлично с обонянием, они чуют «жертву» с расстояния 10 метров.
 Поэтому на обочинах дорог они встречаются в 10-15 раз чаще, чем в лесу, где меньше объектов для нападения.
Поэтому на обочинах дорог они встречаются в 10-15 раз чаще, чем в лесу, где меньше объектов для нападения. - Использовать отпугивающие насекомых средства.
- Обязательно следить за своими домашними животными. Кошки и собаки могут перенести клеща на себе. Если клещ не успел пробраться к коже животного через шерсть, он легко может перескочить на Вас.
- Необходимо осмотреть себя, детей и животных после прогулки. Клещу требуется время, чтобы присосаться к жертве. Вы вполне сможете обнаружить его раньше. После того как он попал на открытый участок тела, он начинает искать место для присасывания. Самыми любимыми местами для клещей являются подмышечные впадины, паховые впадины, кожа головы и ушные раковины.
Опасность клещей
Попав на человека, клещ присасывается, причем абсолютно безболезненно из-за того, что он впрыскивает анестезирующее вещество. Голодный клещ очень мал – размером с маковое зернышко.
Присосавшись к человеку, клещ может оставаться на теле до 12 дней и за это время вырасти до размеров шарика диаметром в 2 см. Клещи переносят такие болезни, как энцефалит, сыпной клещевой тиф, клещевой боррелиоз.
Клещи переносят такие болезни, как энцефалит, сыпной клещевой тиф, клещевой боррелиоз.
Если клещ не был замечен сразу, то неприятные ощущения могут наступить через 1-2 дня. В месте укуса начинается воспаление, а ранка, которая остается после укуса, чешется и может долго не заживать.
Что делать, если укусил клещ?
Самым правильным будет немедленно обратиться к врачу.
Во-первых, велика вероятность того, что не получится самостоятельно извлечь клеща целиком. Головка клеща может оторваться и остаться внутри ранки.
Во-вторых, клеща можно раздавить во время процедуры. Яд из насекомого может попасть в организм даже через кожу. Есть риск заражения проводящего процедуру.
В-третьих, даже если удалось извлечь клеща самостоятельно, невозможно узнать, был ли он заражен, и все равно придется обратиться к специалисту, чтобы это проверить.
По статистическим данным, из 100 человек, которые обратились с укусом клеща, 10 заражаются вирусом энцефалита.
Клещевой энцефалит
Энцефалит — это крайне серьезное заболевание, которое приводит к поражению центральной нервной системы и может привести к инвалидности и даже смерти.
Болезнь может не проявлять себя в течение 25 дней. Средний инкубационный период длится от одной до двух недель.
Симптомы заражения энцефалитом:
- Высокая температура.
- Тошнота, рвота.
- Сильная головная боль.
- Боли в мышцах, горле, суставах.
- Общая слабость.
- Диарея.
- Потливость.
Если после укуса клеща проявляются данные симптомы, следует немедленно обратиться к врачу. Самолечение может привести к печальным последствиям. Если медицинские меры приняты своевременно, то заболевание может пройти без последствий. Самый надежный способ защитить себя от энцефалита — это сделать прививку.
Если Вас все-таки укусил клещ, то мы предлагаем следующий алгоритм действий:
- Консультация специалиста (осмотр, консультация).

- Удаление клеща (удаление инородного тела мягких тканей без рассечения).
- Исследование на клещевой энцефалит и боррелиоз (непосредственно клеща).
- Анализ крови на антитела к клещевому энцефалиту и боррелиозу (берется не ранее чем через 2 недели после укуса клеща).
- Экстренная иммунизация.
Если возможности обратиться к врачу не было, и Вы вынули клеща сами, то обязательно отвезите его для лабораторного анализа, чтобы исключить или подтвердить наличие возможной инфекции.
КЛЕЩ-Э-ВАК против клещевого энцефалита
«Клещ-Э-Вак» — вакцинация против клещевого энцефалита (производитель — ФНЦИРИП им. М.П. Чумакова РАН, Россия).
Первые симптомы после прогулки ребенка — тошнота, рвота, резкое повышение температуры тела, головная боль, нарушение, а иногда и потеря сознания. В некоторых случаях — кома. Это — реакция на укус клеща. Самыми страшными оказываются его последствия — поражение нервной системы, отек головного мозга, паралич.
Самыми страшными оказываются его последствия — поражение нервной системы, отек головного мозга, паралич.
Схема вакцинации:
После подписания родителями добровольного согласия на вакцинацию ребенка, уколы со спасительной прививкой ставятся в два приема:
· Первый — в холодное время года, чтобы успеть до наступления тепла.
· Второй — через 1 — 3 месяца после первой.
· Иммунитет способен противостоять инфекции спустя 2 недели после введения второй части вакцины.
Существует экстренная вакцинация, где время между двумя частями прививки составляет всего 2 недели. Это — отличная возможность обезопасить школьников перед летними лагерями.
Время эффективного противодействия инфекции — 3 года. Вакцинация детей начинается с возраста одного года импортной вакциной и с 4 лет — препаратом российского производства.
Вакцинация детей начинается с возраста одного года импортной вакциной и с 4 лет — препаратом российского производства.
Развеем мифы
Вакцинация имеет ряд жизненно важных преимуществ:
- Привитый ребенок после укуса клеща переносит заболевание только в легкой форме. И это — в худшем случае. Обычно он не заболевает.
- Реакция на вакцину возникает в редких случаях и переносится безболезненно.
- В течение трех лет можно не волнуясь отпускать ребенка на прогулку.
Противопоказания
Делать ребенку прививку можно только после тщательного обследования. Есть несколько критериев, когда она противопоказана:
· Аллергия на белок куриного мяса и яйца.
· Индивидуальная непереносимость препарата.
· Патологии печени, почек, эндокринные заболевания.
· Иммунодефицит.
· Острые и хронические заболевания.
· Высокая температура.
Если соблюдены все условия и нет противопоказаний, вакцинация против клещевого энцефалита, в некоторых случаях, может спасти жизнь ребенка. Этот аргумент перевешивает все доводы противников прививки.
Укус клеща при беременности: прививка и последствия
Укус клеща
Клещи несут большую опасность для людей. Они вызывают развитие серьёзных заболеваний. Часто — с летальным исходом. Конец весны и начало лета — очень напряжённый период. В это время клещ просыпается и начинает свою охоту. Каждый человек знает, что нужно принимать профилактические меры от укусов. Обязательно делать прививки. Избегать мест с насаждениями деревьев. Не ходить в лес в этот период.
Особенно надо беречься беременным женщинам. Последствия укуса клеща при беременности, могут оказаться не поправимыми. Не только для мамы, но и для ребёнка. Особенно страшно, если вы подвергнитесь нападению клеща, зараженного энцефалитом.
Особенно страшно, если вы подвергнитесь нападению клеща, зараженного энцефалитом.
Не все клещи заражены вирусом энцефалита. И по их внешнему виду это невозможно определить. Клещ заражается от инфицированных животных. Затем, при нападении на человека, попадает в кровь со слюной насекомого.
Укус клеща может заразить вас не только энцефалитом. Но, так же, боррелиозом, эрлихиозом, анаплазмозом.
Содержание статьи:
Признаки укуса клеща
Важно своевременно обнаружить клеща на теле и снять его, если не успел впиться. Место всасывания
Зараженный клещ
насекомого начинает болеть, но не сразу. Появляется слабость, сонное состояние. Может повысится температура. Жар или наоборот, озноб. Ломота во всем теле. Иногда наблюдается аллергическая реакция. Место укуса становится красным и воспаляется.
Человек начинает бояться света. Это один из главных признаков заражения инфекцией. Если в кровь попал вирус боррелиоза, то на коже видна красная сыпь. В виде одного большого пятна.
В виде одного большого пятна.
Если клещ энцефалитный, то девушка заболеет. Что это за вирус? В результате заражения происходит воспаление головного мозга. Для беременных особенно опасно. Если нет прививки и слабый иммунитет, вирус попадает в кровь и начинает свою работу.
Важно, сразу, не дожидаясь первых симптомов заражения отвезти женщину в больницу. Иначе — последствия будут страшными.
Признаки инфекции. Появляется давящая боль в голове, тошнота, желание рвоты, слабость, сонливость. Может начаться приступ эпилепсии. Температура повышается и не спадает.
Поражается головной мозг. Нарушается речь и интеллектуальный уровень. Наблюдается нарушение координации и походки. Вирус также поражает зрение человека.
Последствия укуса клеща во время беременности
Беременность
Будут ли негативные последствия отражаться на плоде, сразу сказать не возможно. Если вас укусил клещ во время беременности, обязательно доставьте насекомое в лабораторию. Там специалисты определяют — является ли он переносчиком вируса. И степень заражения женщины. Высока опасность летального исхода. Для матери и ребёнка.
И степень заражения женщины. Высока опасность летального исхода. Для матери и ребёнка.
Но как это повлияет на ребёнка, акушеры сказать сразу не могут. Здесь важным моментом является то, была ли поставлена прививка до момента зачатия.
Укус клеща при беременности может вызвать страшную болезнь — токсоплазмоз. Она может привести к потере ребёнка. Важно, как можно раньше выявить заражение токсоплазмозом. И принять необходимые меры. Плод инфицируется в 20% заражений. И только во время первой беременности. Так как вирус попадает через плаценту матери. При втором зачатии, она уже имеет иммунитет к паразиту.
Если беременность менее шести месяцев, токсоплазмоз опасен выкидышем.
Прививка от клеща при беременности
Прививок от боррелиоза не существует. Болезнь менее опасна для человека. Заражение им происходит крайне редко. При появлении признаков врачи назначают антибиотики. Наблюдают за состоянием женщины несколько дней.
Вакцинация от клещевого энцефалита проводится ежегодно. Прививка от клеща при беременности не рекомендуется. Все необходимые вакцины, надо делать до зачатия. Лекарства могут негативно повлиять на зародыш и его дальнейшее развитие.
Прививка от клеща при беременности не рекомендуется. Все необходимые вакцины, надо делать до зачатия. Лекарства могут негативно повлиять на зародыш и его дальнейшее развитие.
Если случился укус клеща во время беременности, и есть подозрение на заражение энцефалитом, надо
Иммуноглобулин
ставить иммуноглобулин.
Это активный белковый препарат, выделенный из кровяной плазмы доноров. К сожалению, влияние вакцины на плод не установлено врачебной практикой. Поэтому, акушеры считают беременность противопоказанием для инъекции иммуноглобулина.
Аннотация к препарату допускает применение его во время беременности. После положительных результатов анализа на заражение, вакцину можно ставить в течение четырёх суток. В особых случаях, когда признаки вируса на лицо, иммуноглобулин вводят не зависимо от результатов анализа.
Доставка клеща на исследование
В связи с этим, доктора относятся к каждому конкретному случаю укуса беременных, индивидуально. Учитывают степень заражения, общее состояние, противопоказания женщины. Отзывы акушеров на результаты таких вакцинаций положительные.
Отзывы акушеров на результаты таких вакцинаций положительные.
Что делать если беременную укусил клещ?
В любом случае, укус нельзя оставлять без внимания. Даже если вакцинация была проведена.
Первые несколько дней доктора советуют наблюдать за температурой тела. Если она повышается, срочно доставлять женщину в больницу. Наблюдать за беременной должен врач.
Обеспечить постельный режим. Ограничить двигательную активность. Давать больше жидкости. Чтобы инфекция активнее и быстрее уходила из организма.
Доктор подбирает лечение в зависимости от вида инфекции. Он должен рассмотреть и рассчитать все последствия и риски. Возможные осложнения для будущего ребёнка.
После взятия анализов, врач подбирает средства, которые не должны вредить плоду. Жаропонижающие, болеутоляющие. При обнаружении инфекции в крови, проводится противовирусная терапия.
Даются лекарства, стимулирующие работу головного мозга.
Профилактика
Любую инфекцию легче предотвратить, чем лечить.
- Во время беременности — надо строго соблюдать меры предосторожности от клещей. Постарайтесь находиться подальше от деревьев и кустарников, в опасное время года. Там могу находиться клещи. Не стоит ездить в страны, где можно поймать энцефалит.
- Постарайтесь узнать по фото, как выглядит клещ. Чтобы не упустить его, если вдруг, попадёт на тело.
- Позаботьтесь о своей безопасности, если вы планируете рожать. Сделайте прививку в положенный срок.
Встать на учёт по беременности надо до трёх месяцев. В этом случае, акушер успеет провести профилактику беременной.
Беременную укусил клещ: что делать?
Жаркое лето манит перспективой прогуляться по тенистым аллеям парка, возможностью получить порцию бронзового загара на берегу тихой речушки, походить босиком по скошенной траве или собрать горсть ароматных ягод у себя на даче. Но, с приходом долгожданного тепла появляются опасные насекомые, переносчики многих инфекционных заболеваний, «кошмарный сон беременной» — клещи.
Что же, сидеть дома взаперти и забыть о прогулках? Конечно же нет! Просто следует соблюдать меры предосторожности и знать, что делать, если вдруг обнаружили на себе это опасное насекомое.
Чтобы клещ не укусил: меры предосторожности
- Носите закрытую одежду, обувь, головной убор советуют специалисты. «В жару носить одежду с рукавами? Да я в ней спарюсь», — наверняка подумаете вы. И будете правы. Поэтому, если очень жарко, то одевайте одежду светлых тонов, потому что на ней клеща обнаружить легче.
- Одежду и кожу перед прогулкой пропитайте специальным средством, отпугивающим маленьких пронырливых врагов – клещей. Покупая средство, не забудьте проконсультироваться, не вредно ли оно для беременных.
- Осматривайте часто (каждые 15020 минут) одежду и тело, чтобы убедиться, что клещ не прицепился к вам. Если были на прогулке с четвероногим другом, то не забудьте и его осмотреть.
- Придя домой обязательно разденьтесь догола и еще раз тщательно осмотрите шею, паховую область, подмышки и за ушами.

Укусил клещ при беременности: что делать?
Укус клеща почувствовать почти невозможно, потому что он, впиваясь в кожу, впрыскивает слюну-анестетик. Именно поэтому женщине, ожидающей появления на свет ребенка, следует быть предельно внимательной и соблюдать все вышеперечисленные меры предосторожности. Что же делать беременной женщине, если не удалось уберечься от укуса клеща?
Предлагаем ознакомиться с простым и понятным алгоритмом действий в этой ситуации. Итак, если клещ укусил:
1.Аккуратно удалите клеща, желательно целиком, любым известным вам способом (пальцами, с помощью пинцета, нитки), чтобы не осталось никаких частичек в вашем теле. Запомните! Нельзя клеща отрывать, нужно только выкручивать в одном направлении. Лучше, конечно, обратиться за помощью к медработнику (вдруг в это момент он находится недалеко от вас).
2. Обработайте место укуса йодом, спиртом, зеленкой или перекисью.
3.Если есть возможность сдать клеща на анализ в специальную лабораторию в течении суток, тогда поместите насекомое в банку с крышкой, положите в нее для влажности мокрую ватку и поставьте в холодильник. Если же нет, тогда этот пункт пропускайте.
Если же нет, тогда этот пункт пропускайте.
4.Сдайте кровь на анализ на наличие клещевого энцефалита и боррелиоза, чтобы узнать произошло ли заражение после укуса клеща. Делать это следует не сразу, а через 10 дней, потому что если сдадите раньше, то анализы будут недостоверными. Если даже и будет обнаружен боррелиоз, то паниковать не стоит. Врач назначит вам Амоксилав, пропьете его в течение 21 дня и все будет в порядке.
5.Наблюдайте за своим состоянием на протяжении 30 дней после укуса. Если появились какие-либо признаки недомогания (головная боль, слабость, тошнота, лихорадка) – немедленно обратитесь к врачу.
Больше никаких действий после укуса клеща беременной предпринимать не нужно. Но, лучше всего соблюдайте все меры предосторожности и спите спокойно по ночам.
Клещевой энцефалит Статьи
« Назад
Ни для кого не секрет, что из 18 административных территорий Санкт-Петербурга 6 являются эндемичными по клещевому энцефалиту, в том числе и Красносельский район, следовательно, для жителей нашего района не обязательно выезжать загород, чтобы встретиться с клещом.
Одно из наиболее опасных заболеваний, передающихся через укус клеща, является — клещевой энцефалит. Клещевой энцефалит — это вирусная инфекция, характеризующаяся лихорадкой, интоксикацией, поражением центральной и периферической нервных систем. Инфекция опасна часто развивающимися осложнениями, такими как: парез, паралич с инвалидизацией пострадавших. В тяжелых случаях возможен летальный исход.
К заражению клещевым энцефалитом восприимчивы все люди, независимо от возраста и пола. Чаще болеют лица в возрасте 20-40 лет и дети младше 14 лет.
Инфицирование человека вирусом клещевого энцефалита происходит при присасывании клещей. Передача вируса клещевого энцефалита происходить в первые минуты присасывания клеща к человеку, в момент впрыскивания клещом слюны обладающей обезболивающим эффектом. Так же возможно заражение через пищеварительный тракт при употреблении сырого молока коз, коров, зараженных клещевым энцефалитом. Следует помнить, что вирус сохраняется в непастеризованном молоке до 7 дней. После кипячения молоко безопасно.
После кипячения молоко безопасно.
Сезонный подъем заболеваемости приходится на весну (май–июнь) и конец лета (август–сентябрь).
На территории РФ зарегистрировано 4 широко используемые взаимозаменяемые вакцины гарантированного качества, они способны защитить человека не менее чем в 95% случаев. В СПб ГБУЗ «Городская поликлиника №91» используется вакцина Энцевир. Вакцина Энцевир представляет собой очищенную концентрированную стерильную взвесь инактивированного вируса клещевого энцефалита, полученную на культуре клеток куриных эмбрионов.
Следует помнить, что вакцина предназначена для защиты от клещевого энцефалита, а не от всех болезней, переносимых клещами.
Вакцинироваться против клещевого энцефалита лучше начинать осенью (в октябре-ноябре), когда клещи впадают в спячку, а население все реже посещает лесопарковую зону.
Для формирования иммунитета достаточно 2 прививок с интервалом в 1 мес. В дальнейшем для поддержания напряженности иммунитета необходимо прививаться раз в три года.
Противопоказаниями к вакцинации являются:
- Острые инфекционные и обострение хронических заболеваний – прививки проводят не ранее, чем через 3-4 недели после выздоровления;
- Тяжелые пищевые аллергические реакции (особенно на белок куриных яиц), лекарственные вещества,
- Онкологические заболевания, бронхиальная астма, системные заболевания соединительной ткани;
- Тяжелая реакция (повышение температуры выше 40 С, в месте введения вакцины – отек, гиперемия более 8 см в диаметре) или осложнение на предыдущую дозу вакцины;
- Беременность.
Вакцинироваться можно во всех поликлиниках объединения, в прививочных кабинетах. Прививочные кабинеты СПб ГБУЗ «Городская поликлиника №91» работают ежедневно по графику (кроме субботы и воскресенья).
Врач эпидемиолог
Валиева Е.М.
Комментарии
Комментариев пока нет
Болезнь Лайма и беременность
Что такое болезнь Лайма?
Болезнь Лайма вызывается бактериями, переносимыми зараженным черноногим клещом (также называемым оленьим клещом). Этот вид клещей обычно обитает в лесистой местности, например, в лесах, или в местах с высокой травой и кустарниками. Болезнь Лайма наиболее распространена на северо-востоке и в верхней части Среднего Запада США. Вы можете проверить в Центрах по контролю и профилактике заболеваний (также называемых CDC), чтобы узнать, живете ли вы в районе с болезнью Лайма.
Этот вид клещей обычно обитает в лесистой местности, например, в лесах, или в местах с высокой травой и кустарниками. Болезнь Лайма наиболее распространена на северо-востоке и в верхней части Среднего Запада США. Вы можете проверить в Центрах по контролю и профилактике заболеваний (также называемых CDC), чтобы узнать, живете ли вы в районе с болезнью Лайма.
Клещи, распространяющие болезнь Лайма, очень малы (размером с яблочное семя), и их может быть трудно заметить. Молодые клещи могут кусать весной и летом, а взрослые клещи более активны в прохладные месяцы. Клещи не могут летать, но они могут заползти на вас с растения или животного.
Клещ с болезнью Лайма должен находиться на вашем теле около 2 дней, прежде чем вы сможете заразиться. Клещи могут укусить вас в любом месте на вашем теле. После выхода на улицу обязательно проверьте наличие клещей под мышками, за коленями, в волосах и вокруг паха.
Вы не можете заразиться болезнью Лайма от прикосновений, поцелуев или половых контактов с больным болезнью Лайма. И вы не можете передать его ребенку с грудным молоком. Если вы заразитесь болезнью Лайма во время беременности, это может вызвать проблемы у вашего ребенка.
И вы не можете передать его ребенку с грудным молоком. Если вы заразитесь болезнью Лайма во время беременности, это может вызвать проблемы у вашего ребенка.
Как болезнь Лайма может повлиять на вашу беременность?
Мы точно не знаем о влиянии болезни Лайма на беременность. Невылеченный Лайм может вызвать осложнения во время беременности, в том числе:
- Инфекция плаценты.Плацента растет в вашей матке (матке) и снабжает вашего ребенка пищей и кислородом через пуповину.
- Мертворождение. Это когда ребенок умирает в утробе матери после 20 недель беременности.
- Врожденные пороки сердца. Это сердечные заболевания, которые присутствуют при рождении. Они могут повлиять на форму сердца или на то, как оно работает, или на то и другое.
- Дефекты мочевыводящих путей. Мочевыводящие пути — это система органов (таких как почки и мочевой пузырь), которые помогают вашему организму избавляться от отходов и лишней жидкости.Дефекты мочевыводящих путей могут вызывать боль, инфекции мочевыводящих путей, повреждение почек и почечную недостаточность.

- Проблемы с кровью вашего ребенка, такие как гипербилирубинемия. Это когда в крови вашего ребенка слишком много билирубина. Билирубин — это желтое вещество, которое образуется при разрушении эритроцитов. Избыток билирубина может вызвать у ребенка желтуху. Это когда кожа вашего ребенка и белые части его глаз выглядят желтыми, потому что его печень не полностью развита или не работает.
Невылеченная болезнь Лайма также может вызвать появление сыпи у вашего ребенка после рождения.
Каковы признаки и симптомы болезни Лайма?
Признаки и симптомы болезни Лайма зависят от того, как долго вы инфицированы. Если вы беременны и вас укусил клещ, или вы живете или путешествовали в районе с болезнью Лайма, поговорите со своим лечащим врачом.
Ранние признаки и симптомы (в течение примерно 1 месяца после укуса) включают:
- Сыпь, называемая мигрирующей эритемой (также называемая ЭМ). Эта сыпь выглядит как бычий глаз вокруг того места, где вас укусил клещ.
 Он может быть теплым и может быть или не быть зудящим.
Он может быть теплым и может быть или не быть зудящим. - Усталость (сильная усталость и недостаток энергии)
- Лихорадка и озноб
- Головная боль
- Боли в мышцах и суставах
- Увеличение лимфатических узлов. Лимфатические узлы — это железы по всему телу, которые помогают бороться с инфекцией. Обычно вы их не чувствуете, если они не опухшие.
Более поздние признаки или симптомы (через несколько месяцев после укуса) включают:
- Одышка
- Головокружение
- ЭМ сыпь
- Лицевой паралич.Это когда вы не можете чувствовать или двигать частями своего лица.
- Боль в суставах и опухоль
- Сильная головная боль
- Жесткая шейка
Если у вас есть признаки или симптомы болезни Лайма, сообщите об этом своему врачу, чтобы вы могли получить раннее лечение для предотвращения осложнений. Ваш врач назначит вам анализ крови, чтобы проверить наличие болезни Лайма и других инфекций. Получение результатов анализов на болезнь Лайма может занять несколько недель.
Получение результатов анализов на болезнь Лайма может занять несколько недель.
У вас могут быть признаки и симптомы даже после лечения, иногда в течение более 6 месяцев.Это называется постлечебным синдромом болезни Лайма (также называемым PTLDS или хронической болезнью Лайма). Если вы не почувствуете себя лучше после лечения, сообщите об этом своему врачу.
Если болезнь Лайма не лечить, она может вызвать:
- Нерегулярное сердцебиение
- Воспаление (отек) головного и спинного мозга
- Покалывание или онемение в руках или ногах
Как лечится болезнь Лайма?
Если у вас болезнь Лайма, ваш поставщик лечит вас антибиотиками (лекарствами, убивающими инфекции).Возможно, вам придется принимать антибиотики в течение примерно 4 недель. Если вы беременны, не принимайте антибиотик доксициклин. У большинства женщин, получающих лечение во время беременности, рождаются здоровые дети.
Как защитить себя от болезни Лайма?
Единственный способ защитить себя от болезни Лайма — предотвратить укусы клещей. Вот что вы можете сделать:
Вот что вы можете сделать:
- Держитесь подальше от лесных массивов или участков с высокой травой
- Используйте средство от насекомых (средство, которое удерживает насекомых от укусов), например, спрей от насекомых или лосьон, зарегистрированное в Агентстве по охране окружающей среды (также известном как EPA).Все зарегистрированные EPA спреи и лосьоны от насекомых проверяются, чтобы убедиться, что они безопасны и хорошо работают. Чтобы предотвратить укусы клещей, используйте спрей или лосьон от насекомых, которые содержат 20 или более процентов ДЭТА, пикаридина или IR3535. Или вы можете использовать спрей или лосьон, содержащие природный репеллент, называемый 2-ундеканон. Всегда следуйте инструкциям на этикетке продукта.
- Обработайте одежду средством от насекомых под названием перметрин. Проверьте этикетку продукта, чтобы убедиться, что он содержит не менее 0,5% перметрина.
- Примите душ после того, как проведете время на улице.
- Проверьте свое тело и одежду на наличие клещей.

- Стирайте и сушите одежду после выхода на улицу.
Если вы нашли на себе клеща, удалите его пинцетом. Вот как:
- Убедитесь, что пинцет прижат к коже, и возьмите клеща возле головы.
- Медленно потяните клеща вверх и снимите его с кожи. Не сдавливайте и не раздавливайте клеща. Не используйте мыло, лосьон или вазелин, чтобы удалить клеща.
После удаления клеща протрите кожу водой с мылом или спиртом.
Поместите клеща в медицинский спирт или в запечатанный пакет или смойте его в унитаз. Не давите клеща руками.
Последнее рассмотрение: июнь 2017 г.
Как защититься от клещей во время беременности
Клещи могут передать вам ряд заболеваний за один укус. Наиболее тяжелым из них является болезнь Лайма. Это может привести к проблемам с позвоночником, суставами, нервной системой и сердцем. Если вы беременны и заболели болезнью Лайма, ваш нерожденный ребенок тоже может пострадать.
Вот что нужно знать, чтобы обезопасить себя.
Должен ли я использовать спрей от комаров, если я беременна?
Многие средства от насекомых содержат сильнодействующие химические вещества, которые повреждают нервную систему насекомых и вызывают их гибель. Поскольку нервная система вашего ребенка быстро растет в течение первого триместра, некоторые эксперты советуют вам избегать использования каких-либо спреев от насекомых в течение этого времени.
Также неясно, как химические вещества, которые часто используются в средствах от клещей, могут повлиять на оставшуюся часть беременности.Многие из них просто не изучались, чтобы выяснить, вызывают ли они врожденные дефекты. Вердикт еще не вынесен:
- Пикаридин
- Масло лимонного эвкалипта (OLE)
- PMD (химическая версия OLE)
- 2-Ундеканон
- IR3535
- чеснока
- розмарина
- лемонграсса
- тимьяна
- растений герани
- Прикрыться. Носите рубашки с длинными рукавами, длинные брюки, носки и обувь с закрытыми носками — извините, никаких сандалий — если вы будете в районе, где обитают клещи. Не забудьте заправить штаны в носки. Это еще больше усложняет клещам путь к вашей коже.
- Откажитесь от темной одежды. Светлая одежда облегчит вам обнаружение клещей, которые ползут на вас.
- Проверяйте наличие клещей после входа в помещение. Используйте зеркало в полный рост или ручное зеркало, чтобы заглянуть под руки, вокруг ушей, за колени, под волосы, внутрь пупка, между ног и вокруг талии.
 Не забудьте проверить детей, домашних животных, а также садовые и газонные инструменты.
Не забудьте проверить детей, домашних животных, а также садовые и газонные инструменты. - Не откладывайте душ слишком долго. Смывание в течение 2 часов после пребывания на улице может снизить риск заражения болезнью Лайма. Таким образом можно удалить клещей с кожи, которые могут не полностью прикрепиться.
- Используйте пинцет для удаления клещей. Если вы обнаружили клеща на коже, не отрывайте его. Вместо этого используйте пинцет. Возьмитесь за клеща как можно ближе к коже и осторожно потяните его. Вымойте место, где был клещ, а также руки.
9 средства от клещей. В некоторых исследованиях изучалось, как это может повлиять на нерожденных детей. Большинство из них обнаружили, что ДЭТА не приводит к более высокому риску врожденных дефектов. Тем не менее, необходимо провести дополнительные исследования.Из-за этого может быть разумным также избегать продуктов ДЭТА.
Тем не менее, необходимо провести дополнительные исследования.Из-за этого может быть разумным также избегать продуктов ДЭТА.
Но если вы проводите много времени на открытом воздухе, где, как известно, живет много клещей, поговорите со своим врачом. Им может показаться, что риск использования небольшого количества ДЭТА для отпугивания клещей превышает риск заражения клещевым заболеванием, таким как болезнь Лайма.
Подходят ли натуральные репелленты от клещей?
Некоторые продукты содержат полностью натуральные масла, которые, как известно, отпугивают клещей. К ним относятся масла из:
Влияние этих ингредиентов на беременность также не изучалось.Если вы наносите их на кожу в соответствии с указаниями на упаковке, они, вероятно, безопасны для использования. Тем не менее, они не обеспечивают сильной защиты от клещей и могут быстро стираться.
Некоторые компоненты этих натуральных средств от клещей также можно найти в добавках. Имейте в виду, что прием их внутрь не поможет вам отпугнуть клещей и может нанести вред вашему ребенку.
Есть ли другие варианты?
Следует с осторожностью использовать любые химические вещества, пока внутри вас растет ребенок.Несколько простых стратегий помогут вам избежать клещей:
Помните: то, что вас укусил клещ, не означает, что вы заболеете болезнью Лайма. Если вы удалите клеща в течение 24 часов после того, как он прикрепился к вам, ваши шансы заболеть низки.
Тем не менее, обратитесь к врачу, если у вас начинают проявляться ранние признаки болезни Лайма, такие как сыпь и гриппоподобные симптомы (лихорадка, озноб, головная боль, утомляемость).
Необходимость перспективных исследований
Инфекции, переносимые клещами с твердым панцирем, в первую очередь поражают умеренный климат северного полушария, но были обнаружены на всех континентах, включая Австралию. Эпидемиологически с повышением глобальной температуры заболеваемость такими болезнями, как боррелиоз Лайма , растет в Европе и Северной Америке, поскольку у клещей более продолжительный период кормления (4). Помимо проблемы «глобального потепления», люди живут «ближе» к животным, а изменения на нашей планете привели к увеличению числа зоонозов во всем мире.Поскольку все больше людей кусают и заражают, значительный процент этих людей составляют женщины детородного возраста, а некоторые из них уже беременны.
Эпидемиологически с повышением глобальной температуры заболеваемость такими болезнями, как боррелиоз Лайма , растет в Европе и Северной Америке, поскольку у клещей более продолжительный период кормления (4). Помимо проблемы «глобального потепления», люди живут «ближе» к животным, а изменения на нашей планете привели к увеличению числа зоонозов во всем мире.Поскольку все больше людей кусают и заражают, значительный процент этих людей составляют женщины детородного возраста, а некоторые из них уже беременны.
Болезнь Лайма
Болезнь Лайма (БЛ) была впервые официально описана в штате Коннектикут (Олд Лайм), когда в 1977 г. у детей с ювенильным артритом была обнаружена спирохетозная болезнь (5). Borrelia burgdorferi был идентифицирован как возбудитель, название которого теперь также используется для описания более крупного комплекса Lyme borreliosis ( Borrelia burgdorferi sensu lato ), который включает Borrelia burgdorferi sensu stricto, borrelia garinii, borrelia afzelii, afzelii, Borrelia burgdorferi sensu stricto, borrelia garinii, borrelia afzelii, среди прочих. Переносчиками Лайма являются клещи с твердым панцирем ixodes scapularis и ixodes pacificus в Северной Америке, ixodes ricinus в Европе и ixodes persulcatus в Азии. Клещи также являются переносчиками других заболеваний, таких как эрлихии, риккетсии, бартонеллы и бабезии, и часто клещ может распространять более одной инфекции при одном и том же укусе (так называемые коинфекции). Нимфальные клещи, питающиеся мелкими млекопитающими и птицами, чаще всего переносят болезнь Лайма человеку. Зараженные клещи в эндемичных районах могут иметь широкий диапазон распространенности, от 6-15% в Ирландии до более 50% во многих странах ЕС и в США.
Переносчиками Лайма являются клещи с твердым панцирем ixodes scapularis и ixodes pacificus в Северной Америке, ixodes ricinus в Европе и ixodes persulcatus в Азии. Клещи также являются переносчиками других заболеваний, таких как эрлихии, риккетсии, бартонеллы и бабезии, и часто клещ может распространять более одной инфекции при одном и том же укусе (так называемые коинфекции). Нимфальные клещи, питающиеся мелкими млекопитающими и птицами, чаще всего переносят болезнь Лайма человеку. Зараженные клещи в эндемичных районах могут иметь широкий диапазон распространенности, от 6-15% в Ирландии до более 50% во многих странах ЕС и в США.
Вертикальная передача ЛД впервые была заподозрена в 1983 г. в случае, когда был описан артрит у матери. Спирохеты визуализировались в мазке крови новорожденного с гипербилирубинемией. Однако в этом случае серология Лайма или сифилиса не проводилась (6), что ограничивает выводы. Первый подтвержденный случай с положительной серологией Лайма был описан в 1985 году у 28-летней матери, которая заразилась Лаймом в первом триместре, у которой была сыпь в виде хронической мигрирующей эритемы (ECM), и она родила в 35 недель. Симптомы, характерные для LD, развились у матери после родов, и ее LD IFA был положительным 1:128. Ребенок умер от врожденного порока сердца, и вскрытие показало, что спирохеты проникли в селезенку, почки и костный мозг, но не были обнаружены в сердечной ткани (7). В отчете MacDonald успешно продемонстрированы Borrelia burgdorferi в миокарде с использованием иммуногистохимического метода (8).
Симптомы, характерные для LD, развились у матери после родов, и ее LD IFA был положительным 1:128. Ребенок умер от врожденного порока сердца, и вскрытие показало, что спирохеты проникли в селезенку, почки и костный мозг, но не были обнаружены в сердечной ткани (7). В отчете MacDonald успешно продемонстрированы Borrelia burgdorferi в миокарде с использованием иммуногистохимического метода (8).
В последующие годы в ряде сообщений о клинических случаях представлены убедительные иммуногистологические доказательства спирохетемии у мертворожденных, у матерей которых была клинически и/или лабораторно подтвержденная ЛД; подтверждение вертикальной передачи B.burgdorferi (8, 9). В некоторых случаях у младенцев наблюдались клинические признаки ЛД: у 3-недельного ребенка, у которого после родов развилась кожная сыпь, был обнаружен штамм B burgdorferi , выделенный из биопсии этих образцов кожи (10).
Сообщалось о случае неонатальной ЛД, когда в спинномозговой жидкости младенца с подтвержденной неврологической дисфункцией были обнаружены специфические антитела к боррелиям. Мать, у которой была инфекция LD во втором триместре, лечилась пероральными антибиотиками, и во время родов у нее был серонегативен (11).Случай из Германии описывает новорожденного с макуло-папулезной кожной сыпью, гепатоспленомегалией, анемией и лихорадкой, за которыми последовали прогрессирующие мультисистемные проявления, включая выпученные глаза, двусторонний артрит коленного сустава, подмышечные и паховые лимфатические узлы, нарушение роста и задержку развития. В сыворотке крови ребенка обнаружены повышенные титры антител к боррелиям; ее мать, у которой не было клинических проявлений, также имела положительные титры ELISA (12). Обзор случаев 19 женщин с LD во время беременности сообщил о неблагоприятных событиях в 5 случаях плода, предполагая возможность врожденного LD (13).
Мать, у которой была инфекция LD во втором триместре, лечилась пероральными антибиотиками, и во время родов у нее был серонегативен (11).Случай из Германии описывает новорожденного с макуло-папулезной кожной сыпью, гепатоспленомегалией, анемией и лихорадкой, за которыми последовали прогрессирующие мультисистемные проявления, включая выпученные глаза, двусторонний артрит коленного сустава, подмышечные и паховые лимфатические узлы, нарушение роста и задержку развития. В сыворотке крови ребенка обнаружены повышенные титры антител к боррелиям; ее мать, у которой не было клинических проявлений, также имела положительные титры ELISA (12). Обзор случаев 19 женщин с LD во время беременности сообщил о неблагоприятных событиях в 5 случаях плода, предполагая возможность врожденного LD (13).
Другие предположения о беременности с трансплацентарной передачей исходят из исследований плацентарной ткани после родов у матерей с LD; в одном исследовании 60 матерей, у которых были обнаружены антитела против боррелий, у 5% были обнаружены спирохеты в ткани плаценты с помощью окрашивания серебром.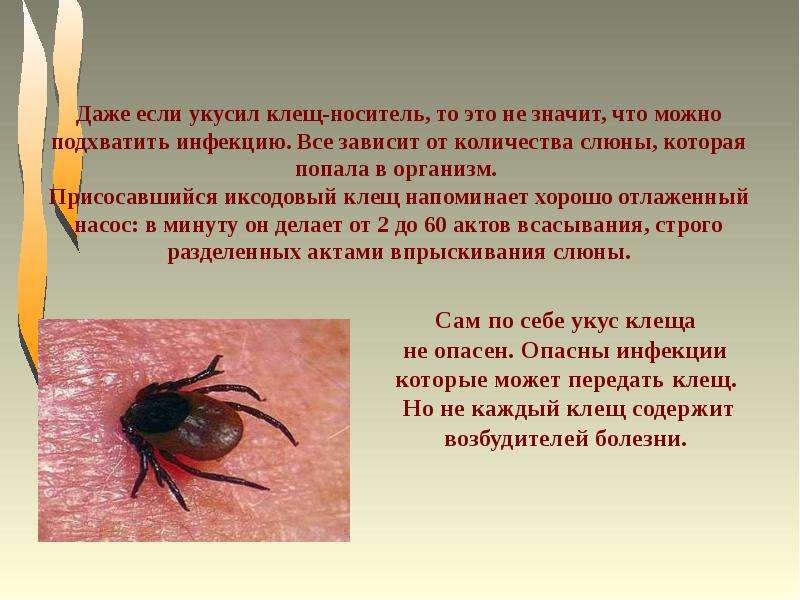 Двое из трех были положительными с помощью ПЦР на B burgdorferi (14).
Двое из трех были положительными с помощью ПЦР на B burgdorferi (14).
Исследование, проведенное Strobino et al. более 2000 женщин из эндемичных регионов, у которых 1 была положительная серология ЛД, сравнивались с когортой, отрицательной по Лайму.Худших исходов при сравнении внутриутробной гибели, преждевременных родов и врожденных аномалий не наблюдалось. Кроме того, у женщин, подвергшихся контакту с клещами, не сообщалось о риске неблагоприятных исходов. В этом исследовании только у 11 женщин была положительная серология ЛД, у 5 из которых ранее была документально подтверждена ЛД, и они получали лечение (15). Важно отметить, что единственным маркером неблагоприятного исхода у новорожденных в исследовании были врожденные дефекты у детей при 6-месячном наблюдении. Прямых тестов на выявление плаценты или пуповинной крови детей, рожденных от этих серопозитивных женщин, не проводилось. Продольный мониторинг здоровья, серийные серологические исследования у новорожденных не проводились. Авторы сообщили о «статистически значимой связи между прошлыми выкидышами и укусами клещей в анамнезе» и «значительной связи между укусами клещей в течение 3 лет после зачатия и врожденными дефектами». Авторы также отмечают, что частота пороков сердца в два раза выше у детей, рожденных от матерей, проживающих в городах с высокой эндемичностью по БЛ, по сравнению с малоэндемичными районами. Авторы также признали, что их исследование было недостаточным и «количество женщин было слишком маленьким, чтобы делать выводы о риске рождения ребенка с врожденным пороком развития, если женщина серопозитивна.”
Авторы сообщили о «статистически значимой связи между прошлыми выкидышами и укусами клещей в анамнезе» и «значительной связи между укусами клещей в течение 3 лет после зачатия и врожденными дефектами». Авторы также отмечают, что частота пороков сердца в два раза выше у детей, рожденных от матерей, проживающих в городах с высокой эндемичностью по БЛ, по сравнению с малоэндемичными районами. Авторы также признали, что их исследование было недостаточным и «количество женщин было слишком маленьким, чтобы делать выводы о риске рождения ребенка с врожденным пороком развития, если женщина серопозитивна.”
Недавний обзор врожденных клещевых заболеваний, проведенный Jasik et al. полагает, «возможно, что B. burgdorferi обладает высокой способностью проникать в плаценту млекопитающих благодаря своей способности к активному движению, антигенной и морфологической изменчивости и многим другим особенностям, что вызывает диагностические трудности и проблемы. При внутриутробных инфекциях плода у больных болезнью Лайма симптомы неоднородны.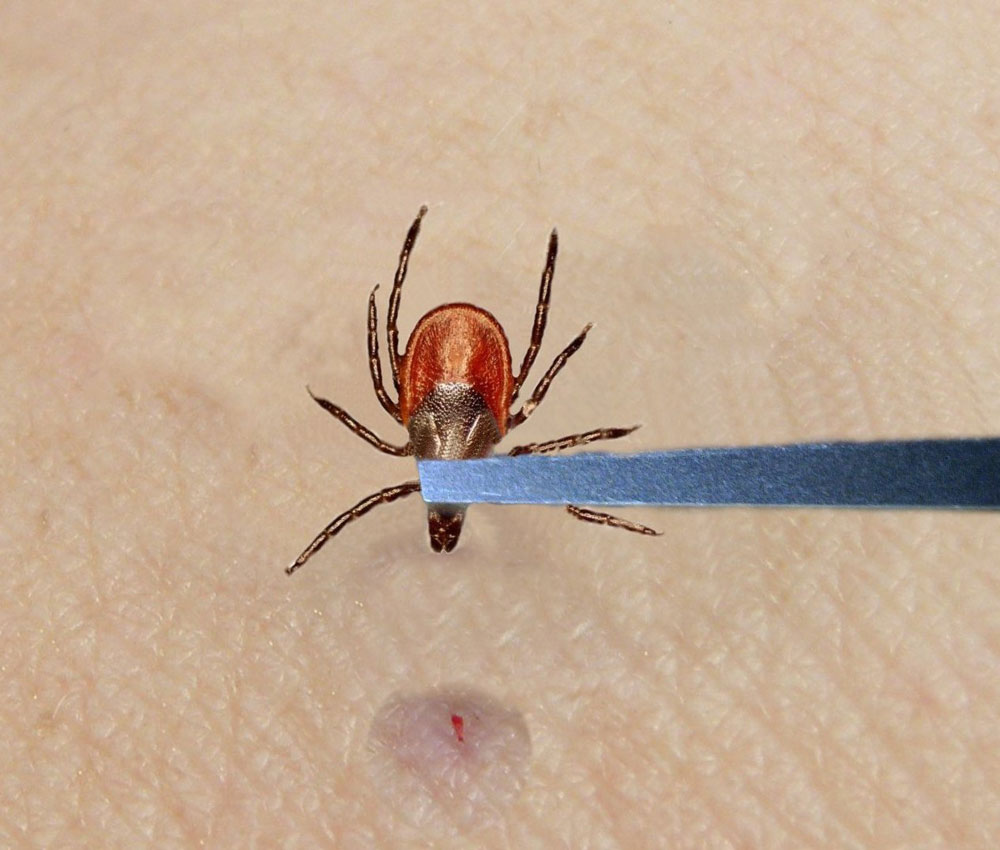 Это говорит о том, что B. burgdorferi s.l. передается трансплацентарно и может играть важную роль в распространении этих патогенов.Авторы также признают «способность к длительному выживанию B. burgdorferi s.l. в тканях и распространение спирохет в организме, несмотря на лечение антибиотиками, может способствовать межпоколенческому распространению болезни Лайма» (16).
Это говорит о том, что B. burgdorferi s.l. передается трансплацентарно и может играть важную роль в распространении этих патогенов.Авторы также признают «способность к длительному выживанию B. burgdorferi s.l. в тканях и распространение спирохет в организме, несмотря на лечение антибиотиками, может способствовать межпоколенческому распространению болезни Лайма» (16).
Совсем недавно, в 2018 г., Waddell et al. провел систематический обзор гестационного LD и выявил 59 случаев в период с 1969 по 2017 год. В 12 случаях сообщается о выкидыше или гибели плода, в 8 — о смерти новорожденного и в 16 — о других аномалиях после родов, включая синдактилию, респираторный дистресс, гипербилирубинемию.В одном случае описаны полные характеристики клинических и лабораторных результатов, согласующиеся с вертикальной передачей ЛД (17). Они также обобщили эпидемиологические исследования, сравнивающие беременных женщин в эндемичных районах с признаками или серологией с беременностями без болезни Лайма; их вывод заключался в том, что частота неблагоприятных исходов не увеличилась. Имеются расхождения в выводах и интерпретации исследований «систематического обзора» Уодделла по сравнению с другими публикациями и обзорами на эту тему; подвергая сомнению точность термина «систематический» в названии их публикации.
Имеются расхождения в выводах и интерпретации исследований «систематического обзора» Уодделла по сравнению с другими публикациями и обзорами на эту тему; подвергая сомнению точность термина «систематический» в названии их публикации.
Литература по «врожденной болезни Лайма» в настоящее время неполна из-за отсутствия интенсивных исследований и длительного наблюдения за контактировавшими младенцами, как это было сделано для другой спирохеты, сифилиса. Нет сомнения, что врожденная инфекция возникает при боррелиях; вопрос о том, возникает ли врожденный синдром в результате этой внутриутробной инфекции , еще предстоит выяснить.
Лечение ЛД у беременных осложнено тем, что доксициклин, основной препарат для лечения небеременных взрослых, соответствует классу D FDA у беременных из-за разрушения зубов и костей во время развития.ок. Терапия второй линии амоксициллином рекомендуется во время беременности, и рекомендации предполагают такую же продолжительность лечения (18). Лечение гестационного LD было связано с меньшим количеством неблагоприятных исходов для плода (11%) по сравнению с женщинами, не получавшими лечения от инфекции во время беременности (50%), что указывает на некоторые неблагоприятные исходы для нелеченого гестационного LD (17). Исследование 2010 г., проведенное Lakos et al. сообщили о неблагоприятных исходах у парентерально леченных (12%), перорально леченных (31,6%) и нелеченых женщин (60%) с ЛД во время беременности (19).Некоторые клиницисты сообщают о предпочтительном использовании внутривенного введения 2 г цефтриаксона ежедневно в течение 14 дней беременным женщинам с ВКМ, сообщая о положительных результатах у беременных женщин, а также о хороших исходах беременности (19–21).
Лечение гестационного LD было связано с меньшим количеством неблагоприятных исходов для плода (11%) по сравнению с женщинами, не получавшими лечения от инфекции во время беременности (50%), что указывает на некоторые неблагоприятные исходы для нелеченого гестационного LD (17). Исследование 2010 г., проведенное Lakos et al. сообщили о неблагоприятных исходах у парентерально леченных (12%), перорально леченных (31,6%) и нелеченых женщин (60%) с ЛД во время беременности (19).Некоторые клиницисты сообщают о предпочтительном использовании внутривенного введения 2 г цефтриаксона ежедневно в течение 14 дней беременным женщинам с ВКМ, сообщая о положительных результатах у беременных женщин, а также о хороших исходах беременности (19–21).
Бабезиоз
Бабезиоз, первично вызываемый Babesia microti у людей, представляет собой внутриэритроцитарную протозойную инфекцию, распространяемую иксодовыми клещами с твердым панцирем. При приобретении больные обычно коинфицированы Лайм-боррелиозом и Anaplasma. В Европе Б.divergens является наиболее распространенным видом, инфекция у людей описывается реже, чем в США. Бабезия является наиболее распространенной инфекцией, связанной с переливанием крови, о которой сообщается FDA (27). Клинические характеристики включают лихорадку, недомогание, озноб, желтуху, кровоизлияние в конъюнктиву, органомегалию, легкую или умеренную гемолитическую анемию, тромбоцитопению. Диагностика включает ПЦР и окрашивание по Райту-Гимзе, которое показывает характерный вид «мальтийского креста» тетрад мерозоитов внутри эритроцитов.В диагностике также используются ИФА, серология и ИФА. Тяжесть заболевания зависит от уровня иммунной компетентности, и заболевание может прогрессировать до сердечной недостаточности, ОРДС, печеночной недостаточности, почечной недостаточности, разрыва селезенки и может привести к летальности до 20%.
В Европе Б.divergens является наиболее распространенным видом, инфекция у людей описывается реже, чем в США. Бабезия является наиболее распространенной инфекцией, связанной с переливанием крови, о которой сообщается FDA (27). Клинические характеристики включают лихорадку, недомогание, озноб, желтуху, кровоизлияние в конъюнктиву, органомегалию, легкую или умеренную гемолитическую анемию, тромбоцитопению. Диагностика включает ПЦР и окрашивание по Райту-Гимзе, которое показывает характерный вид «мальтийского креста» тетрад мерозоитов внутри эритроцитов.В диагностике также используются ИФА, серология и ИФА. Тяжесть заболевания зависит от уровня иммунной компетентности, и заболевание может прогрессировать до сердечной недостаточности, ОРДС, печеночной недостаточности, почечной недостаточности, разрыва селезенки и может привести к летальности до 20%.
Поскольку беременность является относительным иммунодефицитом, во время беременности наблюдались тяжелые инфекции бабезиозом. Кроме того, описаны случаи вертикальной передачи, хотя и редкие. Вероятен врожденный синдром лихорадки, тромбоцитопении и анемии, требующий переливания крови.В одном обзоре из 9 случаев 2 были скрытыми инфекциями у матерей, также инфицированных ЛД (28). Бабезия может имитировать HELLP-синдром (гемолитическая анемия, повышенный уровень ферментов печени и низкий уровень тромбоцитов) при беременности. Пациентов из эндемичных районов или тех, кому переливали кровь из эндемичных районов, следует обследовать на бабезиоз. Терапией первой линии являются атоваквон и азитромицин при легкой и средней степени тяжести заболевания и внутривенное введение клиндамицина и хинина при тяжелом течении заболевания (18). Сообщалось о случаях использования клиндамицина и примахина в качестве терапии первой линии при заболеваниях легкой и средней степени тяжести, поскольку они лучше проникают через плаценту и потенциально могут снизить передачу инфекции.
Кроме того, описаны случаи вертикальной передачи, хотя и редкие. Вероятен врожденный синдром лихорадки, тромбоцитопении и анемии, требующий переливания крови.В одном обзоре из 9 случаев 2 были скрытыми инфекциями у матерей, также инфицированных ЛД (28). Бабезия может имитировать HELLP-синдром (гемолитическая анемия, повышенный уровень ферментов печени и низкий уровень тромбоцитов) при беременности. Пациентов из эндемичных районов или тех, кому переливали кровь из эндемичных районов, следует обследовать на бабезиоз. Терапией первой линии являются атоваквон и азитромицин при легкой и средней степени тяжести заболевания и внутривенное введение клиндамицина и хинина при тяжелом течении заболевания (18). Сообщалось о случаях использования клиндамицина и примахина в качестве терапии первой линии при заболеваниях легкой и средней степени тяжести, поскольку они лучше проникают через плаценту и потенциально могут снизить передачу инфекции.
Возвратный тиф
В то время как переносимый клещами боррелиоз имеет тенденцию сосредотачиваться конкретно на болезни Лайма, возвратный лихорадочный боррелиоз (RF) является важной причиной заболеваемости во всем мире (33). Основными переносчиками клещевого возвратного тифа являются «мягкие клещи» рода Ornithodoros; но некоторые виды передаются иксодовыми переносчиками или «жесткими клещами». Было проведено несколько исследований этой группы бактерий для дальнейшего выяснения взаимодействия между хозяином, клещом и патогенами. Утверждается, что во время беременности возвратный тиф боррелиоз может быть причиной до 10–15% неонатальной смертности во всем мире (34).
Основными переносчиками клещевого возвратного тифа являются «мягкие клещи» рода Ornithodoros; но некоторые виды передаются иксодовыми переносчиками или «жесткими клещами». Было проведено несколько исследований этой группы бактерий для дальнейшего выяснения взаимодействия между хозяином, клещом и патогенами. Утверждается, что во время беременности возвратный тиф боррелиоз может быть причиной до 10–15% неонатальной смертности во всем мире (34).
РФ Боррелиоз беременных имеет спектр осложнений; снижение массы тела при рождении и преждевременные роды в легких случаях или тяжелые повреждения с выкидышем или неонатальной смертью в тяжелых случаях (35, 36). В одном отчете о клинических случаях описаны беременные женщины с легкими симптомами RF, но в конечном итоге с летальным исходом для ребенка, который умер в течение 30 часов после родов (37). Недавние исследования на мышах показали, что РЧ-инфекция плода может вызывать задержку внутриутробного развития, а также повреждение и воспаление плаценты. Нарушение кровообращения плода вызывает взаимодействие спирохет и эритроцитов, а также снижение материнского гемоглобина в дополнение к прямой инвазии плаценты (38). Необходимы дальнейшие проспективные исследования на людях, чтобы подтвердить исследования на животных, проведенные на сегодняшний день.
Нарушение кровообращения плода вызывает взаимодействие спирохет и эритроцитов, а также снижение материнского гемоглобина в дополнение к прямой инвазии плаценты (38). Необходимы дальнейшие проспективные исследования на людях, чтобы подтвердить исследования на животных, проведенные на сегодняшний день.
Риккетсиоз
Риккетсии представляют собой генетически родственную группу внутриклеточных кокко-бациллярных протеобактерий, которые имеют панглобальное распространение и вызывают лихорадочные заболевания различной степени тяжести. Они распространяются через ряд переносчиков, включая клещей, вшей, блох и клещей.Существует более 20 видов, которые можно разделить на четыре группы; наследственный, пятнистая лихорадка, сыпной тиф и переходный (39). Лихорадка и сыпь являются общими признаками, из-за которых риккетсиоз трудно отличить от других инфекций.
Публикации о клинических исходах беременности в целом ограничены, как и в случае других трансмиссивных инфекций, и, по-видимому, хуже, чем в общей популяции.
Rickettsia Rickettseii
Rickettsia rickettseii является наиболее патогенным видом и вызывает пятнистую лихорадку Скалистых гор (RMSF), лихорадочное заболевание со смертностью до 20–30% без лечения.В Соединенных Штатах наиболее распространенными переносчиками являются американский собачий клещ, клещ с твердым панцирем, Dermacentor variabillis в центральных и восточных штатах и Dermacentor andersoni в западной части Соединенных Штатов. Эта инфекция также эндемична для других стран западного полушария; Канада, Колумбия, Бразилия, Аргентина, Коста-Рика, Панама и Мексика (40). Классическая триада лихорадки, головной боли и сыпи присутствует примерно у 60–70% пациентов на 2-й неделе после прививки. Недомогание, тошнота, рвота, боль в животе также являются признаками ранней инфекции со средним началом симптомов на 7-й день.Его можно пропустить у пациентов, особенно во время беременности, поскольку подозреваются другие более распространенные инфекции. Сыпь классически начинается с бледной пятнистой сыпи на запястьях и лодыжках и прогрессирует до небелеющей петехиальной сыпи, которая может стать более сливной и прогрессировать до пурпуры. Иногда прогрессирование до периферической гангрены требует ампутации. Прогрессирование заболевания может быть тяжелым в течение нескольких дней после начала заболевания и может привести к полиорганной дисфункции, гепатомегалии, спутанности сознания, менингизму, пневмонии и диссеминированному внутрисосудистому свертыванию крови.
Сыпь классически начинается с бледной пятнистой сыпи на запястьях и лодыжках и прогрессирует до небелеющей петехиальной сыпи, которая может стать более сливной и прогрессировать до пурпуры. Иногда прогрессирование до периферической гангрены требует ампутации. Прогрессирование заболевания может быть тяжелым в течение нескольких дней после начала заболевания и может привести к полиорганной дисфункции, гепатомегалии, спутанности сознания, менингизму, пневмонии и диссеминированному внутрисосудистому свертыванию крови.
Исследования на беременных женщинах ограничены, но заболевание, по-видимому, не протекает более тяжело у беременных женщин. Вертикальная передача не описана. Серия случаев из 4 пациентов в Мексике, получавших доксициклин, имела отрицательные результаты. Все матери выжили, а один ребенок, родившийся от СВД в 36 недель, имел неосложненное течение. У трех женщин в первом триместре были самопроизвольные аборты (41). Авторы идентифицируют 10 пациентов в литературе, включая их четырех пациентов. В 5 случаях использовали доксициклин, в 3 – хлорамфеникол, в 2 – амоксициллин.Материнская летальность наступила в 3 случаях, один осложнился ампутацией пальцев вследствие гангрены, остальные случаи были неосложненными. Трое новорожденных умерли в послеродовом периоде, у трех произошел выкидыш, у одного новорожденного была транзиторная гипербилирубинемия и у трех неосложненных исходов. В двух случаях введение амоксициллина привело к летальному исходу как для матери, так и для плода.
В 5 случаях использовали доксициклин, в 3 – хлорамфеникол, в 2 – амоксициллин.Материнская летальность наступила в 3 случаях, один осложнился ампутацией пальцев вследствие гангрены, остальные случаи были неосложненными. Трое новорожденных умерли в послеродовом периоде, у трех произошел выкидыш, у одного новорожденного была транзиторная гипербилирубинемия и у трех неосложненных исходов. В двух случаях введение амоксициллина привело к летальному исходу как для матери, так и для плода.
Что нужно знать беременным о болезни Лайма | Ваша беременность имеет значение
Сейчас лето, и многие женщины ищут вперед к семейным каникулам, которые могут привести их в леса северо-восточный У.С. или озера Миннесоты или Висконсина. Хотя расходы время на природе может быть очень расслабляющим, беременные женщины должны знать об этом и принимать меры предосторожности против болезни Лайма, самой распространенной клещевой болезни в США
Болезнь Лайма вызывается бактерией под названием Borrelia burgdorferi , а передается людям через укус
клещ Ixodes, наиболее известный из которых — клещ оленя. Когда олень
клещ кусает маленькое млекопитающее или птицу, которая заражена, он подхватывает бактерии.Затем этот клещ может прикрепиться к человеку и заразить человека
бактерии.
Когда олень
клещ кусает маленькое млекопитающее или птицу, которая заражена, он подхватывает бактерии.Затем этот клещ может прикрепиться к человеку и заразить человека
бактерии.
Обычно это занимает от 14 до 21 дня после укусить, чтобы произошло заражение. До 10 процентов людей не испытывают симптомы. Однако ранние симптомы могут включать:
● Сыпь «бычий глаз» – центральная красная область окружен еще одним кольцом красной сыпи
● Сплошная красная сыпь
● Усталость
● Головная боль
● Мышечные боли
Правильно лечите болезнь Лайма далеко
Если вы заметили вышеуказанные признаки и находились в
регион страны, где Лайм
болезнь распространена, важно посетить врача.Недиагностированные и
поэтому без лечения болезнь Лайма может привести к более серьезным проблемам, в том числе
осложнения беременности, боли в суставах, мигрирующие высыпания, увеличение лимфатических узлов,
обморок, боль в груди или развитие паралича Белла, который свисает на одну
сторону лица из-за поражения лицевого нерва. Даже через несколько месяцев после
инфекция с болезнью Лайма, у пациентов может развиться артрит и хронический
усталость.
Даже через несколько месяцев после
инфекция с болезнью Лайма, у пациентов может развиться артрит и хронический
усталость.
Диагноз болезни Лайма основан на сочетание истории потенциального контакта пациента с клещами, вашего симптомы и результаты физического осмотра.Однако стандартное лечение доксициклин обычно не применяют во время беременности из-за неблагоприятного воздействия на плод. эффекты. Вместо этого беременные женщины могут принимать амоксициллин от 14 до 21 дня в ранние стадии болезни Лайма. Если болезнь прогрессировала и сердце или поражена нервная система, пациенты, вероятно, будут госпитализированы для наблюдения и внутривенная антибактериальная терапия.
Защита от укусов клещей
Если вы планируете поездку в регион США, где обитают клещи, соблюдайте следующие меры предосторожности, чтобы снизить риск развития болезни Лайма:
● Используйте средство от насекомых с не менее 20 процентов ДЭТА, который безопасен во время беременности
● Ухаживайте за своей одеждой (не за кожи!) со спреем пиретрина для отпугивания насекомых
● Носите рубашки с длинными рукавами и брюки. когда вы идете по травянистой или лесистой местности
когда вы идете по травянистой или лесистой местности
● Проверяйте свое тело на наличие клещей, когда возвращаясь с улицы, и попросите помощи, чтобы исследовать места, которые вы не можете видеть или коснитесь, например, спины
Для установки галочки требуется около двух часов. полностью прикрепляются к человеку, и заражение обычно не происходит до 24 часов после прикрепления.В целом, риск развития болезни Лайма от обнаруженного укус клеща низкий – от 1 до 3 процентов. Однако раннее удаление клещей может исключить риск заражения. Обязательно удалите всю галочку, включая сегменты ноги, которые могут быть прикреплены к вашей коже.
Будьте в курсе новостей здравоохранения. Подписаться в наш блог сегодня.
Беременность и болезнь Лайма
Если женщина укушена оленьим клещом или заболела болезнью Лайма во время беременности, важно, чтобы она немедленно сообщила своему лечащему врачу.Были описаны неблагоприятные исходы для новорожденных, чьи матери заразились болезнью Лайма во время беременности.
Если женщину укусил оленьий клещ во время беременности, важно, чтобы она немедленно сообщила своему лечащему врачу.
Исследования показали, что мертворождения происходили, когда заболевание было выявлено в течение первого триместра. , и сыпь.[1]
В другом сообщении смерть младенца в возрасте одной недели приписывается вертикальной передаче Bb от матери после того, как вскрытие показало наличие спирохет в селезенке, почках и костном мозге.[2] Другой новорожденный умер на 39-м часу жизни с левосторонней гипоплазией сердца и наличием спирохет, соответствующих Bb, «в селезенке, почках и костном мозге».[2] Bb также культивировали из ткани печени плода в 4 мертворожденных младенца.[4]
Макдональд и др.описал новорожденных с болезнью Лайма с «гидроцефалией, сердечно-сосудистыми аномалиями, респираторным дистресс-синдромом новорожденных, гипербилирубинемией, задержкой внутриутробного развития, корковой слепотой, синдромом внезапной детской смерти и токсемией матери во время беременности». пенициллин для лечения Лайм-боррелиоза во время беременности.[6]
пенициллин для лечения Лайм-боррелиоза во время беременности.[6]
Недостаточно доказательств для определения риска для ребенка, если мать заразилась болезнью Лайма до беременности.[7] Исследование 2000 женщин с болезнью Лайма в анамнезе не продемонстрировало повышенного риска гибели плода, снижения массы тела при рождении или продолжительности беременности при родах.[8] В том же исследовании 2000 женщин укус клеща в течение 3 лет после зачатия был связан с врожденными дефектами. [8]
Последующее исследование 5000 женщин продемонстрировало значительно более высокую частоту пороков развития сердца, но не более высокую общую частоту врожденных пороков развития.[9] Последующее исследование случай-контроль 796 детей с помощью опроса по почте не показало связи между материнской болезнью Лайма и врожденными дефектами.[10]
Выбор схемы антибиотикотерапии для беременных с болезнью Лайма может быть сложной задачей.Беременным женщинам назначают амоксициллин, цефуроксим, азитромицин и цефтриаксон внутривенно [11,12]
.
Грудное вскармливание
Недостаточно данных, чтобы определить, может ли грудное вскармливание передать Bb ребенку. Определенные классы антибиотиков, такие как тетрациклины, не следует использовать у кормящих грудью женщин, лечащихся от болезни Лайма, во избежание риска побочных эффектов, таких как обесцвечивание зубов. Детский врач может помочь подобрать варианты лечения для кормящей матери.
Укус клеща при беременности
Что делать, если во время беременности вас ужалил клещ?
Клещи активны большую часть года, становятся активными при 8 градусах Цельсия. Однако высокий сезон клещей приходится на весну, лето и осень, в это время они ждут во влажной траве или в подлеске подходящего хозяина (человека, дикого или даже домашнего животного), чтобы пройти мимо. Как только он найдет своего хозяина, он будет искать идеальное место, где он сможет утолить свою жажду крови как можно тише, в месте с самой нежной кожей (например. грамм. пах, область половых органов, подмышки, задняя поверхность колена). Существует возможность заражения вирусом КЭ ( Клещевой энцефалит ), а также Лайм-боррелиозом (болезнью Лайма). Однако на самом деле переносчиками являются лишь небольшая часть клещей.
грамм. пах, область половых органов, подмышки, задняя поверхность колена). Существует возможность заражения вирусом КЭ ( Клещевой энцефалит ), а также Лайм-боррелиозом (болезнью Лайма). Однако на самом деле переносчиками являются лишь небольшая часть клещей.
Удаление галочки
В первую очередь клеща нужно удалить спокойно и осторожно.Существуют специальные клещевые карты или пинцеты, облегчающие полное удаление. Клеща захватывают очень близко к поверхности кожи, а затем осторожно вытягивают как можно более прямо. Это предотвратит отрыв головки и возникновение воспаления. После этого место прокола следует немедленно продезинфицировать и в дальнейшем наблюдать. Если лихорадка и/или гриппоподобные симптомы возникают в течение следующих 7–14 дней, немедленно обратитесь к врачу, чтобы исключить любую инфекцию. Наиболее распространенным признаком инфекции является расширяющаяся красная сыпь на месте укуса.
Следите за сыпью, чтобы определить, не перерастет ли она во что-то более серьезное.
Постарайтесь обезопасить себя заранее
Если вы живете в зоне риска (Институт Роберта Коха регулярно обновляет свою карту с указанием мест «высокого риска»), вы можете сделать прививку от клещей, но не во время беременности .
Прогуливаясь по лесу беременным или еще не привитым, рекомендуется носить длинные брюки и легкую, но закрывающую руки одежду.Это затрудняет «прыжки» клещей, а также рекомендуется носить белую или светлую одежду, чтобы их было легче идентифицировать. Существует также возможность использования жидкости или спрея для защиты от укусов насекомых и клещей.
Совет Люсии:
Всегда рекомендую сфотографировать укус и через несколько дней сравнить с новой фотографией. Это позволит четко распознать изменение прикуса в ближайшие недели.
Это позволит четко распознать изменение прикуса в ближайшие недели.
Когда ребенка укусил клещ
Если клещ выбрал вашего ребенка своим хозяином, выполните описанные выше действия и сфотографируйте место прокола. Вы можете проконсультироваться со своим доверенным врачом в любое время, если вы неясны или обеспокоены.
Антитела, которые уже присутствуют у матери (вследствие вакцинации или болезни), передаются ее ребенку во время беременности, а также передаются через грудное молоко.В течение первых трех месяцев жизни новорожденному доступна так называемая защита гнезда.
Лючия, акушерка из прекрасного Альгоя, говорит: «Помня об этом, желаю вам весны без клещей и множества приятных лесных походов! После этого примите расслабляющую ванну и следите за укусами клещей на твоя кожа. »
»
С уважением, Лючия
Болезнь Лайма и беременность | бэбимед.com
Обнаружение клеща на вашей собаке, ребенке или даже на вашем собственном теле может быть пугающим открытием, особенно в связи с растущей распространенностью болезни Лайма. Если вы беременны и вас укусил клещ, ваше беспокойство может стать повышенным. Что делать, если вас укусил клещ и вы беременны? Повлияет ли это на вашего будущего ребенка? Вы заболеете болезнью Лайма? И что нужно делать прямо сейчас?
Что такое болезнь Лайма?
Болезнь Лайма вызывается бактерией, известной как Borrelia burgdorferi.Болезнь передается людям и домашним животным через укусы зараженных черноногих клещей, и только от 1 до 3 процентов укусов клещей вызывают заболевание.
Каковы симптомы болезни Лайма?
Если вы заболели болезнью Лайма, у вас может быть лихорадка, головная боль и чувство сильной усталости. Вы также можете заметить характерную кожную сыпь, называемую мигрирующей эритемой, которая напоминает бычий глаз.
Вы также можете заметить характерную кожную сыпь, называемую мигрирующей эритемой, которая напоминает бычий глаз.
Как диагностируется болезнь Лайма?
Болезнь Лайма иногда лечится на основании симптомов и признаков укуса клеща.Во многом это связано с тем, что болезнь может не проявляться в крови в течение 4-6 недель после укуса. Тем не менее, выполнение анализа крови для подтверждения присутствия бактерий является оптимальным способом постановки диагноза.
Влияние болезни Лайма на течение беременности
Нам мало что известно о возможных вредных последствиях инфекций Borrelia во время беременности. Трансплацентарная передача Borrelia burgdorferi была задокументирована в нескольких исследованиях на животных, но не в исследованиях на людях, и не было сообщений о случаях передачи Borrelia через грудное молоко.Беременных женщин следует лечить антибиотиками так же, как и всех остальных, в зависимости от клинических проявлений и времени укуса клеща.
Как лечится болезнь Лайма во время беременности?
Лечение болезни Лайма во время беременности такое же, как и при отсутствии беременности: антибиотики. Лечение антибиотиками включает пероральный амоксициллин или пероральный цефуроксимаксетил в течение 2-3 недель. Некоторые антибиотики, такие как доксициклин, обычно не используются во время беременности, поскольку они могут повлиять на плод.
Лечение антибиотиками включает пероральный амоксициллин или пероральный цефуроксимаксетил в течение 2-3 недель. Некоторые антибиотики, такие как доксициклин, обычно не используются во время беременности, поскольку они могут повлиять на плод.
Обычно инфекция проходит в течение нескольких недель при лечении антибиотиками. Однако, если болезнь не лечить, инфекция может распространяться и поражать суставы, сердце и нервную систему.
Как предотвратить болезнь Лайма?
Способ номер один избежать болезни Лайма — принять меры предосторожности, чтобы предотвратить заражение инфекцией.
Если вы живете или недавно посещали район, где распространена болезнь Лайма, или недавно обнаружили на себе клеща, у вас могут быть основания полагать, что вы могли заразиться болезнью Лайма, и вам следует обратиться к врачу.Имейте в виду, что маленькие клещи могут остаться незамеченными, поэтому, если вы испытываете сыпь, лихорадку, озноб, истощение, боль в суставах или мышцах, новое сердцебиение или паралич лицевого нерва, вам также следует обратиться к врачу.
Репелленты и беременность
В лучших репеллентах используется химическое вещество под названием ДЭТА (диэтилтолуамид (краситель-эт-ил-тоэ-ЛОО-амид), который очень эффективен против клещей, а также комаров, кусающих мух (комаров, москитов, оленьих мух, стабильных мух, мошки), клещей и блох.
Нет доказательств того, что использование ДЭТА беременными или кормящими женщинами представляет опасность для здоровья нерожденных детей или детей, находящихся на грудном вскармливании. Фактически, Центры по контролю за заболеваниями (CDC) рекомендовали беременным женщинам принимать меры предосторожности, чтобы снизить риск заражения вирусом Западного Нила и другими инфекциями, избегая укусов комаров и используя защитную одежду и репелленты на основе ДЭТА.
Если вы найдете клеща…
Обязательно удалите клеща пинцетом, осторожно потянув, чтобы голова не отделилась от тела.Держите клеща в банке, так как врач может подтвердить диагноз и начать лечение, увидев клеща.

 Поэтому на обочинах дорог они встречаются в 10-15 раз чаще, чем в лесу, где меньше объектов для нападения.
Поэтому на обочинах дорог они встречаются в 10-15 раз чаще, чем в лесу, где меньше объектов для нападения.


 Он может быть теплым и может быть или не быть зудящим.
Он может быть теплым и может быть или не быть зудящим.
 Не забудьте проверить детей, домашних животных, а также садовые и газонные инструменты.
Не забудьте проверить детей, домашних животных, а также садовые и газонные инструменты.